लेप्टोस्पायरोसिस एक तीव्र जूनोटिक संक्रमण है जो कैपिलारोटॉक्सिकोसिस के लक्षण, गुर्दे, यकृत, केंद्रीय तंत्रिका तंत्र, कंकाल की मांसपेशियों को नुकसान, नशा, बुखार, गंभीर मायालगिया, और अक्सर पीलिया के साथ होता है।
एटियलजि।रोग के प्रेरक एजेंट, लेप्टोस्पाइरा पूछताछ, सर्पिल सूक्ष्मजीव हैं जो पानी में जीवन के लिए अनुकूलित हैं।
वर्तमान में, लेप्टोस्पाइरा के 200 से अधिक सेरोवेरिएंट हैं, जिन्हें 23 सीरोलॉजिकल समूहों में संयोजित किया गया है। उनमें से: कैनिकोला, ग्रिपोटाइफोसा, इक्टेरोहेमोरेजिया, हेब्डोमैडिस, तारासोवी, आदि। लेप्टोस्पाइरा एरोबिक हैं, उबालने, सूखने और सीधे धूप के संपर्क में आने पर जल्दी मर जाते हैं। एसिड के प्रति संवेदनशील, पेनिसिलिन, टेट्रासाइक्लिन, स्ट्रेप्टोमाइसिन और कम तापमान के प्रतिरोधी, लंबे समय तक जमने के बाद भी व्यवहार्य रहते हैं। वे बाहरी वातावरण (पानी, नम मिट्टी), भोजन पर - कई घंटों से लेकर कई दिनों तक लंबे समय तक बने रहते हैं।
महामारी विज्ञान।संक्रमण के स्रोत जानवर हैं। प्राकृतिक फ़ॉसी में - कृन्तकों और कीटभक्षी (वोल, चूहे, चूहे, धूर्त, हाथी), जिसमें संक्रमण स्पर्शोन्मुख है, और लेप्टोस्पाइरा लंबे समय तक मूत्र में उत्सर्जित होते हैं। एंथ्रोपर्जिक (सिन्थ्रोपिक) फॉसी में - बड़े और छोटे मवेशी, चूहे, कुत्ते, सूअर, जो बिना किसी नैदानिक अभिव्यक्तियों के लेप्टोस्पायरोसिस को भी सहन कर सकते हैं। हाल के वर्षों में, मनुष्यों में रोगजनकों के संचरण में कुत्तों और ग्रे चूहों का महामारी विज्ञान महत्व बढ़ गया है।
मानव संक्रमण विभिन्न तरीकों से होता है - पर्क्यूटेनियस (त्वचा और श्लेष्मा झिल्ली के माध्यम से) और आहार। प्राकृतिक फ़ॉसी में, एक व्यक्ति संक्रमित हो जाता है, एक नियम के रूप में, गर्मी-शरद ऋतु की अवधि में, कृषि कार्य के दौरान (नम घास के मैदान, कटाई घास, आदि), शिकार, मछली पकड़ने, सिंचाई और जल निकासी कार्य, लंबी पैदल यात्रा, तैराकी, पीने के दौरान यादृच्छिक स्थिर जल निकायों, आदि से पानी। छिटपुट रुग्णता पूरे वर्ष दर्ज की जाती है। पशुधन फार्मों, मांस प्रसंस्करण संयंत्रों, कुत्तों के प्रजनकों, पशु चिकित्सा कर्मियों, पशुधन विशेषज्ञों, व्यक्तिगत खेतों में पशुधन मालिकों के श्रमिक अक्सर संक्रमित होते हैं।
एक बीमार व्यक्ति दूसरों के लिए खतरा पैदा नहीं करता है।
रोगजनन।रोगज़नक़ मानव शरीर में त्वचा, मुंह, आंख, नाक और जठरांत्र संबंधी मार्ग के श्लेष्म झिल्ली के माध्यम से प्रवेश करता है।
लसीका पथ और हेमटोजेनस के माध्यम से फैलते हुए, लेप्टोस्पाइरा तेजी से लिम्फ नोड्स में अपनी उपस्थिति बढ़ाता है, जिससे उनके हाइपरप्लासिया, केशिकाएं होती हैं, जिससे एंडोथेलियम को नुकसान होता है और केशिका विषाक्तता का विकास होता है, साथ ही साथ विभिन्न अंगों और ऊतकों के अंतरकोशिकीय स्थानों में भी। जहां वे सक्रिय रूप से प्रजनन करते हैं। यह सब नैदानिक लक्षणों के बहुरूपता, घावों की बहु-अंग प्रकृति और कई जटिलताओं के उद्भव को निर्धारित करता है। रोगजनकों को गुर्दे, यकृत की कोशिकाओं और अन्य अंगों के जटिल नलिकाओं के उपकला के लिए तय किया जाता है, और इन अंगों के अंतरकोशिकीय स्थानों को दूषित करते हैं। गुर्दे के उपकला के लेप्टोस्पाइरा विषाक्त पदार्थों को नुकसान से मूत्र निर्माण की प्रक्रियाओं में व्यवधान होता है, गुर्दे की विफलता का विकास होता है। लेप्टोस्पाइरा के हेमोलिसिन के कारण एरिथ्रोसाइट्स के हेमोलिसिस के साथ संयोजन में पैरेन्काइमल जिगर की क्षति, रोग के प्रतिष्ठित रूपों के विकास की ओर ले जाती है। रक्त-मस्तिष्क बाधा के माध्यम से लेप्टोस्पाइरा का प्रवेश मेनिन्जाइटिस का कारण बनता है। कंकाल की मांसपेशियों में, फोकल नेक्रोटिक परिवर्तन लेप्टोस्पायरोसिस की विशेषता विकसित करते हैं।
बड़े पैमाने पर लेप्टोस्पायरिया, टॉक्सिमिया, संवहनी एंडोथेलियम को व्यापक क्षति और प्रसार इंट्रावास्कुलर जमावट सिंड्रोम का परिणाम आईटीएसएच हो सकता है।
स्थानांतरित रोग दीर्घकालिक प्रतिरक्षा को केवल लेप्टोस्पाइरा के सीरोलॉजिकल संस्करण के लिए छोड़ देता है जो संक्रमण का कारण बनता है।
लेप्टोस्पायरोसिस का रोगजनन विभिन्न लेप्टोस्पाइरा सेरोवार्स के कारण होने वाले रोगों में समान है।
RCHD (कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के स्वास्थ्य देखभाल विकास के लिए रिपब्लिकन केंद्र)
संस्करण: कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के नैदानिक प्रोटोकॉल - 2016
लेप्टोस्पायरोसिस (A27)
संक्षिप्त वर्णन
स्वीकृत
चिकित्सा सेवाओं की गुणवत्ता पर संयुक्त आयोग
कजाकिस्तान गणराज्य के स्वास्थ्य और सामाजिक विकास मंत्रालय
दिनांक 16 अगस्त 2016
प्रोटोकॉल नंबर 9
लेप्टोस्पायरोसिस (वासिलिव-वील रोग)- विभिन्न सीरोलॉजिकल वेरिएंट के लेप्टोस्पाइरा के कारण तीव्र जूनोटिक प्राकृतिक फोकल संक्रामक रोग, जो मुख्य रूप से पानी से फैलता है, जो सामान्य नशा, बुखार, गुर्दे, यकृत, केंद्रीय तंत्रिका तंत्र की क्षति, रक्तस्रावी सिंड्रोम और उच्च मृत्यु दर की विशेषता है।
कोड ICD-10 और ICD-9 . का अनुपात
| आईसीडी -10 | आईसीडी-9 | ||
| कोड | नाम | कोड | नाम |
| ए27 | लेप्टोस्पाइरोसिस | - | - |
| ए27.0. | लेप्टोस्पायरोसिस, इक्टेरिक-रक्तस्रावी | - | - |
| ए27.8. | लेप्टोस्पायरोसिस के अन्य रूप | - | - |
| ए27.9. | लेप्टोस्पायरोसिस निर्दिष्ट नहीं है | - | - |
प्रोटोकॉल विकास की तिथि: 2016 वर्ष।
प्रोटोकॉल उपयोगकर्ता: आपातकालीन डॉक्टर, पैरामेडिक्स, सामान्य चिकित्सक, चिकित्सक, संक्रामक रोग विशेषज्ञ, गैस्ट्रोएंटेरोलॉजिस्ट, नेफ्रोलॉजिस्ट, नेत्र रोग विशेषज्ञ, न्यूरोपैथोलॉजिस्ट, कार्डियोलॉजिस्ट, सर्जन, त्वचा विशेषज्ञ, एलर्जी, एनेस्थेसियोलॉजिस्ट-रिससिटेटर, प्रसूति-स्त्री रोग विशेषज्ञ।
साक्ष्य स्तर का पैमाना:
| ए | उच्च गुणवत्ता वाले मेटा-विश्लेषण, आरसीटी की व्यवस्थित समीक्षा, या बहुत कम संभावना वाले बड़े आरसीटी (++) पूर्वाग्रह, जिसके परिणाम प्रासंगिक आबादी के लिए सामान्यीकृत किए जा सकते हैं। |
| वी | उच्च गुणवत्ता (++) कोहोर्ट या केस-कंट्रोल स्टडीज की व्यवस्थित समीक्षा या उच्च-गुणवत्ता (++) कॉहोर्ट या केस-कंट्रोल स्टडीज जिसमें पूर्वाग्रह के बहुत कम जोखिम या आरसीटी कम (+) पूर्वाग्रह के जोखिम वाले होते हैं जिन्हें सामान्यीकृत किया जा सकता है संबंधित आबादी... |
| साथ | पूर्वाग्रह (+) के कम जोखिम के साथ यादृच्छिकरण के बिना एक समूह या केस-कंट्रोल अध्ययन या नियंत्रित परीक्षण, जिसके परिणाम प्रासंगिक आबादी, या आरसीटी के पूर्वाग्रह के बहुत कम या कम जोखिम वाले आरसीटी (++ या +) के लिए सामान्यीकृत किए जा सकते हैं। ), जिसके परिणामों को सीधे संबंधित आबादी तक नहीं बढ़ाया जा सकता है। |
| डी | केस श्रृंखला विवरण या अनियंत्रित अनुसंधान या विशेषज्ञ राय। |
वर्गीकरण
वर्गीकरण
लेप्टोस्पायरोसिस का नैदानिक वर्गीकरण ( में और। पोक्रोव्स्की एट अल।, 1979).
प्रकार:
पीलिया;
· एनिक्टेरिक।
प्रमुख सिंड्रोम के अनुसार:
गुर्दे;
हेपेटोरेनल;
मस्तिष्कावरण शोथ;
· रक्तस्रावी।
गंभीरता से:
हल्का (बुखार, लेकिन आंतरिक अंगों को स्पष्ट क्षति के बिना);
· मध्यम (गंभीर बुखार और रोग की व्यापक नैदानिक तस्वीर);
गंभीर (पीलिया, थ्रोम्बोहेमोरेजिक सिंड्रोम, मेनिनजाइटिस, तीव्र गुर्दे की विफलता)।
जटिलताओं की उपस्थिति से:
· जटिलताओं के बिना;
जटिलताओं के साथ:
-संक्रामक विषाक्त झटका;
- तीव्र गुर्दे की चोट (AKI);
- तीव्र यकृत गुर्दे की विफलता;
- थ्रोम्बोहेमोरेजिक सिंड्रोम, आदि।
प्रवाह की प्रकृति से:
· कोई विश्राम नहीं;
· पुनरावर्तन।
निदान शब्द के उदाहरण:
लेप्टोस्पायरोसिस, प्रतिष्ठित रूप, गंभीर। जटिलता: बन्दी।
लेप्टोस्पायरोसिस, एनिक्टेरिक रूप, मध्यम गंभीरता।
लेप्टोस्पायरोसिस, प्रतिष्ठित रूप, आवर्तक पाठ्यक्रम, गंभीर। जटिलता: प्रसार इंट्रावास्कुलर जमावट सिंड्रोम।
डायग्नोस्टिक्स (आउट पेशेंट क्लिनिक)
एम्बुलेटरी स्तर पर निदान
नैदानिक मानदंड
शिकायतें और इतिहास:
रोग की तीव्र शुरुआत;
लहर जैसा बुखार;
ठंड लगना;
· सरदर्द;
· काठ का क्षेत्र में दर्द;
सामान्य कमज़ोरी;
· मतली उल्टी;
· भूख की कमी;
बछड़े की मांसपेशियों के साथ-साथ काठ की मांसपेशियों में तेज दर्द, गर्दन, पीठ, पेट की मांसपेशियों में कम तीव्र दर्द;
रोग का कोर्स लंबे समय तक संभव है, अक्सर लहरदार।
महामारी विज्ञान का इतिहास:
शारीरिक परीक्षा:
· पैल्पेशन पर मांसपेशियों में तेज दर्द, विशेष रूप से बछड़ा;
जिगर का इज़ाफ़ा;
· प्लीहा का बढ़ना;
· गुर्दे की क्षति (काठ का क्षेत्र में दोहन करते समय दर्द), दैनिक मूत्र उत्पादन में कमी;
केंद्रीय तंत्रिका तंत्र को नुकसान (सीरस मैनिंजाइटिस);
प्रयोगशाला अनुसंधान:ना।
ना।
डायग्नोस्टिक एल्गोरिथम:
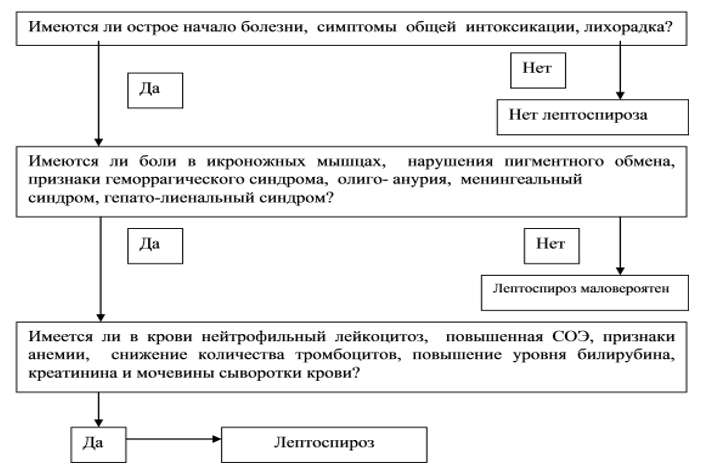
निदान (अस्पताल)
स्थिर स्तर पर निदान:
रोगी स्तर पर नैदानिक मानदंड
शिकायतें और इतिहास:
ऊष्मायन अवधि 2 से 30 दिनों तक होती है, आमतौर पर 7-14 दिन।
रोग की तीव्र शुरुआत;
· शरीर के तापमान में 39-40 डिग्री सेल्सियस तक की वृद्धि;
लहर जैसा बुखार;
ठंड लगना;
· सरदर्द;
· काठ का क्षेत्र में दर्द;
सामान्य कमज़ोरी;
· मतली उल्टी;
· भूख की कमी;
बछड़े की मांसपेशियों के साथ-साथ काठ की मांसपेशियों में तेज दर्द, गर्दन, पीठ, पेट की मांसपेशियों में कम तीव्र दर्द;
· पल्पेशन और चलने के दौरान मांसपेशियों में दर्द बढ़ जाना, जिससे स्वतंत्र रूप से हिलना-डुलना मुश्किल हो जाता है;
त्वचा और दृश्यमान श्लेष्मा झिल्ली (आइक्टेरिक रूप के साथ) का आइकोटिक धुंधला हो जाना;
· नाक, मसूड़ों से रक्तस्राव, गैस्ट्रोइंटेस्टाइनल रक्तस्राव, हेमोप्टाइसिस (थ्रोम्बोहेमोरेजिक सिंड्रोम के विकास के साथ);
मूत्र उत्पादन में कमी (तीव्र गुर्दे की क्षति के विकास के साथ);
रोग का कोर्स लंबे समय तक संभव है, अक्सर लहरदार।
महामारी विज्ञान का इतिहास:
· खुले जलाशयों (मछली पकड़ने, तैराकी, पानी के खेल, पर्यटन, आदि) के पानी से संपर्क करें;
· जंगली और घरेलू जानवरों, कृन्तकों के साथ संपर्क;
घर में कुत्तों, चूहों, चूहों की उपस्थिति;
लेप्टोस्पायरोसिस के प्राकृतिक और मानवजनित फॉसी में रहें;
· लेप्टोस्पायरोसिस (पशुपालन फार्मों, मांस प्रसंस्करण संयंत्रों, बूचड़खानों, सीवरों, गोदामों, कृषि श्रमिकों, शिकारी, आदि) के साथ व्यावसायिक संक्रमण का जोखिम।
शारीरिक परीक्षा:
हाइपरमिया, चेहरे की सूजन;
गर्दन की त्वचा और छाती के ऊपरी आधे हिस्से की हाइपरमिया;
· श्वेतपटल, रक्तस्राव, स्केलेराइटिस की रक्त वाहिकाओं का इंजेक्शन;
दाने (एक बहुरूपी प्रकृति (स्कार्लेट ज्वर, खसरा, रक्तस्रावी) के रोग के तीसरे -6 वें दिन प्रकट होता है, सममित;
पीलिया (प्रतिष्ठित रूप के साथ);
· पैल्पेशन पर मांसपेशियों में तेज दर्द;
रक्तस्रावी सिंड्रोम (रक्तस्रावी दाने, त्वचा और श्लेष्मा झिल्ली पर रक्तस्राव);
जिगर का इज़ाफ़ा;
· प्लीहा का बढ़ना;
गुर्दे की क्षति के लक्षण (काठ का क्षेत्र में दोहन करते समय दर्द), दैनिक मूत्र उत्पादन में कमी;
केंद्रीय तंत्रिका तंत्र को नुकसान (मेनिन्जाइटिस के लक्षण);
· हृदय प्रणाली को नुकसान (क्षिप्रहृदयता, हाइपोटेंशन, दबी हुई दिल की आवाज)।
प्रयोगशाला अनुसंधान :
यूएसी:न्यूट्रोफिलिक ल्यूकोसाइटोसिस, ल्यूकोसाइट फॉर्मूला को बाईं ओर शिफ्ट करना, एनोसिनोफिलिया, लिम्फोपेनिया, ईएसआर में वृद्धि। गंभीर लेप्टोस्पायरोसिस में: एनीमिया (हीमोग्लोबिन, एरिथ्रोसाइट्स के स्तर में कमी), थ्रोम्बोसाइटोपेनिया।
ओएएम:मूत्र, प्रोटीनुरिया, ल्यूकोसाइटुरिया, सिलिंड्रुरिया, माइक्रोहेमेटुरिया, मैक्रोहेमेटुरिया (गंभीर रूप में), पित्त वर्णक (प्रतिष्ठित रूप में) के विशिष्ट गुरुत्व में कमी।
रक्त रसायन:
लेप्टोस्पायरोसिस के प्रतिष्ठित रूप के साथ: मुख्य रूप से बाध्य बिलीरुबिन, एएलटी, एएसटी, क्षारीय फॉस्फेट, एमाइलेज के कारण कुल प्रोटीन, एल्ब्यूमिन, हाइपरबिलीरुबिनमिया के स्तर में कमी;
AKI के विकास के साथ: यूरिया, क्रिएटिनिन, हाइपरकेलेमिया की बढ़ी हुई सामग्री;
अग्नाशयशोथ के साथ: एमाइलेज सामग्री में वृद्धि;
मस्तिष्कमेरु द्रव के नैदानिक विश्लेषण में मेनिन्जाइटिस के साथ: पहले न्युट्रोफिल की प्रबलता के साथ साइटोसिस, फिर लिम्फोसाइट्स, प्रोटीन के स्तर में वृद्धि, रक्तस्रावी सिंड्रोम के साथ - एरिथ्रोसाइट्स (ज्यादातर परिवर्तित)।
· कोगुलोग्राम: रक्त के थक्के के समय और रक्तस्राव की अवधि में वृद्धि, प्रोथ्रोम्बिन के स्तर में कमी, प्रोथ्रोम्बिन इंडेक्स, प्रोथ्रोम्बिन समय का लंबा होना, एपीटीटी का लंबा होना, आईएनआर में वृद्धि, फाइब्रिनोजेन सामग्री में वृद्धि;
• गुप्त रक्त के लिए मल (यदि जठरांत्र संबंधी रक्तस्राव का संदेह है)।
प्रयोगशाला निदान के परिणामों के आधार पर रोग की गंभीरता का आकलन करने के लिए मानदंड.
| संकेत | कोई जटिलता नहीं | जटिलताओं के साथ |
| ल्यूकोसाइटोसिस स्तर | मध्यम ल्यूकोसाइटोसिस | न्यूट्रोफिलिया और स्टैब शिफ्ट के साथ उच्च ल्यूकोसाइटोसिस |
| थ्रोम्बोसाइटोपेनिया स्तर | 50 × 10 / एल 9 . से कम नहीं | 50 × 10 / लीटर तक और 9 . से कम |
| ईएसआर स्तर | ईएसआर में मध्यम वृद्धि | उल्लेखनीय रूप से बढ़ा हुआ ESR |
| हीमोग्लोबिन स्तर | हीमोग्लोबिन के स्तर में मध्यम कमी | हीमोग्लोबिन स्तर में उल्लेखनीय कमी |
| परिधीय रक्त में लाल रक्त कोशिकाओं का स्तर | लाल रक्त कोशिकाओं में थोड़ी कमी | लाल रक्त कोशिकाओं में उल्लेखनीय कमी |
| मूत्र के सामान्य विश्लेषण में प्रोटीन का स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| मूत्र के सामान्य विश्लेषण में सिलेंडरों का स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| मूत्र के सामान्य विश्लेषण में ल्यूकोसाइट्स का स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| मूत्र के सामान्य विश्लेषण में लाल रक्त कोशिकाओं का स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| कोप्रोग्राम में लाल रक्त कोशिकाओं का स्तर | अनुपस्थित | बड़ी संख्या में खुलासा |
| सीरम कुल प्रोटीन स्तर | सामान्य सीमा के भीतर | सामान्य से नीचे |
| सीरम एल्ब्यूमिन स्तर | सामान्य सीमा के भीतर | सामान्य से नीचे |
| सीरम सी-रिएक्टिव प्रोटीन, लीवर ट्रांसफरेज, अल्कलाइन फॉस्फेट, बिलीरुबिन, एमाइलेज | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| मस्तिष्कमेरु द्रव में प्रोटीन का स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| मस्तिष्कमेरु द्रव साइटोसिस स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
| मूत्र में एमाइलेज का स्तर | सामान्य सीमा के भीतर | सामान्य से ऊपर |
विशेष अनुसंधान विधियां:
एक अंधेरे क्षेत्र (लेप्टोस्पाइरा का पता लगाने) में साइट्रेट रक्त, मूत्र, मस्तिष्कमेरु द्रव (मेनिन्जाइटिस के साथ) की सूक्ष्म जांच।
-सीरोलॉजिकल तरीके:
लेप्टोस्पाइरा माइक्रोएग्लूटीनेशन रिएक्शन (पीएमए) (बीमारी की शुरुआत से 6-12 दिनों से): एंटीबॉडी का निर्धारण लेप्टोस्पाइरा पूछताछ(नैदानिक अनुमापांक 1: 100, भविष्य में इसकी वृद्धि के अधीन);
आरपीजीए (डायग्नोस्टिक टिटर - 1:80);
एलिसा (बीमारी के 3-4 वें दिन से विशिष्ट आईजीएम एंटीबॉडी का पता लगाना, दीक्षांत समारोह में आईजीजी)।
- रक्त का पीसीआर, मस्तिष्कमेरु द्रव (मेनिन्जाइटिस के साथ), मूत्र: लेप्टोस्पाइरा के विशिष्ट डीएनए अंशों की पहचान।
वाद्य अनुसंधान:
· छाती के अंगों का एक्स-रे (संकेतों के अनुसार): निमोनिया के लक्षण (फेफड़ों में घुसपैठ का केंद्र), ब्रोंकाइटिस;
· इलेक्ट्रोकार्डियोग्राफी (संकेतों के अनुसार) दिल की क्षति के संकेतों का पता लगाने के लिए: फैलाना मायोकार्डियल क्षति के संकेत, लय और चालन की गड़बड़ी, गंभीर मामलों में, संक्रामक-विषाक्त मायोकार्डिटिस के संकेत;
इकोकार्डियोग्राफी (संकेतों के अनुसार): मायोकार्डिटिस के निदान के लिए;
· पेट के अंगों की अल्ट्रासाउंड जांच: हेपेटाइटिस, कोलेसिस्टिटिस, अग्नाशयशोथ के लक्षणों का पता लगाना;
· गुर्दे का अल्ट्रासाउंड: गुर्दे की क्षति के संकेतों का पता लगाना;
· अधिवृक्क ग्रंथियों का अल्ट्रासाउंड (संकेतों के अनुसार): अधिवृक्क ग्रंथि क्षति के संकेतों की पहचान;
· Fibroesophagogastroduodenoscopy (संकेतों के अनुसार): गैस्ट्रोइंटेस्टाइनल रक्तस्राव के संकेतों की पहचान;
मस्तिष्क का सीटी / एमआरआई (संकेतों के अनुसार): विभेदक निदान के उद्देश्य से केंद्रीय तंत्रिका तंत्र को नुकसान के मामले में, सबराचोनोइड रक्तस्राव के संकेतों की पहचान करना।
नैदानिक एल्गोरिथम:आउट पेशेंट स्तर।
लेप्टोस्पायरोसिस के निदान के लिए नैदानिक मानदंड.
| संकेत | विशेषता | यूडी * |
| रोग की शुरुआत | मसालेदार | वी |
| बुखार | बार-बार होने वाली ज्वर तरंगों के साथ उच्च पुनरावर्तन या लगातार | वी |
| नशा सिंड्रोम | वी | |
| मायालजिक सिंड्रोम | रोग के पहले घंटों से, मांसपेशियों में तेज सहज दर्द होता है, विशेष रूप से बछड़े की मांसपेशियों में, मायलगिया के साथ त्वचा की हाइपरस्थेसिया होती है। पैरों, जांघों, पीठ के निचले हिस्से की मांसपेशियों में तेज दर्द होता है, हिलना मुश्किल होता है। | ए |
| एक्सनथेमा सिंड्रोम | केशिका एंडोथेलियम को सामान्यीकृत क्षति के परिणामस्वरूप, वास्कुलिटिस के लक्षण लक्षण नोट किए जाते हैं: हाइपरमिया और चेहरे, गर्दन, ऊपरी छाती, ग्रसनी के हाइपरमिया, ट्रंक और चरम पर मैकुलोपापुलर और पेटीचियल दाने (3 पर दिखाई देता है) बीमारी का 5 वां दिन और 1-7 दिनों तक रहता है, अंगों की विस्तारक सतह पर मोटा हो जाता है)। लेप्टोस्पायरोसिस के प्रतिष्ठित रूप के लिए, दाने के रक्तस्रावी तत्व अधिक विशेषता हैं, एनिक्टेरिक वाले के लिए - मैकुलोपापुलर। | वी |
| नेत्र सिंड्रोम | वी | |
| कार्डियोवास्कुलर सिस्टम को नुकसान का सिंड्रोम | तचीकार्डिया या रिश्तेदार ब्रैडीकार्डिया, कार्डियक अतालता, रक्तचाप में कमी, दिल की आवाज़ की आवाज़, जो संक्रामक कार्डियोपैथी या लेप्टोस्पायरोटिक मायोकार्डिटिस के विकास का प्रतिबिंब है | साथ |
| लिवर सिंड्रोम | रोग के 3-5 वें दिन से, पीलिया, एक बढ़े हुए जिगर, मूत्र का काला पड़ना, एएलटी, एएसएटी, क्षारीय फॉस्फेट के स्तर में वृद्धि, रक्त सीरम में बिलीरुबिन के स्तर में मामूली वृद्धि (प्रत्यक्ष और अप्रत्यक्ष अंश) का उल्लेख किया जाता है। ), जो हेपेटाइटिस की अभिव्यक्तियाँ हैं। स्प्लेनोमेगाली, साथ ही लेप्टोस्पायरोसिस के हल्के और मध्यम रूपों में तीव्र जिगर की विफलता अपेक्षाकृत दुर्लभ है। रोग के गंभीर रूपों में, रक्त जमावट प्रणाली के कारकों के यकृत में संश्लेषण की प्रक्रिया बाधित होती है, जो थ्रोम्बोहेमोरेजिक सिंड्रोम की अभिव्यक्ति में योगदान करती है। | वी |
| थ्रोम्बोसाइटोपेनिया और थ्रोम्बोसाइटोपेथी | लेप्टोस्पायरोसिस के गंभीर रूपों में, थ्रोम्बोसाइटोपेनिया (50 × 109 / एल या उससे कम तक) और थ्रोम्बोसाइटोपैथी विकसित हो सकते हैं, साथ ही हाइपोकैग्यूलेशन और माइक्रोवैस्कुलचर के जहाजों को नुकसान हो सकता है, जो थ्रोम्बोहेमोरेजिक सिंड्रोम (पेटीचिया) के विभिन्न लक्षणों की उपस्थिति में योगदान करते हैं। पुरपुरा, इंजेक्शन स्थलों पर रक्तस्राव और श्वेतपटल, नकसीर, जठरांत्र संबंधी रक्तस्राव, सबराचनोइड रक्तस्राव, अधिवृक्क रक्तस्राव)। | वी |
| गुर्दे की बीमारी | यह लेप्टोस्पायरोसिस का एक विशिष्ट और सबसे लगातार प्रकटन है, गुर्दे की क्षति पहले 2-7 दिनों में ओलिगुरिया (औरिया) के साथ प्रकट होती है, इसके बाद पॉल्यूरिया होता है; प्रोटीनमेह; बेलनाकार; एज़ोटेमिया में वृद्धि (उत्तरार्द्ध तीव्र गुर्दे की विफलता के विकास को इंगित करता है)। कभी-कभी हेमट्यूरिया, काठ का क्षेत्र में दर्द नोट किया जाता है। पायरिया की उपस्थिति एक माध्यमिक संक्रमण के अतिरिक्त होने का संकेत देती है। औरिया की उत्पत्ति में, रक्तचाप में स्पष्ट कमी के महत्व को बाहर नहीं किया जाता है। लेप्टोस्पायरोसिस के बाद रीनल फंक्शन रिकवरी बहुत धीमी होती है, और क्रोनिक रीनल फेल्योर विकसित हो सकता है। | वी |
| केंद्रीय तंत्रिका तंत्र के घाव का सिंड्रोम | रोग के तीव्र चरण में, रोगी सिरदर्द, अनिद्रा के बारे में चिंतित होते हैं, और कुछ रोगियों में ऐंठन सिंड्रोम होता है। उच्च प्लियोसाइटोसिस और बढ़े हुए प्रोटीन के साथ लेप्टोस्पाइरल सीरस मेनिन्जाइटिस विकसित हो सकता है। | वी |
| लेप्टोस्पायरोसिस के गंभीर रूपों में, सांस की जहरीली कमी, फुस्फुस का आवरण में रक्तस्राव, हेमोप्टाइसिस, रक्तस्रावी फुफ्फुसीय एडिमा और श्वसन संकट सिंड्रोम नोट किया जाता है। | साथ | |
| गैस्ट्रोइंटेस्टाइनल ट्रैक्ट सिंड्रोम | पेट में दर्द, कभी-कभी पैरॉक्सिस्मल प्रकृति और अग्नाशयशोथ, कोलेसिस्टिटिस के विकास के कारण अपच संबंधी विकार, जो बच्चों में, वयस्कों के विपरीत, अक्सर नोट किया जाता है। | साथ |
| एनीमिया सिंड्रोम | वी |
नैदानिक संकेतों द्वारा लेप्टोस्पायरोसिस की गंभीरता का आकलन करने के लिए मानदंड.
| संकेत | संकेतों के लक्षण | ||
| हल्की गंभीरता | मध्यम गंभीरता | गंभीर गंभीरता | |
| रोग की शुरुआत | मसालेदार | मसालेदार | बहुत मसालेदार |
| बुखार | बार-बार लहरों के साथ उच्च आवर्तक या लगातार बुखार | बार-बार लहरों के साथ उच्च आवर्तक या लगातार बुखार | |
| नशा सिंड्रोम | सिरदर्द, भूख में कमी, मतली, उल्टी | गंभीर सिरदर्द, भूख में कमी, मतली, उल्टी | गंभीर चिंता, भूख में तेज कमी, मतली, उल्टी |
| मायालजिक सिंड्रोम | सहज मांसपेशियों में दर्द, विशेष रूप से बछड़े की मांसपेशियों में, त्वचा के हाइपरस्थेसिया के साथ होता है। पैरों, जांघों, पीठ के निचले हिस्से की मांसपेशियों में तेज दर्द होता है, चलना मुश्किल होता है। | तीव्र सहज मांसपेशियों में दर्द, विशेष रूप से बछड़े की मांसपेशियों में, त्वचा के हाइपरस्थेसिया के साथ होता है। निचले छोरों की मांसपेशियां, पीठ के निचले हिस्से में तेज दर्द होता है, हिलना मुश्किल होता है। | निचले छोरों की मांसपेशियां, पीठ के निचले हिस्से में तेज दर्द होता है, हिलना मुश्किल होता है। |
| त्वचा सिंड्रोम | पीलिया होना आम है। हाइपरमिया और चेहरे, गर्दन, ऊपरी छाती की सूजन, ग्रसनी का हाइपरमिया, ट्रंक और चरम पर मैकुलोपापुलर और पेटीचियल दाने (बीमारी के 3-5 वें दिन दिखाई देता है और 1-7 दिनों तक रहता है, एक्सटेंसर सतह पर गाढ़ा हो जाता है) छोर)। दाने के रक्तस्रावी तत्व अधिक विशिष्ट हैं, ऐनिक्टेरिक रैश के लिए मैकुलोपापुलर। | पीलिया होना आम है। हाइपरमिया और चेहरे, गर्दन, ऊपरी छाती की सूजन, ग्रसनी का हाइपरमिया, ट्रंक और चरम पर मैकुलोपापुलर और पेटीचियल दाने (बीमारी के 3-5 वें दिन दिखाई देता है और 1-7 दिनों तक रहता है, एक्सटेंसर सतह पर गाढ़ा हो जाता है) छोर)। दाने के रक्तस्रावी तत्व अधिक विशिष्ट हैं, ऐनिक्टेरिक रैश के लिए मैकुलोपापुलर। | |
| आंखों के कंजाक्तिवा के घाव का सिंड्रोम, एपिस्क्लेरिटिस | नेत्रश्लेष्मलाशोथ, फोटोफोबिया के साथ एपिस्क्लेराइटिस। | नेत्रश्लेष्मलाशोथ, फोटोफोबिया के साथ एपिस्क्लेराइटिस। | नेत्रश्लेष्मलाशोथ, फोटोफोबिया के साथ एपिस्क्लेराइटिस। |
| संक्रामक कार्डियोपैथी का सिंड्रोम, लेप्टोस्पाइरल मायोकार्डिटिस | तचीकार्डिया या रिश्तेदार मंदनाड़ी, हृदय अतालता, रक्तचाप में कमी, दिल की आवाज़ - संक्रामक कार्डियोपैथी की अभिव्यक्तियों के रूप में। | संक्रामक कार्डियोपैथी की अभिव्यक्तियाँ: क्षिप्रहृदयता या सापेक्ष मंदनाड़ी, हृदय संबंधी अतालता, रक्तचाप में कमी, दिल की आवाज़ में कमी। कभी-कभी लेप्टोस्पायरोटिक मायोकार्डिटिस का विकास नोट किया जाता है। | संक्रामक कार्डियोपैथी की विशिष्ट अभिव्यक्तियाँ: क्षिप्रहृदयता या सापेक्ष मंदनाड़ी, हृदय अतालता, रक्तचाप में कमी, हृदय की आवाज़ में कमी। लेप्टोस्पायरोटिक मायोकार्डिटिस का विकास अक्सर नोट किया जाता है। |
| लिवर सिंड्रोम | जिगर की वृद्धि, एएलटी, एएसएटी, क्षारीय फॉस्फेट में वृद्धि, रक्त सीरम में बिलीरुबिन के स्तर में मामूली वृद्धि। तीव्र यकृत विफलता अपेक्षाकृत दुर्लभ रूप से विकसित होती है। | यकृत का बढ़ना, मूत्र का काला पड़ना, ALT, ASAT, क्षारीय फॉस्फेट में वृद्धि, रक्त सीरम में बिलीरुबिन के स्तर में वृद्धि तीव्र यकृत विफलता अक्सर विकसित होती है। रक्त जमावट प्रणाली के कारकों के जिगर में संश्लेषण की प्रक्रियाओं के उल्लंघन के लक्षण प्रकट होते हैं। | |
| थ्रोम्बोहेमोरेजिक सिंड्रोम, थ्रोम्बोसाइटोपेनिया, थ्रोम्बोसाइटोपेथी | थ्रोम्बोसाइटोपेनिया और थ्रोम्बोसाइटोपैथी, अपेक्षाकृत कम ही, थ्रोम्बोहेमोरेजिक सिंड्रोम के लक्षणों की उपस्थिति के साथ होते हैं। | थ्रोम्बोसाइटोपेनिया और थ्रोम्बोसाइटोपैथी अक्सर थ्रोम्बोहेमोरेजिक सिंड्रोम के लक्षणों की उपस्थिति के साथ होते हैं। | थ्रोम्बोसाइटोपेनिया (50.109 / एल या उससे कम तक) और थ्रोम्बोसाइटोपैथी, थ्रोम्बोहेमोरेजिक सिंड्रोम के विभिन्न लक्षणों की उपस्थिति में योगदान देता है। |
|
गुर्दा और मूत्र पथ सिंड्रोम तरीके |
रोग के 2-7 दिनों से, ओलिगुरिया को बाद में नोट किया जाता है बहुमूत्रता; प्रोटीनमेह; बेलनाकार कभी-कभी हेमट्यूरिया, काठ का क्षेत्र में दर्द नोट किया जाता है। पायरिया एक द्वितीयक संक्रमण को जोड़ने का संकेत देता है। |
रोग के 2-7 दिनों से, ओलिगुरिया का उल्लेख किया जाता है, औरिया के साथ बाद में पॉल्यूरिया; प्रोटीनमेह; बेलनाकार; एज़ोटेमिया में वृद्धि। कभी-कभी हेमट्यूरिया, काठ का क्षेत्र में दर्द नोट किया जाता है। पायरिया एक द्वितीयक संक्रमण को जोड़ने का संकेत देता है। गुर्दा समारोह की वसूली बहुत धीमी है। |
रोग के 2-7 दिनों से, ऑलिगुरिया, औरिया, उसके बाद पॉल्यूरिया का उल्लेख किया जाता है; प्रोटीनमेह; बेलनाकार; एज़ोटेमिया में वृद्धि, जो तीव्र गुर्दे की विफलता के विकास को इंगित करता है। कभी-कभी हेमट्यूरिया, काठ का क्षेत्र में दर्द नोट किया जाता है। पायरिया एक द्वितीयक संक्रमण के जोड़ को दर्शाता है। गुर्दे का कार्य बहुत धीरे-धीरे बहाल होता है, और पुरानी गुर्दे की विफलता विकसित हो सकती है। |
|
केंद्रीय तंत्रिका तंत्र के घाव का सिंड्रोम |
सिरदर्द, अनिद्रा, ऐंठन सिंड्रोम अक्सर मनाया जाता है। लेप्टोस्पाइरल सीरस मेनिन्जाइटिस की विशेषता उच्च प्लोसाइटोसिस और बढ़ी हुई प्रोटीन है। | ||
| रेस्पिरेटरी ट्रैक्ट सिंड्रोम | श्वसन प्रणाली के विशिष्ट घाव लेप्टोस्पायरोसिस के लिए विशिष्ट नहीं हैं। | श्वसन प्रणाली के विशिष्ट घाव लेप्टोस्पायरोसिस के लिए विशिष्ट नहीं हैं। एक माध्यमिक संक्रमण को जोड़ने के कारण निमोनिया का विकास संभव है। | फेफड़ों (निमोनिया) को संभावित विशिष्ट क्षति। सांस की जहरीली कमी, फुफ्फुस में रक्तस्राव, हेमोप्टाइसिस, रक्तस्रावी फुफ्फुसीय एडिमा और श्वसन संकट सिंड्रोम है। एक द्वितीयक संक्रमण के जुड़ने से फेफड़ों के घावों का विकास भी संभव है |
| पाचन तंत्र को नुकसान | जठरांत्र संबंधी मार्ग के कार्यात्मक विकारों के विकास के कारण पेट में दर्द, कभी-कभी पैरॉक्सिस्मल और अपच संबंधी विकारों से प्रकट होता है। | जठरांत्र संबंधी मार्ग के कार्यात्मक विकारों के विकास के कारण पेट में दर्द, कभी-कभी पैरॉक्सिस्मल और अपच संबंधी विकारों से प्रकट होता है। कुछ मामलों में लक्षण अग्नाशयशोथ, कोलेसिस्टिटिस के विकास के कारण होते हैं। | यह जठरांत्र संबंधी मार्ग के कार्यात्मक विकारों के विकास के कारण पेट में दर्द, कभी-कभी पैरॉक्सिस्मल और अपच संबंधी विकारों से प्रकट होता है, लेकिन - अग्नाशयशोथ, कोलेसिस्टिटिस का विकास। |
| एनीमिया सिंड्रोम | एनीमिया का विकास अपेक्षाकृत दुर्लभ है। | रक्त के नैदानिक विश्लेषण में, हीमोग्लोबिन में कमी अक्सर नोट की जाती है, जो सूजन (न्यूट्रोफिलिक ल्यूकोसाइटोसिस, ईएसआर में वृद्धि) के संकेतों के साथ संयुक्त होती है। | रक्त के नैदानिक विश्लेषण में, हीमोग्लोबिन में कमी देखी गई है, जो सूजन (न्यूट्रोफिलिक ल्यूकोसाइटोसिस, ईएसआर में वृद्धि) के संकेतों के साथ संयुक्त है। |
| जटिलताओं |
इरिटिस, इरिडोसाइक्लाइटिस, यूवाइटिस। एस्थेनिक सिंड्रोम। |
इरिटिस, इरिडोसाइक्लाइटिस, यूवाइटिस। नाक से खून बहना। माध्यमिक निमोनिया। क्षणिक हृदय ताल गड़बड़ी। चिरकालिक गुर्दा निष्क्रियता। |
मेनिनजाइटिस, एन्सेफलाइटिस, मायलाइटिस, पोलीन्यूराइटिस, मायोकार्डिटिस, इरिटिस, इरिडोसाइक्लाइटिस, यूवाइटिस। तीव्र और पुरानी गुर्दे की विफलता। जठरांत्र रक्तस्राव। अधिवृक्क रक्तस्राव। सबाराकनॉइड हैमरेज। हृदय ताल गड़बड़ी। माध्यमिक निमोनिया। कोलेसिस्टिटिस। अग्नाशयशोथ |
बुनियादी (अनिवार्य) नैदानिक उपायों की सूची:
यूएसी;
ओएएम;
· रक्त रसायन;
कोगुलोग्राम;
· एसिड-बेस अवस्था, रक्त इलेक्ट्रोलाइट्स;
एक अंधेरे क्षेत्र (लेप्टोस्पाइरा का पता लगाने) में साइट्रेट रक्त (बीमारी के 1 सप्ताह), मूत्र (2 सप्ताह से), मस्तिष्कमेरु द्रव (संकेतों के अनुसार) की सूक्ष्म जांच;
लेप्टोस्पाइरा माइक्रोएग्लूटीनेशन रिएक्शन (पीएमए);
एलिसा;
· रक्त का पीसीआर, मस्तिष्कमेरु द्रव (मेनिन्जाइटिस के साथ);
मस्तिष्कमेरु द्रव के विश्लेषण के साथ काठ का पंचर (सामान्य मस्तिष्क संबंधी लक्षणों और मेनिन्जियल लक्षणों की उपस्थिति में);
ईसीजी;
पेट के अंगों का अल्ट्रासाउंड;
· गुर्दे का अल्ट्रासाउंड।
अतिरिक्त नैदानिक उपायों की सूची:
मूत्र का पीसीआर (बीमारी के 2-3 सप्ताह से);
छाती का एक्स-रे (यदि निमोनिया का संदेह है);
इकोकार्डियोग्राफी (यदि मायोकार्डिटिस का संदेह है);
Fibroesophagogastroduodenoscopy (यदि जठरांत्र संबंधी रक्तस्राव का संदेह है);
· अधिवृक्क ग्रंथियों का अल्ट्रासाउंड (अधिवृक्क ग्रंथियों को नुकसान के साथ);
· मस्तिष्क का सीटी स्कैन, मस्तिष्क का एमआरआई (केंद्रीय तंत्रिका तंत्र को नुकसान के साथ);
• गुप्त रक्त के लिए मल (यदि जठरांत्र संबंधी रक्तस्राव का संदेह है)।
विभेदक निदान
| निदान | विभेदक निदान के लिए तर्क | सर्वेक्षण | निदान बहिष्करण मानदंड |
| फ़्लू | सामान्य लक्षणों की उपस्थिति: तीव्र शुरुआत, नशा सिंड्रोम, बुखार। | फ्लोरोसेंट एंटीबॉडी विधि, एलिसा, पीसीआर | अग्रणी - प्रतिश्यायी सिंड्रोम (लैरींगोट्रैसाइटिस), ललाट क्षेत्र में सिरदर्द का स्थानीयकरण, मेनिन्जियल लक्षण आमतौर पर मेनिन्जिज्म, नो रैश, ल्यूकोपेनिया, सामान्य ईएसआर के कारण होते हैं। |
| उष्णकटिबंधीय मलेरिया | तीव्र शुरुआत, बुखार, पीलिया, बढ़े हुए यकृत और प्लीहा। | जिगर और प्लीहा का महत्वपूर्ण इज़ाफ़ा, विशिष्ट मलेरिया पैरॉक्सिस्म, रक्तस्राव की अनुपस्थिति में तेजी से बढ़ रहा हेमोलिटिक एनीमिया, तीव्र गुर्दे की विफलता आमतौर पर हीमोग्लोबिनुरिक बुखार की पृष्ठभूमि के खिलाफ होती है; सेरेब्रल कोमा विकसित होने की संभावना, अप्रत्यक्ष अंश के कारण बिलीरुबिन में वृद्धि, ल्यूकोपेनिया, रक्तस्रावी सिंड्रोम विशेषता नहीं है। | |
| वायरल हेपेटाइटिस (वीएच) | तीव्र (सबएक्यूट) शुरुआत, पीलिया, यकृत का बढ़ना, प्लीहा | जीवी (एलिसा) के विशिष्ट मार्करों का निर्धारण | केवल एचएवी के साथ प्रीक्टेरिक अवधि में बुखार, बीमारी की पुनरावृत्ति नहीं, स्वाभाविक रूप से बढ़े हुए जिगर और प्लीहा, एएलटी और एएसटी की उच्च गतिविधि के साथ पैरेन्काइमल पीलिया, रक्तस्रावी सिंड्रोम मुख्य रूप से जीवी के गंभीर रूपों में, कोई एनीमिया, ल्यूकोपेनिया, ईएसआर सामान्य सीमा के भीतर। |
| एचएफआरएस | आरएनएफ, एलिसा, पीसीआर | बछड़े की मांसपेशियों में दर्द की अनुपस्थिति में पहले दिनों से गंभीर पीठ दर्द, सकल रक्तमेह; मसूड़ों से खून बह रहा है, गर्भाशय विशेषता नहीं है। | |
| विषाक्त हेपेटाइटिस | पीलिया, बढ़ा हुआ यकृत | विष विज्ञान अध्ययन | धीरे-धीरे शुरुआत, विषाक्त कारकों के साथ जुड़ाव का इतिहास। बुखार, रक्तस्रावी सिंड्रोम, बढ़े हुए प्लीहा, एनीमिया, थ्रोम्बोसाइटोपेनिया विशिष्ट नहीं हैं। |
| भारी धातुओं के लवण के साथ जहर | तीव्र शुरुआत, बुखार, रक्तस्रावी सिंड्रोम। | रक्त सीरम, मूत्र में भारी धातुओं के लवण का निर्धारण |
तीव्र शुरुआत, पहले लक्षण जहर के शरीर में प्रवेश करने के 4 घंटे बाद दिखाई देते हैं। कभी-कभी ऊष्मायन अवधि दो दिनों तक चलती है। भोजन के साथ विषाक्त पदार्थ के अंतर्ग्रहण पर मुख्य शिकायतें: पेट दर्द, मुंह में धातु का स्वाद, जलन, मतली, उल्टी, अक्सर खूनी या नीला, लार और दस्त, नशा के सामान्य लक्षण: सिरदर्द, चक्कर आना, सामान्य कमजोरी, क्षिप्रहृदयता, दबाव में तेज गिरावट, हेमोलिसिस के परिणामस्वरूप पीलिया और यकृत की विफलता, तीव्र गुर्दे की विफलता, आक्षेप और श्वसन विफलता का विकास। जब जहर साँस में लिया जाता है, तो सूचीबद्ध लक्षणों में "कॉपर फीवर" के लक्षण जुड़ जाते हैं: आंखों में जलन, छींकना, आंखों से पानी आना, तापमान 38-39 डिग्री सेल्सियस तक बढ़ने के परिणामस्वरूप ठंड लगना, पसीना आना, गंभीर कमजोरी और मांसपेशियों में दर्द , सूखी खाँसी और सांस की तकलीफ, संभवतः, एक एलर्जी दाने की उपस्थिति। परिधीय रक्त में, एनीमिया, ल्यूकोपेनिया, थ्रोम्बोसाइटोपेनिया। कोगुलोग्राम में, रक्त जमावट कारकों की कमी |
लेप्टोस्पायरोसिस के एनिक्टेरिक रूपों का विभेदक निदान
| अनुक्रमणिका | लेप्टोस्पाइरोसिस | फ़्लू | रक्तस्रावी बुखार | रिकेट्सियोसिस |
| मौसमी* | गर्मी शरद ऋतु | नवंबर-मार्च | गर्मी शरद ऋतु | गर्मी शरद ऋतु |
| बुखार की अवधि (दिन) | 3-15 | 3-6 | 3-10 | 3-18 |
| प्रतिश्यायी घटना | कमजोर व्यक्त | लैरींगोट्रैसाइटिस विशेषता है | नहीं | संभव है, लेकिन हल्का |
| जल्दबाज | बहुरूपी, अक्सर | नहीं | रक्तस्रावी, उष्णकटिबंधीय के साथ - खसरा जैसा | बहुरूपी, एक रक्तस्रावी घटक के साथ |
| रक्तस्रावी सिंड्रोम | व्यक्त | शायद ही कभी (नकसीर) | उच्चारण | शायद ही कभी, सौम्य |
| बढ़ा हुआ जिगर | विशेषता से | नहीं | शायद | विशेषता से |
| प्लीहा इज़ाफ़ा | अक्सर | नहीं | शायद ही कभी | अक्सर |
| गुर्दे खराब | विशेषता से | नहीं | विशेषता से | नहीं |
| प्रोटीनमेह | उच्च | संभव, नगण्य | बड़ा | संभव, नगण्य |
| रक्तमेह | सूक्ष्म रक्तमेह | शायद ही कभी माइक्रोहेमेटुरिया | माइक्रो-, मैक्रोहेमेटुरिया | नहीं |
| leukocyturia | संभव | नहीं | संभव | नहीं |
| बेलनाकार | अक्सर | नहीं | अक्सर | संभव |
| मेनिन्जियल सिंड्रोम | अक्सर | शायद ही कभी | शायद ही कभी | अक्सर |
| सीएसएफ प्लियोसाइटोसिस | अक्सर, लिम्फोसाइटिक, मिश्रित | नहीं | नहीं | संभव लिम्फोसाइटिक |
| रक्ताल्पता | संभव | नहीं | अक्सर | नहीं |
| प्लेटलेट हीटिंग | अक्सर | नहीं | अक्सर | नहीं |
| रक्त में ल्यूकोसाइट्स की संख्या | गंभीर ल्यूकोसाइटोसिस | क्षाररागीश्वेतकोशिकाल्पता | क्षाररागीश्वेतकोशिकाल्पता | मध्यम ल्यूकोसाइटोसिस |
| ईएसआर | उच्च | आदर्श | थोड़ी वृद्धि हुई | थोड़ी वृद्धि हुई |
| विशिष्ट निदान | माइक्रो-हेमग्लगुटिनेशन रिएक्शन, माइक्रोस्कोपी | फ्लोरोसेंट एंटीबॉडी विधि, आरएसके और अन्य सीरोलॉजिकल तरीके | आरएनएफ, एलिसा, पीसीआर | आरएनएफ, आरएसके, आरएनजीए |
लेप्टोस्पायरोसिस के प्रतिष्ठित रूप का विभेदक निदान
| अनुक्रमणिका | लेप्टोस्पाइरोसिस | वायरल हेपेटाइटिस | मलेरिया | विषाक्त हेपेटाइटिस |
| शुरू | मसालेदार | एक्यूट, सबस्यूट | मसालेदार | क्रमिक |
| पीलिया | 5-7 दिन से, मध्यम या तीव्र | 3-20 दिनों से, मध्यम या तीव्र | 5-10 वें दिन से, कमजोर, मध्यम | मध्यम या तीव्र |
| बुखार | उच्च, 3-15 दिन | मध्यम, 3-4 दिनों तक | उच्च, बार-बार ठंड लगना | नहीं |
| चेहरे पर त्वचा | हाइपरमिक | फीका | हाइपरमिक | फीका |
| जल्दबाज | बहुरूपी, अक्सर | संभव पित्ती | नहीं | नहीं |
| अपच संबंधी सिंड्रोम | उल्टी, एनोरेक्सिया | मतली, दाहिने हाइपोकॉन्ड्रिअम में भारीपन, एनोरेक्सिया | दस्त | एनोरेक्सिया |
| बढ़ा हुआ जिगर | निरंतर | निरंतर | निरंतर | निरंतर |
| प्लीहा इज़ाफ़ा | अक्सर | शायद | निरंतर | अनुपस्थित |
| रक्तस्रावी सिंड्रोम | अक्सर | शायद ही कभी, गंभीर मामलों में | विशिष्ट नहीं | विशिष्ट नहीं |
| रक्ताल्पता | अक्सर | विशिष्ट नहीं | निरंतर | विशिष्ट नहीं |
| थ्रोम्बोसाइटोपेनिया | अक्सर | विशिष्ट नहीं | शायद | विशिष्ट नहीं |
| leukocytosis | निरंतर | क्षाररागीश्वेतकोशिकाल्पता | क्षाररागीश्वेतकोशिकाल्पता | नॉर्मोसाइटोसिस |
| ईएसआर | बढ़ा हुआ | सामान्य, कम | थोड़ी वृद्धि हुई | साधारण |
| बिलीरुबिन | प्रचारित, दोनों गुट | प्रचारित, अधिक जुड़े | प्रचारित, अधिक मुक्त | बढ़ा हुआ संबंध |
| transferases | थोड़ी वृद्धि हुई | नाटकीय रूप से वृद्धि हुई | थोड़ी वृद्धि हुई | जुर्माना |
| केएफके | बढ़ा हुआ | जुर्माना | थोड़ी वृद्धि हुई | जुर्माना |
| प्रोटीनमेह | उच्च | तुच्छ | उदारवादी | संभव |
| रक्तमेह | सूक्ष्म रक्तमेह | विशिष्ट नहीं | रक्तकणरंजकद्रव्यमेह | संभव |
| leukocyturia | अक्सर | विशिष्ट नहीं | विशिष्ट नहीं | विशिष्ट नहीं |
| बेलनाकार | अक्सर | संभव | संभव | शायद ही कभी |
| विशिष्ट निदान | माइक्रोहेमग्लगुटिनेशन रिएक्शन, माइक्रोस्कोपी | वीएच . के विशिष्ट मार्कर | स्मीयर और थिक ब्लड ड्रॉप की माइक्रोस्कोपी | विष विज्ञान अनुसंधान |
लेप्टोस्पायरोसिस और तीव्र वायरल हेपेटाइटिस का विभेदक निदान
| लक्षण | लेप्टोस्पाइरोसिस | तीव्र वायरल हेपेटाइटिस |
| रोग की शुरुआत | मसालेदार | क्रमिक |
|
तापमान |
5-9 दिनों के लिए उच्च, कभी-कभी दो-लहर | ज्यादातर मामलों में, सामान्य या सबफ़ेब्राइल |
| ठंड लगना | अक्सर | नहीं हो सकता |
| सिरदर्द | अक्सर | शायद ही कभी |
| बछड़े की मांसपेशियों में दर्द | अक्सर | नहीं हो सकता |
| हरपीज | अक्सर | नहीं हो सकता |
| चेहरे की हाइपरमिया, श्वेतपटल इंजेक्शन | अक्सर | नहीं हो सकता |
| रक्तस्रावी अभिव्यक्तियाँ | अक्सर | केवल तीव्र जिगर की विफलता की जटिलता के मामले में |
| पीलिया | 3-5 वें दिन दिखाई देता है, तेजी से बढ़ता है | बाद में प्रकट होता है, धीरे-धीरे बढ़ता है |
| गुर्दे खराब | बहुत बार, गंभीर | विरले ही, नगण्य |
| मेनिन्जियल संकेत | अक्सर देखा जाता है | नहीं हो सकता |
| सामान्य रक्त विश्लेषण | अक्सर न्युट्रोफिलिक ल्यूकोसाइटोसिस सूत्र के बाईं ओर एक बदलाव के साथ, एनीमिया, थ्रोम्बोसाइटोपेनिया, ईएसआर त्वरित | नॉर्मोसाइटोसिस या ल्यूकोपेनिया, लिम्फोसाइटोसिस, ईएसआर सामान्य सीमा के भीतर |
| एमिनोट्रांस्फरेज गतिविधि | कुछ वृद्धि हुई | नाटकीय रूप से बढ़ा |
विदेश में इलाज
कोरिया, इज़राइल, जर्मनी, यूएसए में इलाज कराएं
चिकित्सा पर्यटन पर सलाह लें
इलाज
उपचार में प्रयुक्त तैयारी (सक्रिय तत्व)
| एल्बुमिन मानव |
| एमोक्सिसिलिन |
| एप्रोटीनिन |
| बेंज़िलपेनिसिलिन (बेंज़िलपेनिसिलिन) |
| हेपरिन सोडियम |
| हाइड्रोकार्टिसोन |
| डेक्सामेथासोन |
| डेक्सट्रोज |
| डिक्लोफेनाक (डिक्लोफेनाक) |
| डॉक्सीसाइक्लिन |
| डोपामाइन |
| पोटेशियम क्लोराइड |
| कैल्शियम क्लोराइड |
| केटोप्रोफेन (केटोप्रोफेन) |
| मन्निटोल (मनिटोल) |
| मेगलुमिन |
| मेनाडायोन सोडियम बाइसल्फाइट |
| मेरोपेनेम |
| नाजिया |
| सोडियम हाइड्रोकार्बोनेट |
| सोडियम क्लोराइड |
| ओमेप्राज़ोल (ओमेप्राज़ोल) |
| पैरासिटामोल (पैरासिटामोल) |
| पेंटोक्सिफायलाइन |
| प्लाज्मा, ताजा जमे हुए |
| प्रेडनिसोलोन |
| फैमोटिडाइन |
| furosemide |
| Cefepime |
| सेफ़ोटैक्सिम (सेफ़ोटैक्सिम) |
| सेफ्ट्रिएक्सोन |
| सिप्रोफ्लोक्सासिन (सिप्रोफ्लोक्सासिन) |
| एपिनेफ्रीन |
| एरिथ्रोसाइट मास |
| एटैमसाइलेट |
उपचार (आउट पेशेंट क्लिनिक)
एम्बुलेंस स्तर पर उपचार
उपचार रणनीति: बाह्य रोगी के आधार पर, लेप्टोस्पायरोसिस वाले रोगियों का उपचार नहीं किया जाता है। मरीजों को विशेष चिकित्सा देखभाल प्रदान करने के लिए अस्पताल में अस्पताल में भर्ती के लिए भेजा जाता है।
· गैस्ट्रोएंटेरोलॉजिस्ट का परामर्श: गैर-संक्रामक एटियलजि के जिगर की क्षति के मामले में;
· गुर्दे की क्षति और एकेआई विकास के मामले में एक नेफ्रोलॉजिस्ट का परामर्श;
· निमोनिया और ब्रोंकाइटिस के विकास के लिए एक चिकित्सक का परामर्श;
निवारक कार्रवाई:
पशुधन फार्मों में स्वच्छता और पशु चिकित्सा के उपाय, नियमित रूप से विरंजन, जल निकायों को जानवरों के स्राव से प्रदूषण से सुरक्षा, जल आपूर्ति स्रोतों पर नियंत्रण, लोगों के लिए स्नान स्थान, पशुओं को पानी देना आदि।
निष्क्रिय लेप्टोस्पायरोसिस वैक्सीन 0.5 मिली के साथ 7 साल की उम्र से जोखिम समूहों (पशुधन खेतों, चिड़ियाघरों, पालतू जानवरों की दुकानों, कुत्ते की नर्सरी, फर फार्म, पशुधन कच्चे माल के प्रसंस्करण के उद्यम, लेप्टोस्पाइरा संस्कृतियों के साथ काम करने वाले प्रयोगशाला कार्यकर्ता) का टीकाकरण 0.5 मिली। वर्ष।
· खेत जानवरों और कुत्तों का टीकाकरण।
रोगी की निगरानी: KIZ / सामान्य चिकित्सकों द्वारा नैदानिक परीक्षा के रूप में किया जाता है।
|
एन पी / पी |
डॉक्टरों द्वारा जांच की बारंबारता किज़ / जीपी |
अवलोकन की अवधि | विशेषज्ञ डॉक्टरों के साथ परामर्श के संकेत और आवृत्ति |
| 1 | प्रति माह 1 बार |
6 महीने जटिलताओं के अभाव में |
बीमारी के बाद पहले महीने में नेफ्रोलॉजिस्ट, नेत्र रोग विशेषज्ञ, न्यूरोपैथोलॉजिस्ट, चिकित्सक बिना असफल हुए। बाद के महीनों में, संकीर्ण विशेषज्ञ नैदानिक अभिव्यक्तियों के प्रोफाइल में शामिल होते हैं। |
| 2 | पहले 6 महीनों के लिए प्रति माह 1 बार। ठीक होने के बाद, फिर हर 3-4 महीने में एक बार। | जटिलताओं के विकास के साथ 2 साल। | नेत्र रोग विशेषज्ञ, न्यूरोपैथोलॉजिस्ट, नेफ्रोलॉजिस्ट और अन्य विशिष्टताओं के डॉक्टर (संकेतों के अनुसार) |
|
एन पी / पी |
प्रयोगशाला और अतिरिक्त अनुसंधान विधियों की आवृत्ति | औषधालय पंजीकरण से हटाने के लिए मानदंड | काम करने के लिए बीमार लोगों को भर्ती करने की प्रक्रिया |
| 1 |
सामान्य रक्त और मूत्र परीक्षण, और जिन रोगियों को रोग और जैव रासायनिक रक्त परीक्षण का सामना करना पड़ा है, महीने के पहले 6 महीनों के लिए, फिर 3-4 महीनों में 1 बार किया जाता है। वी अगले 2 वर्षों में (जटिलताओं की उपस्थिति में) और "डी" से पंजीकरण रद्द करने पर। संकेतों के अनुसार अतिरिक्त शोध की योजना बनाई गई है। |
नैदानिक पुनर्प्राप्ति, प्रयोगशाला मापदंडों का सामान्यीकरण (एएलटी, एएसटी, क्रिएटिनिन, यूरिया, आदि) और बाहर से रोग प्रक्रियाओं की प्रगति की अनुपस्थिति विभिन्न अंगों और प्रणालियों (बीमारी के एक जटिल पाठ्यक्रम के साथ)। |
क्लिनिकल रिकवरी |
· शरीर के तापमान का स्थिर सामान्यीकरण;
मेनिन्जाइटिस के साथ सीएसएफ की स्वच्छता।
उपचार (एम्बुलेंस)
आपातकालीन आपात स्थिति के चरण में निदान और उपचार
नैदानिक उपाय
शिकायतों का संग्रह और इतिहास:
बुखार, नशा (सिरदर्द, कमजोरी, माइलियागिया, बछड़े की मांसपेशियों में दर्द, मतली, आदि) की शिकायतों की उपस्थिति।
महामारी विज्ञान के इतिहास का डेटा: खुले जलाशयों के पानी से संपर्क (मछली पकड़ना, तैरना, पानी के खेल, पर्यटन, आदि); घर में कुत्तों, चूहों, चूहों की उपस्थिति; लेप्टोस्पायरोसिस के एक महामारी विज्ञान की पुष्टि के फोकस में रहें, लेप्टोस्पायरोसिस के साथ व्यावसायिक संक्रमण के जोखिम की उपस्थिति।
शारीरिक जांच परचेतना की स्थिति, त्वचा और दृश्य श्लेष्मा झिल्ली, चेहरे की हाइपरमिया की उपस्थिति / अनुपस्थिति, श्वेतपटल के संवहनी इंजेक्शन, त्वचा पर लाल चकत्ते, हृदय प्रणाली को नुकसान के लक्षण, यकृत, गुर्दे, फेफड़े, केंद्रीय तंत्रिका तंत्र, सामान्यीकृत केशिका के लक्षण का आकलन करें। विषाक्तता, आपातकालीन स्थिति।
तत्काल देखभाल
मेनिनजाइटिस के साथ:
मेनिन्जाइटिस की उपस्थिति में या इसके संदेह के साथ लेप्टोस्पायरोसिस वाले मरीजों को एक बार इंजेक्शन लगाया जाता है:
प्रेडनिसोलोन: 90-120 मिलीग्राम इंट्रामस्क्युलर या अंतःशिरा (यूडी-एस);
फ़्यूरोसेमाइड: 2-4 मिलीलीटर इंट्रामस्क्युलर या अंतःशिरा रूप से; (यूडी - वी)
ITSH के साथ (रोगी को अस्पताल ले जाने के दौरान सभी गतिविधियाँ की जाती हैं):
· 0.9% NaCl समाधान का तत्काल अंतःशिरा प्रशासन - 800.0 मिली (UD-S);
प्रेडनिसोलोन 120 मिलीग्राम (यूडी-एस),
आर्द्रीकृत ऑक्सीजन की आपूर्ति प्रदान करें।
उपचार (अस्पताल)
स्थिर उपचार
उपचार रणनीति
उपचार के मुख्य तरीके एंटीबायोटिक दवाओं का उपयोग हैं। तीव्र गुर्दे की चोट से जटिल लेप्टोस्पायरोसिस के गंभीर रूपों वाले रोगियों का उपचार रोगजनक चिकित्सा के उपयोग से किया जाता है। सबसे प्रभावी एंटीबायोटिक पेनिसिलिन है; यदि यह असहिष्णु है, तो इसे टेट्रासाइक्लिन समूह, सेफलोस्पोरिन, फ्लोरोक्विनोलोन के एंटीबायोटिक दवाओं से बदला जा सकता है।
गैर-दवा उपचार:
पूरे ज्वर की अवधि के दौरान बिस्तर पर आराम;
आहार: गुर्दे की क्षति के साथ - तालिका संख्या 7, जिगर की क्षति के साथ - तालिका संख्या 5, संयुक्त घावों के साथ - तालिका संख्या 5 नमक प्रतिबंध के साथ या तालिका संख्या 7 वसा प्रतिबंध के साथ।
दवा से इलाज(बीमारी की गंभीरता के आधार पर):
एटियोट्रोपिक थेरेपी:
| हल्के रूपों के लिए उपचार आहार | मध्यम रूपों के लिए उपचार आहार | गंभीर और जटिल रूपों के लिए मानक उपचार आहार | लेप्टोस्पायरोटिक मैनिंजाइटिस के लिए मानक उपचार आहार |
|
1.0 मिलियन यूनिट x 6 बार / दिन / मी (यूडी-ए), आरक्षित दवाएं: डॉक्सीसाइक्लिन 0.1 ग्राम x2 बार / दिन मुंह से (यूडी-ए) (पीलिया की अनुपस्थिति में) या एमोक्सिसिलिन - 0.5 ग्राम x 4 बार एक दिन, मुंह से (यूडी-बी) या सिप्रोफ्लोक्सासिन 0.5 ग्राम x 2 बार एक दिन में मुंह से (यूडी-बी)। |
बेंज़िलपेनिसिलिन सोडियम नमक 1.0-1.5 मिलियन यूनिट x 6 बार / दिन। आई / एम (एडी-ए)। आरक्षित दवाएं: डॉक्सीसाइक्लिन 0.1 ग्राम x 2 बार / दिन (यूडी-ए) या Ceftriaxone 1.0 - 2.0 g x 2 बार / दिन, i.m., iv (UD-A), या cefotaxime 1-2 ग्राम / दिन 2-4 खुराक में i / v, i / m (UD-V) या सिप्रोफ्लोक्सासिन 500 मिलीग्राम x 2 बार / दिन मुंह से (यूडी-बी)। इटियोट्रोपिक थेरेपी 5-7 दिनों के भीतर की जाती है। |
बेंज़िलपेनिसिलिन सोडियम नमक 1.5 मिलियन-2.0 मिलियन यूनिट x 6-8 बार / दिन i / m, i / v (UD-A)। रिजर्व दवाएं: ceftriaxone 4.0 - 6.0 g / दिन, i.m., iv (UD-A), या cefotaxime 2 g x दिन में 2-3 बार i.v., i.m. (UD-V), या सिप्रोफ्लोक्सासिन 200 मिलीग्राम x 2 बार / दिन। आई / वी, (एक खुराक को 400 मिलीग्राम तक बढ़ाया जा सकता है) (यूडी-वी) या सेफपाइम 2.0 ग्राम दिन में 2-3 बार आई / वी, आई / एम (यूडी-वी)। इटियोट्रोपिक थेरेपी 7-10 दिनों के लिए की जाती है। |
बेंज़िलपेनिसिलिन सोडियम नमक 3.0 मिलियन यूनिट x 8 बार / दिन i / m, i / v (UD-A); अप्रभावीता के साथ Ceftriaxone 2.0-3.0 g। दिन में 2 बार, हर 12 घंटे में इंजेक्शन, आई / एम, आई / वी (यूडी-ए), या सेफोटैक्सिम 2.0 जीआर। दिन में 2-3 बार आई / वी, आई / एम (यूडी-वी), या सिप्रोफ्लोक्सासिन 200-400 मिलीग्राम x 2 बार / दिन। i / v (UD-V); या cefepime 2.0 g दिन में 2-3 बार i/v, i/m (UD-V)। β-लैक्टम एंटीबायोटिक दवाओं के असहिष्णुता के मामले में: सिप्रोफ्लोक्सासिन 0.2% - 200 मिलीग्राम / 100 मिलीलीटर दिन में 2 बार iv (यूडी-वी)। प्रभाव की अनुपस्थिति में आरक्षित दवाएं: मेरोपेनेम 40 मिलीग्राम / किग्रा हर 8 घंटे (यूडी-वी)। इटियोट्रोपिक थेरेपी 7-10 दिनों के लिए की जाती है। |
यदि एंटीबायोटिक चिकित्सा के बार-बार पाठ्यक्रम की आवश्यकता होती है, तो अर्ध-सिंथेटिक पेनिसिलिन, सेफलोस्पोरिन का उपयोग किया जाता है।
पेनिसिलिन या सेफलोस्पोरिन के लिए अप्रभावी या असहिष्णुता के साथ लेप्टोस्पायरोसिस के गंभीर रूपों के उपचार के लिए आरक्षित दवाएं - कार्बापेनम (इमिपेनेम, मेरोपेनेम), ग्लाइकोपेप्टाइड्स (वैनकोमाइसिन, टेकोप्लानिन)।
गर्भवती महिलाओं में लेप्टोस्पायरोसिस की एटियोट्रोपिक चिकित्सा (गंभीरता के आधार पर): एम्पीसिलीन 500 मिलीग्राम दिन में 4 बार 5-7 दिनों के लिए मुंह से;
या बेंज़िलपेनिसिलिन सोडियम नमक 1-1.5 मिलियन यूनिट x 6 बार / दिन i / m, i / v (UD-A)।
आरक्षित दवाएं: सीफ्रीट्रैक्सोन 1.0 - 2.0 ग्राम x 2-3 बार / दिन, आईएम, iv (यूडी-ए),
या cefepime 1.0-2.0 g दिन में 2 बार i / m, i / v (UD-V)।
रोगजनक चिकित्सा
विषहरण चिकित्सा:
0.9% सोडियम क्लोराइड समाधान (यूडी-एस), 2% सोडियम बाइकार्बोनेट समाधान (यूडी-एस), 5% डेक्सट्रोज समाधान (यूडी-एस), मेगलुमिन सोडियम उत्तराधिकारी (यूडी-डी) का अंतःशिरा प्रशासन। इन समाधानों का अनुपात और मात्रा रोग के पाठ्यक्रम की विशेषताओं और सबसे पहले, इलेक्ट्रोलाइट गड़बड़ी की गंभीरता, गुर्दे के कार्यों की स्थिति से निर्धारित होती है।
जलसेक चिकित्सा की मात्रा की गणना शरीर की दैनिक पानी की आवश्यकता के आधार पर की जाती है - शरीर के वजन का 30 मिली / किग्रा। 60-80 किलोग्राम वजन वाले व्यक्ति के लिए इंजेक्शन के घोल की औसत मात्रा 1200-1500 मिली / दिन + पैथोलॉजिकल लॉस + नए सिरे से डायरिया की मात्रा है।
सिंथेटिक कोलाइडल समाधान (डेक्सट्रांस, हाइड्रोक्सीएथाइल स्टार्च, आदि) का उपयोग करने की अनुशंसा नहीं की जाती है।
मेनिनजाइटिस के साथ:
इंजेक्शन द्रव की मात्रा सीमित है।
· निर्जलीकरण चिकित्सा: रक्त Na + के नियंत्रण में फ़्यूरोसेमाइड (UD-B) के साथ मैनिटोल (15% घोल)। जब रक्त Na + सामग्री आदर्श और ऊपर की ऊपरी सीमा के स्तर पर होती है, तो रक्त के परासरण में परिवर्तन और मस्तिष्क कोशिकाओं की सूजन के विकास के खतरे के संबंध में मैनिटोल का प्रशासन contraindicated है। इन मामलों में, एक केंद्रित ग्लूकोज समाधान (10%, 20% या 40%) और 0.45% NaCl समाधान की शुरूआत का संकेत दिया गया है।
हार्मोन थेरेपी (गंभीर न्यूरोलॉजिकल जटिलताओं को रोकने के लिए, सुनवाई हानि के जोखिम को कम करें): डेक्सामेथासोन 0.2-0.5 मिलीग्राम / किग्रा (गंभीरता के आधार पर) दिन में 2-4 बार 3 दिनों से अधिक नहीं (सूजन में कमी के कारण) मस्तिष्क और बीबीबी पारगम्यता में कमी) (यूडी-एस)।
टीएसएस के लिए उपचार:
... वायुमार्ग की धैर्य की बहाली, यदि आवश्यक हो - श्वासनली इंटुबैषेण और यांत्रिक वेंटिलेशन में स्थानांतरण;
... एक मुखौटा या नाक कैथेटर के माध्यम से आर्द्रीकृत ऑक्सीजन की आपूर्ति करके निरंतर ऑक्सीजनकरण;
... शिरापरक पहुंच प्रदान करना (केंद्रीय / परिधीय शिरापरक कैथीटेराइजेशन);
... चिकित्सा को ठीक करने के लिए प्रति घंटा मूत्र उत्पादन निर्धारित करने के लिए रोगी सदमे से बाहर होने तक मूत्राशय में एक कैथेटर का सम्मिलन;
... रोगी की स्थिति की निगरानी - हेमोडायनामिक्स, श्वसन, चेतना का स्तर, दाने की प्रकृति और वृद्धि।
ITS के लिए दवाओं के प्रशासन का क्रम:
· इंजेक्ट किए गए घोल की मात्रा (एमएल) = 30 मिली * रोगी के शरीर का वजन (किलो);
गहन आसव चिकित्सा: क्रिस्टलॉयड (सलाइन (यूडी-एस), एसीसोल (यूडी-एस), क्लोसाल (यूडी-एस)) और कोलाइडल (हाइड्रॉक्सीएथाइल स्टार्च समाधान) 2: 1 के अनुपात में समाधान का उपयोग करें।
(!) ताजा जमे हुए प्लाज्मा को प्रारंभिक समाधान के रूप में इंजेक्शन नहीं दिया जाता है।
एक खुराक में हार्मोन का परिचय दें:
ग्रेड 1 आईटीएस के साथ - प्रेडनिसोलोन 2-5 मिलीग्राम / किग्रा / दिन (यूडी-एस) या हाइड्रोकार्टिसोन - 12.5 मिलीग्राम / किग्रा / दिन (यूडी-एस);
ग्रेड 2 आईटीएस के साथ - प्रेडनिसोलोन 10-15 मिलीग्राम / किग्रा / दिन (यूडी-एस) या हाइड्रोकार्टिसोन - 25 मिलीग्राम / किग्रा / दिन (यूडी-एस);
ग्रेड 3 आईटीएस के साथ - प्रेडनिसोलोन 20 मिलीग्राम / किग्रा / दिन (यूडी-एस) या हाइड्रोकार्टिसोन - 25-50 मिलीग्राम / किग्रा / दिन (यूडी-एस)।
हेपरिन थेरेपी (हर 6 घंटे में) (UD-V):
· आईटीएसएच 1 डिग्री - 50-100 यू / किग्रा / दिन;
· आईटीएसएच 2 डिग्री - 25-50 यू / किग्रा / दिन;
· आईटीएसएच 3 डिग्री -10-15 यू / किग्रा / दिन।
हार्मोनल थेरेपी के प्रभाव की अनुपस्थिति में, रक्तचाप (यूडी-एस) के नियंत्रण में पहले क्रम के कैटेकोलामाइन - 5-10 μg / किग्रा / मिनट के साथ डोपामाइन की शुरूआत शुरू करें;
चयापचय एसिडोसिस का सुधार;
डोपामाइन (20 माइक्रोग्राम / किग्रा / मिनट की खुराक पर) के लिए एक हेमोडायनामिक प्रतिक्रिया की अनुपस्थिति में, 0.05-2 माइक्रोग्राम / किग्रा / मिनट (यूडी-बी) की खुराक पर एपिनेफ्रीन / नॉरएड्रेनोलिन का प्रशासन शुरू करें;
एक ही खुराक में हार्मोन का बार-बार प्रशासन - 30 मिनट के बाद - मुआवजे के साथ ITSH; 10 मिनट के बाद - विघटित आईटीएसएच के साथ;
प्रोटीज इनहिबिटर: गॉर्डोक्स, कॉन्ट्रिकल, ट्रैसिलोल।
रक्तचाप स्थिरीकरण के साथ - फ़्यूरोसेमाइड 1% - 40-60 मिलीग्राम (यूडी-बी);
सहवर्ती सेरेब्रल एडिमा की उपस्थिति में - मैनिटोल 15% - 400 मिलीलीटर (यूडी-बी), अंतःशिरा ड्रिप; वयस्कों के लिए अधिकतम खुराक 25 मिली / दिन है); योजना के अनुसार डेक्सामेथासोन: प्रारंभिक खुराक 0.2 मिलीग्राम / किग्रा, 2 घंटे के बाद - 0.1 मिलीग्राम / किग्रा, फिर दिन में हर 6 घंटे - 0.2 मिलीग्राम / किग्रा; सेरेब्रल एडिमा के संकेतों को बनाए रखते हुए आगे 0.1 मिलीग्राम / किग्रा / दिन;
एफएफपी (यूडी-एस), एरिथ्रोसाइट मास (यूडी-एस) का आधान। 26 जुलाई, 2012 को कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के आदेश के अनुसार संकेत की उपस्थिति में एफएफपी 10-20 मिली / किग्रा, एरिथ्रोसाइट द्रव्यमान का आधान, "नामकरण के अनुमोदन पर, खरीद के लिए नियम" , प्रसंस्करण, भंडारण, रक्त और उसके घटकों की बिक्री, साथ ही भंडारण के नियम, रक्त आधान, इसके घटक और तैयारी "
एल्ब्यूमिन - 10% समाधान, जलसेक के लिए 20% समाधान, यदि 26 जुलाई, 2012 को कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के आदेश संख्या 501 के अनुसार इंगित किया गया है "नामकरण के अनुमोदन पर, खरीद, प्रसंस्करण के लिए नियम, भंडारण, रक्त और उसके घटकों की बिक्री, साथ ही भंडारण के नियम, रक्त का आधान, इसके घटक और तैयारी ”।
प्रणालीगत हेमोस्टैटिक्स: etamsylate 12.5% समाधान, 2 मिली (250 मिलीग्राम) 3-4 बार / दिन। आई / वी, आई / एम (यूडी-एस)
गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के स्टेरॉयड और तनाव घावों की रोकथाम (famotidine (kvamatel)) 20 मिलीग्राम IV x 2 बार एक दिन (UD-V); ओमेप्राज़ोल 40 मिलीग्राम IV x 1 बार प्रति दिन (यूडी-वी)।
प्रसारित इंट्रावास्कुलर जमावट के साथ:
प्लेटलेट्स की बढ़ी हुई एकत्रीकरण गतिविधि के साथ - पेंटोक्सिफाइलाइन 100 मिलीग्राम दिन में 2 बार (यूडी-डी)।
एंटीथ्रॉम्बिन III की कमी की उपस्थिति में, एफएफपी जलसेक 3-3.5 मिली / किग्रा / दिन की खुराक पर।
डीआईसी के फाइब्रिनोलिटिक संस्करण के साथ, चिकित्सा का मुख्य घटक प्रोटीज इनहिबिटर (एप्रोटीनिन, पहले / 70-100 हजार यूनिट के बोल्ट में, और फिर IV निरंतर जलसेक के रूप में - 500 हजार यूनिट / दिन तक) के संयोजन में है। etamsylate 250 मिलीग्राम / दिन में 4-6 बार (यूडी-एस)।
कोगुलोपैथी की खपत के लिए - प्लाज्मा एक्सचेंज, प्रोटीज इनहिबिटर और अनियंत्रित हेपरिन के साथ एफएफपी (30 मिली / किग्रा / दिन तक) की बड़ी खुराक के जलसेक के साथ प्लास्मफेरेसिस।
एकेआई उपचार(एकेआई (एक्यूट किडनी इंजरी) के निदान और उपचार के लिए क्लिनिकल प्रोटोकॉल के अनुसार)।
रोगसूचक चिकित्सा:
बुखार के लिए, निम्न दवाओं में से एक:
... एसिटामिनोफेन (पैरासिटामोल) - 0.2 और 0.5 ग्राम की गोलियां, रेक्टल सपोसिटरी 0.25; 0.3 और 0.5 ग्राम 500 मिलीग्राम की एकल खुराक, अधिकतम एकल खुराक - 1 ग्राम, नियुक्ति की आवृत्ति दिन में 4 बार तक। अधिकतम दैनिक खुराक 4 ग्राम है, उपचार की अधिकतम अवधि 3-5 दिन है। (यूडी-ए);
... डाइक्लोफेनाक - गोलियाँ, गोलियाँ 25 मिलीग्राम, 50 मिलीग्राम, 75 मिलीग्राम, 100 मिलीग्राम, 150 मिलीग्राम; मरहम, जेल; इंजेक्शन के लिए समाधान 75 मिलीग्राम / 3 मिली, 75 मिलीग्राम / 2 मिली। 25-50 मिलीग्राम दिन में 2-3 बार असाइन करें। चिकित्सीय प्रभाव तक पहुंचने पर, खुराक को धीरे-धीरे कम किया जाता है और 50 मिलीग्राम / दिन की खुराक पर रखरखाव उपचार पर स्विच किया जाता है। अधिकतम दैनिक खुराक 150 मिलीग्राम है। यदि डिक्लोफेनाक मंदता की दैनिक खुराक को 100 से 150 मिलीग्राम तक बढ़ाना आवश्यक है, तो आप अतिरिक्त रूप से 1 नियमित टैबलेट (50 मिलीग्राम) (यूडी-वी) ले सकते हैं;
... केटोप्रोफेन - इंजेक्शन के लिए समाधान 100 मिलीग्राम / एमएल, 100 मिलीग्राम / 2 मिलीलीटर; इंट्रामस्क्युलर इंजेक्शन के लिए समाधान 50 मिलीग्राम / एमएल; कैप्सूल 50 मिलीग्राम, 150 मिलीग्राम; गोलियाँ, फिल्म-लेपित गोलियाँ 100 मिलीग्राम, 150 मिलीग्राम। भोजन के साथ मौखिक रूप से लिया जाता है: मौखिक प्रशासन के लिए गोलियां और बूँदें, दिन में 3 बार 100 मिलीग्राम; मंदबुद्धि गोलियाँ - 150 मिलीग्राम / दिन 2 खुराक के लिए 12 घंटे के अंतराल के साथ; कैप्सूल - सुबह और दोपहर में 50 मिलीग्राम, शाम को 100 मिलीग्राम; दाने - 80 मिलीग्राम (एक पाउच की सामग्री) दिन में 2-3 बार।
इंट्रामस्क्युलर रूप से 100 मिलीग्राम 1-2 बार एक दिन में इंजेक्ट किया जाता है, 100-200 मिलीग्राम पर अंतःशिरा ड्रिप। 0.9% सोडियम क्लोराइड समाधान (यूडी-वी) के 100-500 मिलीलीटर में दवा को भंग करके अंतःशिरा जलसेक के लिए एक समाधान तैयार किया जाता है।
आवश्यक दवाओं की सूची:
बेंज़िलपेनिसिलिन सोडियम नमक - 1,000,000 इकाइयों (यूडी-ए) की शीशी में अंतःशिरा और इंट्रामस्क्युलर प्रशासन के लिए एक समाधान तैयार करने के लिए पाउडर;
डॉक्सीसाइक्लिन - 100 मिलीग्राम कैप्सूल (यूडी-ए);
एमोक्सीसाइक्लिन - कैप्सूल 500 मिलीग्राम (यूडी-वी);
· Ceftriaxone - 1 ग्राम बोतल (UD-A) में इंट्रामस्क्युलर और अंतःशिरा प्रशासन के लिए इंजेक्शन के लिए समाधान तैयार करने के लिए पाउडर;
· Cefotaxime - 1 ग्राम बोतल (यूडी-वी) में इंट्रामस्क्युलर और अंतःशिरा प्रशासन के लिए इंजेक्शन के लिए समाधान तैयार करने के लिए पाउडर;
· सेफेपाइम - 500 मिलीग्राम, 1.0 ग्राम, 2.0 ग्राम (यूडी-वी) की बोतल में इंट्रामस्क्युलर और अंतःशिरा प्रशासन के लिए इंजेक्शन के लिए समाधान तैयार करने के लिए पाउडर;
सिप्रोफ्लोक्सासिन - जलसेक के लिए समाधान 0.2%, 200 मिलीग्राम / 100 मिलीलीटर; 10 मिलीलीटर ampoules में 1% समाधान (पतला होने के लिए ध्यान लगाओ); लेपित गोलियाँ 250 मिलीग्राम, 500 मिलीग्राम, 750 मिलीग्राम (यूडी-वी);
मेरोपेनेम - 100 मिलीलीटर शीशियों (यूडी-वी) में 1000 मिलीग्राम के जलसेक के लिए एक समाधान की तैयारी के लिए पाउडर।
अतिरिक्त दवाओं की सूची:
प्रेडनिसोलोन - ampoules में इंजेक्शन के लिए समाधान 30 मिलीग्राम / एमएल 1 मिली (यूडी-एस);
डेक्सामेथासोन - ampoules 4 मिलीग्राम / एमएल 1 मिलीलीटर (यूडी-एस) में इंजेक्शन के लिए समाधान;
· हाइड्रोकार्टिसोन - 2 या 4 मिलीलीटर (यूडी-एस) के ampoules में विलायक के साथ इंजेक्शन की तैयारी के लिए लियोफिलाइज्ड पाउडर के साथ शीशियां;
डोपामाइन - 25 मिलीग्राम (5 मिली), 50 मिलीग्राम (5 मिली), 100 मिलीग्राम (5 मिली), 200 मिलीग्राम (5 मिली) (यूडी-एस) के ampoules में एक इंजेक्शन समाधान की तैयारी के लिए एक ध्यान;
· एपिनेफ्रीन -
1 मिलीलीटर (1 मिलीग्राम) (यूडी-वी) के ampoules में इंजेक्शन के लिए समाधान;
0.9% NaCl समाधान - 100, 200, 400 मिली (UD-S);
डेक्सट्रोज (ग्लूकोज) 5%, 10% 40% - 100, 200, 400 मिली (यूडी-एस);
सोडियम बाइकार्बोनेट घोल 5% - 200.0 मिली, 400.0 मिली (यूडी-वी);
जलसेक के लिए रिंगर का घोल, 200 मिली और 400 मिली (यूडी-एस);
एसीसोल - जलसेक के लिए समाधान 400.0 मिली (यूडी-एस);
ट्रिसोल - जलसेक के लिए समाधान 400.0 मिली (यूडी-एस);
क्लोसाल्ट - जलसेक के लिए समाधान 400.0 मिली (यूडी-एस);
· 400.0 (यूडी-डी) जलसेक के लिए मेग्लुमिन उत्तराधिकारी का समाधान;
एल्ब्यूमिन - जलसेक समाधान - 10%, 20% - 100 मिलीलीटर;
· आसव (यूडी-एस) के लिए ताजा जमे हुए प्लाज्मा;
एरिथ्रोसाइट द्रव्यमान - अंतःशिरा प्रशासन (यूडी-एस) के लिए समाधान;
मन्निटोल - इंजेक्शन समाधान 15% 200 मिलीलीटर और 400 मिलीलीटर (यूडी-वी);
फ़्यूरोसेमाइड - ampoules 1% 2ml (यूडी - बी) में इंजेक्शन के लिए समाधान;
एसिटामिनोफेन (पैरासिटामोल) - 0.2 और 0.5 ग्राम की गोलियां, रेक्टल सपोसिटरी 0.25; 0.3 और 0.5 ग्राम (यूडी-ए);
डिक्लोफेनाक - गोलियाँ, गोलियाँ 25 मिलीग्राम, 50 मिलीग्राम, 75 मिलीग्राम, 100 मिलीग्राम, 150 मिलीग्राम; मरहम, जेल; इंजेक्शन के लिए समाधान 75 मिलीग्राम / 3 मिलीलीटर, 75 मिलीग्राम / 2 मिलीलीटर (यूडी-बी);
· केटोप्रोफेन - इंजेक्शन के लिए समाधान 100 मिलीग्राम / एमएल, 100 मिलीग्राम / 2 मिलीलीटर; इंट्रामस्क्युलर इंजेक्शन के लिए समाधान 50 मिलीग्राम / एमएल; कैप्सूल 50 मिलीग्राम, 150 मिलीग्राम; गोलियाँ, लेपित गोलियाँ 100 मिलीग्राम, 150 मिलीग्राम (यूडी-वी);
हेपरिन, 1 मिली / 5000 यू, ampoules 1.0 मिली, 5.0 मिली, 5.0 मिली की शीशियां (यूडी-बी);
Pentoxifylline - 2% समाधान 100 मिलीग्राम / 5 मिलीलीटर, 0.9% सोडियम क्लोराइड के 20-50 मिलीलीटर में 100 मिलीग्राम, ampoules (यूडी-डी);
· एप्रोटीनिन - 10 मिलीलीटर (100,000 यू) (यूडी-वी) के ampoules में इंजेक्शन के लिए समाधान;
Etamsylate - 12.5%, 2 मिलीलीटर (250 मिलीग्राम) (यूडी-एस) के ampoules में इंजेक्शन के लिए समाधान;
Famotidine - 20 मिलीग्राम (5 मिलीलीटर) (यूडी-बी) के ampoules में इंजेक्शन के लिए समाधान;
ओमेप्राज़ोल - 40 मिलीग्राम (यूडी-वी) की शीशियों में घोल तैयार करने के लिए पाउडर;
· मेनाडायोन सोडियम बाइसल्फाइट - 1 मिली, 2 मिली (यूडी-बी) की शीशियों में इंजेक्शन के लिए घोल।
दवा तुलना तालिका:
| कक्षा | इन | लाभ | नुकसान | उद |
|
एंटीबायोटिक समूह बायोसिंथेटिक पेनिसिलिन |
बेंज़िलपेनिसिलिन सोडियम नमक | सूक्ष्मजीवों की कोशिका भित्ति के संश्लेषण को रोककर इसका जीवाणुनाशक प्रभाव होता है। |
यह बीटा-लैक्टामेस के लिए प्रतिरोधी नहीं है। अधिकांश चने के संबंध में कम गतिविधि "-" w / o। |
ए |
| टेट्रासाइक्लिन समूह के एंटीबायोटिक | डॉक्सीसाइक्लिन | ब्रॉड-स्पेक्ट्रम बैक्टीरियोस्टेटिक एंटीबायोटिक। कोशिका में प्रवेश करते हुए, यह इंट्रासेल्युलर रोगजनकों पर कार्य करता है। |
दुष्प्रभाव: तंत्रिका, पाचन, हृदय, हेपेटोबिलरी सिस्टम, श्रवण और वेस्टिबुलर तंत्र, दृष्टि, हेमटोपोइजिस, चयापचय संबंधी विकार, गुर्दे और मूत्र पथ समारोह, एलर्जी प्रतिक्रियाएं। |
ए |
| एंटीबायोटिक, तीसरी पीढ़ी के सेफलोस्पोरिन | सेफ्ट्रिएक्सोन |
ग्राम "+", ग्राम "-" एम / ओ के खिलाफ सक्रिय। बीटा-लैक्टामेज एंजाइमों के प्रतिरोधी। ऊतकों और तरल पदार्थों में अच्छी तरह से प्रवेश करता है। |
कुछ अवायवीय रोगजनकों के खिलाफ कम गतिविधि। | ए |
|
एंटीबायोटिक, सेफलोस्पोरिन III पीढ़ी |
cefotaxime | इसका जीवाणुनाशक प्रभाव होता है। कार्रवाई का तंत्र सूक्ष्मजीवों की कोशिका भित्ति के म्यूकोपेप्टाइड के संश्लेषण के उल्लंघन से जुड़ा है। रोगाणुरोधी कार्रवाई की एक विस्तृत स्पेक्ट्रम रखता है। |
चने (+) और ग्राम (-) सूक्ष्मजीवों के अधिकांश बीटा-लैक्टामेस के लिए प्रतिरोधी। दुष्प्रभाव: केंद्रीय तंत्रिका तंत्र से, मूत्र, पाचन, हृदय प्रणाली, हेमटोपोइएटिक प्रणाली से, एलर्जी। |
वी |
| फ़्लोरोक्विनोलोन | सिप्रोफ्लोक्सासिं |
कार्रवाई के एक व्यापक स्पेक्ट्रम के साथ रोगाणुरोधी दवा, एक जीवाणुनाशक प्रभाव होता है, डीएनए गाइरेज़ को रोकता है और जीवाणु डीएनए के संश्लेषण को रोकता है। यह जठरांत्र संबंधी मार्ग से तेजी से अवशोषित होता है। मौखिक प्रशासन के बाद जैव उपलब्धता 70% है, बीबीबी में प्रवेश करती है |
दुष्प्रभाव पाचन, मूत्र, हृदय प्रणाली से,केंद्रीय स्नायुतंत्र, हेमटोपोइएटिक प्रणाली से, एलर्जी। |
वी |
| एंटीबायोटिक, अर्ध-सिंथेटिक पेनिसिलिन | एमोक्सीसाइक्लिन | अर्ध-सिंथेटिक पेनिसिलिन, जीवाणुनाशक कार्रवाई की एक विस्तृत स्पेक्ट्रम है। विभाजन और वृद्धि के दौरान पेप्टिडोग्लाइकन के संश्लेषण का उल्लंघन करता है, बैक्टीरिया के लसीका का कारण बनता है। |
साइड इफेक्ट: पाचन, तंत्रिका तंत्र से एलर्जी, हेमटोपोइएटिक प्रणाली से, एलर्जी |
वी |
|
एंटीबायोटिक, चतुर्थ पीढ़ी के सेफलोस्पोरिन |
Cefepime | दवा में कार्रवाई की एक विस्तृत स्पेक्ट्रम है, जिसमें ग्राम-नकारात्मक और ग्राम-पॉजिटिव सूक्ष्मजीवों के उपभेद शामिल हैं जो एमिनोग्लाइकोसाइड्स और 3-पीढ़ी के सेफलोस्पोरिन के प्रतिरोधी हैं। |
दुष्प्रभाव: एलर्जी प्रतिक्रियाएं, तंत्रिका पक्ष से मूत्र, श्वसन प्रणाली, सीवीएस, जठरांत्र पथ, हेमटोपोइएटिक अंग |
वी |
| कार्बापेनम समूह का एंटीबायोटिक | मेरोपेनेम | मेरोपेनेम की जीवाणु कोशिका भित्ति में प्रवेश करने की उच्च क्षमता के कारण एरोबिक और एनारोबिक बैक्टीरिया की एक विस्तृत श्रृंखला के खिलाफ इसका जीवाणुनाशक प्रभाव होता है। |
दुष्प्रभाव: फ़्लेबिटिस, थ्रोम्बोफ्लिबिटिस, एलर्जी प्रतिक्रियाएं, पेट दर्द, मतली, एनोरेक्सिया, उल्टी, दस्त, स्यूडोमेम्ब्रानस कोलाइटिस, ईोसिनोफिलिया, थ्रोम्बोसाइटोपेनिया, ल्यूकोपेनिया, न्यूट्रोपेनिया (एग्रानुलोसाइटोसिस सहित), कोलेस्टेटिक हेपेटाइटिस। |
वी |
शल्य चिकित्सा संबंधी व्यवधान:ना।
अन्य उपचार:
एचबीओ कारणों और जटिलताओं की परवाह किए बिना;
सदमे और रक्तस्रावी सिंड्रोम के बिना AKI के लिए हेमोडायलिसिस;
गंभीर ओपीपीएन में प्लास्मफेरेसिस।
विशेषज्ञ परामर्श के लिए संकेत:
· आंखों की क्षति के मामले में नेत्र रोग विशेषज्ञ का परामर्श;
· गैस्ट्रोएंटेरोलॉजिस्ट का परामर्श: हेपेटाइटिस, अग्नाशयशोथ, कोलेसिस्टिटिस के साथ;
· एक तीव्र पेट को बाहर करने के लिए एक सर्जन के साथ परामर्श;
· गुर्दे की क्षति और तीव्र गुर्दे की विफलता के विकास के मामले में एक नेफ्रोलॉजिस्ट का परामर्श;
केंद्रीय तंत्रिका तंत्र के घावों के साथ एक न्यूरोपैथोलॉजिस्ट का परामर्श;
· दिल की क्षति के मामले में हृदय रोग विशेषज्ञ का परामर्श;
· निमोनिया और ब्रोंकाइटिस के विकास के लिए एक चिकित्सक का परामर्श;
· त्वचा के घावों के मामले में त्वचा विशेषज्ञ के साथ परामर्श;
· एक एनेस्थिसियोलॉजिस्ट-रिससिटेटर के साथ परामर्श: आपातकालीन स्थितियों के विकास के साथ;
· एक प्रसूति-स्त्री रोग विशेषज्ञ का परामर्श: गर्भवती महिलाओं में लेप्टोस्पायरोसिस के साथ।
गहन देखभाल इकाई और गहन देखभाल इकाई में स्थानांतरण के लिए संकेत:
जटिलताओं के खतरे के साथ लेप्टोस्पायरोसिस के गंभीर रूप;
· आपातकालीन स्थितियां: संक्रामक विषाक्त आघात, एकेआई, केंद्रीय तंत्रिका तंत्र क्षति, तीव्र यकृत विफलता, तीव्र हृदय और श्वसन विफलता, प्रसार इंट्रावास्कुलर जमावट सिंड्रोम, कई अंग विफलता और अन्य।
उपचार प्रभावशीलता संकेतक:
· स्थिर तापमान सामान्यीकरण;
· नशा की कमी;
· रोग के लक्षणों की अनुपस्थिति या महत्वपूर्ण कमी;
मेनिन्जाइटिस के साथ सीएसएफ की स्वच्छता।
आगे की व्यवस्था
जिन व्यक्तियों को लेप्टोस्पायरोसिस हुआ है, उन्हें बीमारी के बाद पहले महीने में एक नेफ्रोलॉजिस्ट, नेत्र रोग विशेषज्ञ, न्यूरोपैथोलॉजिस्ट और चिकित्सक द्वारा अनिवार्य नैदानिक परीक्षा के साथ 6 महीने के लिए औषधालय अवलोकन के अधीन किया जाता है। बाद के महीनों में, नैदानिक अभिव्यक्तियों के प्रोफाइल में विशेषज्ञों की भागीदारी के साथ संक्रामक रोग विशेषज्ञों / जीपी द्वारा मासिक रूप से औषधालय अवलोकन किए जाते हैं। नियंत्रण सामान्य रक्त और मूत्र परीक्षण भी किए जाते हैं, और जो लोग एक प्रतिष्ठित रूप से गुजर चुके हैं, उनके लिए जैव रासायनिक रक्त परीक्षण भी किया जाता है। पहले दो महीनों के लिए मासिक आधार पर विश्लेषण किया जाता है, और बाद में - परीक्षा के परिणामों के आधार पर।
डिस्पेंसरी अवलोकन की अवधि की समाप्ति के बाद पूर्ण नैदानिक वसूली (प्रयोगशाला और नैदानिक मापदंडों का सामान्यीकरण) के साथ किया जाता है। लगातार अवशिष्ट प्रभाव के मामले में, जो ठीक हो गए हैं उन्हें कम से कम 2 वर्षों के लिए विशेषज्ञों (नेत्र रोग विशेषज्ञ, न्यूरोपैथोलॉजिस्ट, नेफ्रोलॉजिस्ट, आदि) की देखरेख में स्थानांतरित किया जाता है।
अस्पताल में भर्ती
नियोजित अस्पताल में भर्ती के लिए संकेत:ना।
आपातकालीन अस्पताल में भर्ती के लिए संकेत:लेप्टोस्पायरोसिस वाले सभी रोगी और इस बीमारी के संदिग्ध मामले, गंभीरता की परवाह किए बिना, एक संक्रामक रोग अस्पताल में अनिवार्य अस्पताल में भर्ती होने के अधीन हैं।
जानकारी
स्रोत और साहित्य
- कजाकिस्तान गणराज्य के स्वास्थ्य देखभाल मंत्रालय की चिकित्सा सेवाओं की गुणवत्ता पर संयुक्त आयोग की बैठकों का कार्यवृत्त, 2016
- 1) संक्रामक रोग: राष्ट्रीय गाइड / एड। रा। युशचुक, यू। हां। वेंगेरोवा। // एम।: जियोटार-मीडिया, 2009। - एस। 503–513। 2) पोक्रोव्स्की वी.आई., इलिंस्की यू.ए., चेर्नुखा यू.जी. एट अल लेप्टोस्पायरोसिस के क्लिनिक, निदान और उपचार के लिए दिशानिर्देश - एम।, 1979. - एस। 37-58। 3) संक्रामक रोगों के लिए गाइड (2 खंड)। / यू। लोबज़िन, के। झदानोव। // एसपीबी।, फोलियो, 2011 - 664 पी। 4)अवदीवा एम.जी. लंबे समय तक जटिल पाठ्यक्रम (इम्युनोपैथोजेनेसिस, निदान, रोग का निदान, उपचार, पुनर्वास) के साथ एक बीमारी के रूप में लेप्टोस्पायरोसिस: थीसिस का सार। जिला ... डॉक्टर ऑफ मेडिकल साइंसेज - मॉस्को, 1997.-32 पी। 5) लेबेदेव वी.वी., अवदीवा एम.जी., शुबिच एम.जी., अनानीना यू.वी., तुर्यानोव एम.के., लुचशेव वी.आई. Icterohemorrhagic leptospirosis (वी.वी. लेबेदेव द्वारा संपादित)। - क्रास्नोडार: "सोवियत क्यूबन", 2001. - 208 पी। 6) स्टोयानोवा एन.ए., टोकरेविच एन.के., वागनोव ए.एन. एट अल लेप्टोस्पायरोसिस: डॉक्टरों के लिए एक गाइड / एड। यू.वी. अनन्या।-एसपीबी: एनआईआईईएम इम। पाश्चर, 2010, 116 पी। 7) पोक्रोव्स्की वी.आई., अकुलोव के.आई. महामारी विज्ञान, निदान और लेप्टोस्पायरोसिस की रोकथाम। दिशानिर्देश। - एम।, 1987 ।-- 56 पी। 8) मोइसोवा डी.एल., लेबेदेव वी.वी., पोद्सदन्या ए.ए. लेप्टोस्पायरोसिस में हेमोस्टेसिस का उल्लंघन // संक्रामक रोग। - 2012। -Т.10, 3। - एस 67-74। 9) अंबालोव यू.एम. लेप्टोस्पायरोसिस के उपचार के निदान और सिद्धांत: मेडिकल छात्रों के लिए एक व्याख्यान। - रोस्तोव-ऑन-डॉन, नियोप्रिंट, 2014 .-- 17 पी। 10) वयस्कों में लेप्टोस्पायरोसिस। नैदानिक दिशानिर्देश। - एम।, 2014 ।-- 96 पी। 11) लेप्टोस्पायरोसिस वाले बच्चों को चिकित्सा देखभाल के प्रावधान के लिए नैदानिक दिशानिर्देश (उपचार प्रोटोकॉल) // सेंट पीटर्सबर्ग, 2015 .-- 74 पी। 12) गोरोडिन वी.एन., लेबेदेव वी.वी. लेप्टोस्पायरोसिस का उपचार // रूसी चिकित्सा पत्रिका। - 2006. - नंबर 1। - एस। 45-50। 13) गोरोदिन वी.एन., लेबेदेव वी.वी., ज़ाबोलोटस्किख आई.बी. लेप्टोस्पायरोसिस (उन्नत चिकित्सा प्रौद्योगिकी) के गंभीर रूपों के लिए गहन देखभाल का अनुकूलन। - क्रास्नोडार, 2007 .-- 54 पी। 14) लेबेदेव वी.वी., ए.यू. ज़ुरावलेव ए.यू., ज़ोटोव एस.वी., पी.वी. पी.वी. लेबेदेव एट अल लेप्टोस्पायरोसिस // चिकित्सीय संग्रह वाले रोगियों के जटिल उपचार में रीमैक्सोल जलसेक समाधान का उपयोग। - 2013. -टी। 85, नहीं। 11.– पी. 58-61। 15) दवाओं की बड़ी संदर्भ पुस्तक / एड। L. E. Ziganshina, V. K. Lepakhina, V. I. Petrov, R. U. Khabrieva। - एम .: जियोटार-मीडिया, 2011 .-- 3344 पी। 16) निदान, केस प्रबंधन रोकथाम और लेप्टोस्पायरोसिस का नियंत्रण / जगदीश प्रसाद। // लेप्टोस्पायरोसिस की रोकथाम और नियंत्रण के लिए कार्यक्रम। राष्ट्रीय दिशानिर्देश.-2015.- 18 पी। 17) लेप्टोस्पायरोसिस./सीपीजी, 2010. - 66 एस। 18) ब्रेट-मेजर डीएम, कोल्ड्रेन आर। लेप्टोस्पायरोसिस के लिए एंटीबायोटिक्स। / कोक्रेन डाटाबेस सिस्ट.-रेव। 2012. -फरवरी 15. - 21 पी। 19) ब्रिटिश नेशनल फॉर्मुलरी (बीएनएफ 67) - 2014 .-- 1161 पी।
जानकारी
प्रोटोकॉल में प्रयुक्त संक्षिप्ताक्षर
| नरक | रक्त चाप |
| अलाती | अळणीने अमिनोट्रांसफेरसे |
| पर जैसा | एस्पर्टेट एमिनोट्रांसफ़रेस |
| APTT | सक्रिय आंशिक थ्रोम्बोप्लास्टिन समय |
| मैं / वी | नसों के द्वारा |
| में / एम | पेशी |
| वीजी | वायरल हेपेटाइटिस |
| जीपी | सामान्य चिकित्सक |
| बीपी | पुनर्गणना समय |
| एचबीओ | हाइपरबेरिक ऑक्सीकरण |
| एचएफआरएस | गुर्दे के सिंड्रोम के साथ रक्तस्रावी बुखार |
| GEB ICE |
रक्त मस्तिष्क अवरोध छोटी नसों में खून के छोटे - छोटे थक्के बनना |
| मैकेनिकल वेंटिलेशन | कृत्रिम फेफड़े का वेंटिलेशन |
| यह श | संक्रामक विषाक्त झटका |
| एलिसा | लिंक्ड इम्युनोसॉरबेंट परख |
| किज़ो | संक्रामक रोगों का कार्यालय |
| सीटी स्कैन | सीटी स्कैन |
| केएसएचआर | एसिड बेस संतुलन |
| INR | अंतरराष्ट्रीय सामान्यीकृत अनुपात |
| एमआरआई | चुम्बकीय अनुनाद इमेजिंग |
| यूएसी | सामान्य रक्त विश्लेषण |
| ओएएम | सामान्य मूत्र विश्लेषण |
| OARIT | एनेस्थिसियोलॉजी और पुनर्जीवन और गहन देखभाल विभाग |
| ऑप | तीक्ष्ण गुर्दे की चोट |
| विपक्ष | तीव्र यकृत गुर्दे की विफलता |
| गुप्त प्रतिलिपि | परिसंचारी रक्त की मात्रा |
| पीएचसी | प्राथमिक स्वास्थ्य देखभाल |
| पीसीआर | पोलीमरेज़ चेन रिएक्शन |
| आरएमए | माइक्रोएग्लूटीनेशन रिएक्शन |
| आरएनएफ | अप्रत्यक्ष इम्यूनोफ्लोरेसेंस प्रतिक्रिया |
| आरपीजीए | निष्क्रिय रक्तगुल्म प्रतिक्रिया |
| आरएसके | पूरक निर्धारण प्रतिक्रिया |
| एसजेडपी | ताजा जमे हुए प्लाज्मा |
| सीएसएफ | मस्तिष्कमेरु द्रव |
| ईएसआर | लालरक्तकण अवसादन दर |
| प्रायोजित | एकाधिक अंग विफलता सिंड्रोम |
| अल्ट्रासाउंड | अल्ट्रासाउंड प्रक्रिया |
| सीवीपी | केंद्रीय शिरापरक दबाव |
| ईसीजी | विद्युतहृद्लेख |
प्रोटोकॉल डेवलपर्स की सूची:
1) कोशेरोवा बख्त नर्गलिवेना - डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर, कारागांडा स्टेट मेडिकल यूनिवर्सिटी में रिपब्लिकन स्टेट एंटरप्राइज, क्लिनिकल वर्क और कंटीन्यूअस प्रोफेशनल डेवलपमेंट के लिए वाइस-रेक्टर, स्वास्थ्य और सामाजिक विकास मंत्रालय के मुख्य फ्रीलांस एडल्ट इंफेक्शनिस्ट। कजाकिस्तान।
2) कुलज़ानोवा शोलपान अदलगाज़ेवना - चिकित्सा विज्ञान के डॉक्टर, जेएससी "अस्ताना मेडिकल यूनिवर्सिटी", संक्रामक रोगों और महामारी विज्ञान विभाग के प्रमुख।
3) मुकोवोज़ोवा लिडिया अलेक्सेवना - डॉक्टर ऑफ मेडिकल साइंसेज, आरएसई और आरईएम "स्टेट मेडिकल यूनिवर्सिटी ऑफ सेमी", न्यूरोलॉजी, मनश्चिकित्सा और संक्रामक रोगों के विभाग के प्रोफेसर।
4) मझितोव तलगट मंसूरोविच - चिकित्सा विज्ञान के डॉक्टर, जेएससी "अस्ताना मेडिकल यूनिवर्सिटी" क्लिनिकल फार्माकोलॉजी विभाग के प्रोफेसर।
रुचियों का भेद:अनुपस्थित।
समीक्षकों की सूची:ड्यूसेनोवा अमांगुल कुआंडिकोवना - आरईएम में डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर, रिपब्लिकन स्टेट एंटरप्राइज "कजाख नेशनल मेडिकल यूनिवर्सिटी का नाम एस.डी. Asfendiyarova ", संक्रामक और उष्णकटिबंधीय रोगों के विभाग के प्रमुख।
प्रोटोकॉल के संशोधन की शर्तें:इसके प्रकाशन के 3 साल बाद और इसके लागू होने की तारीख से या साक्ष्य के स्तर के साथ नए तरीकों की उपस्थिति में प्रोटोकॉल का संशोधन।
संलग्न फाइल
ध्यान!
- स्व-दवा आपके स्वास्थ्य के लिए अपूरणीय क्षति हो सकती है।
- MedElement वेबसाइट और मोबाइल एप्लिकेशन "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" पर पोस्ट की गई जानकारी एक डॉक्टर के साथ व्यक्तिगत परामर्श को प्रतिस्थापित नहीं कर सकती है और न ही करनी चाहिए। यदि आपके पास कोई चिकित्सीय स्थिति या लक्षण हैं जो आपको परेशान करते हैं, तो स्वास्थ्य सेवा प्रदाता से संपर्क करना सुनिश्चित करें।
- दवाओं के चुनाव और उनकी खुराक के बारे में किसी विशेषज्ञ से चर्चा की जानी चाहिए। रोग और रोगी के शरीर की स्थिति को ध्यान में रखते हुए केवल एक डॉक्टर ही आवश्यक दवा और उसकी खुराक लिख सकता है।
- MedElement वेबसाइट और मोबाइल एप्लिकेशन "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" विशेष रूप से सूचना और संदर्भ संसाधन हैं। इस साइट पर पोस्ट की गई जानकारी का उपयोग डॉक्टर के नुस्खे में अनधिकृत परिवर्तन के लिए नहीं किया जाना चाहिए।
- MedElement के संपादक इस साइट के उपयोग के परिणामस्वरूप स्वास्थ्य या भौतिक क्षति के किसी भी नुकसान के लिए ज़िम्मेदार नहीं हैं।
संक्रामी कामला
लेप्टोस्पायरोसिस जूनोटिक समूह से एक तीव्र संक्रामक रोग है, जो लेप्टोस्पाइरा के कारण होता है, जिसमें गुर्दे और यकृत, हृदय और तंत्रिका तंत्र को प्रमुख नुकसान होता है। लेप्टोस्पाइरा के सीरोटाइप के आधार पर पहले अलगाव में पहचाने जाने वाले रोगों को एक नोसोलॉजिकल रूप के नैदानिक रूप के रूप में माना जाता है।
एटियलजि।लेप्टोस्पाइरा एक लम्बी कॉर्कस्क्रू जैसी कोशिका है जो प्रतिकूल पर्यावरणीय परिस्थितियों के लिए प्रतिरोधी नहीं है। प्रेरक एजेंट विभिन्न रूपों द्वारा प्रतिष्ठित है। अधिकांश प्रकोप लेप्टोस्पाइरा, आईसीटेरोहेमोरेजिक, कैनिकोला, पोमोना, इन्फ्लूएंजा, हेब्डोमैडिस से जुड़े होते हैं, कम अक्सर लेप्टोस्पाइरा के अन्य कई रूपों के साथ। मानव संक्रमण के सबसे आम स्रोत पशुधन, कृंतक, कुत्ते और पानी हैं। रोगज़नक़ों का मुख्य भंडार, विशेष रूप से शहरों में, चूहे हैं, जो अपने स्राव से पर्यावरण और जल निकायों को प्रदूषित करते हैं। सीवेज या जल स्रोत दूषित होने पर चूहों के बीच रोगज़नक़ का संचार संभव है। खाद्य उत्पाद संक्रामक सिद्धांत के संचरण का कारक तभी बन सकते हैं जब वे चूहों द्वारा गहन रूप से संक्रमित हों।
पिछले दशकों में, लेप्टोस्पायरोसिस की एटियलॉजिकल संरचना में परिवर्तन हुए हैं। यदि यूक्रेनी एसएसआर में युद्ध के बाद के वर्षों में, इन्फ्लूएंजा और पोमोना जैसे रोगजनकों की प्रबलता होती है, जो कृषि से संक्रमण के कारण होने वाले पानी के प्रकोप से जुड़े होते हैं। और जंगलीजानवरों, तो हाल के वर्षों में icterohemorrhagic leptospirosis प्रमुख कारक बन गया है, जिसके कारण उच्च मृत्यु दर के साथ गंभीर नैदानिक रूपों में उल्लेखनीय वृद्धि हुई है।
महामारी विज्ञान।लेप्टोस्पायरोसिस सभी महाद्वीपों पर आम है। अधिकांश रोग जल कारक से जुड़े हैं - नदियों, तालाबों, झीलों, मछली पकड़ने में तैरना। यह गर्मी के मौसम की व्याख्या करता है, विशेष रूप से गर्म दिनों के दौरान उच्चारित। लेकिन सर्दियों में, पशुओं के खेतों, खाद्य उद्यमों, किराने की दुकानों, कृन्तकों द्वारा बसे घरों में कृन्तकों के संपर्क में आने से लोगों के संक्रमण के मामले सामने आते हैं। कस्तूरी का शिकार करते समय संक्रमण हो सकता है, घरेलू प्रजनन वातावरण में पोषक तत्वों की देखभाल। मांस प्रसंस्करण संयंत्रों में पशुओं के वध के साथ बीमार जानवरों (पशु चिकित्सक, पशुधन विशेषज्ञ, दूधिया, सूअर) की देखभाल से जुड़े कुछ समूहों में वृद्धि हुई है, और उन खानों में काम करते हैं जहां कृंतक हैं।
लुडेन रोग के मामले विशेष रूप से आश्वस्त करते हैं, जिसमें, त्वचा के घर्षण, खरोंच, कटौती, घर्षण की उपस्थिति में, लेप्टोस्पायरोसिस के पहले लक्षण नदी में तैरने के कुछ दिनों बाद, स्थिर पानी के शरीर में दिखाई देते हैं। संक्रमण का जल कारक, जिसे मुख्य माना जा सकता है, लेप्टोस्पायरोसिस को गंदे पानी की बीमारी के रूप में माना जा सकता है। समूह रोग, विशेष रूप से एनिक्टेरिक रूप, अक्सर कृषि कार्य से जुड़े होते हैं। इसलिए ऐसे बुखारों के नाम - "घास का मैदान", "पानी", "घास काटना"।
रोगजनन। लेप्टोस्पाइरा पाचन तंत्र, कंजाक्तिवा, त्वचा के श्लेष्म झिल्ली के माध्यम से मानव शरीर में प्रवेश करता है, जिससे परिचय स्थल पर कोई भड़काऊ परिवर्तन नहीं होता है। अगोचर क्षति भी। खरोंच, खरोंच संक्रमण का प्रवेश द्वार बन सकते हैं। एक बार शरीर में, लेप्टोस्पाइरा को रक्त और लसीका प्रवाह द्वारा रेटिकुलोएन्डोथेलियल ऊतक में समृद्ध अंगों तक ले जाया जाता है, मुख्य रूप से यकृत, गुर्दे और प्लीहा तक। यहां वे तेजी से गुणा करते हैं। लेप्टोस्पायरेमिया रोग के 3-5 वें दिन तक अपने पूर्ण विकास तक पहुँच जाता है। नैदानिक लक्षणों के सामान्यीकरण की इस अवधि के दौरान, लेप्टोस्पाइरा रक्त में पाया जा सकता है, साथ ही मस्तिष्कमेरु द्रव में, जहां वे रक्त-मस्तिष्क की बाधा को तोड़ते हुए प्रवेश करते हैं। रक्त में लेप्टोस्पाइरा के क्षय उत्पादों के संचय से शरीर का संवेदीकरण होता है, हाइपरर्जिक प्रतिक्रियाओं की घटना होती है। सबसे महत्वपूर्ण रोगजनक कारक रक्त केशिकाओं को नुकसान है। उनकी पारगम्यता में वृद्धि चिकित्सकीय रूप से रक्तस्रावी सिंड्रोम द्वारा प्रकट होती है। गुर्दे, यकृत, प्लीहा, अधिवृक्क ग्रंथियों, पाचन तंत्र में व्यापक रक्तस्राव के रूप में आंतरिक अंगों में रोग परिवर्तनों की तस्वीर में यह सामने आता है। रक्तस्राव की उत्पत्ति में, थ्रोम्बोसाइटोपेनिया और रक्त के थक्के में कमी महान हैं महत्त्व। हेपेटोसाइट्स में भड़काऊ प्रक्रिया अक्सर पीलिया के साथ होती है। रोग के विकास में ऑटोइम्यून प्रक्रियाएं शामिल हैं।
विशिष्ट एंटीबॉडी के प्रभाव में, बीमारी के पहले सप्ताह के अंत तक रक्त से लेप्टोस्पाइरा गायब हो जाता है। उनका आगे गहन संचय गुर्दे में होता है। घुमावदार नलिकाओं के क्षतिग्रस्त होने से पेशाब में गड़बड़ी होती है, यूरीमिया तक - मृत्यु का मुख्य कारण। हस्तांतरित रोग के बाद, एक मजबूत और दीर्घकालिक सक्रिय प्रतिरक्षा बनती है।
क्लिनिकएक महत्वपूर्ण विविधता में भिन्न होता है - अल्पकालिक ज्वर की स्थिति से लेकर मृत्यु में समाप्त होने वाले अत्यंत गंभीर रूपों तक। ऊष्मायन अवधि की अवधि 3 से 14 दिनों तक है। कुछ मामलों में, इस अवधि को 2 दिनों तक कम किया जा सकता है। कभी-कभी, उदाहरण के लिए, एक तालाब में एक बार स्नान करने से, ऊष्मायन अवधि को अधिकतम सटीकता के साथ निर्धारित किया जा सकता है। केवल कभी-कभी धीरे-धीरे अस्वस्थता, कमजोरी के रूप में विकास होता है ज्यादातर मामलों में, रोग ठंड लगना, बुखार के साथ तीव्र रूप से शुरू होता है, तापमान 39-40 डिग्री सेल्सियस तक बढ़ जाता है, प्रकृति में प्रेषित होता है, 5-8 दिनों तक रहता है, और फिर कम हो जाता है गंभीर रूप से या त्वरित लसीका के प्रकार से।दूसरा, बुखार की छोटी लहर - रोग की पुनरावृत्ति होती है। जैसे ही लेप्टोस्पायरिया विकसित होता है, नशा बढ़ता है: भूख गायब हो जाती है, मतली, उल्टी, सिरदर्द, कभी-कभी प्रलाप, चेतना की हानि दिखाई देती है। रोगी निष्क्रियता की स्थिति में रह सकते हैं। थोड़ा सा प्रयास आम मायलगाई से जुड़ा है। बछड़े की मांसपेशियों में दर्द विशेष रूप से चिंताजनक है, कभी-कभी इस हद तक व्यक्त किया जाता है कि रोगी मुश्किल से चल सकता है, मुश्किल से अपने पैरों पर खड़ा हो सकता है। कभी-कभी दर्द अनुपस्थित हो सकता है पेट की मांसपेशियों को नुकसान से जुड़ा संभावित पेट सिंड्रोम।
रोगी की उपस्थिति विशेषता है: हाइपरमिया और चेहरे की सूजन, श्वेतपटल के जहाजों का स्पष्ट इंजेक्शन, कंजाक्तिवा के तहत रक्तस्राव तक। एक प्रारंभिक गुलाब-पैपुलर अल्पकालिक दाने की उपस्थिति संभव है। गंभीर मामलों में, यह एक पेटीचियल चरित्र प्राप्त करता है। होठों पर, नाक के पंखों पर, ग्रसनी की श्लेष्मा झिल्ली का बार-बार फटना। रक्तस्रावी अभिव्यक्तियाँ विशेषता हैं - नकसीर, कॉफी के मैदान के रूप में उल्टी, हेमट्यूरिया। अंतःशिरा इंजेक्शन साइटों पर व्यापक चोट लगती है। फेफड़ों में परिवर्तन हल्के प्रतिश्यायी लक्षणों से लेकर रक्तस्रावी निमोनिया तक होता है। दिल की आवाज़ का मटमैला और बहरापन, इसके शीर्ष पर सिस्टोलिक बड़बड़ाहट नोट की जाती है। नाड़ी धीमा हो गई है, क्षिप्रहृदयता, अतालता संभव है। हाइपोटेंशन की प्रवृत्ति मुख्य रूप से डायस्टोलिक दबाव में कमी के कारण निर्धारित होती है। लंबे समय तक पतन, संक्रामक-विषाक्त सदमे, सांस की तकलीफ संभव है। हृदय की मांसपेशियों में इलेक्ट्रोकार्डियोग्राफिक परिवर्तन, कार्यात्मक सिकुड़न में कमी, तीव्र विषाक्त-संक्रामक मायोकार्डिटिस की घटना, लय और चालन गड़बड़ी नोट की जाती है। ईसीजी पर, वेंट्रिकुलर कॉम्प्लेक्स के अंतिम भाग में परिवर्तन निर्धारित किया जाता है: एस-टी सेगमेंट का नीचे की ओर विस्थापन और विरूपण, दांत का चपटा और उलटा होना टी। 3-5 वें दिन, तेजी से बढ़ने वाला पीलिया दिखाई देता है। लीवर का आकार बढ़ जाता है। प्लीहा आमतौर पर पल्पेबल नहीं होता है। रोग के पहले दिनों से, केंद्रीय तंत्रिका तंत्र को नुकसान के लक्षण दिखाई देते हैं - एक तेज सिर बैरल, अनिद्रा, सुस्ती या बढ़ी हुई उत्तेजना। अक्सर, न्यूरोलॉजिकल लक्षण मेनिन्जाइटिस तक सीमित होते हैं; गंभीर मामलों में, सीरस मेनिन्जाइटिस विकसित हो सकता है। मस्तिष्कमेरु द्रव लगातार बूंदों में निकलता है, पारदर्शी, कभी-कभी ज़ैंथोक्रोमिक, ओपलेसेंट। यह रोग प्रोटीन-सेल पृथक्करण के साथ लिम्फोसाइटिक मेनिन्जाइटिस के रूप में आगे बढ़ता है।
रोग के विकास की प्रक्रिया में, गुर्दे की क्षति के लक्षण सामने आते हैं। 3-4 लीटर, जबकि अवशिष्ट नाइट्रोजन का उच्च स्तर लंबे समय तक बना रहता है, जिसे ऊतकों से नाइट्रोजन उत्पादों के बढ़ते प्रवाह द्वारा समझाया जा सकता है। चक्रीय रूप से होने वाली संक्रामक प्रक्रिया की स्थितियों के तहत रक्तप्रवाह में। रोग की कुल अवधि 3-4 सप्ताह
व्यक्तिगत अंगों और प्रणालियों को नुकसान के प्रमुख संकेत के अनुसार, लेप्टोस्पायरोसिस के निम्नलिखित नैदानिक रूपों को प्रतिष्ठित किया जा सकता है: हेपेटोरेनल, कार्डियोवैस्कुलर, फुफ्फुसीय, मेनिन्जियल, पेट
हेपेटोरेनल -सबसे आम विशिष्ट रूपों में से एक हैपेटिया के लक्षणों के साथ पीलिया और तीव्र गुर्दे की विफलता के लक्षण सामने आते हैं
कार्डियोवास्कुलररूप टैचीकार्डिया द्वारा प्रकट होता है, अतालता हाइपोटेंशन अक्सर विकसित होता है, मुख्य रूप से पतन के विकास तक डायस्टोलिक रक्तचाप में कमी के कारण। अचानक कार्डियक अरेस्ट, दिल की आवाज़ का बहरापन, दिल के क्षेत्र में सिस्टोलिक बड़बड़ाहट और इसकी सीमाओं का विस्तार, नाड़ी की अक्षमता, ताल की गड़बड़ी मायोकार्डिटिस की विशेषता, चालन की गड़बड़ी
फेफड़ेप्रपत्र श्वसन पथ के प्रतिश्यायी अभिव्यक्तियों की विशेषता है, कभी-कभी रक्तस्रावी निमोनिया, सीने में दर्द, क्षिप्रहृदयता, खूनी थूक, रक्तचाप में गिरावट। इस प्रकार में, जो आमतौर पर अत्यंत कठिन होता है, विशेष रूप से उच्च मृत्यु दर होती है
मस्तिष्कावरणीययह रूप एक तेज सिरदर्द, कठोर गर्दन की मांसपेशियों, कर्निग और ब्रुडज़िंस्की के सकारात्मक लक्षणों के साथ है।
तीव्र पेट के लक्षणों से लेप्टोस्पायरोसिस को छुपाया जा सकता है पेटरूप ऊपरी पेट में तेज दर्द की विशेषता है दर्द सिंड्रोम cholecystitis, cholecystopancreatitis की एक तस्वीर जैसा दिखता है पीलिया के इन मामलों में उपस्थिति, हाइपरल्यूकोसाइटोसिस अनुचित लैपरोटॉमी का कारण बन सकता है
दिया गया नैदानिक वर्गीकरण सशर्त है, क्योंकि अलग-अलग विकल्पों को अलगाव में नहीं माना जा सकता है, उनके बीच कोई स्पष्ट सीमाएं नहीं हैं। इसी तरह के नैदानिक संकेत (हाइपरथर्मिया, सिरदर्द, पीलिया, रक्तस्राव, गुर्दे की विफलता) को अलग-अलग रूपों में दोहराया जा सकता है, लेकिन मुख्य, प्रमुख लक्षण आपको रोग के विभेदक निदान में नेविगेट करने की अनुमति देता है
एक प्रयोगशाला अध्ययन में, न्युट्रोफिलिक शिफ्ट के साथ हाइपरल्यूकोसाइटोसिस का उल्लेख किया जाता है, कभी-कभी युवा और मायलोसाइट्स में ईोसिनोफिलिक ग्रैन्यूलोसाइट्स की संख्या लगभग हमेशा कम हो जाती है, प्लास्मोसाइट्स दिखाई देते हैं ईएसआर 40-60 मिमी / घंटा तक बढ़ जाता है और यहां तक कि थोड़े समय के लिए इन संकेतकों से अधिक हो जाता है। हाइपोक्रोमिक एनीमिया विकसित होता है हीमोग्लोबिन की मात्रा में उल्लेखनीय रूप से कमी आती है, रक्त का थक्का बनना धीमा हो जाता है, जिसकी पुष्टि एक कोगुलोग्राम द्वारा की जाती है। जैसे ही पीलिया विकसित होता है, रक्त में बिलीरुबिन की सामग्री प्रत्यक्ष और कुछ हद तक एक अप्रत्यक्ष अंश के कारण उच्च स्तर तक पहुंच जाती है। एंजाइमों की गतिविधि, विशेष रूप से एमिनोट्रांस्फरेज़ में, मामूली वृद्धि हुई है या सामान्य सीमा के भीतर बनी हुई है, जो यकृत में एक नेक्रोटिक प्रक्रिया की तुलना में सूजन की उपस्थिति का अधिक संकेत है नैदानिक रूप से महत्वपूर्ण लक्षण अवशिष्ट नाइट्रोजन, यूरिया, क्रिएटिनिन के स्तर में उल्लेखनीय वृद्धि है। मूत्र में पाया जाता है, एरिथ्रोसाइट्स, वृक्क उपकला कोशिकाएं और कास्ट दिखाई देते हैं।
लेप्टोस्पायरोसिस का गंभीर कोर्स औरिया, हेपेटगिया और रक्तस्राव के 3 मुख्य लक्षणों की विशेषता है। गुर्दे तेजी से गुजरने वाले एल्बुमिनुरिया और सिलिंड्रुरिया में कम हो जाते हैं, यकृत और गुर्दे के कार्यात्मक परीक्षण थोड़े बिगड़ा होते हैं, डायरिया सामान्य रहता है। मायोकार्डिटिस, एंडोकार्डिटिस, तीव्र अग्नाशयशोथ, पॉलीनेरिटिस, इरिटिस, इरिडोसाइक्लाइटिस, यूवाइटिस, लंबे समय तक पॉलीमायोसिटिस के प्रकार से सामान्यीकृत मांसपेशियों की क्षति संभावित जटिलताएं हैं
विभेदक निदानलेप्टोस्पायरोसिस को पहचानने में महामारी विज्ञान का इतिहास महत्वपूर्ण है। विशेष रूप से आश्वस्त लोगों की बीमारी के मामले हैं, जिनमें घर्षण, खरोंच, कटौती की उपस्थिति में, लेप्टोस्पायरोसिस के पहले लक्षण नदी में तैरने के 7-12 दिनों के बाद दिखाई देते हैं, स्थिर जलाशय जल समूह रोग अक्सर व्यावसायिक स्थितियों, कृषि कार्य से जुड़े होते हैं। हाल के वर्षों में, न केवल गर्मियों में, बल्कि शरद ऋतु-सर्दियों की अवधि में भी लेप्टोस्पायरोसिस की घटनाओं में उल्लेखनीय वृद्धि हुई है, जिसके लिए गहन पर्यावरण की आवश्यकता होती है। अध्ययन और आवश्यक निवारक उपाय
कभी-कभी, एक विशिष्ट नैदानिक तस्वीर की उपस्थिति में, एक सकारात्मक लेप्टोस्पाइरा लसीका प्रतिक्रिया, रोगियों की सबसे सावधानीपूर्वक पूछताछ संक्रमण के स्रोत की पहचान करने की अनुमति नहीं देती है। ऐसे मामलों में, कृन्तकों द्वारा खाद्य संदूषण की संभावना के बारे में सोचा जाता है।
डिफरेंशियल डायग्नोस्टिक लिस्ट, दर्जनों नोसोलॉजिकल फॉर्म - वायरल हेपेटाइटिस, सेप्सिस, इन्फ्लूएंजा, निमोनिया, मेनिन्जाइटिस, कोलेसिस्टोपैन्क्रियाटाइटिस, रीनल सिंड्रोम के साथ रक्तस्रावी बुखार, ट्राइकिनोसिस, मलेरिया, यकृत और गुर्दे का दर्द, माध्यमिक संक्रामक पीलिया, और अन्य रोग और अन्य रोग लक्षण लेप्टोस्पायरोसिस की पहचान करते समय एक चिकित्सक का सामना हो सकता है।
इस रोग की विशिष्ट नैदानिक तस्वीर के बावजूद, इसका निदान, विशेष रूप से प्रारंभिक अवस्था में, संक्रमण के बहुरूपता के कारण महत्वपूर्ण कठिनाइयाँ पेश कर सकता है। इसके लगातार "मास्क" तापमान में तेज वृद्धि के साथ शुरुआत की गंभीरता हैं, जैसे कि सेप्सिस या फ्लू, तेजी से बढ़ रहा पीलिया, पेट का सिंड्रोम, आपको कोलेसीस्टोपैन्क्रियाटाइटिस के बारे में सोचने पर मजबूर करना, एपेंडिसाइटिस, मेनिन्जियल लक्षण ऐसे संकेत हैं जो कई संक्रामक और गैर-संक्रामक रोगों में समान रूप से निहित हैं।
अपेक्षाकृत दुर्लभ लेप्टोस्पायरोसिस की गलत व्याख्या की जा सकती है: वायरल हेपेटाइटिस।तीव्र शुरुआत, अतिताप, जल्दी शुरू होने वाला पीलिया लेप्टोस्पायरोसिस को वायरल हेपेटाइटिस ए के करीब लाता है। लेकिन नैदानिक और प्रयोगशाला डेटा की बाद की गतिशीलता, महामारी विज्ञान के इतिहास (हेपेटाइटिस ए की शरद ऋतु-सर्दियों के मौसम) ने उनके बीच अंतर करना अपेक्षाकृत आसान बना दिया है।
आईसीटेरोहेमोरेजिक लेप्टोस्पायरोसिस वायरल हेपेटाइटिस बी की विशेषताओं के समान है, जो पीलिया और रक्तस्रावी सिंड्रोम की विशेषता भी है। गुर्दे की विफलता के साथ तेजी से विकसित हो रहे लेप्टोस्पायरोसिस के विपरीत, एल्बुमिनुरिया, एज़ोटेमिया, हाइपरल्यूकोसाइटोसिस में वृद्धि हुई। ईएसआर वायरल हेपेटाइटिस बी ज्यादातर मामलों में धीरे-धीरे, धीरे-धीरे, जोड़ों में दर्द के साथ, यकृत और प्लीहा के आकार में वृद्धि, गुर्दे में थोड़ा स्पष्ट परिवर्तन, ल्यूकोपेनिया, सीरम एंजाइमों की स्पष्ट गतिविधि, विशेष रूप से एमिनोट्रांस्फरेज़, तेजी से देरी से विकसित होता है। ईएसआर। इसमें हमें महामारी विज्ञान के इतिहास के डेटा को जोड़ना होगा: प्रीमॉर्बिड अवधि में पैरेन्टेरल जोड़तोड़ करना, रक्त आधान, जो लेप्टोस्पायरोसिस के लिए बिल्कुल विशिष्ट नहीं है।
मुख्य विभेदक निदान संकेत तालिका में दिए गए हैं। दस.
तेज बुखार, सिरदर्द, सामान्य थकान, कमजोरी, फोटोफोबिया, श्वेतपटल वाहिकाओं के इंजेक्शन के साथ अचानक शुरुआत के साथ, अस्वस्थता का संदेह हो सकता है फ़्लूया एआरआई।महामारी विज्ञान के इतिहास, क्षेत्र में संदिग्ध स्रोतों से पानी के उपयोग का बहुत महत्व है। रोग की मौसमीता को ध्यान में रखना आवश्यक है, तीव्र श्वसन संक्रमण गर्मियों में अपेक्षाकृत कम देखे जाते हैं और व्यक्तिगत समूहों की हार तक सीमित नहीं होते हैं। फ्लू के साथ, बछड़े की मांसपेशियों में कोई स्पष्ट दर्द नहीं होता है, आमतौर पर कोई दाने नहीं होते हैं, कोई पीलिया नहीं होता है, रक्तस्रावी अभिव्यक्तियाँ होती हैं, गुर्दे की विफलता के स्पष्ट संकेत होते हैं। ल्यूकोसाइटोसिस विशिष्ट नहीं है, ईएसआर सामान्य रहता है
के बारे में याद रखना आवश्यक है सीरस मैनिंजाइटिस,विभिन्न एटियलजि के संक्रामक रोगों में इतना दुर्लभ नहीं है। गंभीर सिरदर्द, चक्कर आना, गर्दन में अकड़न, सकारात्मक कर्निग लक्षण, मस्तिष्कमेरु द्रव साइटोसिस में वृद्धि सबइन संकेतों को लेप्टोस्पायरोसिस के साथ देखा जा सकता है, जिसका अंतिम निदान इतिहास, नैदानिक प्रयोगशाला डेटा की गतिशीलता और सीरोलॉजिकल अनुसंधान के परिणामों के आधार पर स्थापित किया जाता है।
यह यातना देने के लिए जाना जाता है जब लेप्टोस्पायरोसिस, पेट सिंड्रोम, पीलिया, दस्त के साथ, के लिए गलती की गई थी कोलेसिस्टिटिस, कोलेसीस्टोपैन्क्रियाटाइटिस, साल्मोनेलोसिस
तालिका 10लेप्टोस्पायरोसिस और वायरल हेपेटाइटिस के लिए विभेदक निदान मानदंड
|
लेप्टोस्पायरो |
वायरल हेपेटाइटिस |
|
|
रोग की शुरुआत |
तीव्र, अक्सर अचानक, बिना |
तीव्र, विशेष रूप से हेपेटाइटिस ए के साथ, |
|
उच्चारण prodroyal ne |
हेपेटाइटिस बी के लिए देरी |
|
|
तापमान |
प्रारंभिक अवधि में उच्च, |
हेपेटाइटिस के लिए प्रारंभिक शब्द |
|
कभी-कभी दो-लहर |
टाइप ए, हेपेटाइटिस के साथ सामान्य |
|
|
चेहरे की हाइपरमिया स्क्लेरल इंजेक्शन |
स्पष्ट रूप से व्यक्त |
अनुपस्थित |
|
मायालगिया, एनक्रोस में दर्द |
संकेत विशिष्ट हैं, जरूरी नहीं |
अनुपस्थित, जोड़ों का दर्द |
|
शिक्षात्मक |
हेपेटाइटिस बी |
|
|
रक्तस्रावी |
अक्सर मिलते हैं |
हेपेटाइटिस बी के गंभीर मामलों में होता है |
|
प्रारंभिक संकेत |
प्रोड्रोम के बाद दिखाई देता है |
|
|
हेपाटो-लियनल सिंड्रोम |
मध्यम यकृत वृद्धि, प्लीहा शायद ही कभी दिखाई देती है |
अवधि ज्यादातर मामलों में, यह स्पष्ट रूप से परिभाषित है |
|
गुर्दे की क्षति हृदय गतिविधि ESR |
ओलिगुरिया औरिया टैचीकार्डिया, पतन पहले से तेजी से बढ़ रहा है |
छोटी विशेषता ब्रैडीकार्डिया, हाइपोटेंशन सामान्य या विलंबित |
|
बीमारी के दिन |
||
|
leukocytosis |
न्यूट्रोफिलिक के साथ व्यक्त किया गया |
ल्यूकोपेनिया न्यूट्रोपिया |
|
अमीनोट्रांस फेरेज की अवशिष्ट रक्त नाइट्रोजन गतिविधि |
बढ़ा हुआ सामान्य या थोड़ा पकड़ने वाला |
सामान्य मूल्यों में पहले दिनों से काफी वृद्धि हुई है |
|
अल्बुमिनुरिया, क्यूई |
एक नियम के रूप में, वहाँ हैं |
आमतौर पर अनुपस्थित |
|
लिंड्रुरिया |
||
|
माइक्रोएग्लूट प्रतिक्रिया |
बढ़ने में सकारात्मक |
नकारात्मक |
|
लेप्टोस्पाइरा वाले राष्ट्र |
||
|
एंटीजेनिमिया |
अनुपस्थित |
हेपेटाइटिस बी के साथ पाया गया |
लेप्टोस्पायरोसिस की अभिव्यक्तियों में से एक के रूप में ज्वर की स्थिति को गलत समझा जा सकता है टाइफाइड-पैराटाइफाइड रोग।लेप्टोस्पायरोसिस तीव्र रूप से शुरू होता है, टाइफाइड और पैराटाइफाइड बुखार - धीरे-धीरे टाइफाइड के रोगी उदासीन, सुस्त, पीला चेहरा, विशेषता गुलाब के दाने, प्लीहा का इज़ाफ़ा होता है। लेप्टोस्पायरोसिस के रोगी आमतौर पर उत्तेजित होते हैं, चेहरा हाइपरमिक, फूला हुआ, श्वेतपटल के संवहनी इंजेक्शन का उच्चारण किया जाता है, गुर्दे की क्षति के लक्षण, एज़ोटेमिया, एल्ब्यूमिन्यूरिया प्रमुख सीरोलॉजिकल परीक्षण (हेमोकल्चर, विडाल की प्रतिक्रिया, माइक्रोग्लगुटिनेशन प्रतिक्रिया) पहचानने में मदद करते हैं। टाइफाइड, जिसमें रोगी तेज सिरदर्द, अनिद्रा की शिकायत करते हैं; हाइपरमिया और चेहरे की सूजन देखी जाती है, इंजेक्शन हाथों के कंपन को मिटा देता है, एक गुलाबी दाने दिखाई देता है, धीरे-धीरे पेटीचियल में बदल जाता है। महामारी विज्ञान के इतिहास और सीरोलॉजिकल अध्ययनों के परिणामों का बहुत महत्व है।
बार-बार लेप्टोस्पायरोसिस के लिए लिया गया है गुर्दे के सिंड्रोम के साथ रक्तस्रावी बुखारठंड लगना और अतिताप के साथ अचानक शुरुआत, व्यापक मायलगिया, गुर्दे की क्षति, रक्तस्रावी अभिव्यक्तियाँ, स्क्लेरल संवहनी इंजेक्शन, कंजाक्तिवा के तहत रक्तस्राव जैसी समानताओं के कारण। लेकिन लेप्टोस्पायरोसिस के साथ पीठ के निचले हिस्से में कोई तेज दर्द नहीं होता है, पास्टर्नत्स्की का लक्षण नकारात्मक है, मूत्र का सापेक्ष घनत्व सामान्य है, और रक्तस्रावी नेफ्रोसोनफ्राइटिस के साथ, यह तेजी से घटकर 1002-1003 हो जाता है, और कभी-कभी पानी के सापेक्ष घनत्व तक।
लेप्टोस्पायरोसिस को सेप्सिस से अलग किया जाना चाहिए, जो एक तीव्र शुरुआत, अतिताप, रक्तस्राव, हेपेटोरेनल सिंड्रोम, माध्यमिक पीलिया, हाइपरल्यूकोसाइटोसिस और बढ़े हुए ईएसआर की विशेषता है। लेप्टोस्पायरोसिस के साथ ये सभी लक्षण संभव हैं। अंतिम निदान पर्यावरणीय कारकों, महामारी विज्ञान की पूर्वापेक्षाओं, संभावित अंतर्जात संक्रमण के स्रोत (थ्रोम्बोफ्लिबिटिस, निमोनिया, एंडोकार्डिटिस, स्टेफिलोडर्मा), नैदानिक लक्षणों की गतिशीलता और प्रयोगशाला परीक्षणों के परिणामों को ध्यान में रखते हुए किया जाता है।
कई नैदानिक और प्रयोगशाला संकेत लेप्टोस्पायरोसिस को करीब लाते हैं मेनिंगोकोसेमिया,एक पूर्ण रूप के साथ जिसमें रोग की अचानक शुरुआत और तेजी से विकास होता है, व्यापक मायलगिया, तीव्र गुर्दे की विफलता, रक्तस्रावी सिंड्रोम, हाइपरल्यूकोसाइटोसिस, ईएसआर में वृद्धि हुई है। लेकिन लेप्टोस्पायरोसिस के विपरीत, मेनिंगोकोसेमिया एपिथेलियम के सतही परिगलन के साथ एक प्रचुर मात्रा में तारकीय दाने की विशेषता है, मेनिन्जियल अभिव्यक्तियाँ, कभी-कभी स्मृति चूक, चेतना की हानि, पीलिया नहीं; एक स्मीयर माइक्रोस्कोपी और रक्त की एक मोटी बूंद से मेनिंगोकोकस का पता चलता है। समय पर और तत्काल सही निदान काफी हद तक रोग के परिणाम को निर्धारित करता है।
लेप्टोस्पायरोसिस एक तीव्र जूनोटिक प्राकृतिक फोकल संक्रामक रोग है जिसमें मुख्य रूप से जलजनित रोगज़नक़ संचरण होता है, जो सामान्य नशा, बुखार, गुर्दे, यकृत, केंद्रीय तंत्रिका तंत्र को नुकसान, रक्तस्रावी प्रवणता और उच्च मृत्यु दर की विशेषता है।
लेप्टोस्पायरोसिस की एटियलजि
लेप्टोस्पाइरा सर्पिल आकार के पतले, मोबाइल सूक्ष्मजीव होते हैं जिनकी लंबाई कई से 40 एनएम या उससे अधिक और व्यास 0.3 से 0.5 एनएम है। लेप्टोस्पाइरा के दोनों सिरे, एक नियम के रूप में, हुक के रूप में मुड़े हुए हैं, लेकिन हुक रहित रूप भी पाए जाते हैं। लेप्टोस्पाइरा में तीन मुख्य संरचनात्मक तत्व होते हैं: बाहरी आवरण, अक्षीय फिलामेंट, और साइटोप्लाज्मिक सिलेंडर, जो अनुदैर्ध्य अक्ष के चारों ओर सर्पिल रूप से मुड़ जाता है। वे अनुप्रस्थ विभाजन द्वारा प्रजनन करते हैं।
लेप्टोस्पाइरा ग्राम-नकारात्मक हैं। ये सख्त एरोबिक्स हैं; वे रक्त सीरम युक्त पोषक माध्यम पर उगाए जाते हैं। इष्टतम विकास 27-30 डिग्री सेल्सियस है, हालांकि, ऐसी परिस्थितियों में भी, वे बहुत धीरे-धीरे बढ़ते हैं। लेप्टोस्पाइरा रोगजनकता कारक एक्सोटॉक्सिन जैसे पदार्थ, एंडोटॉक्सिन, एंजाइम (फाइब्रिनोलिसिन, कोगुलेज़, लाइपेस, आदि), साथ ही साथ आक्रामक और चिपकने की क्षमता है।
लेप्टोस्पाइरा उच्च तापमान के प्रति संवेदनशील होते हैं: उबालने से वे तुरंत मर जाते हैं, 56-60 डिग्री सेल्सियस तक गर्म हो जाते हैं - 20 मिनट के भीतर। लेप्टोस्पाइरा कम तापमान के प्रति अधिक प्रतिरोधी होते हैं। इस प्रकार, -30–70 ° पर और जमे हुए अंगों में, वे कई महीनों तक व्यवहार्य और विषाक्त रहते हैं। पित्त, गैस्ट्रिक रस और अम्लीय मानव मूत्र का लेप्टोस्पाइरा पर हानिकारक प्रभाव पड़ता है, और शाकाहारी लोगों के कमजोर क्षारीय मूत्र में वे कई दिनों तक व्यवहार्य रहते हैं। खुले जलाशयों के पानी में थोड़ी क्षारीय या तटस्थ प्रतिक्रिया के साथ, लेप्टोस्पाइरा 1 महीने तक बना रहता है, और गीली और जलयुक्त मिट्टी में वे 9 महीने तक अपनी रोगजनकता नहीं खोते हैं। लेप्टोस्पाइरा 1-2 दिनों तक भोजन पर रहता है, और पराबैंगनी विकिरण के प्रभाव में और सूखने पर, 2 घंटे के भीतर मर जाता है। लेप्टोस्पाइरा पेनिसिलिन, क्लोरैम्फेनिकॉल, टेट्रासाइक्लिन के प्रति संवेदनशील होते हैं और पारंपरिक कीटाणुनाशकों की क्रिया के प्रति बेहद संवेदनशील होते हैं, उबालते हैं , नमकीन बनाना और अचार बनाना। इसी समय, कम तापमान का लेप्टोस्पाइरा पर हानिकारक प्रभाव नहीं पड़ता है। यह खुले जल निकायों और नम मिट्टी में सर्दी के लिए उनकी क्षमता की व्याख्या करता है, पूरी तरह से पौरुष बनाए रखता है।
लेप्टोस्पायरोसिस की महामारी विज्ञान
लेप्टोस्पायरोसिस सबसे आम प्राकृतिक फोकल संक्रामक रोगों में से एक है। संक्रमण के प्रेरक एजेंट का स्रोत जंगली, कृषि और घरेलू जानवर हैं। एक स्रोत के रूप में व्यक्तिगत पशु प्रजातियों की भूमिका
लेप्टोस्पायरोसिस संक्रमण इन सूक्ष्मजीवों के प्रति संवेदनशीलता की अलग-अलग डिग्री और संक्रमण की प्रतिक्रिया की प्रकृति के कारण समान नहीं है। जिन जानवरों में, संक्रमण के परिणामस्वरूप, एक पुरानी और, कुछ मामलों में, स्पर्शोन्मुख प्रक्रिया, मूत्र में लेप्टोस्पाइरा के लंबे समय तक उत्सर्जन के साथ होती है, का सबसे बड़ा महामारी विज्ञान और महामारी संबंधी महत्व है। ये जानवर हैं जो एक जैविक प्रजाति के रूप में लेप्टोस्पाइरा के संरक्षण को सुनिश्चित करते हैं। लेप्टोस्पायरोसिस के प्राकृतिक फॉसी में सबसे बड़ा महत्व कृन्तकों के क्रम के प्रतिनिधियों के साथ-साथ कीटभक्षी (हेजहोग, क्रू) को दिया जाता है। लेप्टोस्पाइरा का वहन लगभग 60 कृन्तकों की प्रजातियों में सिद्ध हो चुका है, जिनमें से 53 चूहों और हैम्स्टर्स के परिवार से संबंधित हैं।
लेप्टोस्पाइरा की जैविक प्लास्टिसिटी उन्हें कृषि और घरेलू जानवरों (मवेशी, सूअर, घोड़े, कुत्ते) के साथ-साथ सिन्थ्रोपिक कृन्तकों (ग्रे चूहों, चूहों) के अनुकूल बनाना संभव बनाती है।
जो मनुष्यों के लिए मुख्य खतरे का प्रतिनिधित्व करते हुए संक्रमण के मानवजनित फॉसी का निर्माण करते हैं (चित्र 17-3)।
महामारी विज्ञान के दृष्टिकोण से, मवेशियों और छोटे जुगाली करने वालों के साथ-साथ सूअरों की रुग्णता महत्वपूर्ण है। किसी भी उम्र के जानवर बीमार हैं, लेकिन वयस्कों में, लेप्टोस्पायरोसिस अधिक बार अव्यक्त रूप में होता है, और युवा जानवरों में - अधिक स्पष्ट के साथ
लक्षण।
व्यक्ति संक्रमण के स्रोत के रूप में मायने नहीं रखता।
लेप्टोस्पायरोसिस के प्रेरक एजेंट के संचरण का मुख्य कारक संक्रमित जानवरों के स्राव (मूत्र) से दूषित पानी है। मानव संक्रमण का तात्कालिक कारण पीने के लिए कच्चे पानी का उपयोग, खुले जलाशयों से धोना, छोटे कमजोर-बहने वाले तालाबों में तैरना या उन्हें बहा देना है।
कृंतक स्राव से दूषित खाद्य पदार्थ भी संक्रमण के संचरण में कुछ महत्व रखते हैं। संक्रमण का संचरण अक्सर संपर्क से होता है, लेकिन भोजन मार्ग भी संभव है। संचरण कारक हैं
गीली मिट्टी, चरागाहों की घास, बीमार पशुओं के स्राव से दूषित। पशुओं के वध के दौरान, शवों को काटने के साथ-साथ दूध और थर्मली असंसाधित मांस के सेवन के दौरान संक्रमण हो सकता है। बीमार जानवरों के साथ पेशेवर संपर्क रखने वाले लोग अक्सर लेप्टोस्पायरोसिस से बीमार हो जाते हैं: पशु चिकित्सक, भगाने वाले और कृषि कार्यकर्ता।
लेप्टोस्पाइरा के प्रवेश के लिए, त्वचा की अखंडता का मामूली उल्लंघन पर्याप्त है।
लेप्टोस्पायरोसिस की महामारी का प्रकोप आमतौर पर गर्मी-शरद ऋतु की अवधि तक ही सीमित होता है। चरम घटना अगस्त में होती है। प्रकोप तीन मुख्य प्रकार के होते हैं: जलीय, कृषि और पशुधन।
लेप्टोस्पायरोसिस छिटपुट मामलों के रूप में होता है जिन्हें पूरे वर्ष दर्ज किया जा सकता है।
लेप्टोस्पाइरा हाइड्रोफिलिक हैं; इसलिए, लेप्टोस्पायरोसिस को उन क्षेत्रों में उच्च प्रसार की विशेषता है जहां कई दलदली और अत्यधिक आर्द्र तराई हैं।
रूसी संघ में, लेप्टोस्पायरोसिस सबसे आम ज़ूनोस में से एक है, घटना प्रति 100 हजार जनसंख्या पर 0.9-1.5 है। सबसे ज्यादा रुग्णता उत्तर-पश्चिम, मध्य और विशेष रूप से उत्तर-कोकेशियान में है
क्षेत्र। हाल के वर्षों में, घटना के शहरीकरण की ओर एक स्पष्ट प्रवृत्ति का उल्लेख किया गया है - मेगासिटीज (मास्को, सेंट पीटर्सबर्ग) में प्रसार।
लेप्टोस्पायरोसिस संक्रमण के लिए लोगों की प्राकृतिक संवेदनशीलता महत्वपूर्ण है। संक्रामक के बाद की प्रतिरक्षा मजबूत होती है, लेकिन टाइप-विशिष्ट होती है; इसलिए, रोगज़नक़ के अन्य सेरोवरों के कारण होने वाले बार-बार होने वाले रोग संभव हैं।
लेप्टोस्पायरोसिस की रोकथाम के उपाय
अविशिष्ट
रोकथाम Rospotrebnadzor और पशु चिकित्सा सेवा के निकायों द्वारा संयुक्त रूप से की जाती है। वे मूल्यवान जानवरों की पहचान करते हैं और उनका इलाज करते हैं, नियमित रूप से आबादी वाले क्षेत्रों को हटाते हैं, जल निकायों को जानवरों के स्राव से प्रदूषण से बचाते हैं, स्थिर जल निकायों में तैरने पर रोक लगाते हैं, खुले जल स्रोतों से पानी कीटाणुरहित करते हैं और आवारा कुत्तों से लड़ते हैं।
विशिष्ट
खेत जानवरों और कुत्तों का टीकाकरण, उन व्यक्तियों का नियमित टीकाकरण जिनका काम लेप्टोस्पायरोसिस के संक्रमण के जोखिम से जुड़ा है: पशुधन फार्म, चिड़ियाघर, पालतू जानवरों की दुकानों, कुत्ते केनेल के श्रमिक,
फर फार्म, पशुधन कच्चे माल के प्रसंस्करण के लिए उद्यम, लेप्टोस्पाइरा संस्कृतियों के साथ काम करने वाले प्रयोगशाला कर्मचारी। लेप्टोस्पायरोसिस की रोकथाम के लिए एक टीका 7 वर्ष की आयु से 0.5 मिली की खुराक पर एक बार चमड़े के नीचे की खुराक पर दिया जाता है, एक वर्ष के बाद पुन: टीकाकरण।
लेप्टोस्पायरोसिस का रोगजनन
इसकी गतिशीलता के कारण रोगज़नक़ मानव शरीर में प्रवेश करता है।
प्रवेश द्वार मौखिक गुहा, अन्नप्रणाली, आंखों के कंजाक्तिवा आदि की त्वचा और श्लेष्मा झिल्ली के लिए सूक्ष्म क्षति हैं। क्षतिग्रस्त त्वचा के माध्यम से प्रयोगशाला संक्रमण के ज्ञात मामले हैं। प्रयोगशाला जानवरों पर एक प्रयोग में अंतर्त्वचीय प्रवेश के साथ, लेप्टोस्पाइरा 5-60 मिनट के बाद रक्तप्रवाह में प्रवेश करता है, जाहिर तौर पर लिम्फ नोड्स को दरकिनार करता है, जो लेप्टोस्पायरोसिस में एक बाधा कार्य नहीं करते हैं। रोगज़नक़ की शुरूआत के स्थल पर, कोई प्राथमिक प्रभाव नहीं होता है। लेप्टोस्पाइरा का आगे प्रसार एक हेमटोजेनस तरीके से होता है, जबकि लसीका वाहिकाओं और क्षेत्रीय लिम्फ नोड्स भी बरकरार रहते हैं। रक्त प्रवाह के साथ, लेप्टोस्पाइरा विभिन्न अंगों और ऊतकों में प्रवेश करता है: यकृत, प्लीहा, गुर्दे, फेफड़े, केंद्रीय तंत्रिका तंत्र, जहां वे गुणा और जमा होते हैं। विकसित हो रहा है प्रथम चरण 3 से 8 दिनों तक चलने वाला संक्रमण, जो ऊष्मायन अवधि से मेल खाता है।
दूसरा चरणलेप्टोस्पायरोसिस का रोगजनन - द्वितीयक जीवाणु, जब रक्त में लेप्टोस्पाइरा की मात्रा अधिकतम तक पहुँच जाती है और वे यकृत और प्लीहा, अधिवृक्क ग्रंथियों में गुणा करना जारी रखते हैं, जिससे रोग की नैदानिक शुरुआत होती है। रक्त प्रवाह के साथ, लेप्टोस्पाइरा फिर से पूरे शरीर में फैल जाता है, यहां तक कि बीबीबी पर भी काबू पा लेता है। इस अवधि के दौरान, लेप्टोस्पाइरा के प्रजनन के साथ, उनका विनाश एंटीबॉडी की उपस्थिति के परिणामस्वरूप शुरू होता है जो रोग के चौथे दिन तक एकत्र हो जाते हैं और लेप्टोस्पाइरा को ले जाते हैं। चयापचय उत्पादों का संचय और शरीर में लेप्टोस्पाइरा का क्षय बुखार और नशा के साथ होता है, जो शरीर के संवेदीकरण को बढ़ाता है और हाइपरर्जिक प्रतिक्रियाओं का कारण बनता है।
यह चरण 1 सप्ताह तक रहता है, लेकिन इसे कई दिनों तक छोटा किया जा सकता है। लेप्टोस्पाइरा चरण के अंत तक लेप्टोस्पाइरा की अधिकतम सांद्रता यकृत में देखी जाती है। लेप्टोस्पाइरा हेमोलिसिन का उत्पादन करता है, जो एरिथ्रोसाइट्स की झिल्ली पर कार्य करता है, उनके हेमोलिसिस और मुक्त बिलीरुबिन की रिहाई का कारण बनता है। इसके अलावा, सूजन और ऊतक शोफ के गठन के साथ यकृत में विनाशकारी परिवर्तन विकसित होते हैं। रोग के गंभीर मामलों में, यकृत में रोग प्रक्रिया का मुख्य कारक रक्त केशिकाओं की झिल्लियों को नुकसान होता है, जो रक्तस्राव और सीरस एडिमा की उपस्थिति की व्याख्या करता है।
लेप्टोस्पायरोसिस में पीलिया का रोगजनन दुगना होता है: एक तरफ, हेमोलिसिन और हेमोलिटिक एंटीजन की झिल्लियों पर विषाक्त प्रभाव के कारण एरिथ्रोसाइट्स का टूटना, साथ ही तिल्ली, यकृत में रेटिकुलोएन्डोथेलियल सिस्टम की कोशिकाओं द्वारा एरिथ्रोफैगिया के परिणामस्वरूप। और अन्य अंग, दूसरी ओर, यकृत के उत्सर्जी कार्य और पैरेन्काइमल पित्त की सूजन के विकास के कारण।
तीसरा चरणलेप्टोस्पायरोसिस का रोगजनन विषाक्त है। लेप्टोस्पाइरा रक्त की जीवाणुनाशक क्रिया और एंटीबॉडी के संचय के कारण मर जाते हैं, रक्त से गायब हो जाते हैं और गुर्दे की जटिल नलिकाओं में जमा हो जाते हैं। लेप्टोस्पाइरा की मृत्यु के कारण संचित विष का विभिन्न अंगों और प्रणालियों पर विषैला प्रभाव पड़ता है। कुछ रोगियों में, लेप्टोस्पाइरा घुमावदार नलिकाओं में गुणा करता है और मूत्र में उत्सर्जित होता है। ऐसे में किडनी खराब होने की बात सामने आती है। लेप्टोस्पायरोसिस में सबसे विशिष्ट गुर्दे की क्षति ट्यूबलर तंत्र के उपकला में एक अपक्षयी प्रक्रिया है, इसलिए उन्हें फैलाना डिस्टल ट्यूबलर नेफ्रोसिस के रूप में मानना अधिक सही है। रोगियों में ओलिगोनुरिया और यूरीमिक कोमा के साथ तीव्र गुर्दे की विफलता के लक्षण विकसित होते हैं। गंभीर गुर्दे की क्षति लेप्टोस्पायरोसिस में मृत्यु के सबसे सामान्य कारणों में से एक है।
विषाक्तता के चरण में, अंगों और ऊतकों को नुकसान न केवल लेप्टोस्पाइरा के विष और अपशिष्ट उत्पादों के कारण होता है, बल्कि मैक्रोऑर्गेनिज्म के प्रभावित ऊतकों और कोशिकाओं के विघटन के परिणामस्वरूप बनने वाले स्वप्रतिपिंडों द्वारा भी होता है। यह अवधि बीमारी के दूसरे सप्ताह के साथ मेल खाती है, लेकिन इसमें कुछ देरी हो सकती है। विष का केशिका एंडोथेलियम पर हानिकारक प्रभाव पड़ता है, जो रक्त के थक्कों के निर्माण और डीआईसी के विकास के साथ उनकी पारगम्यता को बढ़ाता है।
लेप्टोस्पाइरा द्वारा बीबीबी पर काबू पाने के परिणामस्वरूप केंद्रीय तंत्रिका तंत्र प्रभावित होता है। कुछ रोगियों में सीरस या प्यूरुलेंट मेनिन्जाइटिस विकसित होता है, कम अक्सर मेनिंगोएन्सेफलाइटिस।
कुछ मामलों में, एक विशिष्ट लेप्टोस्पायरोसिस मायोकार्डिटिस होता है।
लेप्टोस्पायरोसिस का पैथोग्नोमोनिक लक्षण कंकाल, विशेष रूप से बछड़े की मांसपेशियों को नुकसान के साथ मायोसिटिस का विकास है। फेफड़े (लेप्टोस्पायरोसिस निमोनिया), आंखें (iritis, iridocyclitis), कम अक्सर अन्य अंग प्रभावित होते हैं।
लेप्टोस्पायरोसिस की नैदानिक तस्वीर
ऊष्मायन अवधि 3 से 30 (आमतौर पर 7-10) दिनों तक रहती है।
वर्गीकरण
लेप्टोस्पायरोसिस का कोई आम तौर पर स्वीकृत वर्गीकरण नहीं है।
नैदानिक पाठ्यक्रम के अनुसार, लेप्टोस्पायरोसिस का एक हल्का, मध्यम और गंभीर रूप प्रतिष्ठित है। हल्का रूप बुखार के साथ हो सकता है, लेकिन आंतरिक अंगों को स्पष्ट नुकसान के बिना। मध्यम रूप को गंभीर बुखार और लेप्टोस्पायरोसिस की एक व्यापक नैदानिक तस्वीर की विशेषता है, और गंभीर रूप को पीलिया के विकास, थ्रोम्बोहेमोरेजिक सिंड्रोम, मेनिन्जाइटिस और तीव्र गुर्दे की विफलता के लक्षणों की उपस्थिति की विशेषता है। नैदानिक अभिव्यक्तियों के अनुसार, प्रतिष्ठित, रक्तस्रावी, वृक्क, मेनिन्जियल और मिश्रित रूप प्रतिष्ठित हैं। लेप्टोस्पायरोसिस जटिल या जटिल हो सकता है।
मुख्य लक्षण और उनके विकास की गतिशीलता
रोग तीव्र रूप से शुरू होता है, बिना prodromal अवधि के, गंभीर ठंड लगने के साथ, शरीर के तापमान में 1-2 दिनों के भीतर उच्च संख्या (39-40 ° C) तक बढ़ जाता है।
तापमान 6-10 दिनों तक उच्च रहता है, फिर यह या तो गंभीर रूप से कम हो जाता है या लघु लसीका द्वारा। जिन रोगियों को एंटीबायोटिक्स नहीं मिली हैं, उनमें दूसरी ज्वर तरंग देखी जा सकती है। नशा के अन्य लक्षण भी होते हैं, जैसे तेज सिरदर्द, पीठ दर्द, कमजोरी, भूख न लगना, प्यास, मतली और कभी-कभी उल्टी। इस अवधि के दौरान नेत्रश्लेष्मलाशोथ भी विकसित हो सकता है।
लेप्टोस्पायरोसिस का एक विशिष्ट लक्षण मांसपेशियों में दर्द है, मुख्यतः बछड़े में, लेकिन जांघ और काठ क्षेत्र की मांसपेशियों में दर्द हो सकता है। गंभीर रूप में, दर्द इतना तेज होता है कि रोगी को हिलना-डुलना मुश्किल हो जाता है। पैल्पेशन पर, मांसपेशियों में तेज दर्द होता है। मायालगिया की तीव्रता अक्सर रोग के पाठ्यक्रम की गंभीरता से मेल खाती है। मायोलिसिस मायोग्लोबिनेमिया के विकास की ओर जाता है, जो तीव्र गुर्दे की विफलता के कारणों में से एक है। कुछ रोगियों में, मायलगिया त्वचा के हाइपरस्थेसिया के साथ होता है। चेहरे और गर्दन की त्वचा के हाइपरमिया, श्वेतपटल के जहाजों के इंजेक्शन पर ध्यान आकर्षित किया जाता है। जांच करने पर, एक "हुड लक्षण" का पता चलता है - चेहरे की सूजन और चेहरे, गर्दन और छाती के ऊपरी आधे हिस्से की त्वचा का हाइपरमिया, श्वेतपटल की रक्त वाहिकाओं का इंजेक्शन .__
लेप्टोस्पायरोसिस के एक गंभीर पाठ्यक्रम के साथ, रोग के 4-5 वें दिन से, श्वेतपटल की खुजली और त्वचा का पीलापन दिखाई देता है। नैदानिक पाठ्यक्रम को योजनाबद्ध रूप से तीन अवधियों में विभाजित किया जा सकता है:
- प्राथमिक;
- तपिश;
- स्वास्थ्य लाभ।
30% रोगियों में प्रारंभिक, और कभी-कभी रोग की ऊंचाई में, एक्सनथेमा होता है। दाने में ट्रंक और अंगों की त्वचा पर स्थित बहुरूपी तत्व होते हैं। दाने की प्रकृति खसरा जैसी, रूबेला जैसी, कम अक्सर लाल रंग की हो सकती है। उर्टिकार तत्व भी पाए जाते हैं।
धब्बेदार दाने व्यक्तिगत तत्वों के संलयन के लिए प्रवण होते हैं। इन मामलों में, एरिथेमेटस क्षेत्र बनते हैं। एरिथेमेटस एक्सनथेमा सबसे अधिक बार होता है, दाने 1-2 दिनों के बाद गायब हो जाते हैं। दाने के गायब होने के बाद, त्वचा का पिट्रियासिस छीलना संभव है। हर्पेटिक विस्फोट अक्सर दिखाई देते हैं (होंठों, नाक के पंखों पर)। थ्रोम्बोहेमोरेजिक सिंड्रोम खुद को प्रकट करता है, पेटीचियल रैश के अलावा, इंजेक्शन स्थलों पर त्वचा में रक्तस्राव, नकसीर,
श्वेतपटल में रक्तस्राव।
इस दौरान गले में हल्की खराश और खांसी हो सकती है। एक वस्तुनिष्ठ परीक्षा में अक्सर मेहराब, टॉन्सिल, नरम तालू के मध्यम हाइपरमिया का पता चलता है, जिस पर आप एन्थेमा, रक्तस्राव देख सकते हैं।
कुछ रोगियों में, सबमांडिबुलर और पोस्टीरियर सर्वाइकल लिम्फ नोड्स बढ़े हुए होते हैं।
कार्डियोवास्कुलर सिस्टम की ओर से, सापेक्ष ब्रैडीकार्डिया, रक्तचाप में कमी पर ध्यान आकर्षित किया जाता है। दिल की आवाजें दब जाती हैं, ईसीजी के साथ, फैलाना मायोकार्डियल क्षति के संकेतों का पता लगाया जा सकता है। विशिष्ट लेप्टोस्पायरोसिस निमोनिया या ब्रोंकाइटिस का विकास संभव है। जब ऐसा होता है, फुफ्फुसीय ध्वनि की सुस्ती और छाती में दर्द देखा जाता है। जिगर बड़ा हो गया है, पैल्पेशन पर मध्यम दर्द होता है, लगभग आधे रोगियों में प्लीहा स्पष्ट होता है।
लेप्टोस्पायरोसिस में सीएनएस क्षति के लक्षण मेनिन्जियल सिंड्रोम हैं: चक्कर आना, प्रलाप, अनिद्रा, सिरदर्द और सकारात्मक मेनिन्जियल लक्षण (कठोर गर्दन; कर्निग का लक्षण; ऊपरी, मध्य और निचला ब्रुडज़िंस्की लक्षण)। मस्तिष्कमेरु द्रव की जांच करते समय, सीरस मेनिन्जाइटिस के लक्षण नोट किए जाते हैं: न्यूट्रोफिल की प्रबलता के साथ साइटोसिस।
मूत्र प्रणाली की ओर से, तीव्र गुर्दे की विफलता के लक्षण देखे जा सकते हैं: पेशाब में पेशाब में कमी, ऑलिगॉन्यूरिया के विकास तक, प्रोटीन की उपस्थिति, हाइलिन और दानेदार कास्ट, और मूत्र में वृक्क उपकला। रक्त में पोटेशियम, यूरिया, क्रिएटिनिन की मात्रा बढ़ जाती है। परिधीय रक्त के अध्ययन में, ईएसआर और न्यूट्रोफिलिक ल्यूकोसाइटोसिस में वृद्धि को सूत्र में बाईं ओर एक बदलाव के साथ निर्धारित किया जाता है, अक्सर मायलोसाइट्स, एनोसिनोफिलिया को निर्धारित किया जाता है।
रोग के बीच 5 से 6वें दिन तक गंभीर मामलों में नशा बढ़ जाता है, सिर दर्द, मांसपेशियों में कमजोरी तेज हो जाती है, भोजन के प्रति अरुचि प्रकट हो जाती है, उल्टी बढ़ जाती है, यद्यपि शरीर का तापमान कम हो जाता है। कुछ रोगियों में, पीलिया होता है, जिसकी तीव्रता रोग के पाठ्यक्रम की गंभीरता से मेल खाती है और जो कई दिनों से लेकर कई हफ्तों तक रहती है। इस अवधि के दौरान, रक्तस्रावी सिंड्रोम की सबसे गंभीर अभिव्यक्तियाँ देखी जाती हैं: त्वचा और श्लेष्मा झिल्ली में रक्तस्राव, मसूड़ों से रक्तस्राव, जठरांत्र संबंधी रक्तस्राव, हेमोप्टीसिस, झिल्ली में रक्तस्राव और मस्तिष्क के पदार्थ। अधिक बार, रक्तस्रावी सिंड्रोम रोग के प्रतिष्ठित रूप में मनाया जाता है। दिल, मेनिन्जेस को नुकसान के नैदानिक और ईसीजी संकेत हैं। गुर्दे की क्षति पर विशेष ध्यान दिया जाना चाहिए: बढ़ती एज़ोटेमिया, प्रोटीनुरिया।
हेमोलिसिस और एरिथ्रोपोएसिस विकारों के परिणामस्वरूप, हाइपोरेजेनेरेटिव टाइप एनीमिया, थ्रोम्बोसाइटोपेनिया, ल्यूकोसाइटोसिस, लिम्फोपेनिया में वृद्धि, प्लेटलेट एकत्रीकरण क्षमता बिगड़ा है, ईएसआर 40-60 मिमी / घंटा तक पहुंचता है। एक जैव रासायनिक रक्त परीक्षण से मध्यम हाइपरबिलीरुबिनमिया का पता चलता है जिसमें ट्रांसफ़ेज़ की गतिविधि में मामूली वृद्धि के साथ बाध्य और मुक्त बिलीरुबिन दोनों की बढ़ी हुई सामग्री होती है। इसी समय, मांसपेशियों की क्षति के कारण, क्रिएटिन फॉस्फोकाइनेज की गतिविधि में तेजी से वृद्धि होती है, यकृत का प्रोटीन-सिंथेटिक कार्य बाधित होता है, और एल्ब्यूमिन का स्तर कम हो जाता है।
दूसरे सप्ताह के अंत से स्थिति में सुधार होना शुरू हो जाता है, बीमारी के 20वें से 25वें दिन तक स्वास्थ्य लाभ की अवधि। इस अवधि के दौरान, रोग का पुनरावर्तन संभव है, जो आमतौर पर मुख्य लहर की तुलना में अधिक आसानी से आगे बढ़ता है। अन्य मामलों में, शरीर का तापमान
तेजी से सामान्य हो जाता है, लेकिन एस्थेनिक सिंड्रोम लंबे समय तक बना रहता है, पॉलीयुरिक संकट संभव है। यकृत और विशेष रूप से गुर्दे के कार्यों को धीरे-धीरे बहाल किया जाता है, ट्यूबलर फ़ंक्शन की विफलता लंबे समय तक बनी रहती है, जो आइसोहाइपोस्टेनुरिया और प्रोटीनुरिया द्वारा प्रकट होती है; संभावित ट्राफिक विकार, एनीमिया में वृद्धि।
विभिन्न क्षेत्रों में, पाठ्यक्रम में प्रतिष्ठित रूपों की आवृत्ति, केंद्रीय तंत्रिका तंत्र को नुकसान और तीव्र गुर्दे की विफलता के विकास में अंतर हो सकता है। सबसे गंभीर लेप्टोस्पायरोसिस किसके कारण होता है ली. पूछताछ रक्तस्त्राव... रोग के गर्भपात और मिटाए गए रूप सर्वव्यापी हैं, जो विशिष्ट अंग विकृति के बिना अल्पकालिक (2-3 दिन) बुखार के साथ होते हैं।
लेप्टोस्पायरोसिस की जटिलताओं
आईटीएसएच, एआरएफ, तीव्र यकृत गुर्दे की विफलता, एआरएफ (आरडीएस), बड़े पैमाने पर रक्तस्राव, रक्तस्राव, मायोकार्डिटिस, निमोनिया, बाद के चरणों में - यूवाइटिस, इरिटिस, इरिडोसाइक्लाइटिस।
मृत्यु दर और मृत्यु के कारण
मृत्यु दर 1 से 3% तक भिन्न होती है। मृत्यु के कारण उपरोक्त जटिलताएं हैं, सबसे अधिक बार एआरएफ।
लेप्टोस्पायरोसिस का निदान
क्लीनिकल
एपिडानैमनेसिस लेप्टोस्पायरोसिस के निदान में एक महत्वपूर्ण भूमिका निभाता है। रोगी के पेशे (कृषि कार्यकर्ता, शिकारी, पशु चिकित्सक, संहारक) के साथ-साथ जंगली और घरेलू जानवरों के संपर्क को भी ध्यान में रखा जाना चाहिए। इस बात पर ध्यान दिया जाना चाहिए कि क्या रोगी खुले जलाशयों में तैरता है, क्योंकि कुछ क्षेत्रों में लेप्टोस्पाइरा के साथ पानी का बीजारोपण बहुत अधिक होता है।
लेप्टोस्पायरोसिस का निदान विशिष्ट नैदानिक लक्षणों के आधार पर स्थापित किया जाता है: तीव्र शुरुआत, अतिताप, मायालगिया, चेहरे की हाइपरमिया, संयुक्त यकृत और गुर्दे की क्षति, रक्तस्रावी सिंड्रोम, रक्त में तीव्र सूजन परिवर्तन।
विशिष्ट और गैर-विशिष्ट प्रयोगशाला निदान
निदान की प्रयोगशाला पुष्टि बैक्टीरियोस्कोपिक, बैक्टीरियोलॉजिकल, जैविक और सीरोलॉजिकल अध्ययनों द्वारा प्राप्त की जाती है। रोग के शुरुआती दिनों में, डार्क-फील्ड माइक्रोस्कोपी का उपयोग करके रक्त में लेप्टोस्पाइरा का पता लगाया जाता है, बाद में मूत्र तलछट या सीएसएफ में।
रक्त सीरम युक्त संस्कृति मीडिया पर रक्त, मूत्र या सीएसएफ का टीका लगाते समय, अधिक विश्वसनीय परिणाम प्राप्त करना संभव है, हालांकि इस विधि में समय लगता है, क्योंकि जैसा कि पहले ही उल्लेख किया गया है, लेप्टोस्पाइरा धीरे-धीरे बढ़ता है।
लेप्टोस्पाइरा के संदिग्ध रक्त, मूत्र, अंगों के ऊतकों की प्राथमिक संस्कृतियों को पहले 5-6 दिनों के लिए 37 डिग्री सेल्सियस और फिर 28-30 डिग्री सेल्सियस पर रखने की सिफारिश की जाती है। जैविक विधि में जानवरों को संक्रमित करना शामिल है: चूहे, हैम्स्टर और गिनी पिग, हालांकि, हाल ही में इस पद्धति के कई विरोधी हैं जो इसे अमानवीय मानते हैं।
सबसे अधिक जानकारीपूर्ण सीरोलॉजिकल तरीके हैं, विशेष रूप से डब्ल्यूएचओ द्वारा अनुशंसित माइक्रोग्लगुटिनेशन प्रतिक्रिया। एंटीबॉडी टिटर में 1: 100 और उससे अधिक की वृद्धि को सकारात्मक माना जाता है। डच संशोधन में RAL लेप्टोस्पाइरा का भी उपयोग किया जाता है। एंटीबॉडी देर से दिखाई देते हैं, बीमारी के 8-10 वें दिन से पहले नहीं, इसलिए 7-10 दिनों के अंतराल के साथ लिए गए सीरा का अध्ययन करना उचित है।
लेप्टोस्पायरोसिस उपचार
तरीका। आहार
उपचार एक अस्पताल की स्थापना में किया जाता है। महामारी विज्ञान के संकेतों के अनुसार अस्पताल में भर्ती किया जाता है। तीव्र अवधि में शासन बिस्तर है। आहार रोग की नैदानिक विशेषताओं द्वारा निर्धारित किया जाता है। गुर्दे के सिंड्रोम की प्रबलता के साथ - तालिका संख्या 7, यकृत सिंड्रोम - तालिका संख्या 5, संयुक्त घावों के साथ - तालिका संख्या 5 नमक प्रतिबंध के साथ या तालिका संख्या 7 वसा प्रतिबंध के साथ।
दवाई से उपचार
उपचार की मुख्य विधि एंटीबायोटिक थेरेपी है, जिसे अक्सर पेनिसिलिन की तैयारी के साथ 4-6 मिलियन यू / दिन या एम्पीसिलीन की खुराक 4 ग्राम / दिन की खुराक पर किया जाता है। पेनिसिलिन के प्रति असहिष्णुता के मामले में, डॉक्सीसाइक्लिन को दिन में दो बार 0.1 ग्राम, प्रति दिन 50 मिलीग्राम / किग्रा की खुराक पर क्लोरैम्फेनिकॉल निर्धारित किया जाता है। केंद्रीय तंत्रिका तंत्र को नुकसान के साथ, पेनिसिलिन की खुराक 12-18 मिलियन यू / दिन तक बढ़ जाती है, एम्पीसिलीन की खुराक - 12 ग्राम / दिन तक, क्लोरैम्फेनिकॉल - प्रति दिन 80-100 मिलीग्राम / किग्रा तक।
एंटीबायोटिक चिकित्सा की अवधि 5-10 दिन है।
प्रारंभिक चरण में तीव्र गुर्दे की विफलता के साथ, मूत्र की दैनिक मात्रा में कमी के साथ, आसमाटिक मूत्रवर्धक (15% मैनिटोल समाधान के 300 मिलीलीटर, 20% ग्लूकोज समाधान के 500 मिलीलीटर), 4% सोडियम बाइकार्बोनेट समाधान के 200 मिलीलीटर प्रति दिन दो खुराक में अंतःशिरा में इंजेक्ट किया जाता है। गुदा अवस्था में, सैल्यूरेटिक्स की बड़ी खुराक (800-1000 मिलीग्राम / दिन फ़्यूरोसेमाइड तक), एनाबॉलिक स्टेरॉयड (मेथेंडियनोन 0.005 ग्राम 2-3 बार एक दिन), 0.1 ग्राम / दिन टेस्टोस्टेरोन प्रशासित किया जाता है।
ITSH के साथ, रोगी को प्रति दिन 10 मिलीग्राम / किग्रा तक की खुराक पर प्रेडनिसोलोन के साथ अंतःशिरा में इंजेक्ट किया जाता है, एक व्यक्तिगत योजना के अनुसार डोपामाइन, फिर क्रमिक रूप से 2-2.5 लीटर समाधान जैसे ट्राइसोल या क्विंटासोल ♠, 1- 1.5 लीटर ध्रुवीकरण मिश्रण (5% समाधान ग्लूकोज, 12-15 ग्राम पोटेशियम क्लोराइड, 10-12 यू इंसुलिन)। नमकीन घोल को पहले एक धारा में इंजेक्ट किया जाता है, फिर ड्रिप (जब नाड़ी और रक्तचाप दिखाई देता है) में जाता है। डीआईसी सिंड्रोम के विकास के साथ, ताजा जमे हुए प्लाज्मा, पेंटोक्सिफाइलाइन, सोडियम हेपरिन और प्रोटीज अवरोधकों का उपयोग किया जाता है।
हेमोडायलिसिस के लिए संकेत
- दो-, तीन दिवसीय औरिया।
- एज़ोटेमिया
हाइपरबेरिक ऑक्सीजनेशन का उपयोग किया जाता है। गंभीर रक्तस्रावी सिंड्रोम में प्रेडनिसोलोन के 40-60 मिलीग्राम / दिन को मौखिक रूप से या अंतःशिरा में 180-240 मिलीग्राम / दिन निर्धारित करें। रोगसूचक उपचार, विटामिन का एक परिसर भी निर्धारित है।
तीव्र जूनोटिक संक्रमण, स्पष्ट मायलगिया के साथ नशा के लक्षणों की विशेषता, गुर्दे, यकृत, एनएस और सीवीएस को प्रमुख क्षति, रक्तस्रावी सिंड्रोम के विकास के साथ, अक्सर पीलिया। कारक एजेंट- जीनस लेप्टोस्पाइरा के प्रतिनिधि। महामारी विज्ञान। संक्रमण का स्रोत बीमार और ठीक हो चुके जानवर हैं। रोगज़नक़ के संचरण का तंत्र फेकल-ओरल है (जब कृंतक स्राव से दूषित भोजन खाते हैं) और संपर्क (जब जल निकायों में तैरते हैं, जहां लेप्टोस्पाइरा कृन्तकों और जानवरों के स्राव के साथ मिलता है)। क्लिनिक। ऊष्मायन अवधि 2-20 दिन है। शुरुआत तीव्र है। नशा सिंड्रोम। ठंड लगना। बुखार 39 - 40 सी प्रेषित या स्थायी प्रकृति का, 10 - 12 दिनों तक रहता है। सिरदर्द, बछड़े में मायलगिया, पश्चकपाल, ग्रीवा की मांसपेशियों, पेट की मांसपेशियों में रक्तस्राव के कारण पेट में दर्द या रेट्रोपरिटोनियल रक्तस्राव। मतली, उल्टी, हड्डियों और जोड़ों में दर्द, एनोरेक्सिया, कमजोरी। चेहरा फूला हुआ, हाइपरमिक है, श्वेतपटल को इंजेक्ट किया जाता है, कंजाक्तिवा हाइपरमिक है, होंठों पर हर्पेटिक फटना और नाक के पंख असामान्य नहीं हैं। रोग के तीसरे - 5 वें दिन अंगों और ट्रंक की त्वचा पर, बहुरूपी, सममित रूप से स्थित दाने दिखाई देते हैं। हेपेटोसप्लेनोमेगाली। पीलिया विकसित हो सकता है। रेनल सिंड्रोम। यह चरम अवधि के दौरान प्रकट होता है और ओलिगुरिया या औरिया, पीठ दर्द, एक सकारात्मक पास्टर्नत्स्की लक्षण की शुरुआत की विशेषता है। मेनिंगियल सिंड्रोम। यह 10 - 20% रोगियों में होता है। जटिलताएं। संक्रामक-विषाक्त सदमे, तीव्र गुर्दे और गुर्दे-यकृत विफलता, यूरीमिया, मायोकार्डिटिस, सीरस मेनिनजाइटिस, तीव्र कार्डियोवैस्कुलर विफलता, यूवाइटिस, इरिड, इरिडोसाइक्लाइटिस। प्रयोगशाला निदान। न्यूट्रोफिलिक शिफ्ट के साथ रक्त ल्यूकोसाइटोसिस के विश्लेषण में, त्वरित ईएसआर। मूत्र एल्बुमिनुरिया, हेमट्यूरिया, पायरिया, सिलिंड्रुरिया के विश्लेषण में। रक्त बैक्टीरियोस्कोपी। बैक्टीरियोलॉजिकल विश्लेषण - पोषक माध्यम पर रक्त, मूत्र, मस्तिष्कमेरु द्रव की बुवाई। सीरोलॉजिकल विश्लेषण - युग्मित सीरा में RALL अनुमापांक में वृद्धि। इलाज। एटियोग्रोपिक थेरेपी: पसंद की दवा - पेनिसिलिन 12 मिलियन यूनिट / दिन तक। 7 - 10 दिनों के भीतर, टेट्रासाइक्लिन। रोगजनक चिकित्सा: विषहरण समाधान, मूत्रवर्धक दवाएं, गंभीर मामलों में - शॉक-विरोधी चिकित्सा। रोगसूचक चिकित्सा - एंटीहिस्टामाइन, एनाल्जेसिक। तीव्र गुर्दे की विफलता के साथ, एक्स्ट्राकोर्पोरियल हेमोडायलिसिस। निवारण: 1) खुले जलाशयों से कच्चे पानी का उपयोग करने के लिए निषिद्ध है, कम प्रवाह वाले जलाशयों में तैरना, कृषि जानवरों के लिए सुलभ; 2) लगातार विरंजन उपायों को अंजाम देना; 3) अलगाव, बीमार जानवरों का इलाज; 4) लेप्टोस्पायरोसिस वैक्सीन (पशुपालकों, पशु चिकित्सकों, मांस प्रसंस्करण संयंत्रों के श्रमिकों, आदि) द्वारा मारे गए संक्रमण के उच्च जोखिम वाले दल का टीकाकरण। 55. यर्सिनीओसिस। स्यूडोट्यूबरकुलोसिस। आंतों के यर्सिनीओसिस। एटियलजि, महामारी विज्ञान, रोगजनन, नैदानिक चित्र, निदान, उपचार।
यर्सिनीओसिस - यह एक तीव्र संक्रामक रोग है, जो मुख्य रूप से जठरांत्र संबंधी मार्ग की क्षति और गंभीर विषाक्त-एलर्जी लक्षणों की विशेषता है। वी उत्तेजक - येर्सिनिया एंटरोकॉलिटिका। महामारी विज्ञान। संक्रमण का स्रोत एक जानवर है। रोगज़नक़ के संचरण का तंत्र मल-मौखिक है, मार्ग भोजन है (संक्रमण तब होता है जब कोई व्यक्ति संक्रमित मांस उत्पाद, सब्जियां, पानी खाता है)। क्लिनिक। ऊष्मायन अवधि 1-6 दिन है। शुरुआत तीव्र है। नशा सिंड्रोम। सिरदर्द, ठंड लगना, जी मिचलाना, बुखार 38-39 तक सी. डिस्पेप्टिक सिंड्रोम। ढीले मल दिन में 5-6 बार तक; मल पानी जैसा, भूरा-हरा बलगम के साथ होता है। सिंड्रोम की अवधि 2-4 दिन है। शरीर और अंगों के सममित भागों पर, बड़े जोड़ों के क्षेत्र में संलयन की प्रवृत्ति के साथ, 3 - 7 वें दिन, बहुरूपी दिखाई देता है। जैसे-जैसे दाने सुलझते हैं, छिलका और रंजकता बनी रहती है। आर्थ्राल्जिक सिंड्रोम। गठिया की अभिव्यक्तियाँ अक्सर बड़े और मध्यम जोड़ों की ओर से होती हैं। 5-10% रोगियों में पीलिया सिंड्रोम होता है। हेपेटोलियनल सिंड्रोम। लिम्फैडेनोपैथी। लिम्फ नोड्स का समूह इज़ाफ़ा। जटिलताएं। संक्रामक विषाक्त झटका, एपेंडिसाइटिस। एक आवर्तक पाठ्यक्रम संभव है। विभेदक निदान टाइफाइड पैराटाइफाइड रोगों, लेप्टोस्पायरोसिस, वायरल हेपेटाइटिस, तीव्र आंतों में संक्रमण, अन्य एटियलजि के गठिया के साथ किया जाता है। प्रयोगशाला निदान। रक्त न्यूट्रोफिलिक ल्यूकोसाइटोसिस के विश्लेषण में बाईं ओर एक बदलाव के साथ, ईोसिनोफिलिया, ईएसआर में वृद्धि हुई। बैक्टीरियोलॉजिकल डायग्नोस्टिक्स: रक्त, मूत्र, मल से रोगज़नक़ का अलगाव। सीरोलॉजिकल डायग्नोस्टिक्स: RPHA, एलिसा, आदि। इलाज। एटियोट्रोपिक थेरेपी: क्लोरैम्फेनिकॉल 2.0 ग्राम / दिन; टेट्रासाइक्लिन 1.2 - 1.5 ग्राम / दिन, एमिनोग्लाइकोसाइड्स। रोगजनक चिकित्सा: गैर-स्टेरायडल विरोधी भड़काऊ दवाओं का विषहरण। स्यूडोट्यूबरकुलोसिस प्रेरक एजेंट येर्सिनिया स्यूडोट्यूबरकुलोसिस है। महामारी विज्ञान के पहलुओं के लिए, यर्सिनीओसिस अनुभाग देखें। स्यूडोट्यूबरकुलोसिस की नैदानिक अभिव्यक्तियाँ यर्सिनीओसिस से मौलिक रूप से भिन्न नहीं हैं। एक विशेषता "स्टॉकिंग्स", "दस्ताने", "हुड", आर्थ्राल्जिक सिंड्रोम का एक अधिक स्पष्ट विकास जैसे छोटे-बिंदु स्कार्लेट-जैसे दाने की लगातार उपस्थिति है। निदान और उपचार के सिद्धांतों के लिए, यर्सिनीओसिस अनुभाग देखें।