अल्ट्रासाउंड पर डिफ्यूज़ नॉन-टॉक्सिक गोइटर
बढ़े हुए थायरॉयड ग्रंथि को गोइटर कहा जाता है। डिफ्यूज़ नॉन-टॉक्सिक गोइटर भोजन में आयोडीन की कमी के साथ प्रकट होता है, यौवन के लिए शरीर की बढ़ती आवश्यकता के साथ और गर्भावस्था के दौरान, रक्त से आयोडीन को गर्म करने के लिए थायरोसाइट्स की जन्मजात अक्षमता के साथ।
आयोडीन की कमी के साथ, थायरोसाइट्स की ऊंचाई कम हो जाती है, रोम का व्यास बढ़ जाता है, और लुमेन में एक कोलाइड जमा हो जाता है। थायरोक्सिन और ट्राईआयोडोथायरोनिन की कम सांद्रता के कारण पिट्यूटरी ग्रंथि बहुत अधिक थायराइड-उत्तेजक हार्मोन (TSH) का स्राव करती है। टीएसएच के प्रभाव में, कोशिकाएं सक्रिय रूप से विभाजित होने लगती हैं, ग्रंथि की मात्रा बढ़ जाती है।
अल्ट्रासाउंड पर फैलने वाले गैर-विषैले गण्डमाला के साथ, ग्रंथि का पैरेन्काइमा सजातीय, कम इकोोजेनेसिटी या विषम है, जो कई एनीकोइक फॉलिकल्स के कारण होता है, आकार 2-6 मिमी, कुछ में आप "धूमकेतु पूंछ" के साथ एक बिंदु हाइपरेचोइक संकेत देख सकते हैं। यह तस्वीर आयोडीन की कमी वाले क्षेत्रों की आबादी के बीच व्यापक है। ऐसे परिवर्तनों को "पॉलीसिस्टिक थायरॉयड ग्रंथि" कहना गलत है।
विस्तार करने के लिए तस्वीर पर क्लिक करें।
चित्रकारी।अल्ट्रासाउंड पर, गैर विषैले गण्डमाला फैलाना: थायरॉयड ग्रंथि बढ़ जाती है, इस्थमस 7 मिमी है, सामान्य इकोोजेनेसिटी है, प्रतिध्वनि संरचना सजातीय है।
अल्ट्रासाउंड पर डिफ्यूज़ टॉक्सिक गोइटर
डिफ्यूज़ टॉक्सिक गोइटर एक ऑटोइम्यून बीमारी है। एंटीबॉडी थायरोसाइट टीएसएच रिसेप्टर्स को सक्रिय करते हैं, जिससे थायरॉइड फ़ंक्शन और थायरोटॉक्सिकोसिस बढ़ जाता है। पिट्यूटरी ग्रंथि के कुछ ट्यूमर अतिरिक्त टीएसएच उत्पन्न करते हैं, फिर विषाक्त गण्डमाला विकसित होती है।
डिफ्यूज़ टॉक्सिक गोइटर की अल्ट्रासाउंड तस्वीर ऑटोइम्यून थायरॉयडिटिस और डी कर्वेन के सबस्यूट थायरॉयडिटिस के समान है। अल्ट्रासाउंड परिणामों का मूल्यांकन रोगी की सामान्य स्थिति और हार्मोनल प्रोफाइल के संयोजन में किया जाना चाहिए।
चित्रकारी।अल्ट्रासाउंड पर थायरोटॉक्सिकोसिस वाले रोगी में, थायरॉयड ग्रंथि बढ़ जाती है, समोच्च लहरदार होता है, पैरेन्काइमा मध्यम हाइपोचोइक होता है, इकोस्ट्रक्चर विषम होता है, रक्त प्रवाह स्पष्ट रूप से बढ़ जाता है - "ज्वलनशील ग्रंथि"। निष्कर्ष:फैलाना जहरीला गण्डमाला।

अल्ट्रासाउंड पर ऑटोइम्यून थायरॉयडिटिस (एआईटी)
क्रोनिक ऑटोइम्यून थायरॉयडिटिस एक ऑटोइम्यून डिसऑर्डर है जिसमें लिम्फोसाइट्स थायरॉयड ग्रंथि की कोशिकाओं पर हमला करते हैं। मृत कोशिकाओं के स्थान पर रेशेदार संयोजी ऊतक बनते हैं, हार्मोन का संश्लेषण धीरे-धीरे कम हो जाता है।
थायरॉइड पेरोक्सीडेज (एटी-टीपीओ) और थायरोग्लोबुलिन (एटी-टीजी) के लिए सकारात्मक एंटीथायरॉइड एंटीबॉडी द्वारा एआईटी की पुष्टि की जाती है। ग्रंथि की कार्यात्मक अवस्था भिन्न हो सकती है - हाइपर-, हाइपो- या यूथायरायडिज्म।
अंतर करना अतिपोषीतथा एट्रोफिकएआईटी के रूप। हाइपरट्रॉफिक रूप में, ग्रंथि की मात्रा में काफी वृद्धि हुई है। एट्रोफिक रूप में, ग्रंथि की मात्रा कम हो जाती है या सामान्य सीमा के भीतर, हाइपोथायरायडिज्म अक्सर साथ होता है। क्या ये रूप विकास के रूप हैं या एआईटी के क्रमिक चरण एक खुला प्रश्न है।
चित्रकारी।यूथायरायडिज्म और एंटीथायरॉइड एंटीबॉडी वाली 10 साल की लड़की। अल्ट्रासाउंड पर, थायरॉयड ग्रंथि 1.5 गुना बढ़ जाती है - 13 सेमी 3 (आदर्श 8.3 सेमी 3 तक है)। अपरिवर्तित पैरेन्काइमा की पृष्ठभूमि के खिलाफ, हाइपोचोइक "सांप" (वाहिकाओं के साथ लिम्फोइड घुसपैठ) निर्धारित किए जाते हैं। रक्त प्रवाह में उल्लेखनीय वृद्धि हुई है। निष्कर्ष:एआईटी, हाइपरट्रॉफिक रूप। इसी तरह, फैलाना जहरीला गण्डमाला शुरू हो सकता है।

चित्रकारी।हाइपोथायरायडिज्म और एंटीथायरॉयड एंटीबॉडी वाले रोगी। अल्ट्रासाउंड पर, थायरॉयड ग्रंथि अलग-अलग बढ़ जाती है; समोच्च लहराती है; "हेलो" के बिना एक स्पष्ट रूपरेखा के साथ बड़ी संख्या में हाइपोचोइक फॉसी (3-5 मिमी) में सामान्य पैरेन्काइमा की पृष्ठभूमि के खिलाफ। निष्कर्ष:एआईटी, हाइपरट्रॉफिक रूप।

चित्रकारी।हाइपरथायरायडिज्म और एंटीथायरॉयड एंटीबॉडी वाले रोगी। अल्ट्रासाउंड पर, थायरॉयड ग्रंथि अलग-अलग बढ़ जाती है; इकोोजेनेसिटी में सामान्य कमी की पृष्ठभूमि के खिलाफ, हाइपोचोइक समावेशन (2-4 मिमी) और रैखिक हाइपरेचोइक संरचनाएं निर्धारित की जाती हैं; रक्त प्रवाह में उल्लेखनीय वृद्धि हुई है। निष्कर्ष:एआईटी, हाइपरट्रॉफिक रूप।

अल्ट्रासाउंड पर क्रोनिक फाइब्रोसिंग रीडेल का थायरॉयडिटिस
रिडेल का थायरॉयडिटिस थायरॉयड ग्रंथि का एक दुर्लभ सूजन संबंधी विकार है। पैरेन्काइमा को धीरे-धीरे रेशेदार संयोजी ऊतक से बदल दिया जाता है और पत्थर की तरह कठोर हो जाता है। रेशेदार ऊतक गर्दन के कंकाल की मांसपेशियों में प्रवेश करते हैं, घुटकी और श्वासनली की दीवार तक फैलते हैं, घुसपैठ करते हैं और धीरे-धीरे उन्हें रोकते हैं। ग्रंथि का कार्य लंबे समय तक प्रभावित नहीं होता है, हालांकि, कुल फाइब्रोसिस के साथ, हाइपोथायरायडिज्म विकसित होता है।
इस धारणा की पुष्टि नहीं हुई है कि रेशेदार थायरॉयडिटिस एआईटी का अंतिम चरण है, क्योंकि एंटीथायरॉइड एंटीबॉडी का पता नहीं चला है या कम टाइटर्स में मौजूद हैं। मीडियास्टिनल, रेट्रोबुलबार या रेट्रोपरिटोनियल फाइब्रोसिस के साथ इस थायरॉयडिटिस का लगातार संयोजन इसे आंत के फाइब्रोमैटोसिस के लिए जिम्मेदार ठहराना संभव बनाता है।
चित्रकारी।एक 46 वर्षीय महिला को गर्दन में दर्द रहित पथरी, निगलने में समस्या और कर्कश आवाज की शिकायत है। अल्ट्रासाउंड पर, थायरॉयड ग्रंथि हाइपरेचोइक संयोजी ऊतक संरचनाओं (1) के कारण व्यापक रूप से बढ़े हुए, हाइपोचोइक, विषम है; कैरोटिड धमनी थायरॉयड ग्रंथि (2) के पैरेन्काइमा से घिरी हुई है; ग्रीवा लिम्फ नोड्स के लिम्फैडेनोपैथी (3)। निष्कर्ष:रीडेल का फाइब्रोसिंग थायरॉयडिटिस।
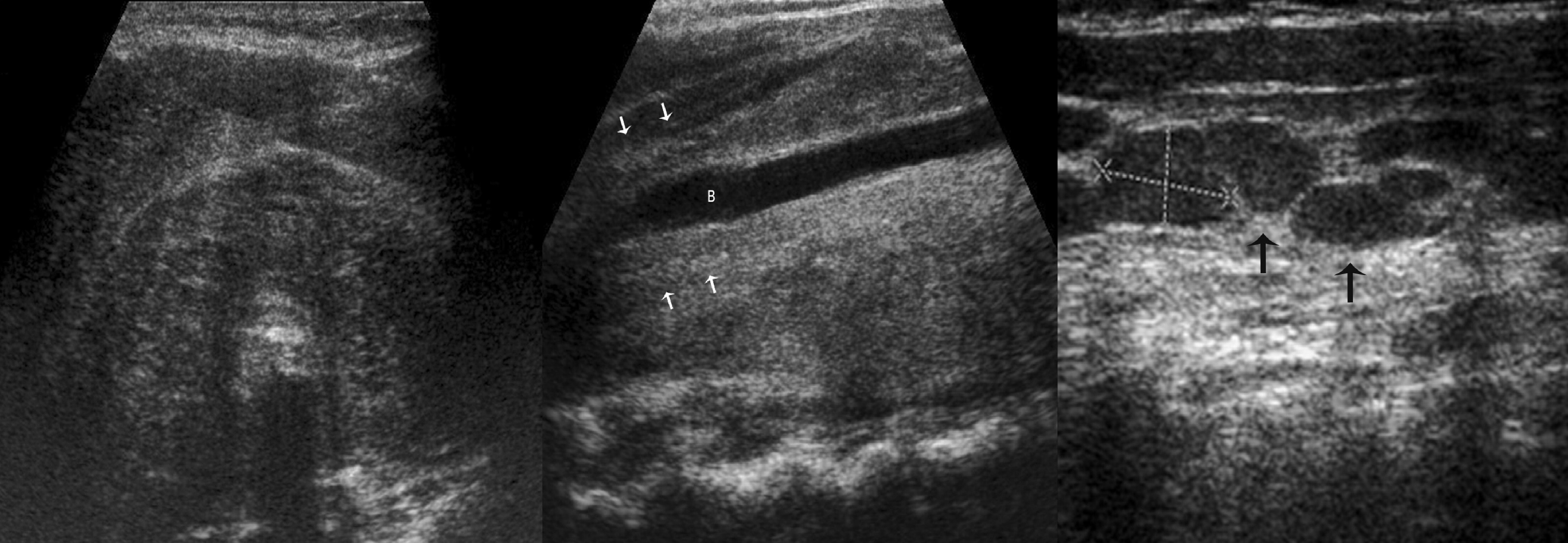
अल्ट्रासाउंड पर Subacute de Quervain's थायरॉयडिटिस
Subacute de Quervain's थायरॉयडिटिस एक वायरल संक्रमण (इन्फ्लूएंजा, खसरा, कण्ठमाला, आदि) के बाद थायरॉयड ग्रंथि की एक गैर-दमनकारी सूजन है। गर्दन के निचले हिस्से में तापमान की पृष्ठभूमि के खिलाफ, दर्दनाक सूजन निर्धारित की जाती है। रोग की शुरुआत में, भड़काऊ प्रक्रिया एक लोब में स्थानीयकृत होती है, फिर पूरी ग्रंथि को पकड़ लेती है - "रेंगने वाला थायरॉयडिटिस"। प्रारंभ में, थायरोटॉक्सिकोसिस प्रकट होता है, और फिर हाइपोथायरायडिज्म। सामान्य ऑटोइम्यून प्रतिक्रियाएं हो सकती हैं। कुछ हफ्तों के बाद, सबस्यूट थायरॉयडिटिस अनायास हल हो जाता है, आमतौर पर थायरॉयड समारोह से समझौता किए बिना। गैर-स्टेरायडल विरोधी भड़काऊ दवाएं और कॉर्टिकोस्टेरॉइड अक्सर 24 घंटों के भीतर स्थिति को हल कर सकते हैं।
चित्रकारी।गर्दन के निचले हिस्से में दर्दनाक और घनी "सूजन" वाली 43 वर्षीय महिला। अल्ट्रासाउंड पर, थायरॉयड ग्रंथि व्यापक रूप से बढ़ जाती है, समोच्च लहराती है, हाइपोचोइक क्षेत्र आकार में अनियमित होते हैं, स्पष्ट सीमाओं के बिना, हाइपोचोइक क्षेत्रों में रक्त का प्रवाह कम हो जाता है। निष्कर्ष: Subacute de Quervain's थायरॉयडिटिस। 1 वर्ष (नीचे) के बाद, थायरॉयड ग्रंथि कम हो गई, सामान्य इकोोजेनेसिटी का पैरेन्काइमा, सजातीय।

चित्रकारी।अधिकतम दर्द के क्षेत्र में थायरॉयड ग्रंथि के दाहिने लोब में अल्ट्रासाउंड अनियमित आकार के एक बड़े हाइपोचोइक क्षेत्र द्वारा निर्धारित किया जाता है, स्पष्ट सीमाओं के बिना, असामान्य क्षेत्र में रक्त का प्रवाह नहीं होता है। सरवाइकल लिम्फ नोड्स बढ़े हुए, हाइपोचोइक, गोल होते हैं। निष्कर्ष: Subacute de Quervain's थायरॉयडिटिस। ऐसी अल्ट्रासाउंड तस्वीर के साथ, थायरॉयड कार्सिनोमा के साथ विभेदक निदान आवश्यक है।

अल्ट्रासाउंड पर थायराइड नोड्स
वयस्कों की तुलना में बच्चों में थायराइड नोड्यूल बहुत कम आम हैं। वयस्कों में 40% -50% की तुलना में प्रसार केवल 0.2% -1.5% है। लेकिन वयस्कों में 5% -10% की तुलना में बच्चों में घातक नवोप्लाज्म की संभावना 15% -26% है। इस प्रकार, बच्चों में थायरॉइड नोड्यूल्स की पहचान करने में थायराइड कैंसर का विभेदक निदान विशेष रूप से महत्वपूर्ण है।
एक सौम्य ट्यूमर और कैंसर के गठन का तंत्र समान है। एक कोशिका के आनुवंशिक कार्यक्रम में खराबी के कारण, यह मरता नहीं है, युवा को रास्ता देता है, लेकिन विभाजित होता रहता है। इस जगह पर ट्यूमर बन जाता है। कैंसर में, नियोप्लाज्म का आधार घातक कोशिकाएं होती हैं, जिनमें घुसपैठ की वृद्धि हो सकती है और अन्य अंगों में मेटास्टेसाइज हो सकता है।
अल्ट्रासाउंड का उपयोग करके एक सौम्य ट्यूमर को थायरॉयड कैंसर से मज़बूती से अलग करना असंभव है। निदान को स्पष्ट करने के लिए बायोप्सी की आवश्यकता होती है।
सौम्य थायराइड नोड्यूलअल्ट्रासाउंड पर अधिक बार आइसो- या हाइपरेचोइक, नियमित गोल या अंडाकार, समोच्च सम और स्पष्ट होता है, अक्सर प्रभामंडल का पतला और यहां तक कि एनीकोइक रिम होता है, इकोस्ट्रक्चर सिस्टिक डिजनरेशन, फाइब्रोसिस और कैल्सीफिकेशन के फॉसी के कारण सजातीय या विषम होता है। अच्छी गुणवत्ता के अन्य लक्षण: नोड्स का आकार 1 सेमी से कम है; लंबाई ऊंचाई से अधिक है; नोड में रक्त प्रवाह पूरी तरह से अनुपस्थित है।
थायराइड कैंसर में, गांठेंअल्ट्रासाउंड पर, वे अक्सर हाइपोचोइक होते हैं, आकार गलत होता है, सिस्टिक डिजनरेशन, फाइब्रोसिस और कैल्सीफिकेशन के फॉसी के कारण इको संरचना विषम होती है। नोड का एक धुंधला और असंतत समोच्च गैर-एनकैप्सुलेटेड घातक ट्यूमर या ट्यूमर में निहित है जो अपने स्वयं के कैप्सूल को विकसित करते हैं। घातक ट्यूमर में रक्त प्रवाह अक्सर बढ़ जाता है। पेरिफेरल या व्हील-स्पोक रक्त प्रवाह सौम्य पिंड में अधिक आम है। घातक ट्यूमर में इस प्रकार का रक्त प्रवाह विरले ही होता है। क्षेत्रीय लिम्फ नोड्स की स्थिति का आकलन करना महत्वपूर्ण है (विवरण देखें)।
थायरॉयड ग्रंथि का एक विशेष प्रकार का उपकला घातक ट्यूमर - मेडुलरी कैंसर, सी-कोशिकाओं के ऑन्कोजेनिक परिवर्तन से विकसित होता है। थायरॉयड ग्रंथि के ऊतक स्थित होते हैं, लेकिन टिंचोरियल गुणों और इम्यूनोकेमिकल विशेषताओं द्वारा कूपिक कोशिकाओं से भिन्न होते हैं। वे कैल्सियोटोनिन का स्राव करते हैं, एक हार्मोन जो खनिज चयापचय को नियंत्रित करता है।
मेडुलरी थायरॉयड कैंसर दुर्लभ है - हाइपोचोइक ज़ोन की पृष्ठभूमि के खिलाफ, विभिन्न आकृतियों और आकारों के हाइपरेचोइक क्षेत्र दिखाई देते हैं, सभी रोगियों में गर्दन के लिम्फ नोड्स में हाइपरेचोइक समावेशन होते हैं। ऐसा माना जाता है कि अमाइलॉइड कैंसरयुक्त ऊतक में जमा हो जाता है। एक पैथोग्नोमिक लक्षण कैल्सियोटोनिन का उच्च स्तर है। सभी संदिग्ध मामलों में, UZ-TPAB किया जाता है।
चित्रकारी।अल्ट्रासाउंड पर, एक सौम्य थायरॉइड नोड्यूल (1, 2): आइसोचोइक, नियमित अंडाकार आकार, स्पष्ट और यहां तक कि रूपरेखा, एक प्रभामंडल के पतले निरंतर रिम से घिरा हुआ है, मुख्य रूप से परिधीय रक्त प्रवाह। अल्ट्रासाउंड पर, एक घातक थायरॉयड नोड्यूल (3, 4): हाइपोचोइक, अनुप्रस्थ आकार इसकी लंबाई से अधिक होता है, प्रभामंडल का एक मोटा आंतरायिक एनीकोइक रिम, नोड्यूल थायरॉयड ग्रंथि से परे फैलता है, परिधि में रक्त का प्रवाह काफी बढ़ जाता है और बीच में।

चित्रकारी।अल्ट्रासाउंड पर, थायरॉयड ग्रंथि का एक सौम्य एडेनोमा: आइसोचोइक नोड, आकार में अंडाकार (लंबाई ऊंचाई से अधिक है), एक स्पष्ट और यहां तक कि समोच्च के साथ, प्रभामंडल के पतले एनीकोइक रिम; सीडीसी के साथ, रक्त प्रवाह मुख्य रूप से परिधि (1, 2) के साथ होता है। नोड्स अक्सर अपक्षयी परिवर्तनों से गुजरते हैं, फिर सिस्टिक गुहाएं अंदर दिखाई देती हैं, जो कोलाइड या सीरस द्रव से भरी होती हैं (3)।

चित्रकारी।अल्ट्रासाउंड पर, थायरॉयड ग्रंथि बाएं लोब के कारण बढ़ जाती है। बाएं लोब का पूरा आयतन एक बड़े पुटीय गुहा द्वारा कब्जा कर लिया जाता है, जिसमें घने ऊतक (तीर) के अवशेषों से बनी एक मोटी दीवार होती है। सीडीसी के साथ, घने घटक अवास्कुलर होते हैं। सिस्टिक-कोलाइडल अध: पतन के कारण नोड का मूल स्वरूप होता है। कोलाइड में, एक "धूमकेतु पूंछ" के साथ उज्ज्वल बिंदु हाइपरेचोइक संरचनाएं देख सकता है। निष्कर्ष:कोलाइडल नोड। ऐसे नोड्स अक्सर सौम्य होते हैं।

चित्रकारी।अल्ट्रासाउंड पर, थायरॉयड ग्रंथि के पैपिलरी कार्सिनोमा: हाइपोचोइक नोड, गोल, स्पष्ट और यहां तक कि समोच्च, कोई हेलो रिम, सजातीय प्रतिध्वनि संरचना, लंबाई से अधिक अनुप्रस्थ आकार (1)। अन्य मामलों (2, 3) में समोच्च असमान है, जो घुसपैठ की वृद्धि को इंगित करता है; इकोस्ट्रक्चर माइक्रोकैल्सीफिकेशन (सम्मोमी बॉडीज) और छोटे सिस्टिक कैविटी के कारण विषम है।

चित्रकारी। 4 साल की उम्र में एक स्वस्थ लड़का। थायरॉयड ग्रंथि का अल्ट्रासाउंड: दाहिने लोब (1, 3) के पीछे के हिस्सों में सामान्य पैरेन्काइमा की पृष्ठभूमि के खिलाफ और बाएं लोब के निचले ध्रुव (2, 3) पर, हाइपरेचोइक बिंदु समावेशन के साथ हाइपोचोइक फॉसी द्वारा निर्धारित किया जाता है गूंज संरचना थाइमस के ऊतक के समान। निष्कर्ष:थायरॉयड ग्रंथि में फोकल परिवर्तन (शायद थाइमस का एक्टोपिया)। थाइमस ऊतक के बिल्कुल सौम्य एक्टोपिया को थायरॉयड ग्रंथि में नोड्स से अलग करना आवश्यक है (विवरण देखें)।

वीडियो। थाइमस का एक्टोपिया थायरॉयड ग्रंथि में
चित्रकारी।बढ़े हुए पैराथायरायड ग्रंथियों को अक्सर थायरॉयड ट्यूमर के लिए गलत माना जाता है। अल्ट्रासाउंड पर हाइपरपार्टेरॉइडिज्म वाले रोगियों में, पैराथायरायड ग्रंथियों के हाइपरप्लासिया: थायरॉयड ग्रंथि के निचले ध्रुवों पर, अनियमित आकार के हाइपोचोइक संरचनाओं को निर्धारित किया जाता है, बिना प्रभामंडल के एक स्पष्ट और यहां तक \u200b\u200bकि समोच्च के साथ, परिधि के साथ नगण्य रक्त प्रवाह।

कार्य।पेट दर्द, अग्नाशयशोथ और गर्दन में सूजन के साथ एक 12 वर्षीय लड़की। बाएं लोब की पिछली सतह पर अल्ट्रासाउंड पर, एक प्रभामंडल के बिना एक स्पष्ट और यहां तक कि समोच्च के साथ एक हाइपोचोइक गठन, सिस्टिक गुहाओं के कारण इकोस्ट्रक्चर विषम है; परिधीय रक्त प्रवाह। रक्त परीक्षण में, हाइपरलकसीमिया। निष्कर्ष:हाइपरपैराथायरायडिज्म के साथ पैराथायरायड ग्रंथि का एडेनोमा।

चित्रकारी।थायरॉयड ग्रंथि के निचले ध्रुव पर अल्ट्रासाउंड पर, बढ़े हुए रक्त प्रवाह के साथ बढ़े हुए हाइपोचोइक संरचनाएं स्पष्ट रूप से दिखाई देती हैं। एक स्पष्ट और यहां तक कि समोच्च (1, 2) के साथ सही आकार, शायद एक पैराथाइरॉइड एडेनोमा। अनियमित आकार, अस्पष्ट समोच्च, छोटी पुटीय गुहाओं के साथ विषम प्रतिध्वनि संरचना पैराथाइरॉइड कैंसर की विशेषता है।

अल्ट्रासाउंड पर बहुकोशिकीय गण्डमाला
नोड्स के साथ बढ़े हुए थायरॉयड ग्रंथि को बहुकोशिकीय गण्डमाला कहा जाता है। ज्यादातर नोड्स थायरॉयड ग्रंथि के कार्य को प्रभावित नहीं करते हैं। शव परीक्षण में, 37.3% मामलों में कई थायरॉयड नोड्यूल पाए जाते हैं, और एकल नोड्यूल - 12.2%।
बहुकोशिकीय गण्डमाला में दुर्दमता का जोखिम एकान्त नोड्यूल के समान ही होता है। 19.3% मामलों में 4 सेमी से बड़ा नोड घातक हो जाता है। यदि घातक लक्षण हैं, तो रोगी को बायोप्सी के लिए भेजा जाना चाहिए।
चित्रकारी।अल्ट्रासाउंड पर, थायरॉयड ग्रंथि दाहिनी लोब के कारण बढ़ जाती है। दाहिने लोब का पूरा आयतन एक समद्विबाहु गठन द्वारा कब्जा कर लिया जाता है, समोच्च कंदमय होता है, प्रभामंडल का एनीकोइक रिम मोटा और असंतत होता है; इको संरचना सिस्टिक गुहाओं और छोटे हाइपरेचोइक समावेशन के कारण विषम है। बाएं लोब में, एक छोटे से समद्विबाहु गठन, आकार में गोल, प्रभामंडल के पतले और सम रिम के साथ होता है। निष्कर्ष:बहुकोशिकीय गण्डमाला।

चित्रकारी।अल्ट्रासाउंड पर, थायरॉयड ग्रंथि 57 मिलीलीटर तक बढ़ जाती है, स्पष्ट विषमता - दाईं ओर 20 मिलीलीटर, बाईं ओर 37 मिलीलीटर। दाएं लोब में शिक्षा 33 × 28 × 17 मिमी और 8 मिलीलीटर (1, 2) की मात्रा, बाएं लोब में 43 × 33 × 31 मिमी और 23 मिलीलीटर (2, 3) की मात्रा। नोड्स प्रभामंडल के समद्विबाहु, अंडाकार, पतले ऐनेकोइक रिम हैं; इको संरचना दाईं ओर सजातीय है, छोटी सिस्टिक गुहाओं के कारण बाईं ओर विषम है। निष्कर्ष:बहुकोशिकीय गण्डमाला।

चित्रकारी।अल्ट्रासाउंड पर, थायरॉयड ग्रंथि को 34 मिलीलीटर तक बढ़ा दिया गया था, स्पष्ट विषमता - दाईं ओर 21 मिलीलीटर, बाईं ओर 13 मिलीलीटर। दाएं लोब में शिक्षा 38 × 26 × 19 मिमी और 10 मिलीलीटर (1, 2) की मात्रा, बाएं लोब में (2, 3) 20 × 19 × 15 मिमी और 3 मिलीलीटर (2, 3) की मात्रा। इसोइकोइक नोड्स, दाईं ओर अंडाकार और बाईं ओर गोल, प्रभामंडल का पतला एनेकोइक रिम; इको संरचना विषम है - दाईं ओर दीवार में छोटे रैखिक कैल्सीफिकेशन के साथ तीन बड़े सिस्टिक कैविटी हैं, बाईं ओर छोटे सिस्टिक कैविटी हैं। निष्कर्ष:बहुकोशिकीय गण्डमाला।

अपना ख्याल, आपका निदानकर्ता!
अधिकांश ज्ञात थायराइड विकार अंतःस्रावी कार्य में वृद्धि या कमी के कारण होते हैं।
अंतःस्रावी ग्रंथि का हाइपरफंक्शन कुछ हार्मोन के अतिउत्पादन में प्रकट होता है, जिससे हृदय संबंधी, त्वचा संबंधी, तंत्रिका संबंधी स्वास्थ्य समस्याएं होती हैं।
थायरॉयड ग्रंथि का गांठदार गण्डमाला क्या है, और इससे कौन से शारीरिक परिवर्तन होते हैं?
थायराइड गांठदार गण्डमाला
गांठदार गण्डमाला को थायराइड रोगों का एक पूरा समूह कहा जाता है।
अंतःस्रावी अंग की वॉल्यूमेट्रिक संरचनाएं उत्पत्ति और संरचना में भिन्न होती हैं।
थायराइड गांठदार गण्डमाला कई खतरनाक बीमारियों को भड़काती है, जिसमें मायक्सेडेमा, विषाक्त एडेनोमा और कैंसर ट्यूमर शामिल हैं।
पैथोलॉजी में थायरॉयड ग्रंथि की मात्रा में वृद्धि, सिस्टिक ऊतकों का निर्माण और विभिन्न मूल के ट्यूमर शामिल हैं।
कुछ मामलों में, अंतःस्रावी ग्रंथि विकृत हो जाती है, जिससे सांस लेना मुश्किल हो जाता है।
एक नियम के रूप में, नोड्स का गठन हाइपर- या थायरॉयड लोब की शिथिलता से जुड़ा होता है।
एकाधिक गांठदार गण्डमाला में कई मुहरों का निर्माण होता है, और एकल गांठदार केवल एक होता है।
गांठदार गण्डमाला नामक रोगों के एक समूह के कई प्राकृतिक कारण और उत्पत्ति का एक अलग तंत्र है।
लंबे समय तक चिकित्सा अनुसंधान से पता चला है कि अंतःस्रावी ग्रंथि का कोई भी विकृति निम्नलिखित कारकों से उकसाया जाता है:
- वायु प्रदूषण (भारी धातु, विकिरण, अन्य जहरीले पदार्थ)
- वंशानुगत उत्परिवर्तजन (माँ से बच्चे तक)
- आनुवंशिक विकार (टीएसएच रिसेप्टर जीन में उत्परिवर्तन, डाउन सिंड्रोम)
- थायरॉयड ग्रंथि के लोब का आयु-संबंधित परिवर्तन
- नासॉफिरिन्क्स के रोग और अन्य पुराने जीवाणु संक्रमण
- गंभीर मानसिक आघात
- शरीर में हार्मोनल परिवर्तन (किशोरावस्था, गर्भावस्था, महिलाओं में रजोनिवृत्ति)
- हाइलैंड्स में आवास
- अभिघातजन्य मस्तिष्क की चोंट
उपरोक्त शुरुआती कारक प्रतिरक्षा प्रणाली को कमजोर करते हैं, हार्मोनल पृष्ठभूमि और स्वायत्त तंत्रिका तंत्र के कार्यों को बाधित करते हैं, जो अंतःस्रावी अंग की कोशिकाओं के उत्परिवर्तन में योगदान देता है।
एंडोक्रिनोलॉजिस्ट का अभ्यास कई प्रकार के गांठदार गण्डमाला में अंतर करता है:
- डिफ्यूज़ थायराइड गोइटर (विषाक्त)- डिफ्यूज थायरॉइड टिश्यू द्वारा थायराइड हार्मोन का अत्यधिक उत्पादन ग्रेव्स डिजीज कहलाता है। अतिरिक्त हार्मोन धीरे-धीरे शरीर को जहर देते हैं, जिसके परिणामस्वरूप थायरोटॉक्सिकोसिस होता है। यह रोग अतालता, अत्यधिक पसीना, थायराइड नेत्र रोग, अनिद्रा और वजन घटाने के साथ होता है। सबसे खतरनाक जटिलता थायरोटॉक्सिक संकट है।
- कोलाइड गण्डमाला- सबसे आम घटना (लगभग 90% मामलों में)। थायराइड ग्रंथि के रोम में द्रव (कोलाइड) जमा हो जाता है, जिससे थायरॉयड ग्रंथि में ही वृद्धि हो जाती है। द्रव का संचय थियोसाइट्स में विनाशकारी परिवर्तनों के परिणामस्वरूप होता है। मरीजों को श्वास की तकलीफ और सांस की तकलीफ के साथ स्वरयंत्र में परेशानी का अनुभव होता है। उपचार की कमी से मायक्सेडेमा एडिमा, तंत्रिका तंत्र को नुकसान, आंतों और पित्त नलिकाओं के डिस्केनेसिया, प्रोटीन और कार्बोहाइड्रेट चयापचय का उल्लंघन होता है।
- यूथायरॉयड या गैर विषैले गण्डमाला- अपने कार्यों में महत्वपूर्ण व्यवधान के बिना थायरॉयड ग्रंथि का इज़ाफ़ा है। यह अवधारणा केवल पैथोलॉजी के विकास के चरण 1 के लिए सही है। उचित उपचार के बिना, उत्परिवर्तन जमा होते हैं और स्वायत्त रूप से थायराइड हार्मोन का उत्पादन करते हैं। यह विकृति आयोडीन की कमी के कारण होती है, इसलिए, आयोडीन की तैयारी के साथ रूढ़िवादी उपचार के माध्यम से थायरॉयड ग्रंथि को काम करने के लिए बहाल किया जाता है।
- कूपिक गण्डमाला या थायरॉयड एडेनोमा- एक सौम्य प्रकृति का ट्यूमर, जो थायरॉयड ग्रंथि के हाइपरफंक्शन के परिणामस्वरूप बनता है। मानव शरीर में हार्मोन T3 और T4 (ट्राईआयोडोथायरोनिन और थायरोक्सिन) की बढ़ी हुई सामग्री को हाइपरथायरायडिज्म कहा जाता है। एडेनोमा कई नकारात्मक परिणामों की ओर जाता है: चयापचय में परिवर्तन, पेट और गुर्दे में दर्द, मासिक धर्म की अनियमितता, शक्ति में कमी, चिड़चिड़ापन, दिल की विफलता, उपस्थिति में परिवर्तन।
- घातक ट्यूमर नोड्स- चिकित्सा पद्धति में, 4 प्रकार के थायरॉयड कैंसर होते हैं: मेडुलरी, एनाप्लास्टिक, फॉलिक्युलर और पैपिलरी। एक समान एटियलजि के ऑन्कोलॉजिकल रोग बहुत कम होते हैं (5% मामलों तक)। घातक नियोप्लाज्म तेजी से बढ़ते हैं और लिम्फोजेनस मेटास्टेसिस की ओर ले जाते हैं। थायराइड कैंसर के साथ आवाज में बदलाव, सूजी हुई लिम्फ नोड्स और दर्द होता है।
- भड़काऊ घुसपैठ का गठन- पुटी या अन्य रसौली के रूप में गांठदार परिवर्तन। अक्सर इस तरह की सूजन का कारण अंतःस्रावी तंत्र की पुरानी बीमारियां हैं - ऑटोइम्यून थायरॉयडिटिस, थायरॉयड तपेदिक।
गांठदार गण्डमाला की डिग्री के अनुसार, उन्हें 5 पदों में विभाजित किया गया है (ओ। वी। निकोलेव के वर्गीकरण के अनुसार):
0 डिग्री - शास्त्रीय तरीकों से निर्धारित नहीं (तालु और दृश्य परीक्षा)
- ग्रेड 1 - अंतःस्रावी ग्रंथि तालमेल द्वारा निर्धारित होती है
- ग्रेड 2 - निगलते समय देखा गया
- 3 डिग्री - गर्दन के समोच्च में वृद्धि
- 4 डिग्री - थायरॉयड ग्रंथि गर्दन की रूपरेखा को विकृत करती है
- 5 डिग्री - गण्डमाला आसन्न अंगों (श्वासनली, अन्नप्रणाली, रक्त वाहिकाओं) को संकुचित करती है
डब्ल्यूएचओ वर्गीकरण अंतःस्रावी अंग के गांठदार गण्डमाला के केवल 2 डिग्री मानता है: 0 - इसकी अनुपस्थिति, 1 - जब गर्दन सामान्य स्थिति में होती है, तो कल्पना नहीं की जाती है, 2 - स्पष्ट और ध्यान देने योग्य।
थायराइड गांठदार गण्डमाला
समस्या यह है कि लंबे समय तक गांठदार गण्डमाला बिना नैदानिक अभिव्यक्तियों के आगे बढ़ती है।
जब नोड्स बढ़ते हैं, तो वे रक्त वाहिकाओं और कुछ श्वसन अंगों को चुटकी लेते हैं, जो कुछ लक्षणों के साथ होता है।
गांठदार गण्डमाला के प्राथमिक लक्षण:
- आवाज की कर्कशता
- अन्नप्रणाली या श्वासनली में जकड़न की भावना
- निगलने में कठिनाई
- घुटन
- अल्पकालिक सूखी खांसी
- सिर में शोर या व्यवस्थित चक्कर आना
- गले में खरास
- दिल और अन्य मांसपेशियों के मांसपेशी ऊतक में आवर्तक दर्द
- tachycardia
- सूजन, मल त्याग में परेशानी
- कम शरीर का तापमान
- त्वचा का छिलना, बालों का झड़ना
- मासिक धर्म की अनियमितता या बांझपन
- कामेच्छा में कमी
- मांसपेशी में दर्द
- चिड़चिड़ापन, अनिद्रा
- वजन कम करना
माध्यमिक संकेतों में शामिल हैं:
- एक्सोफथाल्मोस (उभड़ा हुआ आंखें)
- लिम्फ नोड्स की सूजन
- गर्दन के अग्र भाग पर गण्डमाला
- प्रदर्शन में कमी
जब नोड्स 2-3 सेमी के आकार तक पहुंच जाते हैं, तो लक्षण दिखाई देने लगते हैं, इसलिए एंडोक्रिनोलॉजिस्ट साल में 1-2 बार थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा करने की सलाह देते हैं।
थायरॉयड ग्रंथि की स्थिति का सही आकलन करने के लिए, कई प्रकार की परीक्षाएं करना आवश्यक है।
निदान में सरल और अधिक जटिल मूल्यांकन विधियों का उपयोग शामिल है:
- रोगी शिकायतों का विश्लेषण
- थायरॉयड ग्रंथि को महसूस करना (पल्पेशन विधि) और दृश्य निरीक्षण
- अल्ट्रासाउंड परीक्षा: थायरॉयड ग्रंथि के आकार, आकृति की स्थापना, नोड्स की संरचना और आकार, उनकी संख्या, रक्त प्रवाह की स्थिति
- हार्मोनल पैनल का प्रयोगशाला विश्लेषण: टीएसएच, कैल्सीटोनिन, मुक्त अंश टी 3 और टी 4 के स्तर का निर्धारण
- संदिग्ध कैंसर के लिए पंचर बायोप्सी
- अन्नप्रणाली और छाती का एक्स-रे
- स्किंटिग्राफी या टोमोग्राफी
निदान किए जाने के बाद ही चिकित्सक उपचार निर्धारित करता है, क्योंकि कुछ प्रकार की विकृति के लिए दवा उपचार की आवश्यकता नहीं होती है।
गांठदार कोलाइड गण्डमाला शायद ही कभी थायरॉयड समारोह में हस्तक्षेप करता है, इसलिए, कोई विशेष चिकित्सा नहीं की जाती है। इस मामले में, एंडोक्रिनोलॉजिस्ट गतिशीलता में रोगी की स्थिति की निगरानी करता है।
अन्य प्रकार के गण्डमाला का निदान करते समय, रूढ़िवादी चिकित्सा या सर्जरी की जाती है।
गांठदार थायरॉयड रोग के उपचार में निम्नलिखित तरीके शामिल हैं:
- आयोडीन या थायराइड हार्मोन युक्त दवाएं लेना
- कुछ हार्मोन के उत्पादन का दमन
- आयोडीन युक्त और हार्मोनल तैयारी का जटिल सेवन
- रेडियोधर्मी आयोडीन उपचार
- सर्जरी (एक भाग या पूरे अंतःस्रावी अंग का सर्जिकल निष्कासन)
निवारक उपचार में आयोडीन युक्त नमक और दवाओं का उपयोग शामिल है जो थायराइड हार्मोन के संश्लेषण को बहाल करने में मदद करते हैं। थायराइड हार्मोन का विश्लेषण और इसके डिकोडिंग।
थायरॉयड ग्रंथि की कार्यात्मक स्थिति का व्यवस्थित निदान महिलाओं द्वारा गर्भावस्था के दौरान और आयोडीन की कमी वाले क्षेत्रों में रहने वाले लोगों द्वारा किया जाना चाहिए।
गांठदार गण्डमाला किसी प्रकार की अलग विकृति नहीं है, बल्कि एक सामूहिक शब्द है जिसमें थायरॉयड ग्रंथि के विभिन्न फोकल गठन शामिल हैं, जो एक कैप्सूल द्वारा इसके अपरिवर्तित ऊतक से सीमित है। नोड्यूल आमतौर पर अल्ट्रासाउंड या किसी अन्य इमेजिंग तकनीक पर दिखाई देने योग्य और / या दिखाई देते हैं। प्रत्येक बीमारी के लिए, थायरॉयड ग्रंथि में नोड्स के गठन के साथ, उनकी विशेष रूपात्मक संरचना विशेषता है।
आप इस सिंड्रोम के साथ किन बीमारियों के साथ हो सकते हैं, इस स्थिति के कारणों और लक्षणों के साथ-साथ इसके निदान और उपचार के सिद्धांतों के बारे में जानेंगे, आप हमारे लेख से सीखेंगे।

गांठदार गण्डमाला सिंड्रोम आमतौर पर निम्नलिखित बीमारियों के साथ होता है:
- थायरॉयड ग्रंथि के कूपिक एडेनोमा;
- गांठदार कोलाइड गण्डमाला;
- ऑटोइम्यून थायरॉयडिटिस (इसका हाइपरट्रॉफिक रूप, जो झूठे नोड्स के गठन की विशेषता है);
- थायराइड पुटी;
- इस अंग के घातक नवोप्लाज्म।
थायरॉयड ग्रंथि में फोकल संरचनाओं की संख्या व्यापक रूप से भिन्न हो सकती है, और उनके, इसलिए बोलने के लिए, आसपास के ऊतकों के साथ संबंध भी भिन्न होते हैं। इन विशेषताओं के आधार पर, ये हैं:
- एकान्त नोड (थायरॉयड ग्रंथि का गठन एकल और कैप्सूल द्वारा सीमित है);
- बहुकोशिकीय गण्डमाला (कई नोड हैं, उनमें से प्रत्येक एक कैप्सूल में संलग्न है और बाकी से अलग स्थित है);
- समूह गांठदार गण्डमाला (थायरॉइड ग्रंथि में कई संरचनाएं निर्धारित की जाती हैं, उनमें से प्रत्येक एक कैप्सूल द्वारा सीमित होती है, लेकिन वे एक दूसरे से अलग नहीं होती हैं, लेकिन एक साथ वेल्डेड होती हैं - वे समूह बनाते हैं);
- मिश्रित गण्डमाला (थायरॉइड ग्रंथि विसरित रूप से बढ़ जाती है, इसमें 1 या अधिक गांठें पाई जाती हैं)।
थायरॉयड ग्रंथि के तालमेल (जांच) के दौरान प्राप्त परिणामों के आधार पर, गण्डमाला के 3 डिग्री प्रतिष्ठित हैं:
- 0 - सामान्य सीमा के भीतर थायरॉयड ग्रंथि का आकार; कोई गण्डमाला नहीं;
- मैं - थायरॉयड ग्रंथि के एक या दोनों लोब बढ़े हुए हैं; यह तालमेल द्वारा निर्धारित किया जाता है, लेकिन नेत्रहीन, गर्दन की सामान्य (सम) स्थिति के साथ, यह अगोचर है;
- II - गर्दन की शारीरिक स्थिति के साथ भी, नग्न आंखों से थायरॉयड ग्रंथि में वृद्धि ध्यान देने योग्य है; पैल्पेशन इस अंग के एक या दोनों पालियों में वृद्धि से निर्धारित होता है।
थायरॉयड ग्रंथि में नोड्स की उपस्थिति के कारण होने वाले विभिन्न रोगों के कारण कारक भी भिन्न होते हैं।
- मानव आहार में आयोडीन की कमी की पृष्ठभूमि के खिलाफ लगभग 100% मामलों में गांठदार कोलाइड गोइटर विकसित होता है;
- थायरॉइड सिस्ट छोटे रक्तस्राव, कूपिक हाइपरप्लासिया या गांठदार कोलाइड गोइटर के साथ बनने वाले नोड्स के डिस्ट्रोफी के परिणामस्वरूप बनते हैं;
- कूपिक एडेनोमा टीएसएच के बढ़े हुए स्राव के साथ-साथ स्वायत्त तंत्रिका तंत्र के कार्यों के उल्लंघन के कारण होता है;
- ऑटोइम्यून थायरॉयडिटिस का कारण प्रतिकूल पर्यावरणीय कारकों के शरीर पर प्रभाव के संयोजन में इस विकृति के लिए एक आनुवंशिक प्रवृत्ति है;
- थायराइड कैंसर उन कारणों से होता है जो वर्तमान में अस्पष्ट हैं; यह माना जाता है कि इसके विकास का जोखिम कुछ जीनों के उत्परिवर्तन के साथ-साथ इस अंग पर विकिरण के संपर्क के परिणामस्वरूप बढ़ता है।
यदि थायरॉयड ग्रंथि में आयोडीन की कमी होती है, तो यह कई उत्तेजक कारकों से प्रभावित होता है, जो एक सब्सट्रेट पदार्थ (समान आयोडीन) की कमी की पृष्ठभूमि के खिलाफ इस अंग के हार्मोन की आवश्यक मात्रा के संश्लेषण की कुंजी हैं। ये प्रक्रियाएं या तो थायरॉयड ग्रंथि में एक विसरित वृद्धि, या इसकी कोशिकाओं के अलग-अलग समूहों की वृद्धि को निर्धारित करती हैं, जिससे, वास्तव में, बाद में नोड्स बनते हैं।
थायरॉयड ग्रंथि के सौम्य और घातक ट्यूमर का रोगजनन काफी जटिल है और आज तक इसका पूरी तरह से अध्ययन नहीं किया गया है। यह ज्ञात है कि कुछ प्रतिकूल कारकों (विशेष रूप से, विकिरण) के प्रभाव में, इस अंग की व्यक्तिगत कोशिकाएं सक्रिय रूप से, अनियंत्रित रूप से विभाजित होने लगती हैं, इसलिए उनकी संख्या बढ़ जाती है और एक ट्यूमर दिखाई देता है। इन प्रक्रियाओं में कुछ पदार्थ भी शामिल होते हैं जो कोशिका वृद्धि (विशेष रूप से, थायराइड-उत्तेजक हार्मोन) और कुछ जीनों के उत्परिवर्तन को बढ़ावा देते हैं।
इस विकृति विज्ञान की नैदानिक तस्वीर ज्वलंत लक्षणों और कई विशिष्ट लक्षणों की विशेषता नहीं है। अक्सर, रोग के प्रारंभिक चरण में रोगी बिल्कुल भी शिकायत नहीं करते हैं। इसके बाद, बढ़ते हुए नोड्स थायरॉयड ग्रंथि के आसपास के अंगों को निचोड़ सकते हैं - अन्नप्रणाली, श्वासनली, जिससे संबंधित नैदानिक अभिव्यक्तियाँ होती हैं:
- निगलने में कठिनाई;
- श्वास विकार, सांस की तकलीफ;
- आवाज के समय को उसके नुकसान तक बदलना (मुखर रस्सियों के पैरेसिस के परिणामस्वरूप)।
रोगी की बाहों को अपने सिर के ऊपर उठाने के साथ-साथ नीले रंग का मलिनकिरण और चेहरे की सूजन, बेहोशी तक गंभीर चक्कर आना हो सकता है। इस लक्षण को लेखक के नाम "पेम्बर्टन का लक्षण" नाम दिया गया था।
यदि नोड के क्षेत्र में एक पोत फट जाता है और रक्तस्राव होता है, तो यह प्रभावित क्षेत्र में अचानक तीव्र दर्द की उपस्थिति के साथ होता है।

यदि एक डॉक्टर (एक नियम के रूप में, एक एंडोक्रिनोलॉजिस्ट इस विकृति से निपटता है) थायरॉयड ग्रंथि में एक या एक से अधिक नोड्स का पता लगाता है, तो उसे उस कारण की पहचान करनी होगी जिसके कारण यह स्थिति हुई। नैदानिक खोज में हमेशा 4 बिंदु शामिल होते हैं:
- शिकायतों और इतिहास का संग्रह;
- थायरॉयड ग्रंथि की वस्तुनिष्ठ परीक्षा;
- प्रयोगशाला अनुसंधान के तरीके;
- वाद्य निदान।
आइए उनमें से प्रत्येक पर अधिक विस्तार से विचार करें।
- शिकायतों और इतिहास को इकट्ठा करने के चरण में, आयोडीन की कमी के क्षेत्र में रोगी के निवास के बारे में जानकारी, वर्तमान विकृति के विकास से कुछ समय पहले उसके शरीर पर रेडियोधर्मी विकिरण का प्रभाव, रोग के पहले लक्षणों की उपस्थिति का समय रोगी या उसके निकट सम्बन्धियों में किसी भी प्रकार के थाइरोइड रोग की उपस्थिति का बहुत महत्व होता है...
- रोगी की जांच करते हुए, डॉक्टर थायरॉइड ग्रंथि या उसके अलग नोड के विस्तार का पता लगा सकता है (यह रोगी की स्थिति में "आंख से" ध्यान देने योग्य हो सकता है, उसके सिर को पीछे फेंक दिया जाता है)। ग्रंथि की भावना (पल्पेशन) हमें अंग के आकार और संरचना का आकलन करने, उसमें एकल या एकाधिक फोकल नियोप्लाज्म का पता लगाने, उनके स्थान, आकार, घनत्व, व्यथा और आसपास के ऊतकों के साथ संबंधों को निर्धारित करने की अनुमति देगा। पहले से ही केवल ये विशेषताएं किसी विशेषज्ञ को प्रारंभिक निदान करने में मदद कर सकती हैं। थायरॉयड ग्रंथि के अलावा, डॉक्टर को क्षेत्रीय (सरवाइकल) लिम्फ नोड्स को टटोलना चाहिए।
- प्रयोगशाला निदान मुख्य रूप से रक्त में थायराइड-उत्तेजक हार्मोन के स्तर को निर्धारित करने पर आधारित है। यदि इसकी सांद्रता कम हो जाती है, तो विश्लेषण के लिए फिर से रक्त लिया जाता है, लेकिन इसमें मुक्त थायरोक्सिन और ट्राईआयोडोथायरोनिन की मात्रा निर्धारित की जाती है। इन संकेतकों में वृद्धि इंगित करती है कि थायरॉयड ग्रंथि के कार्य में भी वृद्धि हुई है, अर्थात थायरोटॉक्सिकोसिस है। थायराइड कैंसर के संदेह के मामले में, रोगी को कैल्सीटोनिन के स्तर और उसमें कुछ हिस्टोकेमिकल मार्करों के लिए रक्त परीक्षण की सिफारिश की जाएगी।
- वाद्य निदान विधियों में से, रोगी की सिफारिश की जा सकती है:
- थायरॉयड ग्रंथि का अल्ट्रासाउंड (इसकी किसी भी विकृति के संदेह के मामले में किया जाता है, आपको अंग के आकार, संरचना का आकलन करने, नियोप्लाज्म का पता लगाने और उनकी विशेषताओं का विस्तार से वर्णन करने की अनुमति देता है);
- रेडियोधर्मी टेक्नेटियम के साथ इस अंग की स्किंटिग्राफी (अनुसंधान का एक बहुत ही संवेदनशील तरीका; थायरोटॉक्सिकोसिस की प्रयोगशाला पुष्टि के साथ किया गया था, जो कि एक असामान्य जगह में थायरॉयड ऊतक का पता लगाने के मामले में, उरोस्थि के पीछे गण्डमाला के प्रसार के साथ, इसके कारण होने वाले नोसोलॉजी की पहचान करने के लिए किया गया था। इसके लिए या इस अंग के घातक नवोप्लाज्म के मेटास्टेस);
- थायरॉयड नोड्यूल्स की फाइन-सुई एस्पिरेशन बायोप्सी, या संक्षेप में - TAB (सबसे सटीक शोध विधि जो आपको नोड्स की रूपात्मक संरचना को मज़बूती से निर्धारित करने की अनुमति देती है, और इसलिए पैथोलॉजी को सत्यापित करने के लिए; प्रदर्शन किया जाता है यदि रोगी के पास थायरॉयड नोड्यूल 10 से बड़ा है। आकार में मिमी, इस अंग के कैंसर के संदेह के साथ (ऐसी स्थिति में, संरचनाओं का आकार कोई फर्क नहीं पड़ता), साथ ही गतिशीलता में परीक्षा के दौरान नोड में 5 मिमी से अधिक की वृद्धि);
- अन्नप्रणाली के प्रारंभिक विपरीत के साथ छाती का एक्स-रे (अध्ययन किया जाता है यदि रोगी के पास एक बड़ा गण्डमाला है या कई नोड्स के साथ, गर्दन के अंगों (ग्रासनली और श्वासनली) के संपीड़न के लक्षणों के साथ बह रहा है);
- गणना और चुंबकीय अनुनाद इमेजिंग (वे कठिन नैदानिक स्थितियों में और थायरॉयड कैंसर के संदेह के साथ किए जाते हैं)।
उपचार की रणनीति सीधे उस बीमारी पर निर्भर करती है जिसके कारण गांठदार गण्डमाला हुई।
कोलाइड गण्डमाला के साथ, निम्नलिखित चिकित्सा विकल्प संभव हैं:
- गतिशील अवलोकन;
- आयोडीन युक्त दवाओं के साथ उपचार;
- शल्य चिकित्सा संबंधी व्यवधान;
- रेडियोधर्मी आयोडीन के साथ विकिरण चिकित्सा।
ऑटोइम्यून थायरॉयडिटिस के मामले में, रोगी को डायनेमिक्स या थायराइड हार्मोन रिप्लेसमेंट थेरेपी (यदि हाइपोथायरायडिज्म होता है) में अनुवर्ती कार्रवाई करने की सलाह दी जा सकती है।
थायरॉयड ग्रंथि के कैंसर के लिए सर्जरी की आवश्यकता होती है - रेडियोधर्मी आयोडीन के साथ बाद के विकिरण चिकित्सा के संयोजन में थायरॉयड ग्रंथि को हटाने और एल-थायरोक्सिन की तैयारी।
कूपिक एडेनोमा के उपचार में ऑपरेशन के दौरान प्राप्त सामग्री को हटाने और तत्काल हिस्टोलॉजिकल परीक्षा शामिल है।
ग्रेड I गण्डमाला वाले बुजुर्ग रोगियों (60 वर्ष और उससे अधिक) के लिए बिना किसी चिकित्सीय उपायों के गतिशील अवलोकन की सिफारिश की जा सकती है, जो गांठदार कोलाइड गण्डमाला के कारण होता है, लेकिन थायरॉयड ग्रंथि के सामान्य कामकाज की स्थिति के तहत। इसमें रक्त में थायराइड-उत्तेजक हार्मोन के स्तर और थायरॉयड ग्रंथि में संरचनाओं के आकार का अध्ययन शामिल है।
गांठदार गण्डमाला एक सिंड्रोम है, जिसका प्रमुख लक्षण एक संयोजी ऊतक कैप्सूल में संलग्न थायरॉयड ग्रंथि में फोकल संरचनाओं का गठन है। यह स्वतंत्र रूप से उत्पन्न नहीं होता है, लेकिन इस अंग के अन्य रोगों की पृष्ठभूमि के खिलाफ, एक नियम के रूप में, थायरोटॉक्सिकोसिस के साथ।
पैथोलॉजी के शुरुआती चरण रोगी के लिए किसी भी अप्रिय लक्षण के साथ नहीं होते हैं - यह तब तक अगोचर रूप से आगे बढ़ता है जब तक कि नोड्स इतने बड़े नहीं हो जाते कि वे आस-पास के अंगों पर दबाव डालना शुरू कर देते हैं। तब एक व्यक्ति को निगलने, सांस लेने में कठिनाई या उसकी आवाज के समय में बदलाव की शिकायत होती है।
टीएसएच और थायरोक्सिन के स्तर के लिए एक रक्त परीक्षण, थायरॉयड ग्रंथि का अल्ट्रासाउंड सही निदान स्थापित करने में मदद करेगा। अन्य नैदानिक विधियों का उपयोग कम बार किया जाता है - संकेतों के अनुसार।
उपचार में आयोडीन युक्त दवाएं लेना, सर्जरी, और रेडियोधर्मी आयोडीन के विकिरण जोखिम शामिल हो सकते हैं। कुछ मामलों में, चिकित्सीय उपायों की बिल्कुल भी आवश्यकता नहीं होती है - रोगी की समय के साथ निगरानी की जाती है।
जिन रोगियों ने इस विकृति के लक्षणों की खोज की है, उन्हें चिकित्सकीय ध्यान देने में देरी नहीं करनी चाहिए - कुछ बीमारियां जो इसके कारण होती हैं, उनके जीवन के लिए खतरनाक भी हो सकती हैं। अपने स्वास्थ्य के प्रति सावधान रहें!
बिगड़ा हुआ निगलने या सांस लेने की शिकायतों के मामले में, थायरॉयड ग्रंथि के बढ़ने की संभावना के बारे में याद रखना और समय पर एंडोक्रिनोलॉजिस्ट से परामर्श करना आवश्यक है। ईएनटी डॉक्टर द्वारा जांच के दौरान पैथोलॉजी का भी पता लगाया जा सकता है। इसके अतिरिक्त, आपको एक ऑन्कोलॉजिस्ट या रुमेटोलॉजिस्ट (एक ऑटोइम्यून प्रक्रिया के साथ) से परामर्श करने की आवश्यकता हो सकती है।
ओडेसा में पहला शहर टीवी चैनल, चिकित्सक-एंडोक्रिनोलॉजिस्ट और एंडोक्रिनोलॉजिस्ट-सर्जन गांठदार गण्डमाला के बारे में बात करते हैं:
थायराइड गांठदार गण्डमाला
EktbTV, एमडी, एंडोक्रिनोलॉजिस्ट गांठदार गण्डमाला के बारे में बात करते हैं:
क्या गांठदार गण्डमाला का इलाज किया जाना चाहिए? भाग 1
थायराइड की समस्या के पहले लक्षण जिन्हें नज़रअंदाज नहीं करना चाहिए
पुनर्जागरण के इतालवी कलाकारों ने अक्सर अपने चित्रों में एक बढ़े हुए थायरॉयड ग्रंथि के साथ महिलाओं को चित्रित किया, जाहिरा तौर पर उस दूर के समय में - यह घटना इतनी व्यापक थी कि यह आदर्श था।
इसके अलावा, पिछले दशकों में, जनसंख्या में थायरॉयड विकृति की घटनाओं में लगातार वृद्धि हुई है।
अंतःस्रावी रोगों में, घटना के संदर्भ में, वे मधुमेह मेलेटस से संपर्क करते हैं। इस तरह की उच्च दरों का कारण खराब पारिस्थितिकी, निम्न गुणवत्ता वाला भोजन और पानी और भोजन में आयोडीन की कमी है।
- बहुकोशिकीय गण्डमाला क्या है?
- एक बहुकोशिकीय गण्डमाला के लक्षण
- बहुकोशिकीय गण्डमाला के ग्रेड
- बहुकोशिकीय गण्डमाला के कारण
- बहुकोशिकीय गण्डमाला का उपचार
बहुकोशिकीय गण्डमाला क्या है?
बहुकोशिकीय गण्डमाला एक ऐसी बीमारी है जो 10 मिमी से अधिक के विभिन्न मूल, संरचना और आकार के नोड्यूल के रूप में थायरॉयड ग्रंथि में सभी संरचनाओं को जोड़ती है।
नोड्स एक अलग प्रकृति के हो सकते हैं:
कूपिक;
सिस्टिक;
कोलाइडल और अन्य।
कुछ मामलों में, एक रोगी में कई प्रकार के नोड्स का संयोजन एक साथ देखा जाता है।
ग्रंथि की संरचना में संरचनात्मक परिवर्तनों के आधार पर, बहुकोशिकीय गण्डमाला को 3 प्रकारों में विभाजित किया जाता है:
गांठदार: थायरॉयड ग्रंथि में असमान वृद्धि का निदान किया जाता है, जो इसकी अत्यधिक गतिविधि के कारण होता है।
डिफ्यूज़: तब होता है जब ग्रंथि का ऊतक समान रूप से बढ़ता है, जो इसके स्रावी कार्य में कमी का संकेत देता है।
मिश्रित: काफी दुर्लभ और इसे "स्थानिक गांठदार गण्डमाला" कहा जाता है। इसी समय, थायरॉयड ग्रंथि असमान रूप से बढ़ जाती है, लेकिन इसके कुछ हिस्से सजातीय रहते हैं।
यदि दो से अधिक गांठें पाई जाती हैं, जिनका आकार व्यास में 1 सेमी से अधिक है, तो थायरॉयड ग्रंथि के एक पंचर की सिफारिश की जाती है। पहचाने गए थायरॉयड नोड्यूल के विशाल बहुमत सौम्य हैं। एक नियम के रूप में, इस तरह के नियोप्लाज्म इसके कार्य को प्रभावित नहीं करते हैं, और रोग के समान विकास के साथ, वे एक बहुकोशिकीय यूथायरॉयड गोइटर की बात करते हैं। ज्ञात नोड्स में से केवल 5% घातक हैं।
कैंसर घातक और सौम्य नियोप्लाज्म के विकास का तंत्र अलग है। ट्यूमर नोड्स अपने आनुवंशिक कोड को नुकसान के कारण ग्रंथि की कोशिकाओं में से एक के असामान्य तेजी से विभाजन से बनते हैं। घातक नोड्स ग्रंथि की स्वस्थ कोशिकाओं को प्रतिस्थापित नहीं करते हैं, लेकिन उनके बीच प्रवेश करते हैं। एक सौम्य रोग प्रक्रिया में, नोड बढ़ता है और आसपास के ऊतकों को निचोड़ता है।
रूस में, यह बीमारी 12% आबादी में होती है, जबकि महिलाओं में यह पुरुषों की तुलना में 4 गुना अधिक आम है। उम्र के साथ रोग के प्रकट होने की संभावना बढ़ जाती है, बहुकोशिकीय गण्डमाला का पता लगाने का चरम 45-60 वर्ष की आयु में होता है।
इस तथ्य के बावजूद कि थायरॉयड ग्रंथि में नोड्स की उपस्थिति किसी भी तरह से इसके सामान्य कामकाज को प्रभावित नहीं कर सकती है, रोग के लिए अनिवार्य उपचार की आवश्यकता होती है। कुछ मामलों में, ऐसी समस्या को नज़रअंदाज करना जीवन के लिए खतरा है।
एक बहुकोशिकीय थायरॉयड गण्डमाला के लक्षण
एक बहुकोशिकीय गण्डमाला कई वर्षों तक थायरॉयड ग्रंथि के कार्य को प्रभावित नहीं कर सकती है, और रोगी को असुविधा और शिकायतों का अनुभव नहीं होता है। जब तक गाँठ 1-2 सेंटीमीटर व्यास के आकार तक नहीं पहुँच जाती, तब तक इसे बाहर से देखना काफी समस्याग्रस्त है। रोग के इस पाठ्यक्रम के साथ, अल्ट्रासाउंड मशीन पर नियमित परीक्षाओं के दौरान अक्सर नोड्स पाए जाते हैं। यदि आप समय रहते इस समस्या पर ध्यान नहीं देते हैं, तो समय के साथ हाइपरथायरायडिज्म या हाइपरथायरायडिज्म विकसित हो सकता है।
मल्टीनोडुलर गोइटर वाला क्लिनिक एक जहरीले डिफ्यूज गोइटर जैसा दिखता है, लेकिन कोई ऑप्थाल्मोपैथी और मायक्सीडेमा नहीं है। रोगी पसीने में वृद्धि, चिड़चिड़ापन, बाहरी हवा के तापमान में वृद्धि के साथ सामान्य भलाई में गिरावट, बार-बार दिल की धड़कन और धमनी उच्च रक्तचाप से परेशान हो सकता है। कभी-कभी रोगी को दिल में और कंधे के ब्लेड के क्षेत्र में झुनझुनी, साथ ही भूख में वृद्धि, लगातार प्यास, दस्त और वजन घटाने की शिकायत हो सकती है। इसके अलावा, हाथों, जीभ और पूरे शरीर पर उंगलियों का कांपना नोट किया जाता है। रात में, ऐसे लोगों को गर्मी की भावना से प्रेतवाधित किया जाता है, उन्हें भय और चिंता की विशेषता होती है। ऐसे लक्षणों की पृष्ठभूमि के खिलाफ, शक्ति और कामेच्छा काफी कम हो जाती है।
कभी-कभी थायरॉयड ग्रंथि बढ़ती है और एक अनियमित आकार लेती है, जो न केवल डॉक्टर के लिए, बल्कि उसके रोगी के लिए भी ध्यान देने योग्य है। आमतौर पर इस बिंदु पर ग्रंथि इतनी बड़ी होती है कि यह आस-पास के अंगों को निचोड़ लेती है। इस मामले में, आवाज में बदलाव, निगलने में कठिनाई, सांस लेने में, गर्दन के क्षेत्र में कसना या घुटन की भावना होती है, यह भावना विशेष रूप से लापरवाह स्थिति में स्पष्ट रूप से उत्पन्न होती है।
आप स्वतंत्र रूप से थायरॉयड ग्रंथि पर एक नोड खोजने की कोशिश कर सकते हैं। एक स्वस्थ ग्रंथि सजातीय और लोचदार होती है, यदि पल्पेशन के दौरान घने क्षेत्र पाए जाते हैं, तो ये नोड्स हो सकते हैं। वे आमतौर पर त्वचा से जुड़े नहीं होते हैं और निगलने पर मोबाइल होते हैं।
एक बहुकोशिकीय गण्डमाला, जो बाहरी रूप से प्रकट नहीं होती है, एक अल्ट्रासाउंड मशीन पर परीक्षा के दौरान पाई जाती है। उसके बाद, एक हार्मोनल परीक्षा निर्धारित की जाती है और यदि आवश्यक हो, तो नोड की कोशिकाओं का अध्ययन। आगे के उपचार की नियुक्ति इन परीक्षणों के परिणाम पर निर्भर करती है।
बहुकोशिकीय थायरॉयड गण्डमाला के ग्रेड
थायरॉयड गण्डमाला के स्पष्ट संकेतों के साथ, रोग को 3 डिग्री में विभाजित किया गया है:
बहुकोशिकीय गण्डमाला की 1 डिग्री। थायरॉयड ग्रंथि की बाहरी परीक्षा और तालमेल पर, बहुकोशिकीय गण्डमाला की अभिव्यक्ति अनुपस्थित है। रोग का निदान करने और निदान की पुष्टि करने के लिए, अन्य विधियों का उपयोग करके अध्ययन किया जाता है।
ग्रेड 2 बहुकोशिकीय गण्डमाला। ग्रंथि की मात्रा में मामूली वृद्धि होती है, जो केवल तालमेल द्वारा निर्धारित की जाती है, बाहरी परीक्षा के साथ, इसके आकार में परिवर्तन निर्धारित नहीं होते हैं।
ग्रेड 3 बहुकोशिकीय गण्डमाला। थायरॉयड ऊतक का महत्वपूर्ण अतिवृद्धि, जो न केवल तालमेल पर, बल्कि रोगी की बाहरी परीक्षा के दौरान भी स्पष्ट हो जाता है।
एक गण्डमाला थायरॉयड ग्रंथि के एक दृश्य वृद्धि का कारण नहीं बन सकता है या इसके महत्वपूर्ण विकास को उत्तेजित नहीं कर सकता है, जिसमें यह पूरी गर्दन पर कब्जा कर लेता है और यहां तक कि उरोस्थि के पीछे भी उतरता है।
रोग के विकास के सटीक कारणों को पूरी तरह से समझा नहीं गया है, लेकिन भोजन के साथ आयोडीन का अपर्याप्त सेवन रोग प्रक्रिया के विकास पर महत्वपूर्ण प्रभाव डालता है।
इसके अलावा, निम्नलिखित उत्तेजक कारक हो सकते हैं:
केंद्रीय तंत्रिका तंत्र का विघटन;
जिगर और पाचन तंत्र के रोग;
मनोवैज्ञानिक तनाव;
अनुकूलन से जुड़े अधिभार;
हास्य प्रतिरक्षा का दमन;
विकिरण अनावरण;
हानिकारक काम करने की स्थिति;
थायरॉयड ग्रंथि की लगातार सूजन;
कुछ दवाओं का दीर्घकालिक उपयोग;
खराब पोषण;
रोग के लिए आनुवंशिक प्रवृत्ति।
सही उपचार की नियुक्ति थायरॉयड ग्रंथि में होने वाली प्रक्रियाओं की समझ पर निर्भर करती है। आयोडीन की कमी के साथ, अंग की स्रावी गतिविधि में कमी आती है और आयरन थायराइड हार्मोन के उत्पादन को कम करना शुरू कर देता है, जो इसकी गतिविधि को उत्तेजित करता है। हार्मोन की कमी के बारे में संकेत मस्तिष्क में प्रवेश करता है, और पिट्यूटरी ग्रंथि सक्रिय रूप से हार्मोन टीएसएच का उत्पादन करना शुरू कर देता है, जो थायरॉयड ग्रंथि को उत्तेजित करता है। पिट्यूटरी हार्मोन की कार्रवाई के तहत, थायरॉयड कोशिकाएं सक्रिय रूप से विभाजित हो रही हैं, जिसके परिणामस्वरूप ग्रंथि आकार में बढ़ जाती है। इसे आयोडीन की कमी की प्रतिपूरक प्रतिक्रिया कहा जा सकता है। इस प्रकार, शरीर रक्त से आवश्यक मात्रा में आयोडीन और अन्य पदार्थों को अधिक प्रभावी ढंग से लेने के लिए स्वतंत्र रूप से थायरॉयड ग्रंथि की मात्रा में वृद्धि करना चाहता है।
एक व्यक्ति थायरॉयड ग्रंथि के गांठदार गण्डमाला क्यों विकसित कर सकता है और यह क्या है यह सभी को पता होना चाहिए। यह विभिन्न आकारिकी और आकार के बड़े नोड्स के विकास की विशेषता है। 1 सेमी से अधिक के नोड आकार के साथ, डॉक्टर आसानी से पैल्पेशन द्वारा इसका पता लगा सकता है। यदि इस पद्धति का उपयोग करके नोड की उपस्थिति को स्थापित करना असंभव है, तो रोगी को रोग के सटीक निदान के लिए अल्ट्रासाउंड स्कैन के लिए भेजा जाता है। यह भविष्य में कैंसर और थायरोटॉक्सिकोसिस के विकास के जोखिम को समाप्त कर देगा।
गांठदार गण्डमाला की उपस्थिति के कारण
कुछ दशक पहले, यह माना जाता था कि अपर्याप्त मात्रा के परिणामस्वरूप गांठदार गण्डमाला दिखाई देती है। लेकिन रोग अन्य कारणों से भी उकसाया जाता है जो थायरॉयड ग्रंथि में रोग परिवर्तन का कारण बनते हैं। इसमे शामिल है:
- चिर तनाव;
- रेडियोधर्मी विकिरण;
- संक्रामक, जीवाणु, वायरल रोग;
- दवाओं के कुछ समूहों के साथ उपचार;
- धूम्रपान और शराब का दुरुपयोग;
- महिलाओं में हार्मोनल विकार;
- प्रतिकूल पारिस्थितिक स्थिति;
- प्रतिरक्षा प्रणाली विकार;
- आनुवंशिक प्रवृतियां;
- थायरॉयड ग्रंथि का हाइपरफंक्शन या हाइपोफंक्शन।
थायरॉयड ग्रंथि के गांठदार गण्डमाला के लक्षण
गांठदार गण्डमाला का इलाज करने का तरीका जानने से पहले, यह पता लगाना आवश्यक है कि रोगी को कौन से लक्षण परेशान कर रहे हैं। थायरॉयड ग्रंथि के काम में पैथोलॉजी रोगियों को केवल रोग के एक उन्नत चरण में संकेतों की पहचान करने की अनुमति देती है, क्योंकि नोड्स के आकार और उनकी उपस्थिति को विशेष उपकरणों का उपयोग करके निर्धारित किया जा सकता है। जैसे-जैसे नोड्स बढ़ते हैं, लक्षण अधिक स्पष्ट हो जाते हैं। सबसे अधिक बार देखा गया:
- ग्रंथि के आकार में वृद्धि;
- स्वरयंत्र में दर्द;
- गले में गांठ जैसा महसूस होता है;
- एक व्यक्ति के लिए ठोस भोजन निगलना मुश्किल होता है;
- आवाज कर्कश हो जाती है;
- बीमारी के लक्षणों के बिना खांसी संभव है;
- सांस लेना मुश्किल हो जाता है;
- जब सिर झुका हुआ होता है, तो गर्दन में सिकुड़न का अहसास होता है;
- रोगी को चक्कर आने की शिकायत होती है;
- अक्सर पैथोलॉजी हाइपोटेंशन के साथ होती है;
- अतालता मनाया जाता है;
- कम हुई भूख;
- दिल का दर्द;
- अनिद्रा;
- रूखी त्वचा;
- शरीर के तापमान में कमी;
- महिलाओं में मासिक धर्म चक्र का उल्लंघन;
- पुरुषों में नपुंसकता की समस्या;
- भूख;
- अंग कांपना;
- आँखों के सेबों का बाहर निकलना।
- छद्म-नोड्स जो भड़काऊ प्रक्रियाओं के दौरान दिखाई देते हैं;
- ट्यूमर।
एक गण्डमाला हो सकता है:
- इंटर-नोड;
- गांठदार;
- इकाई;
- बहुपद;
- आयतन;
- छद्म-गाँठ।
गांठदार गण्डमाला का निदान
एंडोक्रिनोलॉजी का कार्य एक गांठदार गण्डमाला की उपस्थिति की पहचान करना, इसके प्रकार और विकास की डिग्री निर्धारित करना है। इसके लिए, विशेष नैदानिक प्रक्रियाओं का उपयोग किया जाता है:
- , जो एक गांठदार थायरॉयड ग्रंथि की उपस्थिति को सटीक रूप से निर्धारित करता है।
- ललित सुई आकांक्षा बायोप्सीकैंसर की उपस्थिति या अनुपस्थिति का पता लगाने के लिए अनुसंधान के लिए किस ऊतक का उपयोग किया जाता है।
- मूत्र, मल, रक्त परीक्षण.
- सिन्टीग्राफी, या रेडियोआइसोटोप स्कैनिंग, जो आपको थायरॉयड ग्रंथि की कार्यात्मक विशेषताओं को स्थापित करने की अनुमति देता है।
- अन्नप्रणाली और छाती का एक्स-रे।
- टोमोग्राफीइकोग्राफिक विशेषताएं दिखाता है, आपको ग्रंथि के आकार को निर्धारित करने और इसके रोग संबंधी विकास, संरचना, आकृति और लिम्फ नोड्स के आकार की पहचान करने की अनुमति देता है।
- डॉक्टर की पहचान इकोजऔर सर्वेक्षण के बाद प्राप्त आंकड़ों के आधार पर।
थायरॉयड ग्रंथि के गांठदार गण्डमाला का तात्पर्य अंग की मोटाई में विभिन्न प्रकृति और आकारिकी के नियोप्लाज्म (नोड्स) की उपस्थिति से है। अब लगभग हर दूसरा वयस्क इस बीमारी से पीड़ित है, और आंकड़े महिलाओं में इसके प्रसार की उच्च आवृत्ति का संकेत देते हैं। साथ ही, महिला जननांग अंगों में गोइटर और नियोप्लाज्म के बीच एक निश्चित संबंध का पता चला था। ये रोग अक्सर एक दूसरे के साथ संयुक्त होते हैं। एक उद्देश्य चिकित्सा परीक्षा के साथ, नोड का पता तभी लगाया जाता है जब उसका आकार 1 सेमी से अधिक हो। अन्यथा, केवल अल्ट्रासाउंड के साथ पैथोलॉजी का पता लगाना संभव है। जब परीक्षा के दौरान कई नोड्स की पहचान की जाती है, तो हम एक बहुकोशिकीय गण्डमाला के बारे में बात कर रहे हैं।
रोग का शीघ्र पता लगाने की आवश्यकता कई कारकों द्वारा तय की जाती है: एक घातक नियोप्लाज्म को बाहर करने और हार्मोनल विकारों को रोकने की आवश्यकता, एक सौंदर्य दोष और नोड के आकार में संभावित वृद्धि के कारण आसपास के अंगों का संपीड़न।
रोग की एटियलजि
आधिकारिक चिकित्सा द्वारा गांठदार गण्डमाला के कारणों का पूरी तरह से अध्ययन नहीं किया गया है। वे हिस्टोलॉजिकल तस्वीर के आधार पर भिन्न होते हैं। तो, थायराइड-उत्तेजक हार्मोन रिसेप्टर और जी प्रोटीन के लिए जीन में उत्परिवर्तन के परिणामस्वरूप विषाक्त गोइटर विकसित होता है, जो सामान्य रूप से एडिनाइलेट साइक्लेज के उत्पादन को रोकता है। परिवर्तित प्रोटीन इस एंजाइम को अनियंत्रित रूप से उत्तेजित करता है, जिससे कोशिका प्रसार में वृद्धि होती है। उत्परिवर्तन मेडुलरी कैंसर के विकास के लिए भी जिम्मेदार होते हैं।
कोलाइड गोइटर की घटना अंग में उम्र से संबंधित परिवर्तनों से जुड़ी होती है। इस रोग के विकास के लिए पूर्वगामी कारक शरीर में आयोडीन की कमी है। ट्रेस तत्व की कमी से थायरोटॉक्सिक बहुकोशिकीय गण्डमाला भी होती है। वंशानुगत कारकों, जीनोमिक विकृति, नकारात्मक पर्यावरणीय प्रभाव (आयनीकरण विकिरण), कुछ दवाओं को लेने से होने वाले दुष्प्रभाव, धूम्रपान, विटामिन और खनिजों की कमी, मनो-भावनात्मक तनाव, पुरानी संक्रामक और सूजन संबंधी बीमारियों (उदाहरण के लिए, पुरानी टॉन्सिलिटिस) के बारे में मत भूलना। । .. उपरोक्त सभी कारक थायरॉयड गांठदार विकृति के विकास के लिए एक ट्रिगर के रूप में काम कर सकते हैं।
रोग वर्गीकरण
रूपात्मक चित्र के आधार पर, वे अंतर करते हैं:

- गांठदार कोलाइड प्रोलिफ़ेरेटिंग गोइटर;
- फैलाना गांठदार गण्डमाला;
- एक सौम्य प्रकृति का एक नोड;
- मैलिग्नैंट ट्यूमर।
सामान्य थायराइड रुग्णता की संरचना में 90% आबादी में कोलाइड गोइटर सबसे आम विकृति है। दूसरा स्थान सौम्य प्रकृति के ट्यूमर (5-8%) द्वारा लिया जाता है, और इस पंक्ति में अंतिम स्थान घातक ट्यूमर (2-5%) का है।
कभी-कभी थायरॉयड ग्रंथि में, नोड्स के समान पैथोलॉजिकल फ़ॉसी का पता लगाया जाता है। अक्सर यह एक ऑटोइम्यून प्रकृति के साथ-साथ अन्य बीमारियों सहित भड़काऊ प्रक्रियाओं द्वारा सुगम होता है। उदाहरण के लिए, गांठदार विकृति के सिस्ट भी अक्सर "उपग्रह" होते हैं।
नोड्यूल की संख्या से, वे प्रतिष्ठित हैं:
- एकान्त गण्डमाला, जब थायरॉयड ग्रंथि में एक नोड होता है;
- बहुकोशिकीय गण्डमाला - दो या अधिक से;
- समूह गण्डमाला - एक साथ वेल्डेड कई एनकैप्सुलेटेड नोड्स।
अंतःस्रावी अंग के विस्तार की डिग्री के आधार पर, गांठदार गण्डमाला की विभिन्न डिग्री निर्धारित की जाती हैं। व्यावहारिक चिकित्सा में, वर्गीकरण के दो प्रकारों का उपयोग किया जाता है - ओ। वी। निकोलेव के अनुसार और डब्ल्यूएचओ की सिफारिशों के अनुसार।
निकोलेव ओ.वी. के अनुसार गण्डमाला के वर्गीकरण में। छह डिग्री का सुझाव दिया गया है:
- 0 - परीक्षा और तालमेल के दौरान अंग का पता नहीं चलता है;
- 1 - अंग वृद्धि को पैल्पेशन द्वारा पहचाना जाता है;
- 2 - निगलने की गतिविधियों के दौरान ग्रंथि दिखाई देती है;
- 3 - नियमित परीक्षा के दौरान गर्दन में वृद्धि दर्ज की जाती है;
- 4 - थायरॉयड ग्रंथि में उल्लेखनीय वृद्धि के कारण गर्दन का आकार बदलता है;
- 5 - आसपास के अंगों और ऊतकों का संपीड़न होता है।
- 0 - गण्डमाला का कोई संकेत नहीं (प्रत्येक लोब का आकार अंगूठे के बाहर के फालानक्स के आकार से अधिक नहीं है);
- 1 - दृश्य निरीक्षण द्वारा नोड का पता नहीं लगाया जाता है, लेकिन जांच द्वारा निर्धारित किया जाता है;
- 2 - गठन नग्न आंखों से दिखाई देता है।
रोग के लक्षण

अक्सर, थायरॉयड ग्रंथि के सामान्य आकार और इसके इष्टतम कार्य को देखते हुए, रोगियों को कोई शिकायत नहीं दिखाई देती है। नैदानिक अभिव्यक्तियाँ केवल तभी महसूस होती हैं जब अंग के अत्यधिक विस्तार से आसपास की शारीरिक संरचनाओं का संपीड़न होता है, साथ ही साथ ग्रंथि की शिथिलता के मामले में भी।
आस-पास के अंगों का यांत्रिक संपीड़न विभिन्न शिकायतों की उपस्थिति का कारण बनता है, इस पर निर्भर करता है कि कौन सा अंग पीड़ित है। इस प्रकार, स्वरयंत्र और श्वासनली के संपीड़न से बिगड़ा हुआ श्वास, विदेशी शरीर की सनसनी, लगातार सूखी खांसी और कर्कश आवाज होती है। अन्नप्रणाली को निचोड़ने से निगलने में कठिनाई होती है। रक्त वाहिकाओं का संपीड़न सामान्य मस्तिष्क संबंधी लक्षणों की उपस्थिति के साथ-साथ शरीर के ऊपरी हिस्सों से शिरापरक रक्त के बहिर्वाह में कठिनाई से भरा होता है। इसमें सूजन प्रक्रिया के विकास या पैथोलॉजिकल फोकस के आकार में तेजी से वृद्धि के कारण थायरॉयड ग्रंथि के स्थान पर व्यथा भी देखी जा सकती है।
अंग की कार्यात्मक गतिविधि का उल्लंघन हाइपर- या हाइपोथायरायडिज्म की उपस्थिति की ओर जाता है। हाइपरफंक्शन थायरोटॉक्सिकोसिस के विशिष्ट लक्षणों से प्रकट होता है: लंबे समय तक सबफ़ब्राइल स्थिति, उंगलियों पर कांपना, हृदय गति में वृद्धि, नेत्रगोलक का बाहर निकलना, चिड़चिड़ापन, अनिद्रा, स्पष्ट भूख, वजन घटाने के साथ।
थायरॉयड ग्रंथि या हाइपोथायरायडिज्म का कम कार्य थायरोटॉक्सिकोसिस के विपरीत नैदानिक लक्षणों से प्रकट होता है: शरीर के तापमान में कमी, मंदनाड़ी, उनींदापन और भूख की कमी। रोगी शुष्क त्वचा, हृदय क्षेत्र में दर्द, रक्तचाप की संख्या में कमी, अवसाद विकसित होने, जठरांत्र संबंधी मार्ग के विकार, जननांग क्षेत्र के बारे में चिंतित हैं, रोगी अक्सर ऊपरी श्वसन पथ और एआरवीआई के रोगों के लिए अतिसंवेदनशील हो जाते हैं।
हमारे डॉक्टर:
गांठदार गण्डमाला का निदान
निदान को स्पष्ट करने के लिए, एंडोक्रिनोलॉजिस्ट से परामर्श करना बेहतर होता है। सबसे पहले, विशेषज्ञ एक वस्तुनिष्ठ परीक्षा आयोजित करेगा और थायरॉयड ग्रंथि को टटोलेगा। इस स्तर पर, पैथोलॉजी की उपस्थिति का निर्धारण या संदेह करना पहले से ही संभव है।
क्रियाओं के आगे के क्रम में निदान को सत्यापित करने और रोग की प्रकृति को स्पष्ट करने के लिए एक अल्ट्रासाउंड परीक्षा शामिल है। निदान का अगला चरण (बशर्ते कि 1 सेमी से अधिक व्यास के नोड का पता लगाया गया हो) नियोप्लाज्म की रूपात्मक तस्वीर का आकलन करने के लिए एक बायोप्सी है।
अतिरिक्त प्रयोगशाला परीक्षणों के रूप में, थायराइड हार्मोन (थायरॉयड-उत्तेजक हार्मोन, मुक्त T3 और मुक्त T4) के लिए एक रक्त परीक्षण किया जाता है। थायरॉयड ऊतक और नोड्यूल की गतिविधि का आकलन करने के लिए, एक रेडियोलॉजिकल परीक्षा - स्किन्टिग्राफी का उपयोग किया जाता है। इसके विपरीत एक्स-रे परीक्षा में अन्नप्रणाली की धैर्यता देखी जा सकती है। सर्पिल कंप्यूटेड टोमोग्राफी तब की जाती है जब ग्रंथि की विशेषताओं के साथ-साथ अंग के आसपास के लिम्फ नोड्स की स्थिति का विस्तृत अध्ययन आवश्यक होता है।
गांठदार गण्डमाला का उपचार

गांठदार कोलाइड प्रोलिफेरेटिव गोइटर को हमेशा उपचार की आवश्यकता नहीं होती है। यदि नोड आकार में छोटा है, तेजी से विकास की प्रवृत्ति के बिना, और थायरॉयड ग्रंथि का कार्य बिगड़ा नहीं है, तो एंडोक्रिनोलॉजिस्ट वार्षिक अल्ट्रासाउंड स्कैन और थायरॉयड के स्तर के लिए रक्त परीक्षण के रूप में केवल गतिशील अवलोकन की सिफारिश करेगा। ग्रंथियां।
यदि संकेत दिया गया है, तो एक विशेषज्ञ आमतौर पर दवा, रेडियोधर्मी आयोडीन चिकित्सा, या सर्जरी लिखेंगे।
हाइपोथायरायडिज्म में दवाओं (थायरॉयड हार्मोन) की कार्रवाई थायराइड-उत्तेजक हार्मोन के उत्पादन को दबाने के लिए होती है, जिसके परिणामस्वरूप, नोडल रोग संबंधी संरचनाओं का प्रतिगमन होता है।
ऑपरेशन को अंतःस्रावी अंग के आकार में उल्लेखनीय वृद्धि, आसपास के अंगों को निचोड़ने और गर्दन को विकृत करने के साथ-साथ जहरीले गोइटर या घातक नियोप्लाज्म के निदान में संकेत दिया जाता है। हस्तक्षेप का दायरा सर्जन द्वारा सख्ती से व्यक्तिगत रूप से निर्धारित किया जाता है। यह केवल एक नोड को हटाने के लिए हो सकता है, एक इस्थमस के साथ थायरॉयड ग्रंथि का प्रभावित लोब, इसका अधिकांश भाग, या एक इस्थमस (थायरॉयडेक्टॉमी) के साथ थायरॉयड के दोनों लोब को पूरी तरह से हटाना।
रेडियोधर्मी आयोडीन के साथ उपचार, उचित खुराक चयन के साथ, शल्य चिकित्सा हस्तक्षेप के विकल्प के रूप में कार्य कर सकता है, गोइटर के आकार को 30-80% तक कम कर सकता है।
रोग का निदान
रोग का निदान बायोप्सी के बाद रूपात्मक तस्वीर पर निर्भर करता है। उदाहरण के लिए, गांठदार यूथायरॉइड कोलाइड गोइटर में सबसे सकारात्मक रोगसूचक संकेतक होते हैं, जबकि थायरॉयड कैंसर इसका "घमंड" नहीं कर सकता है।
रोग के पहले लक्षणों पर, समय पर एंडोक्रिनोलॉजिस्ट से संपर्क करना आवश्यक है। और स्क्रीनिंग परीक्षाएं करना बेहतर है ताकि थायरॉयड रोग के शुरुआती चरणों को याद न करें, जब अभी भी पूरी तरह से ठीक होने की संभावना है।
सीईएलटी डॉक्टर हमेशा बचाव में आने के लिए खुश होते हैं: निदान स्थापित करने के लिए, बीमारी के कारणों का निर्धारण करें और आपके शरीर की व्यक्तिगत विशेषताओं को ध्यान में रखते हुए, प्रकट विकृति के लिए आवश्यक उपचार को सही ढंग से निर्धारित करें। यदि संकेत दिया गया है, तो क्लिनिक थायरॉयड ग्रंथि के गठन को हटाने के लिए ऑपरेशन भी करता है। सीईएलटी विशेषज्ञों के पास उनके पीछे ज्ञान और व्यावहारिक कौशल का एक विशाल भंडार है, इसलिए आप सुरक्षित रूप से हमारे उच्च योग्य पेशेवरों को अपना स्वास्थ्य सौंप सकते हैं।
थायरॉयड ग्रंथि के अल्ट्रासाउंड को कैसे समझें: दर, आकार, टेबल
अल्ट्रासाउंड या अल्ट्रासाउंड परीक्षा एक सुरक्षित, सूचनात्मक, सस्ती और तेज निदान पद्धति है। थायरॉयड ग्रंथि का अल्ट्रासाउंड प्रारंभिक अवस्था में थायरॉयड ग्रंथि की विकृति को निर्धारित करने में मदद करेगा या रोगनिरोधी उद्देश्यों के लिए इसकी जांच करेगा। अल्ट्रा-सटीक सेंसर वाले उपकरणों का उपयोग करके अल्ट्रासाउंड परीक्षाएं की जाती हैं।
प्रक्रिया क्यों सौंपी गई है?
अल्ट्रासाउंड की नियुक्ति का मुख्य कारण रोगी की शिकायतें या संदिग्ध परीक्षण परिणाम हैं। अक्सर, ग्रंथि के रोग लंबे समय तक स्पर्शोन्मुख होते हैं, या लक्षण थकान और तंत्रिका तनाव के लिए जिम्मेदार होते हैं।
डिवाइस इसकी संरचना और स्थानीयकरण की पहचान के साथ, 1 मिमी से संरचनाओं की उपस्थिति निर्धारित कर सकता है। अल्ट्रासाउंड निम्नलिखित मापदंडों को प्रकट कर सकता है:
- लोब का स्थान और आकार;
- ग्रंथि का आकार - सामान्य और लोब द्वारा;
- संरचना की एकरूपता;
- पैथोलॉजिकल रक्त प्रवाह की उपस्थिति और नियोप्लाज्म की उपस्थिति।
थायरॉयड ग्रंथि के अलावा, पैराथायरायड ग्रंथियों और क्षेत्रीय लिम्फ नोड्स के मापदंडों का पता चलता है। आकार एक कैलकुलेटर द्वारा सूत्र का उपयोग करके निर्धारित किया जाता है।
- सबसे पहले, गर्भवती महिलाएं, प्रतिकूल आनुवंशिकता वाले जोखिम समूह के लोग;
- 35 वर्ष की आयु के बाद आयोडीन की कमी वाले क्षेत्रों में रहने वाले व्यक्ति;
- खतरनाक उद्योगों में काम करना; लंबे समय तक हार्मोन लेने वाले मरीज।
- जो लोग अस्वस्थ महसूस करते हैं या उनमें थायराइड की क्षति के लक्षण हैं।
अल्ट्रासाउंड के लिए संकेत:
- ग्रीवा क्षेत्र में नोड्स की उपस्थिति;
- गर्दन का दृश्य इज़ाफ़ा;
- गले में खराश, खाँसी, सूखी खाँसी; 4. अतालता और रक्तचाप में कूद;
- हाइपरहाइड्रोसिस;
- अचानक वजन घटाने या मोटापा;
- हाथ कांपना;
- दिन की नींद और थकान;
- एमसी का उल्लंघन किया गया है;
- कामेच्छा गायब हो जाती है;
- उदासीनता, सुस्ती, कमजोरी;
- मिजाज - अशांति या चिड़चिड़ापन;
- उदासीनता;
- रोगी में अनुचित चिंता;
- अनिद्रा;
- चेहरे की सूजन, आंखों की सूजन और एक्सोफथाल्मोस;
- लंबे समय तक अनुचित सबफ़ब्राइल स्थिति;
- बालों का झड़ना और शुष्क त्वचा;
- मुश्किल से ध्यान दे;
- बदहजमी
थायरॉयड ग्रंथि के सामान्य संकेतक
थायरॉयड ग्रंथि के सामान्य संकेतक परीक्षार्थी की उम्र, लिंग और वजन पर निर्भर करते हैं। इस प्रकार, यह पता चला है कि थायरॉयड ग्रंथि के अल्ट्रासाउंड के मानदंड इस प्रकार हैं: आम तौर पर यह गर्दन के सामने, थायरॉयड उपास्थि के ठीक नीचे और बीच में या गले के पायदान के ठीक ऊपर स्थित होता है।

पैथोलॉजी जीभ की जड़ में ग्रंथि का स्थान है। आम तौर पर, थायरॉयड ग्रंथि एक तितली के आकार के समान होती है; इसका एक सपाट, लम्बा आकार है - यह एक क्लासिक है। इसकी रूपरेखा स्पष्ट, सुपरिभाषित है। ऑन्कोलॉजी में, आकृति धुंधली और अस्पष्ट होती है।
थायराइड लोब बहुत अलग नहीं होना चाहिए। थायरॉयड ग्रंथि का अल्ट्रासाउंड और सामान्य आकार: महिलाओं में ग्रंथि की मात्रा का मान 18 घन मीटर है। सेमी, पुरुषों के लिए - 25. प्रत्येक उज़िस्ट की एक विशेष तालिका होती है, जिसके अनुसार वह आपके संकेतकों को समायोजित कर सकता है, जो उम्र, वजन के साथ बदलते हैं और लिंग के अनुसार भिन्न होते हैं।
आप ब्रून सूत्र का उपयोग करके अल्ट्रासाउंड को भी समझ सकते हैं और थायरॉयड ग्रंथि की मात्रा की गणना कर सकते हैं: प्रत्येक लोब की मात्रा की गणना सूत्र द्वारा की जाती है: V = 0.479 x A x B x C, जहां A लोब की चौड़ाई है, B है लंबाई और सी लोब गहराई (मिमी) है। थायरॉयड ग्रंथि की कुल मात्रा में दाएं और बाएं लोब के आयतन होते हैं: V योग। = वी पीआर + वी शेर।
अल्ट्रासाउंड परिणाम
निम्नलिखित संकेतक निर्धारित किए जाते हैं: ग्रंथि का स्थान, अंग की आकृति, ग्रंथि की संरचना, थायरॉयड ग्रंथि का आकार, इकोोजेनेसिटी की डिग्री, अल्सर और नोड्स की उपस्थिति, लिम्फ नोड्स, भड़काऊ प्रक्रियाएं, लिम्फ ग्रीवा लिम्फ नोड्स में प्रवाह, पैराथायरायड ग्रंथियों के इस्थमस की स्थिति और संरचना:
- ग्रंथि का स्थान - इसके विशिष्ट स्थान को क्लासिक, एटिपिकल + पैथोलॉजी - एबेरेंट कहा जाता है।
- ग्रंथि की संरचना - थायरॉयड ग्रंथि में शारीरिक रूप से 2 लोब और उनके बीच एक इस्थमस होता है। विभिन्न घावों के साथ, अतिरिक्त ऊतक और वृद्धि बन सकती है।
- ग्रंथि की रूपरेखा - सामान्य सामान्य थायरॉयड ग्रंथि की हमेशा एक स्पष्ट रूपरेखा होती है।
- ग्रंथि का आकार - माप आगे और पीछे से लिया जाता है। थायराइड ग्रंथि का आकार आम तौर पर उम्र को ध्यान में रखते हुए तालिका के अनुसार निर्धारित किया जाता है। परिणामों के अनुसार, वे थायरॉयड ग्रंथि के हाइपोप्लासिया या हाइपरप्लासिया की बात करते हैं। इसमें ब्रून का सूत्र भी सहायक होता है।
- ग्रंथि की आकृति विज्ञान - ग्रंथि का ऊतक अपनी स्वस्थ अवस्था में दानेदार और सजातीय होता है। पैथोलॉजी में, इसका उल्लंघन किया जाता है।
- अल्ट्रासाउंड द्वारा थायरॉयड ग्रंथि की इकोोजेनेसिटी
- फोकल संरचनाएं - ये नमक जमा, नोड्यूल या सिस्ट हो सकते हैं। कैल्सीफिकेशन खतरनाक हैं क्योंकि वे सामान्य कोशिकाओं की मृत्यु का कारण बनते हैं और पैथोलॉजिकल लोगों की उपस्थिति में योगदान करते हैं। प्राप्त सभी परिणाम गूढ़ हैं, अर्थात। प्रोटोकॉल में प्रवेश किया।
- ग्रीवा लिम्फ नोड्स की स्थिति - ये संरचनाएं किसी भी सूजन के प्रति संवेदनशील होती हैं। थायरॉयड ग्रंथि में खराबी के साथ, वे हमेशा बढ़ते हैं और घने हो जाते हैं।
थायरॉयड ग्रंथि के अल्ट्रासाउंड निदान के परिणाम
वयस्कों में थायरॉयड ग्रंथि का अल्ट्रासाउंड और परिणामों की व्याख्या इस प्रकार होगी: ग्रंथि की संरचना इसकी इकोोजेनेसिटी से निर्धारित होती है। घनत्व और संरचना के बीच हमेशा सीधा संबंध होता है।

जांच के दौरान, जांच किए गए क्षेत्र से अल्ट्रासाउंड संकेत परिलक्षित होता है और मॉनिटर स्क्रीन पर अलग-अलग तीव्रता की एक ग्रे तस्वीर प्रदर्शित होती है। सामान्य थायरॉयड ग्रंथि में रोम होते हैं और इनमें कोई सील नहीं होती है। मॉनिटर पर किसी भी ऊतक की एकरूपता अंग की पूरी सतह पर हल्के भूरे रंग के धब्बे से प्रकट होती है।
एकरूपता न होने की स्थिति में, धूसर रंग बदलकर काला हो जाएगा। सूजन एक गहरे भूरे रंग का रंग पैदा करती है। घातक प्रक्रियाओं में, रंग काला होता है।
इकोोजेनेसिटी स्थानीय और विसरित, मिश्रित हो सकती है। थायरॉयड ग्रंथि के अल्ट्रासाउंड को समझने से घावों के बारे में भी जानकारी होगी।
फोकल परिवर्तन आकार में भिन्न हो सकते हैं: यदि आकार 1 सेमी से कम या उसके बराबर है, तो यह एक फोकल गठन है। यदि कोई आकार 1 सेमी से अधिक है, तो यह पहले से ही एक नोड या ट्यूमर है। शिक्षा के आकार की गणना की जानी चाहिए। फोकल उपचार के मामले में, उपचार निर्धारित नहीं है, लेकिन हर छह महीने में गतिशीलता की निगरानी की जाती है।
नोड्स सिंगल या मल्टीपल हो सकते हैं। वे सौम्य या घातक हो सकते हैं। जब द्रव से भरी गुहाएं प्रकट होती हैं, तो वे एक पुटी की बात करते हैं। सौम्य संरचनाएं स्पष्ट सीमाओं और एक प्रकाश क्षेत्र वाले घातक लोगों से भिन्न होती हैं।
यदि कैंसर का संदेह है, तो टीएबी - फाइन-सुई एस्पिरेशन बायोप्सी करना अनिवार्य हो जाता है। इसकी निगरानी एक अल्ट्रासाउंड जांच द्वारा की जाती है।
नोड में एक पतली सुई डाली जाती है और नोड की सामग्री को सिरिंज में खींचा जाता है, जिसे हिस्टोलॉजिकल परीक्षा के अधीन किया जाता है। सभी एकत्रित परिणाम एक विशेष प्रोटोकॉल (डिक्रिप्शन) में दर्ज किए जाते हैं; सोनोलॉजिस्ट इस दस्तावेज़ को एंडोक्रिनोलॉजिस्ट को पास करता है।
ग्रंथि में एट्रोफिक प्रक्रियाओं के साथ, डॉक्टर अक्सर थायरॉयड ग्रंथि के आकार और मात्रा को इंगित करने के लिए कहते हैं। गणना कैसे करें - ऊपर बताया गया है।
निदान करने में अल्ट्रासाउंड निष्कर्ष अक्सर अंतिम अध्ययन होते हैं। उपचार की रणनीति चुनने के लिए थायरॉयड ग्रंथि की मात्रा की गणना के लिए डेटा की आवश्यकता होती है।
अल्ट्रासाउंड द्वारा कौन से रोग निर्धारित किए जाते हैं
अल्ट्रासाउंड परीक्षा की मदद से यह पहचानना संभव है: हाइपरथायरायडिज्म और हाइपोथायरायडिज्म, गण्डमाला, थायरॉयडिटिस, अल्सर, नोड्स:
- डिफ्यूज़-टॉक्सिक गोइटर - ग्रंथि की मात्रा बढ़ जाती है, चिड़चिड़ापन, निम्न श्रेणी का बुखार, बुलिमिया और वजन कम होता है; अतालता।
- गांठदार गण्डमाला - अंग के पैरेन्काइमा में सील दिखाई देती है। वे आकार और आकार में भिन्न हैं।
- थायराइडाइटिस ग्रंथि की एक संक्रामक सूजन है। नशा के सभी लक्षण होते हैं: बुखार, खराश और थायरॉयड ग्रंथि का बढ़ना, अस्वस्थता।
- अल्ट्रासाउंड पर, सूजन और इसके स्थानीयकरण का ध्यान ध्यान देने योग्य है। मवाद के साथ गुहाओं को ठीक किया जा सकता है।
एक थायरॉयड पुटी एक गुहा है जिसके अंदर तरल पदार्थ होता है। इसकी वृद्धि के साथ, सांस लेने में कठिनाई और डिस्फेगिया होता है। दबने का खतरा होता है। ऐसे मामलों में अल्ट्रासाउंड गठन के आकार और आकार को निर्धारित करता है। इसकी सामग्री का अध्ययन करने के लिए, एक पंचर निर्धारित है। थायराइड विकृति को नजरअंदाज नहीं किया जाना चाहिए - कोई भी, क्योंकि वे हमेशा जटिलताओं से भरे होते हैं।
प्रक्रिया की तैयारी
कोई विशेष प्रशिक्षण की आवश्यकता नहीं है। एक स्पष्ट गैग रिफ्लेक्स के साथ, पिछले 3 घंटों तक अध्ययन से पहले नहीं खाना बेहतर है। इसके अलावा, परीक्षा से पहले रात में, एंटीरैडमिक और एंटीहाइपरटेन्सिव ड्रग्स नहीं लेना बेहतर है।

केवल डॉपलर अल्ट्रासाउंड के लिए, 3-4 घंटे में आयोडीन युक्त दवा पीना आवश्यक होगा (एंडोक्रिनोलॉजिस्ट इंगित करेगा)। हाइपर- या हाइपोफंक्शन वाले क्षेत्रों की बेहतर पहचान करने के लिए यह आवश्यक है।
यह कैसे किया जाता है?
जब रोगी सोफे पर लेट जाता है तो थायराइड रीडिंग की जांच की जाती है। गर्दन क्षेत्र मुक्त होना चाहिए। सिर के नीचे एक रोलर रखा गया है। डॉक्टर अल्ट्रासाउंड के लिए थायरॉयड ग्रंथि के प्रक्षेपण क्षेत्र में एक विशेष ध्वनि-संचालन जेल लागू करता है, और डॉक्टर ग्रंथि स्थानीयकरण के क्षेत्र के साथ सेंसर को स्थानांतरित करता है। सभी सिग्नल मॉनिटर पर प्रदर्शित होते हैं। थायरॉयड ग्रंथि के अल्ट्रासाउंड के परिणाम अध्ययन प्रोटोकॉल में दर्ज किए जाते हैं और डॉक्टर को प्रेषित किए जाते हैं। अल्ट्रासाउंड अक्सर निदान को समाप्त कर देता है।
निवारक परीक्षाएं
50 साल की उम्र तक, हर 5 साल में एक बार थायरॉयड ग्रंथि की जांच की जाती है, 50 साल के बाद - हर 2 साल में एक बार। यह एक स्वस्थ ग्रंथि के साथ संभव है।
संरचना की इकोोजेनेसिटी

अल्ट्रासाउंड के दौरान इकोोजेनेसिटी सबसे महत्वपूर्ण पैरामीटर है, क्योंकि अल्ट्रासाउंड को प्रतिबिंबित करने के लिए सेंसर द्वारा तय ऊतकों की क्षमता को कहा जाता है। इसे 4 डिग्री में बांटा गया है:
- एनीकोइक - अध्ययन के क्षेत्र केवल ध्वनि को अवशोषित करते हैं और स्क्रीन पर कालापन दिखाई देता है। ये घुसपैठ, सिस्ट, रक्त वाहिकाएं हो सकते हैं। वे आमतौर पर सौम्य होते हैं।
- आइसोइकोइक प्रकार - अल्ट्रासाउंड का आंशिक प्रतिबिंब। ये क्षेत्र स्क्रीन पर हल्के भूरे रंग के होते हैं। अधिक बार ऐसा तब हो सकता है जब कूप में कोलाइड होता है - ये स्वस्थ ऊतक होते हैं।
- हाइपोचोइक - कम ध्वनि प्रतिबिंब। मॉनिटर पर काले धब्बे नोड्स, सिस्ट में द्रव की उपस्थिति का संकेत दे सकते हैं। पहचान करने के लिए, डॉप्लरोग्राफी निर्धारित है। जब इस तरह का गठन एक अंधेरे पृष्ठभूमि पर मौजूद होता है - एक प्रभामंडल - यह कैंसर का संकेत है।
- Hyperechoic - संपूर्ण ध्वनि परिलक्षित होती है। ऐसे क्षेत्र बहुत हल्के होते हैं और फाइब्रोसिस के विकास का संकेत देते हैं, उदाहरण के लिए, एआईटी, कैल्सीफिकेशन के साथ। अंतिम 2 डिग्री के लिए अतिरिक्त परीक्षा की आवश्यकता होती है। अल्ट्रासाउंड केवल आपको पैथोलॉजी की पहचान करने की अनुमति देता है।
हाइपेरेकोजेनेसिटी का क्या अर्थ है?
यह हड्डियों, पथरी, कैल्सीफिकेशन, अंग की सूजन या निशान के बाद ऊतक सील की विशेषता है; वसा का संचय। पैरेन्काइमा विभिन्न अंगों में भिन्न हो सकता है - उदाहरण के लिए, गुर्दे और थायरॉयड ग्रंथि में; जिगर और अग्न्याशय, आदि - और उनकी ध्वनिकी अलग होगी।
पैरेन्काइमल अंगों के बीच सामान्य ध्वनिक घनत्व का मानक यकृत पैरेन्काइमा है। इकोोजेनेसिटी में वृद्धि यह संकेत दे सकती है कि कोशिकाओं को निम्न कारणों से कम पानी मिलता है:
- हार्मोन का असंतुलन;
- चयापचयी विकार;
- आहार की प्रकृति (यह केवल अग्न्याशय पर लागू होता है);
- सूजन और सूजन;
- बुरी आदतें।
आगे क्या करना है?
यदि आपको अल्ट्रासाउंड के बाद थायरॉयड ग्रंथि की विकृति का संदेह है, तो हार्मोन - टी 3, टी 4 और टीएसएच जमा करना अनिवार्य है। सबसे पहले, टीएसएच आवश्यक रूप से निर्धारित किया जाता है - आम तौर पर यह 0.4-4.0 एमयू / एल होता है। यदि संख्याओं को कम करके आंका जाए, तो T3 और T4 का स्तर ज्ञात कीजिए। ग्रंथि के प्रकट इज़ाफ़ा, उसमें नोड्स की उपस्थिति को देखते हुए, डॉक्टर स्किन्टिग्राफी, टीएबी, सीटी और एमआरआई लिख सकते हैं।
स्किंटिग्राफी - ग्रंथि के आकारिकी को निर्धारित करता है। इसके लिए, ग्रंथि की कोशिकाओं द्वारा एक रेडियोफार्मास्युटिकल (टेक्नेटियम आइसोटोप) पर कब्जा करने का पता लगाया जाता है। यह, रेडियोआयोडीन की तरह, थायरॉयड कोशिकाओं द्वारा पेश और वितरित किया जाता है।
टेक्नटियम को अंतःशिरा में इंजेक्ट किया जाता है और तुरंत ख़राब होना शुरू हो जाता है, इसलिए जाँच एक साथ की जाती है। सीटी और एमआरआई - परत दर परत ग्रंथि की संरचना और इसके नुकसान की डिग्री, अन्य अंगों के विनाश के संक्रमण, मेटास्टेस की जांच करता है। इसके बाद, पैथोलॉजी द्वारा ही रणनीति निर्धारित की जाती है।
 गांठदार गण्डमाला एक नैदानिक अवधारणा है जो विभिन्न संरचनाओं के थायरॉयड ग्रंथि के फोकल संरचनाओं को जोड़ती है।
गांठदार गण्डमाला एक नैदानिक अवधारणा है जो विभिन्न संरचनाओं के थायरॉयड ग्रंथि के फोकल संरचनाओं को जोड़ती है।
कम आयोडीन आपूर्ति वाले क्षेत्रों में नोडल संरचनाओं का अधिक बार पता लगाया जाता है। गण्डमाला के लिए स्थानिक क्षेत्रों में, जनसंख्या की कुछ श्रेणियों में उनकी व्यापकता 30-40% तक पहुंच जाती है। 40 साल की उम्र के बाद सबसे कमजोर महिलाएं हैं। गांठदार गण्डमाला के लक्षण अनुपस्थित हो सकते हैं या ग्रंथि की शिथिलता (हाइपोथायरायडिज्म, थायरोटॉक्सिकोसिस), आसपास के ऊतकों के संपीड़न से जुड़े हो सकते हैं।
गांठदार गण्डमाला के प्रकार
गांठदार गण्डमाला के कई वर्गीकरण हैं।
Foci की संख्या के आधार पर, निम्न हैं:
- एकान्त नोड्यूल (एकल थायरॉयड नोड्यूल);
- बहुकोशिकीय गण्डमाला (दो या अधिक थायरॉयड नोड्यूल);
- गांठदार गण्डमाला (एक साथ वेल्डेड नोड्स का समूह)।
थायराइड समारोह के आधार पर, निम्न हैं:
- गांठदार विषाक्त गण्डमाला (अतिगलग्रंथिता);
- गांठदार गैर विषैले गण्डमाला (यूथायरायडिज्म या हाइपोथायरायडिज्म)।
गांठदार गण्डमाला के ग्रेड:
- गांठदार गण्डमाला 1 डिग्री - गण्डमाला दिखाई नहीं दे रही है, लेकिन अच्छी तरह से दिखाई दे रही है;
- दूसरी डिग्री का गांठदार गण्डमाला - गण्डमाला देखने योग्य है और परीक्षा में दिखाई देता है।
नोड्यूल विभिन्न आवृत्तियों के साथ होने वाली विभिन्न बीमारियों की अभिव्यक्ति हैं।
रोग संरचना:
- प्रसार की अलग-अलग डिग्री (90% मामलों) के साथ गांठदार कोलाइड गोइटर;
- थायरॉयड ग्रंथि के कूपिक एडेनोमा (7-8% मामलों में);
- थायराइड कैंसर (1-2% मामलों में);
- अन्य रोग (1% से कम)।
गांठदार गण्डमाला की एटियलजि और रोगजनन
कूपिक एडेनोमा और थायरॉयड कैंसर के एटियलजि को अच्छी तरह से समझा नहीं गया है।
जोखिम:
- रिश्तेदारों में ऑन्कोलॉजिकल रोग;
- रिश्तेदारों में एकाधिक अंतःस्रावी रसौली;
- बचपन में सिर और गर्दन का विकिरण।
प्रसार की अलग-अलग डिग्री के साथ कोलाइड गोइटर का कारण भोजन और पानी में अपर्याप्त आयोडीन सामग्री वाले क्षेत्रों में दीर्घकालिक निवास है। थायरॉयड ग्रंथि के सामान्य कामकाज के लिए आयोडीन आवश्यक है।
आहार में सूक्ष्म पोषक तत्वों की कमी के परिणामस्वरूप निम्नलिखित होता है:
- अंतर्गर्भाशयी आयोडीन एकाग्रता में कमी;
- विकास कारकों का ऑटोक्राइन उत्पादन;
- एंजियोजेनेसिस की सक्रियता।
ये आयोडीन की कमी की स्थिति में हाइपोथायरायडिज्म को रोकने के उद्देश्य से शरीर की सुरक्षात्मक प्रतिक्रियाएं हैं। हालांकि, अगर एक ट्रेस तत्व की कमी लंबे समय तक बनी रहती है, तो इस तरह के अनुकूलन के नकारात्मक परिणाम - थायरोसाइट्स के हाइपरप्लासिया - भी दिखाई देते हैं।
कोशिकाएं अत्यधिक प्रोलिफेरेटिव गतिविधि प्राप्त कर लेती हैं। उनकी धीमी वृद्धि और प्रजनन से थायरॉयड ग्रंथि में पहले फोकल परिवर्तन होते हैं, और फिर नोड्यूल।
निरंतर कोशिका प्रसार से दैहिक उत्परिवर्तन का खतरा बढ़ जाता है। इस तरह की परिवर्तनशीलता की सबसे आम अभिव्यक्ति थायराइड-उत्तेजक हार्मोन रिसेप्टर सक्रिय उत्परिवर्तन है।
नतीजतन, थायरोसाइट्स कार्यात्मक स्वायत्तता प्राप्त करते हैं। उनके पास अंतःस्रावी तंत्र (पिट्यूटरी ग्रंथि और हाइपोथैलेमस) के केंद्रीय अंगों के प्रभाव के बिना हार्मोन का उत्पादन करने की क्षमता है। थायरॉयड ग्रंथि के मुख्य नियामक का उल्लंघन किया जाता है - प्रतिक्रिया का सिद्धांत।
स्वायत्तता के संकेतों के साथ गांठदार गण्डमाला लंबे समय तक यूथायरायड की स्थिति को परेशान नहीं कर सकती है या यहां तक कि हाइपोथायरायडिज्म का परिणाम भी हो सकता है। इस समय, नोड्स की गतिविधि शेष ग्रंथि की कार्यात्मक निष्क्रियता से संतुलित होती है। इस चरण को मुआवजा स्वायत्तता कहा जाता है।
बाद में, प्रतिकूल कारकों के प्रभाव में, स्वायत्तता विघटन के चरण में जा सकती है। इसकी नैदानिक अभिव्यक्ति अलग-अलग गंभीरता की थायरोटॉक्सिकोसिस होगी। प्रतिकूल परिवर्तनों का कारण अक्सर आयोडीन युक्त दवाओं का सेवन होता है।
गांठदार गण्डमाला का निदान
उपचार की रणनीति निर्धारित करने के लिए, न केवल थायरॉयड ग्रंथि में नोड की पहचान करना आवश्यक है, बल्कि इसकी आकृति विज्ञान और कार्यात्मक गतिविधि को भी निर्धारित करना है।
सर्वेक्षण के तरीके:
- प्रीऑपरेटिव;
- अंतःक्रियात्मक;
- पश्चात
गांठदार गण्डमाला के निदान के लिए मुख्य प्रीऑपरेटिव तरीके: परीक्षा, तालमेल, अल्ट्रासाउंड परीक्षा, नोड्यूल ऊतक की ठीक-सुई आकांक्षा बायोप्सी, हार्मोनल स्थिति (टीएसएच और थायरॉयड हार्मोन), रेडियोसोटोप स्कैनिंग का निर्धारण।
प्रारंभिक रोगी यात्रा या नैदानिक परीक्षा के दौरान परीक्षा और तालमेल गांठदार गण्डमाला के लक्षणों की पहचान करने में मदद करते हैं।
1 सेंटीमीटर व्यास तक के नोड्यूल व्यावहारिक रूप से स्पष्ट नहीं होते हैं। दुर्लभ मामलों में, इस्थमस में स्थानीयकृत होने पर अल्ट्रासाउंड के बिना ऐसे नोड का पता लगाया जा सकता है।
मध्यम आकार (व्यास में 1-3 सेमी) के नोड्यूल अच्छी तरह से उभरे हुए होते हैं। परीक्षा के दौरान, नोड के घनत्व, इसकी व्यथा, आसपास के ऊतकों के आसंजन का आकलन करना संभव है। ये नोड्यूल गर्दन के आकार को नहीं बदलते हैं। दुर्लभ मामलों में, नोड की आकृति को वापस फेंके गए सिर के साथ देखा जाता है।
3 सेमी से अधिक व्यास की गांठें गर्दन को विकृत करती हैं। सतह पर रखे जाने पर वे स्पष्ट रूप से दिखाई देते हैं। पैल्पेशन पर, बड़े नोड्यूल पाए जाते हैं, जो अक्सर थायरॉयड कैप्सूल के हाइपरेक्स्टेंशन के कारण दर्दनाक होते हैं।
रोगी की जांच के दौरान, डॉक्टर को हाइपोथायरायडिज्म या थायरोटॉक्सिकोसिस के नैदानिक अभिव्यक्तियों की उपस्थिति पर डेटा भी प्राप्त होता है।
संदिग्ध गांठदार गण्डमाला के लिए और उपचार की निगरानी के लिए थायरॉयड ग्रंथि की अल्ट्रासाउंड परीक्षा का संकेत दिया जाता है। गांठदार गण्डमाला का पता लगाने के लिए अल्ट्रासाउंड में उच्च संवेदनशीलता (94%) होती है।

प्रसार की अलग-अलग डिग्री के साथ एक गांठदार कोलाइड गण्डमाला की एक विशिष्ट अल्ट्रासाउंड तस्वीर:
- एक या दोनों पालियों में एक या अधिक गांठें;
- स्पष्ट आकृति के साथ एक गोल या अंडाकार आकार की संरचनाएं;
- कोई इकोोजेनेसिटी (निम्न, उच्च, मध्यम);
- संरचना सजातीय है या एनेकोइक क्षेत्रों के साथ मिश्रित है (रक्तस्राव के क्षेत्र और सिस्टिक-गांठदार गण्डमाला में अध: पतन);
- हाइपरेचोइक समावेशन (कैल्सीफिकेशन)।
ऑन्कोलॉजी एक स्पष्ट आकृति के बिना एक अनियमित, असमान आकार के नोड्स की उपस्थिति पर संदेह करने की अनुमति देता है।
अल्ट्रासाउंड के दौरान, नोड के संवहनीकरण की गंभीरता और प्रकृति को निर्धारित करना संभव है। यह संकेतक आपको अप्रत्यक्ष रूप से एक ऑन्कोलॉजिकल प्रक्रिया के जोखिम का न्याय करने की अनुमति देता है।
एक सौम्य प्रक्रिया में, एवस्कुलर फॉर्मेशन, पेरिनोडुलर रक्त प्रवाह और हाइपरवास्कुलराइजेशन के साथ नोड्स अधिक सामान्य होते हैं। बाद के प्रकार का रक्त प्रवाह कार्यात्मक स्वायत्तता के साथ संरचनाओं की विशेषता है।
थायराइड कैंसर के लिए इंट्रानोडुलर रक्त प्रवाह को सबसे विशिष्ट माना जाता है।
फाइन-सुई एस्पिरेशन बायोप्सी बिना सर्जरी के नोड से कोशिकाओं का एक संग्रह है। डॉक्टर अल्ट्रासाउंड नियंत्रण के तहत एक पंचर बनाता है और सभी संदिग्ध घावों के ऊतक के नमूने लेता है।

ठीक सुई आकांक्षा बायोप्सी के लिए संकेत:
- गांठदार गठन व्यास में 1 सेमी से अधिक;
- नोड की वृद्धि 6 महीनों में 0.5 सेमी से अधिक है;
- एक ऑन्कोलॉजिकल प्रक्रिया के अप्रत्यक्ष संकेतों की उपस्थिति।
ठीक सुई बायोप्सी रूपात्मक रूप से नैदानिक निदान की पुष्टि करती है। अध्ययन का मुख्य कार्य ऑन्कोलॉजिकल प्रक्रिया को पहचानना या बाहर करना है।
थायराइड नोड्यूल वाले सभी रोगियों में हार्मोनल स्थिति निर्धारित की जाती है। सबसे अधिक बार, रोगियों में यूथायरायडिज्म (टीएसएच और थायराइड हार्मोन का सामान्य स्तर) होता है।
बुजुर्ग रोगियों में, सबक्लिनिकल या ओवरट थायरोटॉक्सिकोसिस का अक्सर पता लगाया जाता है (5% तक)। थायराइड हाइपरफंक्शन नोड स्वायत्तता के कारण होता है।
थायरॉयड ग्रंथि के गांठदार गण्डमाला के सभी मामलों में से 0.1-3% हाइपोथायरायडिज्म के विकास के साथ है। आहार में लंबे समय तक आयोडीन की कमी कार्य में कमी का कारण है। उपनैदानिक हाइपोथायरायडिज्म केवल प्रयोगशाला (बढ़ी हुई टीएसएच) में ही प्रकट होता है। प्रकट हाइपोथायरायडिज्म से वजन बढ़ना, एडिमा, कब्ज, अवसाद, ब्रैडीकार्डिया होता है।
रेडियोआइसोटोप स्किंटिग्राफी नोड्यूल्स की कार्यात्मक गतिविधि का अध्ययन करने के लिए किया जाता है। नैदानिक स्थिति जब यह विधि महत्वपूर्ण भूमिका निभाती है, तो नोड्स की कार्यात्मक स्वायत्तता को पहचानने या बाहर करने की आवश्यकता होती है।
अध्ययन के दौरान, स्वायत्त संरचनाएं अतिरिक्त रेडियोधर्मी तत्व जमा करती हैं और स्किन्टिग्राम पर "गर्म" दिखती हैं।
यदि स्किंटिग्राफी के दौरान नोड बाकी ऊतक की पृष्ठभूमि के खिलाफ खड़ा नहीं होता है, तो इसे सौम्य और कार्यात्मक गतिविधि से रहित माना जाता है।
"कोल्ड" नोड्स एक रेडियोधर्मी तत्व जमा नहीं करते हैं। यह तस्वीर ऑन्कोलॉजिकल प्रक्रियाओं और हाइपोथायरायडिज्म के लिए विशिष्ट है।
अंतर्गर्भाशयी और पश्चात निदान विधियां केवल तभी प्रासंगिक होती हैं जब शल्य चिकित्सा उपचार चुना जाता है।
ऑपरेशन के दौरान (अंतःक्रियात्मक रूप से), अल्ट्रासाउंड परीक्षा और ट्यूमर ऊतक की तत्काल हिस्टोलॉजिकल परीक्षा की जा सकती है। आमतौर पर, इन विधियों का उपयोग तब किया जाता है जब एडेनोकार्डियलोमा का संदेह होता है। ऑपरेशन के दौरान प्राप्त डेटा सर्जिकल हस्तक्षेप के दायरे को निर्धारित करता है।
पश्चात की अवधि में, थायरॉयड ऊतक की एक हिस्टोलॉजिकल परीक्षा अनिवार्य है।
आंकड़ों के अनुसार, 5-10% मामलों में, फाइन-सुई एस्पिरेशन बायोप्सी का डेटा पोस्टऑपरेटिव हिस्टोलॉजी से मेल नहीं खाता है।
गांठदार गण्डमाला का उपचार
थायरॉयड ग्रंथि के नोड्स के संबंध में रणनीति:
- शल्य चिकित्सा;
- अवलोकन।
कट्टरपंथी उपचार की आवश्यकता पर निर्णय एंडोक्रिनोलॉजिस्ट और सर्जन द्वारा संयुक्त रूप से किया जाता है। ऑपरेशन से पहले, हार्मोनल विकारों (थायरोटॉक्सिकोसिस, हाइपोथायरायडिज्म) का चिकित्सा उपचार किया जाता है।
सर्जरी के लिए संकेत:
- थायरॉयड ग्रंथि की बायोप्सी;
- बायोप्सी डेटा के अनुसार एक सौम्य ट्यूमर (एडेनोमा);
- कार्यात्मक रूप से सक्रिय नोड;
- व्यास में 4 सेमी से अधिक गाँठ;
- गर्दन के आसपास के ऊतकों का संपीड़न;
- कॉस्मेटिक दोष।
अन्य सभी मामलों में, रूढ़िवादी रणनीति को चुना जाता है। अवलोकन में थायरॉयड ग्रंथि का नियमित अल्ट्रासाउंड (वर्ष में 1-4 बार), संकेतों के अनुसार ठीक-सुई आकांक्षा बायोप्सी, हार्मोनल स्थिति का निर्धारण (वर्ष में 1-2 बार) होता है।
ड्रग थेरेपी केवल हाइपोथायरायडिज्म या थायरोटॉक्सिकोसिस को ठीक करने के लिए की जाती है। हाइपरफंक्शन के उपचार के लिए, थायरोस्टैटिक्स निर्धारित हैं। हाइपोथायरायडिज्म के लिए हार्मोन रिप्लेसमेंट थेरेपी की आवश्यकता होती है। इस उद्देश्य के लिए वर्तमान में लेवोथायरोक्सिन का उपयोग किया जाता है। टीएसएच के नियंत्रण में दवा की खुराक का चयन किया जाता है। उपनैदानिक हाइपोथायरायडिज्म को केवल 35 वर्ष से कम आयु के रोगियों और गर्भावस्था की योजना बनाने वाली सभी महिलाओं में दवा से ठीक किया जाता है।
प्रोफिलैक्सिस
थायरॉयड ग्रंथि के कैंसर या सौम्य ट्यूमर को रोकना लगभग असंभव है।
प्रसार की अलग-अलग डिग्री के साथ गांठदार कोलाइड गोइटर की रोकथाम आहार में आयोडीन युक्त नमक, समुद्री भोजन का निरंतर उपयोग, गण्डमाला के स्थानिक क्षेत्रों में बचपन से पोटेशियम आयोडाइड की तैयारी है।
40 वर्ष की आयु के बाद के वयस्क रोगियों को थायरॉयड ग्रंथि के अल्ट्रासाउंड के बाद ही आयोडीन की तैयारी निर्धारित की जाती है। इन दवाओं के लिए नोड्यूल एक contraindication है।