हृदय हमारे शरीर का एक महत्वपूर्ण अंग है, मांसपेशियों की एक गांठ जो लगातार सिकुड़ती है और रक्त को रक्त वाहिकाओं, ऊतकों और कोशिकाओं के माध्यम से स्थानांतरित करने के लिए मजबूर करती है। किसी व्यक्ति की "उग्र मोटर" में चार कक्ष होते हैं, जो वाल्व के साथ छेद द्वारा एक दूसरे से जुड़े होते हैं। कक्षों के संकुचन से उनमें रक्त के दबाव में वृद्धि होती है, कक्षों और हृदय से फैली वाहिकाओं के बीच दबाव अंतर रक्त परिसंचरण की प्रेरक शक्ति बनाता है।
हृदय के वाल्व एक विशिष्ट दिशा में खुलते हैं और विपरीत रक्त प्रवाह की स्थिति में बंद करके रक्त प्रवाह को नियंत्रित करते हैं। यदि, सिस्टोल के संकुचन के साथ, वाल्व पत्रक निम्न रक्तचाप के साथ कक्ष की दिशा में आगे बढ़ना शुरू कर देते हैं, तो यह इंगित करता है हृदय वाल्व आगे को बढ़ाव.
विक्षेपण 4 वाल्वों में से किसी में भी हो सकता है, लेकिन माइट्रल वाल्व के लिए सबसे विशिष्ट है, क्योंकि बाएं आलिंद और वेंट्रिकल के बीच होने के कारण, यह सबसे बड़ा शारीरिक तनाव का अनुभव करता है।
रोग वर्गीकरण
माइट्रल वाल्व में 2 क्यूप्स होते हैं - पूर्वकाल और पीछे।हृदय वाल्व के आगे को बढ़ाव का स्थानीयकरण एक ही समय में पश्च, पूर्वकाल या दोनों पुच्छों पर देखा जा सकता है। चिकित्सा पद्धति में अधिक बार, पूर्वकाल माइट्रल वाल्व फ्लैप के दोषों का निदान किया जाता है। उत्पत्ति के आधार पर, रोग के दो रूप प्रतिष्ठित हैं: मुख्यपीएमके और माध्यमिक.

माध्यमिक रूपप्रोलैप्स अन्य गंभीर बीमारियों की पृष्ठभूमि के खिलाफ विकसित होता है, उदाहरण के लिए, जैसे कार्डियोमायोपैथी, मायोकार्डियल इंफार्क्शन, पैपिलरी मांसपेशियों की शिथिलता, वनस्पति संवहनी डाइस्टोनिया और अन्य। विकास प्राथमिक आगे को बढ़ाव, एक नियम के रूप में, किसी भी ज्ञात बीमारियों और हृदय संबंधी विकृति से जुड़े नहीं हैं। प्राथमिक रूप के एमवीपी के मुख्य कारण वंशानुगत प्रवृत्ति या वाल्व के जन्मजात विकृति हैं। प्राथमिक वाल्व प्रोलैप्स को लीफलेट की रेशेदार परत को नुकसान की विशेषता है, जो बाद में इसकी ताकत में कमी की ओर जाता है।
लक्षण और संकेत
रोग खुद को विभिन्न संकेतों में प्रकट कर सकता है, एमवीपी का रोगसूचकता काफी हद तक संयोजी ऊतक विकृति के विकास के चरण के साथ-साथ स्वायत्त प्रणाली के दोषों पर निर्भर करता है। अक्सर, वाल्व प्रोलैप्स मनोविश्लेषणात्मक विकृति के साथ होता है, जो कि दमा संबंधी विकारों, साइकोमोटर उत्तेजना में वृद्धि और अनुचित चिंता की उपस्थिति से प्रकट होता है।एमवीपी के दैहिक वनस्पति संकेत हृदय के काम में रुकावट, धड़कन, कार्डियाल्जिया, ठंड लगना, सांस की तकलीफ हैं। किशोर बच्चों में, माइट्रल वाल्व प्रोलैप्स अक्सर हृदय ब्लॉक और अतालता द्वारा प्रकट होता है।
वाल्व फ्लैप के विक्षेपण या फलाव के विकास के लक्षण बाहरी संकेत भी हो सकते हैं। एमवीपी वाले लोगों की विशेषता विशेषताएं हैं:
उच्च विकास;
लंबे और पतले निचले और ऊपरी अंग;
स्पाइनल स्कोलियोसिस;
छाती की विकृति;
निकट दृष्टि दोष;
सपाट पैर।
आईसीडी के अनुसार और रोगजनन के आधार पर, माइट्रल प्रोलैप्स के तीन डिग्री प्रतिष्ठित हैं:
मैं डिग्री- अंगों के काम में कोई विशेष समस्या पैदा किए बिना रोग स्पर्शोन्मुख है। यह वाल्व फ्लैप के न्यूनतम विक्षेपण की विशेषता है, जो 3 मिमी से लेकर 6 मिमी से अधिक नहीं है;
द्वितीय डिग्री- वाल्व पत्ती की शिथिलता या फलाव 6-9 मिमी की दूरी तक पहुंच सकता है। यह थकान, बार-बार चक्कर आना, सामान्य कमजोरी जैसे लक्षणों के साथ प्रकट होता है;
तृतीय डिग्री- रोग की रोगसूचक तस्वीर सबसे स्पष्ट है, माइट्रल वाल्व का विक्षेपण 9 मिमी से अधिक है। तीसरी डिग्री के साथ, प्रोलैप्स इस तरह के संकेतों से प्रकट होता है जैसे कि हृदय के क्षेत्र में नियमित दर्द या छुरा घोंपना, शारीरिक गतिविधि के अभाव में भी सांस लेने में कठिनाई।
जटिलताओं
एमवीपी की नैदानिक तस्वीर और पाठ्यक्रम, एक नियम के रूप में, एक अनुकूल परिणाम है। हालांकि, कुछ मामलों में, रोग काफी गंभीर परिणाम दे सकता है। प्रोलैप्स की जटिलताओं में माइट्रल हार्ट फेल्योर, अतालता या हृदय रोग शामिल हैं। कभी-कभी एमवीपी ट्राइकसपिड प्रोलैप्स के विकास को भड़का सकता है - दाएं वेंट्रिकल और दाएं अलिंद के क्षेत्र में स्थित ट्राइकसपिड वाल्व की संरचना में एक विकृति।III डिग्री का आगे बढ़ना विशेष रूप से खतरनाक है। माइट्रल वाल्व के महत्वपूर्ण दोष पत्रक के बीच अंतराल के गठन का कारण बन सकते हैं और, परिणामस्वरूप, रिवर्स रक्त प्रवाह की घटना हो सकती है। इस विकार को रेगुर्गिटेशन कहा जाता है।
संक्षिप्त डेटा
- बचपन में, माइट्रल वाल्व फ्लैप में दोष कुल मामलों की संख्या के 2 से 14% तक पाए जाते हैं।
- माइट्रल वाल्व की विकृति मुख्य रूप से 7 से 15 वर्ष की आयु के रोगियों में पाई जाती है। साथ ही, 10 वर्ष से कम उम्र के लड़कों और लड़कियों में एमवीपी विकास की आवृत्ति व्यावहारिक रूप से समान है, जिसे 10-15 वर्ष की आयु वर्ग के बारे में नहीं कहा जा सकता है। 10 वर्ष से अधिक उम्र की लड़कियों में, माइट्रल वाल्व प्रोलैप्स का निदान लड़कों की तुलना में दोगुना होता है।
- माइट्रल वाल्व प्रोलैप्स वाले बच्चे वाल्वुलर हृदय प्रणाली के विकृति के बिना अपने साथियों की तुलना में अक्सर श्वसन रोगों, टॉन्सिलिटिस और टॉन्सिल की सूजन से पीड़ित होते हैं।
पुनरुत्थान के कारण होने वाले एकतरफा रक्त प्रवाह के विकार गंभीरता के तीन डिग्री में व्यक्त किए जाते हैं। पुनरुत्थान की पहली डिग्री के कारण रक्त घूमता है। पत्रक का विचलन नगण्य है, जिसके कारण रक्त का उल्टा प्रवाह केवल वाल्वों पर होता है। दूसरी डिग्री के पुनरुत्थान में, वापसी प्रवाह मध्य-आलिंद तक पहुंच सकता है। सबसे खतरनाक थर्ड-डिग्री रिगर्जिटेशन है, जिसमें रक्त का वापसी प्रवाह एट्रियम में प्रवेश करता है और इसकी पिछली दीवार तक पहुंच जाता है। आधुनिक चिकित्सा में, III डिग्री के पुनरुत्थान को आमतौर पर हृदय रोग के बराबर किया जाता है।
रोग के कारण
हृदय वाल्व के माइट्रल प्रोलैप्स का एपिटोलॉजी काफी विविध है। रोग के विकास के सबसे आम कारणों में वाल्व प्रणाली में विकृति से जुड़ी विरासत में मिली बीमारियां और संयोजी ऊतक में जन्मजात दोष हैं। संयोजी ऊतक की संरचना में जन्मजात दोषों में मार्फन सिंड्रोम, प्सवेडॉक्सैन्थोमा, एहलर्स-डानलोस सिंड्रोम आदि शामिल हैं।एमवीपी के माध्यमिक या तथाकथित अधिग्रहित रूप के विकास के कारण हाइपरट्रॉफिक कार्डियोमायोपैथी और हृदय प्रणाली के अन्य रोग, गठिया, छाती की चोट हो सकते हैं।
निदान और उपचार
एमवीपी का निदान इस तरह के आधुनिक तरीकों से किया जाता है:दिल की इकोकार्डियोग्राफी (अल्ट्रासाउंड);
फोनोकार्डियोग्राफी;
इलेक्ट्रोकार्डियोग्राफी;
रेडियोग्राफी।
ये अध्ययन वाल्व प्रणाली में पैथोलॉजिकल परिवर्तनों की पहचान करना संभव बनाते हैं, उदाहरण के लिए, जैसे कि हृदय वाल्व के पत्रक का मोटा होना, माइट्रल एनलस का विस्तार और बाएं आलिंद के मापदंडों में वृद्धि। ऑस्कुलेटरी डेटा हृदय की वाल्वुलर प्रणाली में होने वाले परिवर्तनों की प्रकृति की अधिक संपूर्ण तस्वीर देता है। वाल्व प्रोलैप्स को अन्य दैहिक विकृति के साथ अलग या जोड़ा जा सकता है, उदाहरण के लिए, मामूली हृदय विसंगतियों के साथ। पृथक प्रोलैप्स को रोग के मूक और सहायक रूपों में विभाजित किया गया है। पहले प्रकार के एमवीपी के साथ, फोनेंडोस्कोप से सुनते समय हृदय की लय के काम में कोई शोर और अन्य परिवर्तन नहीं होते हैं। ऑस्केल्टरी फॉर्म के साथ, पृथक क्लिक मौजूद हैं, जिन्हें देर से सिस्टोलिक बड़बड़ाहट के साथ जोड़ा जा सकता है।
माइट्रल वाल्व फ्लैप के विक्षेपण के गठन को भड़काने वाले कारकों की पहचान करने के लिए, एक ईसीजी या एक्स-रे को अतिरिक्त शोध विधियों के रूप में निर्धारित किया जाता है। इलेक्ट्रोकार्डियोग्राम की दैनिक निगरानी आपको साइनस ब्रैडीकार्डिया, एक्सट्रैसिस्टोल, अलिंद स्पंदन, पैरॉक्सिस्मल टैचीकार्डिया जैसे कार्डियक अतालता की पहचान करने की अनुमति देती है।
एमवीपी के निदान में प्रयोगशाला रक्त परीक्षण, पारिवारिक इतिहास और शारीरिक परीक्षण शामिल हैं।
अक्सर, सैन्य उम्र के युवा पुरुषों में चिकित्सा परीक्षा पास करते समय एमवीपी का पता लगाया जाता है। सैन्य सेवा के लिए मतभेद विकास के तीसरे चरण में प्राथमिक रूप का आगे को बढ़ाव और एक निश्चित कार्यात्मक वर्ग के दिल की विफलता है।
संक्षिप्त डेटा
- वयस्कों में, चरम घटना 35-40 वर्ष की आयु में होती है। सबसे अधिक बार, एमवीपी का निदान महिलाओं में किया जाता है, जो रोग के 75% मामलों के लिए जिम्मेदार है।
- दिल की विफलता को चार कार्यात्मक वर्गों में वर्गीकृत किया गया है। पहली और दूसरी कार्यात्मक कक्षाएं सेवा के पारित होने के लिए कुछ प्रतिबंध लगाती हैं। "III और IV कार्यात्मक वर्ग के दिल की विफलता" के निदान वाले युवा लोगों के लिए सेना को contraindicated है।
नियमित अल्ट्रासाउंड स्कैन के दौरान गर्भवती महिलाओं में माइट्रल वाल्व की संरचना में विकृति अक्सर पाई जाती है। एमवीपी के साथ महिलाओं में गर्भावस्था लगातार दिल की धड़कन की अनियमितताओं के साथ होती है। एक नियम के रूप में, एमवीपी का निदान एक महिला स्वस्थ बच्चे को जन्म देने में काफी सक्षम है। दुर्लभ मामलों में, रोग समय से पहले जन्म को भड़का सकता है। गर्भावधि के दौरान एक खतरनाक घटना एमवीपी है, जो कि हावभाव के साथ होती है। इससे भ्रूण हाइपोक्सिया और विकास में देरी हो सकती है, इस तरह की विकृति से विकलांगता हो सकती है।
नवजात शिशुओं में, माइट्रल वाल्व फ्लैप की विकृति गर्भावस्था के अंतिम चरणों में भ्रूण पर विषाक्त प्रभाव के कारण भी हो सकती है। गर्भावस्था के दौरान शराब और धूम्रपान गर्भ में पल रहे बच्चे के स्वास्थ्य के लिए खतरनाक है।
रोग के विकास की डिग्री के आधार पर एमवीपी का इलाज किया जाना चाहिए। इस प्रकार, जन्मजात वाल्वुलर विकृति का इलाज नहीं किया जा सकता है। माइट्रल वाल्व के न्यूनतम विक्षेपण में स्वायत्त प्रणाली और रोगी की मनो-भावनात्मक स्थिति को स्थिर करने के उद्देश्य से पुनर्स्थापना चिकित्सा के माध्यम से उपचार शामिल है, और इसमें ऑटो-प्रशिक्षण, एक्यूपंक्चर, मालिश, मैग्नीशियम और ब्रोमीन के साथ वैद्युतकणसंचलन, मनोचिकित्सा शामिल हैं। फिजियोथेरेपी की सलाह दी जाती है।
एमवीपी के उपचार में स्पष्ट माइट्रल विनियमन के साथ खेल और मनोरंजक प्रकृति के उपायों के साथ ड्रग थेरेपी का उपयोग शामिल है। रोगी को कार्डियोट्रॉफिक, शामक, थक्कारोधी निर्धारित किया जाता है। हृदय संबंधी असामान्यताओं में शारीरिक गतिविधि में कमी शामिल है। माइट्रल वाल्व फ्लैप के आगे को बढ़ाव के साथ, शारीरिक गतिविधि को कम किया जाना चाहिए। रोगी को व्यायाम चिकित्सा परिसर से व्यायाम सौंपा जाता है। किशोरों और बच्चों के लिए तनाव का स्तर मध्यम होना चाहिए। तीसरे चरण के एमवीपी का निदान पूरी तरह से खेल को बाहर करता है।
तीसरी डिग्री के माइट्रल रेगुर्गिटेशन के विकास के साथ, सर्जिकल हस्तक्षेप की आवश्यकता है। ऑपरेशन या तो माइट्रल वाल्व के प्रोस्थेटिक्स में होता है, या इसके क्यूप्स के टांके में होता है।
निवारण
ज्यादातर मामलों में, एमवीपी का एटियलजि इस बीमारी के लिए आनुवंशिक प्रवृत्ति के कारण होता है। हृदय रोग से पीड़ित लोगों के पारिवारिक इतिहास वाले लोगों को अपनी स्वास्थ्य स्थिति पर विशेष रूप से ध्यान देने की आवश्यकता है। निवारक उपायों में हृदय रोग विशेषज्ञ के साथ समय-समय पर परामर्श (हर छह महीने में कम से कम एक बार), चिकित्सा सिफारिशों का पालन, एक स्वस्थ जीवन शैली और एक तर्कसंगत दैनिक आहार शामिल हैं।उपचार के पारंपरिक तरीके
पारंपरिक चिकित्सा अनुशंसा करती है कि माइट्रल वाल्व विकृति के मामले में, ऐसे खाद्य पदार्थों का उपयोग करें जो हृदय प्रणाली को मजबूत करने और प्रतिरक्षा बढ़ाने में मदद करते हैं, जिनका शरीर पर सामान्य रूप से मजबूत प्रभाव पड़ता है। इस श्रेणी में सूखे खुबानी, लाल अंगूर, अखरोट, गुलाब कूल्हों और काली किशमिश, केले और पके हुए आलू शामिल हैं।दूसरी डिग्री के आगे बढ़ने की रोकथाम और उपचार के लिए, पारंपरिक चिकित्सा इस तरह के उपाय का उपयोग करने का सुझाव देती है: 200 जीआर से। प्रून्स, 200 जीआर। अंजीर और 200 जीआर। सूखे खुबानी एक मांस की चक्की के माध्यम से संकेतित सामग्री को पारित करके एक औषधीय मिश्रण तैयार करते हैं। इस मिश्रण का एक चम्मच रोज सुबह खाली पेट लें। तैयार दवा को कांच के कंटेनर में फ्रिज में स्टोर करें।
माइट्रल वाल्व प्रोलैप्स या बार्लो की बीमारी- एक रोग प्रक्रिया जो बाएं आलिंद और वेंट्रिकल के बीच स्थित वाल्व की शिथिलता का कारण बनती है। पहले, यह माना जाता था कि यह विकृति केवल युवा लोगों या बच्चों में होती है - अध्ययनों ने इसके विपरीत साबित किया है। बाएं वाल्व की शिथिलता किसी भी उम्र में विकसित हो सकती है।
माइट्रल वॉल्व प्रोलैप्स अलग-अलग उम्र के लोगों में होता है
माइट्रल वाल्व प्रोलैप्स - यह क्या है?
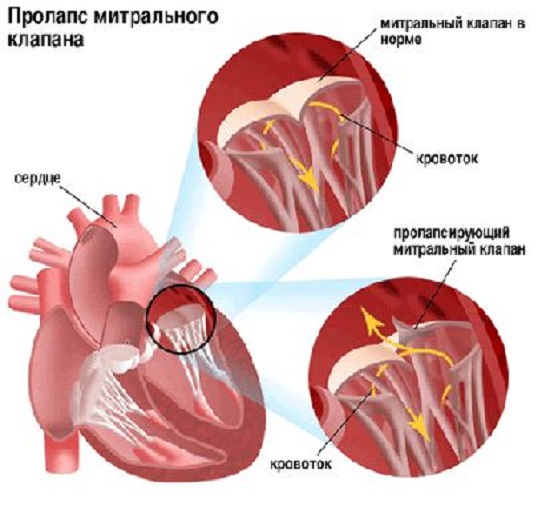
प्रोलैप्स या प्रोलैप्स (जैसा कि आप फोटो में देख सकते हैं) - बाएं वेंट्रिकल से बाएं आलिंद में रक्त की निकासी के समय एक या दोनों वाल्व लीफलेट का ढीला या उभार। फ्लैप फिर बंद हो जाता है और रक्त महाधमनी में प्रवाहित होता है।
सामान्य हृदय और माइट्रल वाल्व प्रोलैप्स
वाल्व की मांसपेशियों की संरचना में उल्लंघन के कारण, विक्षेपण होता है, और यह पूरी तरह से बंद नहीं होता है। इसलिए, कुछ रक्त वापस वेंट्रिकल में बह जाता है। रिवर्स फ्लो की मात्रा को हृदय क्षति की गंभीरता से आंका जाता है। एक मामूली आगे को बढ़ाव के साथ, रोगी को वाल्व प्रणाली की शिथिलता के लक्षण महसूस नहीं होते हैं। इस मामले में उपचार की आवश्यकता नहीं है।
ICD 10 के अनुसार, बार्लो की बीमारी समूह I34 से संबंधित है - गैर-रूमेटिक माइट्रल वाल्व घाव। आगे को बढ़ाव की स्थिति को I34.1 के रूप में नामित किया गया है।
एमवीपी के कारण
यह रोग प्रक्रिया या तो प्राथमिक या जन्मजात हो सकती है, या अधिग्रहित की जा सकती है।
रोग के विकास के आनुवंशिक कारण:
- वाल्व की जीवा, क्यूप्स, मांसपेशियों की संरचना की शारीरिक संरचना का उल्लंघन;
- बाएं वेंट्रिकल की मांसपेशियों के सिकुड़ा कार्य का उल्लंघन।
ऊतकों का माध्यमिक शिथिलता अन्य रोग प्रक्रियाओं का परिणाम है जो हृदय प्रणाली पर कब्जा कर लेते हैं।
सेकेंडरी प्रोलैप्स के कारण:
- मार्फन और एहलर्स-डनलो सिंड्रोम - संयोजी ऊतक में परिवर्तन;
- हृदय की मांसपेशियों को रक्त की आपूर्ति का उल्लंघन;
- गर्भावधि अवधि के अंतिम तीसरे में माँ का नशा;
- इस्केमिक रोग;
- गठिया का इतिहास;
- वेंट्रिकुलर मांसपेशियों का मोटा होना और इज़ाफ़ा;
- हृदय दोष;
- सीने में गंभीर चोटें।
कोरोनरी धमनी की बीमारी के कारण माइट्रल वाल्व प्रोलैप्स विकसित हो सकता है
पैथोलॉजी डिग्री
वर्गीकरण आलिंद गुहा में वाल्व विक्षेपण के परिमाण पर आधारित है।
हृदय रोग की निम्नलिखित डिग्री प्रतिष्ठित हैं:
- एमवीपी 1 - अधिग्रहित की तुलना में अधिक बार जन्मजात। इस मामले में, सैगिंग की डिग्री 5 मिमी से अधिक नहीं है। 25% रोगियों में इस विकृति का निदान किया जाता है। यह ज्यादातर स्पर्शोन्मुख है, परीक्षा के दौरान यादृच्छिक रूप से निदान किया जाता है। अंत में, हृदय रोग विशेषज्ञ हेपोडायनामिक रूप से महत्वहीन सिस्टोलिक विक्षेपण पर ध्यान देंगे।
- पीएमके २ - उभड़ा हुआ ९ मिमी से अधिक नहीं है। रोग का कोर्स सौम्य और स्पर्शोन्मुख है, रोगी के जीवन भर वाल्व प्रणाली की स्थिति स्थिर रहती है।
- पीएमके 3 - उभड़ा हुआ 10 मिमी से अधिक तक पहुंचता है। दिल की विफलता के लक्षण मौजूद हैं। प्रोलैप्स की यह डिग्री सर्जिकल उपचार के लिए एक संकेत है।
ग्रेड I माइट्रल वाल्व प्रोलैप्स
इसके अतिरिक्त, रक्त के रिवर्स फ्लो की डिग्री निर्धारित की जाती है - regurgitation।
आवंटित करें:
- मैं डिग्री - फ्रंट सैश के स्तर पर रिवर्स कास्टिंग;
- II - रक्त आलिंद के बीच में पहुंचता है;
- III - रिवर्स कास्ट वेव एट्रियम की विपरीत दीवार तक पहुंचती है।
माइट्रल वाल्व प्रोलैप्स लक्षण
अधिकांश रोगियों में वाल्व विक्षेपण के I और II डिग्री के साथ, रोग बिना लक्षणों के आगे बढ़ता है।आप रोगी की उपस्थिति से जन्मजात विकृति पर संदेह कर सकते हैं। ये उच्च वृद्धि और लंबे अंग, जोड़ों की अत्यधिक गतिशीलता और अक्सर दृष्टि संबंधी समस्याएं हैं।
निम्नलिखित शिकायतों के साथ उपस्थित रोगी:
- अतालता;
- दिल के काम में रुकावट;
- लुप्त होती की आवधिक भावना;
- तनाव, अन्य मनो-भावनात्मक स्थितियों की पृष्ठभूमि के खिलाफ उरोस्थि में दर्द। नाइट्रोग्लिसरीन लेने से यह बंद नहीं होता है;
- थकान में वृद्धि;
- चक्कर आना और बेहोशी की प्रवृत्ति;
- सांस की तकलीफ;
- आतंक के हमले;
- शारीरिक गतिविधि के लिए असहिष्णुता।
इसके अलावा, वनस्पति संकट हो सकता है, हवा की कमी की अनुभूति हो सकती है।
बार-बार सांस लेने में तकलीफ माइट्रल वाल्व प्रोलैप्स का संकेत देती है
क्यों खतरनाक है पीएमके?
माइट्रल वाल्व का विक्षेपण, हालांकि यह एक हृदय रोग है, एक सौम्य पाठ्यक्रम की विशेषता है और अक्सर एक नियमित परीक्षा के दौरान इसका पता लगाया जाता है। चरण I और II में, कार्य क्षमता क्षीण नहीं होती है, और रोगी अपनी सामान्य जीवन शैली का नेतृत्व करना जारी रखता है।
ग्रेड III में गंभीर regurgitation के साथ - वेंट्रिकल में रक्त का उल्टा प्रवाह - रोग खुद को एक लक्षण लक्षण के रूप में प्रकट करता है। गंभीर मामलों में, संचार संबंधी विकार विकसित होते हैं, जो मांसपेशियों के ऊतकों के अतिवृद्धि से जुड़े होते हैं।
एमवीपी के संभावित परिणाम:
- दिल की तार को अलग करना;
- संक्रामक मूल के अन्तर्हृद्शोथ;
- इस्कीमिक आघात;
- हृदय वाल्व के पत्रक का सख्त होना;
- दिल की धड़कन रुकना;
- मौत।
इस्केमिक स्ट्रोक एमवीपी से हो सकता है
क्या उन्हें प्रोलैप्स के साथ सेना में भर्ती किया जा रहा है?
मित्राल वाल्व विक्षेपण और सेना संगत अवधारणाएं हैं। इसलिए रोग की डिग्री I वाले रोगियों के लिए, शारीरिक गतिविधि पर प्रतिबंध नहीं दिखाया गया है, वे दूसरों के लिए खतरा पैदा नहीं करते हैं।
II डिग्री के साथ, सांस की तकलीफ, थकान, अन्य लक्षणों की उपस्थिति और रिवर्स रक्त प्रवाह की डिग्री को ध्यान में रखा जाता है। कंस्क्रिप्ट को सशर्त रूप से फिट माना जा सकता है। इस तरह के रंगरूट रेडियो तकनीकी सैनिकों में काम करेंगे।
रोग की III डिग्री सैन्य सेवा से छूट का कारण है। लेकिन युवक को ईसीजी, साइकिल एर्गोमेट्री और अन्य तनाव परीक्षणों के परिणामों के साथ अपनी स्थिति की पुष्टि करनी चाहिए।
मुझे किस डॉक्टर के पास जाना चाहिए?
वाल्व विक्षेपण के निदान वाले रोगी को देखा जाना चाहिए। गंभीर मामलों में - संकेत और हस्तक्षेप के दायरे को निर्धारित करने के लिए - कार्डियक सर्जन पर।
इसके अतिरिक्त, यह स्वायत्त शिथिलता के संकेतों के लिए संकेत दिया गया है।
पीएमके का निदान
एक डॉक्टर नियमित जांच के दौरान या रोगी की शिकायतों के आधार पर वाल्व प्रणाली में उल्लंघन का सुझाव दे सकता है। नियुक्ति पर, गुदाभ्रंश के दौरान, चिकित्सक तथाकथित शोर सुनता है। वे तब होते हैं जब रक्त वापस वेंट्रिकल में बह जाता है।
कुछ मामलों में, शोर पैथोलॉजी का संकेत नहीं है, लेकिन अतिरिक्त परीक्षाओं की आवश्यकता होती है।डॉक्टर लिखेंगे:
- कार्डिएक अल्ट्रासाउंड एक सरल और गैर-आक्रामक प्रक्रिया है। आपको वाल्व sagging और regurgitation की डिग्री निर्धारित करने की अनुमति देता है। महत्वपूर्ण ऊतक डिसप्लेसिया के साथ, एक दोष, दाहिने हृदय वाल्व को नुकसान, विकसित हो सकता है।
- एक्स-रे - हृदय के रैखिक आयामों को निर्धारित करने के लिए।
- ईसीजी और हृदय गतिविधि की दैनिक निगरानी - संकुचन की लय में लगातार परिवर्तन निर्धारित करने के लिए।
- साइकिल एर्गोमेट्री - बढ़ी हुई शारीरिक गतिविधि की प्रतिक्रिया की पहचान करने के लिए II और III डिग्री के आगे को बढ़ाव के साथ।
दिल का अल्ट्रासाउंड एमवीपी की डिग्री को प्रकट करने में मदद करता है
निदान करते समय, एक न्यूरोलॉजिस्ट के साथ परामर्श और दिखाया जाता है। परीक्षा के दौरान, हृदय दोष, एंडोकार्डियम और पेरीकार्डियम की सूजन संबंधी बीमारियों, एक जीवाणु प्रकृति के विकृति को बाहर करना आवश्यक है।
आगे को बढ़ाव उपचार
यदि उद्देश्य लक्षण - हृदय गति में परिवर्तन, सांस की तकलीफ, दर्द - रोगी को परेशान नहीं करते हैं, तो दवा या सर्जिकल उपचार का संकेत नहीं दिया जाता है।
दवाओं
चिकित्सा के प्रारंभिक चरण में आगे को बढ़ाव के स्पष्ट संकेतों के साथ, डॉक्टर निम्नलिखित समूहों की दवाएं लिखेंगे:
- शामक - वेलेरियन जड़ का अर्क, फिटोस्ड, पर्सन, नोवो-पासिट।
- कार्डियोट्रॉफ़िक्स - राइबॉक्सिन या पोटेशियम और मैग्नीशियम शतावरी - का एक एंटीरैडमिक प्रभाव होता है और ऑक्सीजन के साथ हृदय के ऊतकों की संतृप्ति में योगदान देता है। विटामिन कॉम्प्लेक्स दिखाए जाते हैं।
- बीटा-ब्लॉकर्स ऐसी दवाएं हैं जो एड्रीनर्जिक रिसेप्टर्स को ब्लॉक करती हैं। इसके कारण, अतालता के दौरान हृदय संकुचन की आवृत्ति और शक्ति कम हो जाती है। कार्डियोलॉजी में, प्रोप्रानोलोल, एटेनोलोल, टेनोलोल का उपयोग किया जाता है। खुराक व्यक्तिगत रूप से चुने जाते हैं और निर्माता द्वारा अनुशंसित लोगों से भिन्न हो सकते हैं। आम साइड इफेक्ट्स में हृदय गति में तेज कमी, रक्तचाप में कमी, पेरेस्टेसिया की उपस्थिति और चरम सीमाओं में ठंडक की भावना शामिल है।
फाइटोसेड एक शामक है
कृत्रिम अंग
सर्जिकल उपचार के संकेत स्पष्ट रूप से वाल्व प्रणाली की अपर्याप्तता हैं, ऊतकों में स्पष्ट रेशेदार परिवर्तन, कैल्सीफिकेशन के क्षेत्रों की उपस्थिति के साथ। इसे निराशा का ऑपरेशन माना जाता है और इसे तभी किया जाता है जब ड्रग थेरेपी असंभव या अप्रभावी हो।
ऑपरेशन की तैयारी के दौरान, बड़बड़ाहट और दिल की आवाज़, अंग के अल्ट्रासाउंड की तीव्रता का आकलन करने के लिए एक ईसीजी, एक्स-रे अध्ययन, फोनोकार्डियोग्राफी की जाती है। निवारक एंटीबायोटिक चिकित्सा का संकेत दिया जाता है।
सर्जरी का उद्देश्य माइट्रल वाल्व को कृत्रिम या प्राकृतिक कृत्रिम अंग से बदलना है। यह एक ब्रॉडबैंड ऑपरेशन है जो मरीज को लाइफ सपोर्ट सिस्टम से जोड़ता है। यह चिकित्सा उपकरणों की स्थापना और स्थापना के समय हृदय को संचार प्रणाली से बाहर करने की अनुमति देता है।
सर्जन ठंडे दिल पर काम करता है। शारीरिक रूप से सही स्थिति में वाल्व के संशोधन और स्थापना के बाद, हृदय कक्षों से हवा को हटा दिया जाता है, ऊतकों को परतों में सुखाया जाता है, और रोगी को कार्डियोपल्मोनरी बाईपास सिस्टम से काट दिया जाता है।
पुनर्वास अवधि लंबी है और 2 से 5 वर्ष तक हो सकती है। कृत्रिम कृत्रिम अंग वाले रोगी घनास्त्रता के जोखिम को कम करने के लिए जीवन भर दवाएं लेते हैं। ऐसे वाल्व के उपयोग की अवधि सीमित होती है और कुछ समय बाद बार-बार सर्जरी की आवश्यकता हो सकती है। कृत्रिम अंग के प्रवाह से हृदय की व्यक्तिगत विशेषताएं संतुष्ट नहीं हो सकती हैं।
लोक उपचार
माइट्रल वाल्व विक्षेपण के उपचार में पारंपरिक चिकित्सा का उपयोग केवल हृदय रोग विशेषज्ञ के परामर्श से किया जाता है। वे बीमारी को ठीक नहीं करेंगे, लेकिन उनका शामक प्रभाव पड़ता है, चिंता के हमलों से राहत मिलती है, और हृदय की मांसपेशियों के ट्राफिज्म में सुधार होता है।
- पुदीने का काढ़ा - फार्मेसियों में पौधों की सामग्री खरीदें, लेकिन आप इसे अपने घर में भी उगा सकते हैं। 5 ग्राम सूखे पत्तों के लिए 300 मिलीलीटर उबलते पानी की आवश्यकता होगी। डालो, 2 घंटे के लिए छोड़ दें। 1 रिसेप्शन के लिए आपको 1 गिलास तैयार शोरबा की आवश्यकता होगी। दिन में 3 बार लें।
- नागफनी, मदरवॉर्ट और हीदर के फूलों का मिश्रण समान अनुपात में उबलते पानी के साथ 1 चम्मच सूखे कच्चे माल प्रति 250 मिलीलीटर की दर से डालें। पूरे दिन में एक गिलास शोरबा छोटे हिस्से में लें।
- सेंट जॉन पौधा काढ़ा - क्लासिक अनुपात - 5 ग्राम संयंत्र सामग्री 250 मिलीलीटर उबलते पानी के लिए। भोजन से 30 मिनट पहले 100 मिलीलीटर दिन में 3 बार लें।
- मदरवॉर्ट जड़ी बूटी - शांत करती है, हृदय गतिविधि को सामान्य करती है। 4 चम्मच कच्चे माल के लिए आपको 1 कप उबलते पानी की आवश्यकता होगी। 15 मिनट के लिए पानी के स्नान में उबाल लें। भोजन से पहले 100 मिलीलीटर दिन में 3 बार लें।
मदरवॉर्ट काढ़ा हृदय गतिविधि को सामान्य करता है
शारीरिक व्यायाम
माइट्रल वाल्व की शिथिलता शारीरिक गतिविधि के लिए एक contraindication नहीं है। मध्यम खेल, सक्रिय खेल, इसके विपरीत, एक बच्चे और एक वयस्क की स्थिति में सुधार करते हैं।
चरण I और II वाला रोगी निम्नलिखित स्थितियों के अभाव में बिना किसी प्रतिबंध के खेल खेल सकता है:
- अतालता के एपिसोड, हृदय गतिविधि की लय में परिवर्तन के कारण चेतना की हानि;
- टैचीकार्डिया, स्पंदन, तनाव परीक्षण या दैनिक ईसीजी निगरानी के दौरान अन्य परिवर्तनों की उपस्थिति;
- रक्त के रिवर्स प्रवाह के साथ माइट्रल अपर्याप्तता;
- थ्रोम्बोम्बोलिज़्म का इतिहास;
- शारीरिक परिश्रम के दौरान समान निदान वाले रिश्तेदार की मृत्यु।
इसे एमवीपी के I और II डिग्री वाले खेलों में जाने की अनुमति है
प्रोलैप्स के 3 डिग्री के साथ, एक प्रशिक्षक के मार्गदर्शन में व्यायाम चिकित्सा को छोड़कर, खेल, स्थिति के सर्जिकल सुधार तक निषिद्ध हैं।
वाल्व प्रोलैप्स गर्भावस्था और योनि प्रसव के लिए एक contraindication नहीं है। लेकिन आपको स्त्री रोग विशेषज्ञ को अपनी स्थिति के बारे में बताना चाहिए।आहार
वाल्वुलर शिथिलता वाले रोगियों के लिए कोई विशिष्ट आहार नहीं है।
- फलियां;
- दलिया;
- बादाम
दलिया मैग्नीशियम से भरपूर होता है
हृदय रोग विशेषज्ञ द्वारा निर्धारित विटामिन कॉम्प्लेक्स लेना अनिवार्य है।
माइट्रल वाल्व प्रोलैप्स की रोकथाम
रोकथाम का मुख्य तरीका निदान रोग प्रक्रिया की वृद्धि को रोकना है। एक हृदय रोग विशेषज्ञ द्वारा गतिशील नियंत्रण दिखाया गया है, नियमित परीक्षाएं - ईसीजी, हृदय का अल्ट्रासाउंड। इस बीमारी के मरीजों का रुमेटोलॉजिस्ट और न्यूरोपैथोलॉजिस्ट द्वारा पालन किया जाना चाहिए।
स्वयं का निदान न करें और ईसीजी या अल्ट्रासाउंड को स्वयं न समझें। परीक्षा प्रोटोकॉल में वाक्यांश "एक एंटीफ़ेज़ है" का अर्थ है कि हृदय के काम में उल्लंघन के कोई संकेत नहीं थे।
माइट्रल वाल्व की संरचना के साथ समस्याओं के कारण प्रोलैप्स होता है, अर्थात् इसका पूर्वकाल पुच्छ। गर्भ में भी परिवर्तन हो सकते हैं दुर्लभ मामलों में, माइट्रल वाल्व वयस्कता में अपने ऊतकों की प्रकृति को बदल देता है। हृदय रोग विशेषज्ञ की देखरेख में इस तरह के विकृति का उपचार सख्ती से किया जाना चाहिए, क्योंकि रोग तेजी से प्रगति कर सकता है और मृत्यु का कारण बन सकता है।
यह रोग ज्यादातर मामलों में संयोजी ऊतक में गंभीर परिवर्तन के रूप में प्रकट होता है। पत्रक बहुत शिथिल हो जाता है और अपना सामान्य स्वर खो देता है। यह हृदय के निलय के प्रत्येक संकुचन के साथ आलिंद गुहा में उभारना शुरू कर देता है। इस वजह से, रक्त का एक छोटा सा हिस्सा वापस बह जाता है, जो इजेक्शन अंश में कमी को भड़काता है।
विचलन की डिग्री का आकलन करने के लिए, हृदय रोग विशेषज्ञ को यह मापना चाहिए कि सामान्य मूल्य से पत्रक के बीच की दूरी कितनी बदल गई है। 1 डिग्री के प्रोलैप्स का निदान उन रोगियों में किया जाता है जिनमें वाल्वों के बीच की दूरी 3-6 मिमी होती है।
इस प्रकार की विकृति लगभग हमेशा बच्चों में पाई जाती है। एक नियम के रूप में, ऐसे मामलों में वे जन्मजात रोग परिवर्तनों के बारे में बात करते हैं। वे पर्याप्त मात्रा में संयोजी ऊतक के निर्माण की अनुमति नहीं देते हैं, जिससे माइट्रल वाल्व लीफलेट्स के आधार में परिवर्तन होता है। आमतौर पर ऐसे मामलों में जीवाओं की स्थिति भी बदल जाती है, जो वाल्व के सामान्य स्वर को बनाए नहीं रख पाती है।
ध्यान! जन्म से पहले ही रोग के विकास के साथ, कन्या भ्रूण जोखिम में हैं। वे आगे बढ़ने के लिए अतिसंवेदनशील होते हैं और स्क्रीनिंग के दौरान अधिक विस्तृत परीक्षा की आवश्यकता होती है।
प्रोलैप्स के कारण
एक मरीज को माइट्रल वाल्व के पूर्वकाल पुच्छ के साथ ग्रेड 1 की समस्या होने के मुख्य कारण इस प्रकार हैं:
- जन्मजात हृदय रोग, आमतौर पर गर्भ में विकास के चरण में निदान किया जाता है;
- स्ट्रेप्टोकोकस के साथ शरीर को नुकसान, जिसके कारण एक गंभीर ऑटोइम्यून प्रतिक्रिया प्रकट होती है, जिससे माइट्रल वाल्व, जोड़ों और अन्य अंगों का कमजोर होना;
- हृदय इस्किमिया का निदान, जिसमें रोग पैपिलरी मांसपेशियों और जीवाओं को नष्ट कर देता है, यदि रोगी को रोधगलन से उकसाया जाता है, तो वाल्व के टूटने का खतरा होता है;
- दिल की चोटें, और उनके पास न केवल एक काटने वाली प्रकृति हो सकती है, बल्कि एक सामान्य झटका भी हो सकता है।
ध्यान! लिंग की परवाह किए बिना किसी भी उम्र में एक्वायर्ड प्रोलैप्स हो सकता है।
ग्रेड 1 आगे को बढ़ाव के लक्षण
विकास के प्रारंभिक चरण में एमवीपी के लक्षण लगभग दर्ज नहीं किए जाते हैं, और रोगियों के एक छोटे प्रतिशत में, रोग तुरंत पैथोलॉजी के एक भी संकेत के बिना दूसरे चरण में चला जाता है। आप छाती के बाईं ओर दर्द से इस रोग का संदेह कर सकते हैं। इसके अलावा, इस तरह के दर्द का कोरोनरी आर्टरी डिजीज से कोई लेना-देना नहीं है।
कुछ मिनटों से लेकर एक दिन तक बेचैनी महसूस की जा सकती है। शारीरिक गतिविधि और जीवनशैली किसी भी तरह से दर्द की तीव्रता को प्रभावित नहीं करती है, लेकिन बढ़ी हुई मनो-भावनात्मक पृष्ठभूमि के कारण उनकी तीव्रता बढ़ सकती है। रोग की अन्य अभिव्यक्तियों में निम्नलिखित शामिल हैं:
- हवा निगलने में परेशानी और गहरी सांस लेने में सक्षम नहीं होना;
- अत्यधिक तेज़ या धीमी हृदय गति;
- एक्सट्रैसिस्टोल के हमले;
- लगातार सिरदर्द जो चक्कर आने का कारण बन सकते हैं;
- बिना किसी कारण के चेतना का नुकसान;
- वायरल और संक्रामक संक्रमण की उपस्थिति के बिना शरीर का तापमान लगातार +37 डिग्री पर रखा जा सकता है।
ध्यान! ग्रेड 1 की पूर्वकाल की दीवार के आगे बढ़ने के विकास के साथ, रोगी वनस्पति-संवहनी डाइस्टोनिया विकसित कर सकता है। इस वजह से, रोगी में वीएसडी के लक्षण दिखाई दे सकते हैं।
ग्रेड 1 आगे को बढ़ाव का निदान
एक सक्षम विशेषज्ञ एनामनेसिस लेने और एक साधारण स्टेथोस्कोप के साथ दिल को सुनने के बाद पैथोलॉजी को पहचानने में सक्षम होगा। इसके बाद, रोगी को अधिक सटीक अध्ययन के लिए भेजा जाना चाहिए, क्योंकि पूर्वकाल पत्रक के आगे बढ़ने के पहले चरण में कोई हृदय बड़बड़ाहट नहीं होती है, और रक्त की रिवर्स इजेक्शन लगभग व्यक्त नहीं होती है।
रोगी को इकोकार्डियोग्राफी करानी चाहिए। यह सभी हृदय वाल्वों के काम की गुणवत्ता का आकलन करने का अवसर प्रदान करेगा। डॉपलर डायग्नोस्टिक्स आपको यह निर्धारित करने की अनुमति देता है कि एट्रियम में रिवर्स इजेक्शन के साथ कितना रक्त लौटाया जाता है। साथ ही, उसी विधि का उपयोग करके रक्त की गति की गति निर्धारित की जाती है।
ध्यान! पारंपरिक ईसीजी परीक्षा कोई परिणाम नहीं देगी, क्योंकि यह हृदय की मांसपेशियों के सामान्य कामकाज से केवल मामूली विचलन दर्ज कर सकती है।
1 डिग्री प्रोलैप्स का उपचार
कभी-कभी डॉक्टर इस बीमारी के निदान के लिए बिल्कुल कोई दवा नहीं लिखते हैं। ऐसे रोगियों के समूह में वे बच्चे शामिल हैं जिन्होंने अभी तक प्रोलैप्स के लक्षण नहीं दिखाए हैं। इसके अलावा, कार्डियोलॉजिस्ट उन्हें शारीरिक गतिविधि में शामिल होने से नहीं रोकता है यदि यह पेशेवर प्रकृति का नहीं है। इस समूह के रोगी केवल एक विशेषज्ञ के पास पंजीकरण कराते हैं और समय-समय पर रोग के पाठ्यक्रम को नियंत्रित करने के लिए अतिरिक्त जांच से गुजरना पड़ता है।
यदि रोग के लक्षण स्पष्ट होते हैं, तो रोगी की स्थिति की गंभीरता को ध्यान में रखते हुए चिकित्सा का चयन किया जाता है। कार्डियोलॉजिस्ट रोगी के इतिहास की सावधानीपूर्वक जांच करता है, सभी लक्षणों के बारे में पूछता है, और साथ ही साथ वनस्पति-संवहनी डाइस्टोनिया का निदान भी कर सकता है। ग्रेड 1 पूर्वकाल माइट्रल वाल्व प्रोलैप्स के उपचार में, निम्न प्रकार की दवाओं का उपयोग किया जाता है:
| एक दवा | मुलाकात | उदाहरण |
|---|---|---|
| शामक | वीएसडी और साथ के लक्षणों का निदान करते समय | वेलेरियन ऑफिसिनैलिस, पेनी एक्सट्रैक्ट, मदरवॉर्ट |
| बीटा अवरोधक | असामान्य हृदय ताल का निदान करते समय | पेनबुटोलोल, टिमोलोल, नेबिवोलोल |
| मायोकार्डियम के पोषण के लिए | इलेक्ट्रोलाइट संतुलन में सुधार करता है | पैनांगिन, राइबॉक्सिन, मैगनेरोट |
| थक्का-रोधी | घनास्त्रता की उपस्थिति या संभावना में | फेनिलिन, हेपरिन |
इसके अतिरिक्त, रोगी को शारीरिक गतिविधि निर्धारित की जाती है जो हृदय को अधिभारित नहीं करेगी। विशेष सेनेटोरियम और अस्पतालों में जटिलताओं के उपचार के निवारक पाठ्यक्रमों से गुजरने की सिफारिश की जाती है, एक्यूपंक्चर और मालिश के पाठ्यक्रम निर्धारित किए जा सकते हैं। स्थिति को कम करने के लिए और एलर्जी की प्रतिक्रिया की अनुपस्थिति में, आप हर्बल दवा सत्र भी आयोजित कर सकते हैं। इसके लिए नागफनी और मदरवॉर्ट के हर्बल मिश्रण का उपयोग करना आवश्यक है।
ध्यान! पहली डिग्री के एमवीपी के लिए उपचार के दौरान, कोई शल्य चिकित्सा हस्तक्षेप नहीं किया जाता है, क्योंकि रोग को रोका जा सकता है और छूट में बनाए रखा जा सकता है।
वीडियो - माइट्रल वाल्व प्रोलैप्स
एमवीपी के उपचार के लिए दवाएं
Peony निकालने
ध्यान देने योग्य चिकित्सीय प्रभाव को प्राप्त करने के लिए, प्रति 100 मिलीलीटर पानी में या शुद्ध रूप में अर्क की 30 बूंदें लेना आवश्यक है। उपाय एक महीने के लिए दिन में तीन बार लिया जाता है। उसके बाद, यदि आवश्यक हो, तो आप उपचार के दौरान दोहरा सकते हैं, लेकिन आपको 10-15 दिनों के लिए ब्रेक लेना होगा। यह ध्यान में रखा जाना चाहिए कि दवा एंटीस्पास्मोडिक्स के प्रभाव को काफी बढ़ाती है। Peony अर्क के एक साथ उपयोग के साथ, एंटीस्पास्मोडिक दवाओं की खुराक को थोड़ा कम किया जाना चाहिए। एक ही समय में दो शामक न लें।
वेलेरियन ऑफिसिनैलिस
यदि दवा के घटकों के लिए कोई व्यक्तिगत असहिष्णुता नहीं है, तो एक छोटी खुराक समायोजन के बाद किसी भी उम्र में हर्बल तैयारी ली जा सकती है। आमतौर पर, एक वयस्क और 12 वर्ष की आयु के बाद के बच्चे को मुख्य भोजन के तुरंत बाद 2-4 गोलियां दी जाती हैं। रोगी की स्थिति के आधार पर दैनिक सेवन की संख्या भिन्न हो सकती है। आमतौर पर इनकी संख्या चार से अधिक नहीं हो सकती। चिकित्सा की अवधि एक महीने है, यदि आवश्यक हो, तो पाठ्यक्रम को छोटा या बढ़ाया जा सकता है।
नेबिवोलोल
दवा विशेष रूप से पुरुषों के लिए संकेतित है, क्योंकि यह पूरी तरह से नपुंसकता को प्रभावित नहीं करती है और सीधा होने के लायक़ कार्य को कम नहीं करती है। आमतौर पर, रोगी को दिन में एक बार 2.5-5 मिलीग्राम सक्रिय पदार्थ निर्धारित किया जाता है। उपाय सुबह नाश्ते के बाद करना बेहतर होता है, जब इसका अवशोषण सबसे अधिक होता है और गैस्ट्रिक जूस सक्रिय पदार्थ को खराब नहीं करेगा। नेबिवोलोल का उपयोग करने के वास्तविक परिणाम उपचार के 7-14 दिनों के बाद ध्यान देने योग्य होंगे। 65 वर्ष की आयु तक पहुंचने वाले मरीजों को 2.5 मिलीग्राम से अधिक सक्रिय पदार्थ की खुराक नहीं लेनी चाहिए। उपचार की अवधि इसकी सफलता पर निर्भर करती है और उपस्थित चिकित्सक द्वारा निर्धारित की जाती है।
पनांगिन
दवा रोगी के शरीर में पोटेशियम और मैग्नीशियम की कमी को जल्दी से बहाल करने में सक्षम है, जिससे उसकी स्थिति में काफी सुधार होगा और हृदय के कामकाज में सुधार होगा। उपाय 1-2 गोलियां दिन में तीन बार लेना आवश्यक है। यदि आवश्यक हो, तो खुराक को अधिकतम तक बढ़ाया जा सकता है और दिन में तीन बार तीन गोलियां बनाई जा सकती हैं।
चिकित्सा की सफलता को ध्यान में रखते हुए, अतिरिक्त परीक्षा के बाद ही पाठ्यक्रम की अवधि और इसकी पुनरावृत्ति निर्धारित की जा सकती है। वृद्धावस्था में, खुराक समायोजन आवश्यक हो सकता है, खासकर जब रोगी को गुर्दे और यकृत की समस्या हो।
फेनिलिन
गुर्दे और यकृत के साथ-साथ किसी भी रक्तस्राव की उपस्थिति में स्पष्ट समस्याओं वाले रोगियों को दवा निर्धारित नहीं की जानी चाहिए। बच्चे के जन्म के बाद, दवा केवल 10 दिनों के बाद निर्धारित की जा सकती है यदि पुन: रक्तस्राव का जोखिम न्यूनतम हो। फेनिलिन के साथ उपचार उपस्थित चिकित्सक की प्रत्यक्ष देखरेख में होना चाहिए, क्योंकि दवा में कई गंभीर contraindications हैं।
चिकित्सा के प्रारंभिक पाठ्यक्रम में, सक्रिय पदार्थ के 0.12 ग्राम को दिन में तीन बार निर्धारित करने की सिफारिश की जाती है। पहले से ही दूसरे दिन, खुराक 0.9 ग्राम तक कम हो जाती है, और दूसरे दिन 0.3 ग्राम हो जाती है। उसके बाद, डॉक्टर को प्रोथ्रोम्बिन की मात्रा निर्धारित करने के लिए एक विश्लेषण करना चाहिए, यदि इसका स्तर 70% के भीतर है, तो उपचार समाप्त हो जाता है।

माइट्रल वाल्व प्रोलैप्स (फलाव या अधूरा बंद होना) एक रोग संबंधी स्थिति है जिसमें वेंट्रिकल और एट्रियम के बीच स्थित वाल्व की शिथिलता होती है। माइट्रल वाल्व प्रोलैप्स, जिसके लक्षण लगभग 20-40% मामलों में किसी भी रूप में अनुपस्थित हो सकते हैं, मुख्य रूप से इस विकृति का आकस्मिक पता लगाने के साथ, इसके बहुमत में बहुत अनुकूल रोग का निदान होता है, जो कि संभावना को बाहर नहीं करता है। कुछ रोगियों में बहुत गंभीर जटिलताओं का विकास ...
सामान्य विवरण
जैसा कि पहले ही उल्लेख किया गया है, माइट्रल वाल्व प्रोलैप्स अक्सर एक गलती से पता चला विकृति बन जाता है, और ज्यादातर मामलों में यह रोगियों के जीवन के लिए कोई खतरा पैदा नहीं करता है। फिर भी, इसकी अपनी विशिष्ट विशेषताएं हैं, और हम इस लेख में उन्हें रेखांकित करने का प्रयास करेंगे।
तो, पहले, आइए देखें कि हृदय वाल्व क्या होता है। जैसा कि आप शायद जानते हैं, हृदय के कार्यों के लिए सबसे उपयुक्त सादृश्य पंप है - यह वह समानता है जिसके साथ हृदय के कार्य में उल्लेख किया जाता है, और यह हृदय का कार्य है जो हृदय के माध्यम से रक्त के संचलन को सुनिश्चित करता है। शरीर ठीक से। इसके लिए संभावनाएं हृदय के कक्षों में उचित दबाव बनाए रखकर निर्धारित की जाती हैं। इसमें ऐसे चार कक्ष होते हैं, ये दो अटरिया और दो निलय होते हैं। हमारे लिए रुचि के वाल्व एक विशेष प्रकार के डैम्पर्स हैं, जो कक्षों के बीच केंद्रित होते हैं। इन वाल्वों के कारण, निर्दिष्ट दबाव नियंत्रित होता है, और आवश्यक दिशा में रक्त प्रवाह की गति में भी सहायता प्रदान की जाती है।
कुल चार ऐसे वाल्व हैं, और उनमें से प्रत्येक की अपनी विशेषताएं और संचालन का सिद्धांत है:
- हृदय कपाट। यह वाल्व बाएं वेंट्रिकल और बाएं आलिंद के बीच स्थित होता है और इसमें दो क्यूप्स (पूर्वकाल और पश्च) होते हैं। माइट्रल वाल्व (अर्थात, इसके फलाव) के पूर्वकाल पुच्छ के प्रोलैप्स का निदान बहुत अधिक बार किया जाता है, तदनुसार, पश्च पुच्छ के आगे को बढ़ाव। वाल्व लीफलेट में से प्रत्येक में पतले धागे होते हैं, जो उनसे जुड़े होते हैं - ये जीवा होते हैं, उनका लगाव, बदले में, पैपिलरी और पैपिलरी मांसपेशियों से बना होता है। इन वाल्वों, थ्रेड्स और मांसपेशियों के संयुक्त कार्य के साथ माइट्रल वाल्व की सामान्य कार्यक्षमता सुनिश्चित करने पर विचार किया जाता है। हृदय के संकुचन से उसमें दबाव में उल्लेखनीय वृद्धि होती है, जो बदले में, पैपिलरी मांसपेशियों और जीवाओं द्वारा रखे गए वाल्वों को खोलना सुनिश्चित करता है।
- ट्राइकसपिड वाल्व (ट्राइकसपिड)। यह वाल्व दाएं वेंट्रिकल और दाएं एट्रियम के बीच स्थित होता है और इसमें तीन क्यूप्स होते हैं।
- फेफड़े के वाल्व। यह वाल्व दाएं वेंट्रिकल और फुफ्फुसीय धमनी के बीच केंद्रित है, इसके कार्य कम हो जाते हैं, विशेष रूप से, दाएं वेंट्रिकल में रक्त की वापसी को रोकने के लिए।
- महाधमनी वॉल्व। महाधमनी और बाएं वेंट्रिकल के बीच स्थित यह वाल्व रक्त को बाएं वेंट्रिकल में लौटने से रोकता है।
हृदय के वाल्वों का सामान्य संचालन इस प्रकार है। बाएं वेंट्रिकल में दो छेद होते हैं। उनमें से एक बाएं आलिंद से संबंधित है (जहां, जैसा कि हमने पहले ही उल्लेख किया है, माइट्रल वाल्व स्थित है), दूसरा महाधमनी (यहां, जैसा कि हमने भी उल्लेख किया है, महाधमनी वाल्व है)। इस प्रकार, रक्त की गति इस प्रकार होती है: पहले - एट्रियम से ओपनिंग माइट्रल वाल्व से वेंट्रिकल तक, फिर - वेंट्रिकल से ओपनिंग एओर्टिक वॉल्व से महाधमनी की ओर। इस प्रक्रिया में माइट्रल वाल्व के बाद के बंद होने से यह सुनिश्चित होता है कि बाएं वेंट्रिकल के वापस आलिंद में सिकुड़ने पर रक्त वापस नहीं आता है, जिसके कारण इस प्रकार केवल महाधमनी की दिशा में गति प्रदान की जाती है। जब महाधमनी वाल्व बंद हो जाता है, तो वेंट्रिकल के विश्राम के समय, हृदय में रक्त की वापसी को रोकने के लिए एक समान बाधा प्रदान की जाती है।
एक समान सिद्धांत फुफ्फुसीय धमनी वाल्व और ट्राइकसपिड वाल्व के कामकाज के लिए प्रासंगिक है। इस तस्वीर के विचार के आधार पर, यह समझा जा सकता है कि वाल्वों के कामकाज की सामान्य प्रक्रिया हृदय क्षेत्रों के माध्यम से रक्त के उचित प्रवाह को सुनिश्चित करती है, और पूरे शरीर में इसके सामान्य परिसंचरण की संभावना को भी निर्धारित करती है।
हमारे लिए रुचि के विकृति विज्ञान के लिए, प्रोलैप्स ही, यह, जैसा कि पहले से ही शुरू में हाइलाइट किया गया था, एक फलाव है। यह इसके बंद होने के समय बनता है, जिसके परिणामस्वरूप वाल्व आवश्यक रूप से कसकर बंद नहीं होते हैं, जिसका अर्थ है कि रक्त की एक निश्चित मात्रा में विपरीत दिशा में लौटने की क्षमता होती है, अर्थात निलय में वेंट्रिकल से बड़े जहाजों या आलिंद में माना जाता है।
तदनुसार, जिस समय बाएं वेंट्रिकल सिकुड़ता है, उस समय माइट्रल वाल्व का आगे बढ़ना इस तथ्य की ओर जाता है कि रक्त न केवल महाधमनी में बहता है, बल्कि बाएं आलिंद में भी जाता है, जहां यह वापस आता है, रक्त की ऐसी वापसी का अपना है परिभाषा - पुनरुत्थान। एट्रियम में वापस लौटे रक्त की मात्रा के आधार पर, इस तरह की वापसी की संबंधित डिग्री, यानी रेगुर्गिटेशन की डिग्री निर्धारित की जाती है। एक नियम के रूप में, पैथोलॉजी जो हमें रूचि देती है, स्वयं माइट्रल वाल्व का आगे बढ़ना, इस वापसी की एक महत्वहीन डिग्री के साथ है, जो बदले में, व्यावहारिक रूप से दिल के काम में गंभीर गड़बड़ी के विकास की संभावना को बाहर करता है और सामान्य सीमा के भीतर राज्य द्वारा निर्धारित किया जाता है। इस बीच, विकल्प को बाहर नहीं किया जाता है जिसमें रिवर्स रक्त प्रवाह मात्रा में काफी बड़ा होता है, जो इसके सुधार की आवश्यकता को निर्धारित करता है, जो इस उद्देश्य के लिए संभावित सर्जिकल हस्तक्षेप भी प्रदान कर सकता है।
माइट्रल वाल्व प्रोलैप्स (एमवीपी) जैसी विकृति की घटनाओं के लिए, निम्नलिखित डेटा उपलब्ध हैं। इस प्रकार, आवृत्ति में वृद्धि उम्र के साथ नोट की जाती है। ज्यादातर एमवीपी का पता 7 से 15 साल के रोगियों की उम्र में होता है। 10 वर्ष से कम उम्र के बच्चों में माइट्रल वाल्व प्रोलैप्स लिंग के संदर्भ में लगभग समान आवृत्ति के साथ मनाया जाता है, जबकि 10 वर्ष की आयु के बाद के बच्चों में, लड़कियों में एमवीपी का अधिक बार निदान किया जाता है - इस मामले में, 2: 1 का अनुपात निर्धारित किया जाता है। .
नवजात शिशुओं में माइट्रल वाल्व प्रोलैप्स अत्यंत दुर्लभ है। संयोजी ऊतक को प्रभावित करने वाले वास्तविक वंशानुगत रोग वाले बच्चों में हृदय प्रकार के एक या किसी अन्य विकृति के साथ एमवीपी की घटना की आवृत्ति के उच्च मूल्य - इस मामले में, इसका पता लगभग 10-23% रोगियों में होता है।
वयस्क आबादी के लिए, यहां एमवीपी की घटना की आवृत्ति औसतन 5-10% निर्धारित की जाती है। ज्यादातर महिलाएं इस विकृति (75% तक) के लिए अतिसंवेदनशील होती हैं, चरम घटना 35 से 40 वर्ष की आयु के बीच होती है।
माइट्रल वाल्व प्रोलैप्स प्राथमिक या माध्यमिक के रूप में प्रकट हो सकता है। प्राथमिक माइट्रल वाल्व प्रोलैप्स पैथोलॉजी की अभिव्यक्ति का मुख्य रूप है, हम इसे अपने लेख के मुख्य भाग में मानेंगे। दूसरे रूप के लिए, जो है माध्यमिक माइट्रल वाल्व प्रोलैप्स, फिर, इस मामले में, पैथोलॉजी को तब माना जाता है जब रोगी के लिए एक और बीमारी प्रासंगिक थी, जो इस प्रकार, इसकी उपस्थिति का आधार बन गई। तो, माध्यमिक प्रोलैप्स कार्डियोमायोपैथी, इस्केमिक हृदय रोग, पैपिलरी मांसपेशियों की शिथिलता, मायोकार्डियल रोधगलन या माइट्रल रिंग के कैल्सीफिकेशन के साथ-साथ सिस्टमिक ल्यूपस एरिथेमेटोसस और कंजेस्टिव हार्ट फेल्योर की पृष्ठभूमि के खिलाफ विकसित होता है।
प्रोलैप्स के प्राथमिक रूप को न केवल एक स्थूल विकृति के रूप में माना जाता है जो हृदय से संबंधित है, बल्कि अक्सर इसे विकृति विज्ञान के रूप में बिल्कुल भी नहीं माना जाता है। फिर भी, माइट्रल वाल्व प्रोलैप्स द्वारा उकसाए गए मायकोस्मेटस परिवर्तन, कुछ मामलों में हृदय संबंधी विकारों के बहुत स्पष्ट रूपों के साथ, चिकित्सीय पहलुओं के संदर्भ में और रोगनिरोधी पहलुओं के संदर्भ में, एमवीपी को उचित ध्यान के बिना नहीं छोड़ सकते।
माइट्रल वाल्व प्रोलैप्स: कारण
ज्यादातर एमवीपी जन्मजात और गैर-खतरनाक (प्राथमिक) है, जिसे हम पहले ही पता लगा चुके हैं, साथ ही रोगी में अन्य विकृति की प्रासंगिकता का परिणाम है। मूल रूप से, एमवीपी के कारण इस तथ्य से जुड़े हैं कि संरचनात्मक विकार जिसमें यह विकृति प्रासंगिक है, जन्मजात है, साथ ही इस तथ्य के साथ कि संयोजी ऊतक, जो हृदय वाल्व का आधार बनाता है, कमजोर होने के अधीन है।
पहला उल्लंघन मुख्यतः वंशानुगत प्रकृति का होता है, जो बच्चे में उसके जन्म के समय से ही विद्यमान होता है। संयोजी ऊतक की कमजोरी के लिए, यह मुख्य रूप से घटना की एक समान (जन्मजात) प्रकृति भी होती है। इस मामले में एमवीपी की ख़ासियत यह है कि संयोजी ऊतक की कमजोरी के कारण, वाल्व पत्रक अधिक आसानी से खिंच जाते हैं, जबकि जीवाएं लंबी होने के अधीन होती हैं। प्रक्रियाओं की ऐसी तस्वीर के परिणामस्वरूप, जब रक्तचाप लागू होता है तो वाल्व का बंद होना वाल्वों के फलाव और उनके ढीले बंद होने के साथ होता है।
जन्मजात एमवीपी के अधिकांश मामलों में, इसका पाठ्यक्रम काफी अनुकूल है, विशेष लक्षणों के साथ नहीं है और गंभीर उपचार की आवश्यकता नहीं है। तदनुसार, इस प्रकार में, विकृति या बीमारी के बजाय प्रोलैप्स को एक सिंड्रोम या शरीर की विशेषता विशेषता के रूप में परिभाषित करना अधिक समीचीन है।
माध्यमिक प्रोलैप्स के लिए, यह अक्सर विकसित होता है और कुछ रोग इसके विकास के लिए "सहायता" के रूप में कार्य करते हैं, इससे इसे अधिग्रहित प्रोलैप्स के रूप में परिभाषित करना संभव हो जाता है। इस मामले में प्रासंगिक रोग जीवा, वाल्व या पैपिलरी मांसपेशियों की संरचना का उल्लंघन करते हैं, हम उन पर थोड़ा और विस्तृत संस्करण में ध्यान देंगे:
- इस्केमिक हृदय रोग, मायोकार्डियल रोधगलन।मायोकार्डियल रोधगलन या इस्केमिक रोग में एमवीपी का विकास बुजुर्गों में होता है, इसका कारण रक्त की आपूर्ति में वास्तविक गड़बड़ी है, विशेष रूप से पैपिलरी मांसपेशियों में, या यह जीवा के टूटने के कारण होता है, जिसके कारण विनियमन वाल्व सुनिश्चित किया जाता है। इस मामले में प्रोलैप्स का पता लगाना, एक नियम के रूप में, हृदय के क्षेत्र में गंभीर दर्द के रोगियों में उपस्थिति के आधार पर होता है, जिसे कमजोरी और सांस की तकलीफ की उपस्थिति के साथ भी जोड़ा जाता है।
- गठिया।आमवाती हृदय रोग (आमवाती हृदय रोग) के आधार पर प्रोलैप्स की उपस्थिति बच्चों के लिए प्रासंगिक है, विशेष रूप से, यह एक भड़काऊ प्रक्रिया के कारण विकसित होती है जो संयोजी ऊतक को प्रभावित करती है, यह ऊतक, बदले में, राग का आधार है और वाल्व पत्रक। अधिकतर, जब तक बच्चे के एमवीपी का पता नहीं चलता, उसे स्कार्लेट ज्वर या टॉन्सिलाइटिस होता है, तब (लगभग दो सप्ताह के बाद) गठिया का एक हमला स्वयं प्रकट होता है (जिसमें जोड़ों की जकड़न, उनमें दर्द, सूजन के रूप में रोग की स्थिति दिखाई देती है, आदि।)।
- छाती का आघात।इस तरह के प्रभाव की पृष्ठभूमि के खिलाफ एमवीपी को इस तथ्य से समझाया जाता है कि यह जीवाओं के टूटने के साथ होता है। यह, बदले में, हम जिस विकृति विज्ञान पर विचार कर रहे हैं, उसके लिए एक प्रतिकूल पाठ्यक्रम निर्धारित करता है, जो विशेष रूप से प्रासंगिक है जब उपचार को एक आवश्यकता के रूप में अनदेखा किया जाता है।
प्राथमिक माइट्रल वाल्व प्रोलैप्स: लक्षण
रोगियों में प्रोलैप्स का यह प्रकार जन्म से होता है। इसकी ख़ासियत इस तथ्य में निहित है कि इसे अक्सर ऐसे विकार के साथ जोड़ा जा सकता है जिसे कई पाठकों को वनस्पति-संवहनी डाइस्टोनिया (या संक्षिप्त वीएसडी) के रूप में जाना जाता है। माइट्रल वाल्व के पतन के वे सभी लक्षण जो एक रोगी अनुभव कर सकते हैं, इसकी अभिव्यक्तियों द्वारा सटीक रूप से समझाया गया है, लेकिन वे मुख्य रूप से आगे को बढ़ाव के लिए जिम्मेदार हैं।
सबसे पहले, रोगी विकसित होते हैं दिल और सीने में दर्द ... एमवीपी के साथ उरोस्थि में दर्द कार्यात्मक है, तदनुसार, यह इंगित करता है कि यह हृदय के काम में किसी भी गड़बड़ी का संकेत नहीं है, और इसलिए यह केंद्रीय तंत्रिका तंत्र के उल्लंघन के कारण होता है। अक्सर, दिल के क्षेत्र में दर्द भावनात्मक ओवरस्ट्रेन या तनाव की पृष्ठभूमि के खिलाफ होता है, कुछ मामलों में, आराम से दर्द की अभिव्यक्ति संभव है।
दर्द की अभिव्यक्ति की प्रकृति दर्द या झुनझुनी है, अभिव्यक्ति की अवधि कुछ सेकंड / मिनट से लेकर कई दिनों तक होती है। दर्द को ट्रिगर करने वाले कारक को निर्धारित करने का प्रयास करते समय, यह ध्यान रखना महत्वपूर्ण है कि विचाराधीन क्षेत्र में माइट्रल वाल्व प्रोलैप्स के साथ दर्द चक्कर आना, सांस की तकलीफ और शारीरिक परिश्रम के दौरान दर्द में वृद्धि के साथ नहीं है। साथ ही, इस मामले में, प्री-सिंकोप नहीं होता है। अन्यथा, सूचीबद्ध लक्षणों की प्रासंगिकता के साथ जो एमवीपी के अनुरूप नहीं हैं, बिना किसी देरी के डॉक्टर से परामर्श करना जरूरी है - केवल वह रोग की स्थिति की प्रकृति को विश्वसनीय रूप से निर्धारित कर सकता है, यह निर्धारित कर सकता है कि यह "झूठा अलार्म" है या इंगित करता है दिल के काम में गंभीर गड़बड़ी और इस दर्द से सीधे संबंधित गंभीर बीमारियों की उपस्थिति।
निम्नलिखित लक्षण जो वीएसडी के लिए प्रासंगिक हैं और वास्तव में, माइट्रल वाल्व प्रोलैप्स के लिए हैं: दिल का "डूबना" , अपने काम में "रुकावट" और हृदय गति में वृद्धि में। सूचीबद्ध संवेदनाएं, ऊपर सूचीबद्ध लक्षणों के समान, हृदय के काम में किसी भी विकृति की अभिव्यक्ति नहीं हैं, बल्कि केवल केंद्रीय तंत्रिका तंत्र की बढ़ी हुई गतिविधि का संकेत देती हैं। हम यह भी ध्यान दें कि इस मामले में, दिल की लय में गड़बड़ी के विभिन्न रूपों, साथ ही चालन की अनुमति है, विशेष रूप से यह वेंट्रिकुलर और एट्रियल एक्सट्रैसिस्टोल, सुप्रावेंट्रिकुलर पैरॉक्सिस्मल टैचीकार्डिया और वेंट्रिकुलर टैचीकार्डिया, एट्रियोवेंट्रिकुलर नाकाबंदी और इंट्रा-एट्रियल हो सकता है। नाकाबंदी।
फिर भी, पहले की तरह, इन राज्यों के भी अपने विचलन हैं। विशेष रूप से, वे इस तथ्य से संबंधित हैं कि माइट्रल वाल्व प्रोलैप्स के साथ दिल की धड़कन और ये अभिव्यक्तियाँ, जो हृदय के स्थिर कार्य से भिन्न होती हैं, किसी भी खतरनाक स्थिति की अभिव्यक्ति नहीं होती हैं यदि वे अचानक प्रकट होती हैं और उसी तरह गायब हो जाती हैं, बिना संयुक्त किए चक्कर आना या चेतना के नुकसान की स्थिति के साथ।
इस बात पर ध्यान दिया जाना चाहिए कि बेहोशी - माइट्रल वाल्व प्रोलैप्स के लिए एक अत्यंत दुर्लभ लक्षण। इसका मुख्य कारण इस मामले में उन स्थितियों के साथ है जिसमें व्यक्ति है या उसके द्वारा अनुभव की गई भावनाओं के साथ। इस प्रकृति से, बेहोशी जल्दी से गुजरती है, यह उन स्थितियों को बदलने के लिए पर्याप्त है जो उन्हें उत्तेजित करती हैं (किसी व्यक्ति को होश में लाएं, उसे ताजी हवा तक पहुंच प्रदान करें, आदि)।
वीएसडी को अन्य लक्षणों की भी विशेषता है, और यह तापमान में वृद्धि (सबफ़ेब्राइल संख्या तक, यानी 37-37.5 डिग्री के भीतर), पेट में दर्द, सिरदर्द, सांस की तकलीफ, प्रेरणा से असंतोष की भावना, थकान में वृद्धि और सामान्य कमजोरी है। , रोगी भी शारीरिक गतिविधि को बर्दाश्त नहीं करते हैं। इसी तरह वीएसडी के वास्तविक निदान वाले अधिकांश रोगियों के लिए, एमवीपी के साथ उनके पास भी मौसमियोपैथी है, क्रमशः, मौसम (अधिक सटीक, इसमें परिवर्तन) अक्सर उनकी भलाई को निर्धारित करने वाला कारक बन जाता है।
माइट्रल वाल्व प्रोलैप्स की तस्वीर में विशेष अभिव्यक्तियों के रूप में, मनोविकृति संबंधी परिवर्तनों पर विचार किया जाता है, जिसमें व्यक्तित्व और विकारों के भावात्मक रूपों का एक संयोजन नोट किया जाता है। सबसे अधिक बार, भावात्मक विकार अवसादग्रस्तता की स्थिति के रूप में प्रकट होते हैं, जिसमें हाइपोकॉन्ड्रिया की प्रबलता होती है (अपने स्वयं के स्वास्थ्य के बारे में चिंता का एक जुनूनी रूप, जिसके खिलाफ रोगी सामान्य रूप से कार्य नहीं कर सकता है, तो गंभीर तनाव विकसित हो सकता है) और अस्थिकरण (बढ़ी हुई) मानसिक और शारीरिक तनाव की आवश्यकता के संबंध में थकान, हानि या क्षमता का कमजोर होना)। व्यक्तित्व विकारों के लिए, वे हिस्टेरॉयड या संवेदनशील लक्षणों की अभिव्यक्ति में शामिल हो सकते हैं, जो कुछ मामलों में मनोरोगियों के विकास की ओर जाता है (चरित्र विकृति, अस्थिर और भावनात्मक लक्षणों के अपर्याप्त विकास के रूप में प्रकट होता है, जिसके खिलाफ अनुकूलन की प्रक्रिया किसी व्यक्ति की उसके आस-पास की स्थितियों के लिए जटिल है। ) या व्यक्तित्व के उच्चारण (किसी व्यक्ति के चरित्र के कुछ लक्षणों की अभिव्यक्ति का एक अत्यधिक स्पष्ट रूप)।
सूचीबद्ध विशेषताओं के अलावा, रोगी त्वचा से जुड़े कुछ परिवर्तन, आंतरिक अंगों के कार्यों और मस्कुलोस्केलेटल सिस्टम को भी दिखा सकते हैं।
अक्सर एमवीपी वाले मरीज भी काया के मामले में कुछ समानताएं दिखाते हैं। तो, इस मामले में विशिष्ट विशेषताएं पतले और लंबे अंग, एक लम्बा चेहरा, उच्च वृद्धि, संयुक्त गतिविधि का एक स्पष्ट रूप से बढ़ा हुआ रूप आदि हैं।
इस विशेषता को देखते हुए कि संयोजी ऊतक tendons, मांसपेशियों और त्वचा में स्थित है, इसमें एक वास्तविक दोष एक बीमार व्यक्ति में दृश्य तीक्ष्णता में कमी का कारण बन सकता है, जिससे स्ट्रैबिस्मस का विकास हो सकता है, और एक अलग प्रकार का परिवर्तन भी हो सकता है, जो होगा हम जिस पैथोलॉजी पर विचार कर रहे हैं, उसके साथ भी जोड़ा जा सकता है।
माध्यमिक माइट्रल वाल्व प्रोलैप्स: लक्षण
माध्यमिक आगे को बढ़ाव, जैसा कि हमने पहले चर्चा की, अधिग्रहित किया जाता है, यह रोगी द्वारा कुछ बीमारियों के हस्तांतरण की पृष्ठभूमि के साथ-साथ छाती के आघात के परिणामस्वरूप होता है।
जब रोगियों को स्कार्लेट ज्वर, टॉन्सिलिटिस, या आमवाती बुखार का एक तीव्र हमला (सहवर्ती एडिमा, दर्द और बड़े जोड़ों की लालिमा के साथ) के बाद एमवीपी का पता लगाया जाता है, तो एक आमवाती जटिलता की संभावना पर विचार किया जाता है, जो तदनुसार, आमवाती कार्डिटिस निर्धारित करता है। यह थकान, चक्कर आना, हृदय गति में वृद्धि, सांस की तकलीफ (यह एक मानक प्रकार की शारीरिक गतिविधि के बाद प्रकट होता है) के रूप में लक्षणों के साथ है। इस मामले में, मरीजों का इलाज अस्पताल की सेटिंग में किया जाता है। यह देखते हुए कि स्ट्रेप्टोकोकस एक्सपोजर की पृष्ठभूमि के खिलाफ हृदय वाल्व की सूजन होती है, उपचार पेनिसिलिन और अन्य समूहों के एंटीबायोटिक्स लेने पर आधारित होता है। इसके अलावा, रोगी की स्थिति के अनुरूप उपचार आहार निर्धारित किया जाता है।
वाल्व अपर्याप्तता के एक स्पष्ट रूप के विकास के साथ, जिसमें दवा उपचार मदद नहीं करता है, वाल्व (प्रोस्थेटिक्स) को बदलने के लिए एक ऑपरेशन किया जाता है।
कोरोनरी धमनी की बीमारी की पृष्ठभूमि के खिलाफ एमवीपी की उपस्थिति में, जो बुजुर्गों के लिए विशेष रूप से प्रासंगिक है, उल्लंघन को पैपिलरी मांसपेशियों को रक्त की आपूर्ति के निम्न स्तर के रूप में माना जाता है, जो तब होता है जब रोग का खुलासा होता है, जो है इस मामले में मुख्य. इस स्थिति में रोगसूचकता में दर्द के स्पष्ट हमलों की उपस्थिति होती है, जो हृदय के क्षेत्र में केंद्रित होती है (उन्हें नाइट्रोग्लिसरीन लेने से समाप्त किया जा सकता है), सांस की तकलीफ भी प्रकट होती है (यह मामूली भार से पहले होती है) और पहले सूचीबद्ध रूपों दिल के काम में गड़बड़ी ("लुप्त होती", "रुकावट" आदि)।
यदि प्रोलैप्स की उपस्थिति रोगी के छाती क्षेत्र में आघात के हस्तांतरण से पहले होती है, तो यह, जैसा कि हमने पहले भी प्रकाश डाला है, पैपिलरी मांसपेशियों या जीवा के टूटने का परिणाम हो सकता है। यहाँ, फिर से, विभिन्न प्रकार के हृदय के काम में "रुकावट" के रूप में रोगसूचकता प्रासंगिक है, सांस की तकलीफ और कमजोरी। खांसी की संभावना को बाहर नहीं किया जाता है, जिसमें रोगी को गुलाबी रंग के झागदार थूक का स्राव होता है, जिसके लिए रोगी को तत्काल चिकित्सा ध्यान देने की आवश्यकता होती है, अन्यथा ऐसी स्थिति का परिणाम घातक हो सकता है।
माइट्रल वाल्व प्रोलैप्स: जटिलताएं
हमने शुरू में ध्यान दिया कि, सामान्य तौर पर, माइट्रल वाल्व प्रोलैप्स को इसके अनुकूल पाठ्यक्रम की विशेषता होती है, जिसमें गंभीर जटिलताएं अत्यंत दुर्लभ होती हैं। फिर भी, उन्हें खारिज नहीं किया जा सकता है, और विशेष रूप से, उनमें से निम्नलिखित विकृति का उल्लेख किया गया है: माइट्रल अपर्याप्तता (तीव्र या जीर्ण रूप), थ्रोम्बोम्बोलिज़्म, बैक्टीरियल एंडोकार्डिटिस, अतालता (जीवन के लिए खतरा), अचानक मृत्यु।
माइट्रल अपर्याप्ततावाल्व पत्रक से कण्डरा फिलामेंट्स की टुकड़ी की पृष्ठभूमि के खिलाफ विकसित होता है, जो इस मामले में तथाकथित "लटकने" वाल्व के सिंड्रोम को निर्धारित करता है। बच्चों में, यह विकृति बहुत कम विकसित होती है, मुख्य रूप से इसकी घटना का कारण कॉर्डल डिजनरेशन के साथ छाती की चोट है। इस मामले में फुफ्फुसीय एडिमा के अचानक विकास के लिए अभिव्यक्तियों का क्लिनिक कम हो जाता है। मरीजों में ऑर्थोपनिया विकसित होता है (जो इस तरह के एक प्रकार में सांस की तकलीफ को निर्धारित करता है, जिसमें रोगी को क्षैतिज स्थिति में मजबूत होने के परिणामस्वरूप बैठने की स्थिति लेने की आवश्यकता होती है), फेफड़ों में स्थिर घरघराहट दिखाई देती है, श्वास बुदबुदाती है। इस विकृति के प्रकट होने के जीर्ण रूप के लिए, यह एक आयु-निर्भर घटना के रूप में कार्य करता है और रोगियों द्वारा 40 वर्ष की आयु के निशान को पार करने के बाद विकसित होता है। वयस्कों में 60% मामलों में माइट्रल अपर्याप्तता प्रोलैप्स के कारण विकसित होती है, मुख्यतः पश्च वाल्व के कारण। अभिव्यक्तियों की प्रकृति बहुत स्पष्ट है, परिश्रम के दौरान सांस की तकलीफ की उपस्थिति के बारे में शिकायतें हैं, सामान्य रूप से शारीरिक प्रदर्शन में कमी है, शारीरिक विकास के मामले में कमजोरी और अंतराल भी प्रासंगिक हैं। अल्ट्रासाउंड का उपयोग आपको इस तरह की अपर्याप्तता की डिग्री को मज़बूती से निर्धारित करने की अनुमति देता है, और इसे खत्म करने की एक विधि के रूप में, वे मुख्य रूप से हृदय (माइट्रल वाल्व प्रतिस्थापन) पर सर्जिकल हस्तक्षेप पर ध्यान केंद्रित करते हैं।
विषय में अतालताएमवीपी की जटिलताओं के संबंध में, इस मामले में उनके पास अभिव्यक्ति का एक बहुत ही स्पष्ट चरित्र हो सकता है, सहवर्ती लक्षण दिल के काम में रुकावट, कमजोरी, चक्कर आना और कभी-कभी - अल्पकालिक बेहोशी हैं।
एमवीपी की जटिलता का एक अत्यंत गंभीर रूप है संक्रामक अन्तर्हृद्शोथ, रोगियों में इसके विकास की आवृत्ति उम्र के साथ बढ़ती जाती है। बैक्टरेरिया की उपस्थिति उन पत्रकों पर रोगज़नक़ के जमाव को निर्धारित करती है जिनमें परिवर्तन हुए हैं, जिसके परिणामस्वरूप भड़काऊ प्रक्रिया का क्लासिक संस्करण बाद में इसमें जीवाणु वनस्पति के गठन के साथ विकसित होता है। संक्रामक एंडोकार्टिटिस की पृष्ठभूमि के खिलाफ, माइट्रल अपर्याप्तता का एक गंभीर रूप विकसित होता है, इसके अलावा, सेरेब्रल वाहिकाओं के पते में थ्रोम्बोम्बोलिज़्म का खतरा बढ़ जाता है, और मायोकार्डियम अक्सर प्रक्रिया में शामिल होता है, जो बाएं के विकास के साथ भी होता है। रोगियों में वेंट्रिकुलर शिथिलता। संक्रामक अन्तर्हृद्शोथ के साथ होने वाले मुख्य लक्षणों में, कमजोरी, बुखार, हृदय गति में वृद्धि, त्वचा का पीलापन, दबाव कम होने की अभिव्यक्ति का एक स्पष्ट रूप है। अक्सर, एमवीपी की यह जटिलता कुछ दंत प्रक्रियाओं (भरने, प्रोस्थेटिक्स, दांत निकालने, आदि) या किसी अन्य प्रकार के सर्जिकल हस्तक्षेप से पहले की पृष्ठभूमि के खिलाफ विकसित होती है। अस्पताल में बिना असफलता के उपचार किया जाता है।
अचानक मृत्यु के लिए, एमवीपी में इसकी घटना की आवृत्ति कई कारकों के प्रभाव से निर्धारित होती है, जिनमें से मुख्य हैं सहवर्ती माइट्रल अपर्याप्तता, वेंट्रिकुलर अतालता, विद्युत अस्थिरता, जो मायोकार्डियम के लिए प्रासंगिक है, आदि। सामान्य तौर पर, अचानक मृत्यु इस घटना में कम जोखिम निर्धारित करती है कि रोगियों में माइट्रल रेगुर्गिटेशन के रूप में कोई विकृति नहीं है (इस मामले में, संकेतकों का अनुपात 2 से 10,000 वर्ष के परिणामों पर विचार करने के ढांचे के भीतर निर्धारित किया जाता है), जबकि इसकी प्रासंगिकता इस जोखिम को 50 -100 गुना बढ़ा देती है।
निदान
एमवीपी का पता लगाना अक्सर संयोग से होता है, और किसी भी उम्र में, जैसा कि पहले ही हाइलाइट किया जा चुका है, दिल के अल्ट्रासाउंड के साथ होता है। माइट्रल वाल्व प्रोलैप्स के निदान में यह विधि सबसे प्रभावी है, क्योंकि इसके उपयोग के कारण, पैथोलॉजी से जुड़े रेगुर्गिटेशन की मात्रा के साथ संयोजन में प्रोलैप्स की एक विशिष्ट डिग्री को अलग करना संभव है।
- ग्रेड 1 माइट्रल वाल्व प्रोलैप्स रोगी के लिए इसकी अभिव्यक्ति के प्रकार के लिए प्रासंगिकता को ऐसे संस्करण में निर्धारित करता है जिसमें वाल्वों का उभार नगण्य है (5 मिलीमीटर के भीतर)।
- माइट्रल वाल्व प्रोलैप्स ग्रेड 2 9 मिलीमीटर से अधिक नहीं के भीतर वाल्वों के उभार की प्रासंगिकता निर्धारित करता है।
- माइट्रल वाल्व प्रोलैप्स ग्रेड 3 10 मिलीमीटर या उससे अधिक के वाल्वों के उभार को इंगित करता है।
यह ध्यान दिया जाना चाहिए कि पैथोलॉजी को डिग्री में विभाजित करने के इस प्रकार में, regurgitation की डिग्री को ध्यान में नहीं रखा जाता है, जिसके कारण अब ये डिग्री रोगी के लिए रोग का निदान के बाद के निर्धारण के लिए आधार नहीं हैं और तदनुसार, के लिए उपचार की नियुक्ति। इस प्रकार, माइट्रल वाल्व अपर्याप्तता की डिग्री regurgitation के आधार पर निर्धारित की जाती है, जो अल्ट्रासाउंड के दौरान सबसे बड़ी सीमा तक परिलक्षित होती है।
दिल की विशेषताओं को निर्धारित करने के लिए अतिरिक्त नैदानिक उपायों के रूप में, एक ईसीजी प्रक्रिया, साथ ही एक होल्टर ईसीजी, निर्धारित किया जा सकता है। ईसीजी के कारण, माइट्रल वाल्व के प्रोलैप्स द्वारा किए गए प्रभाव के आधार पर हृदय के काम के लिए प्रासंगिक परिवर्तनों का अध्ययन करना संभव है, जबकि होल्टर ईसीजी आपको हृदय के काम के लिए प्रासंगिक डेटा रिकॉर्ड करने की अनुमति देता है। 24 घंटे की अवधि। मुख्य रूप से, प्रोलैप्स का जन्मजात रूप क्रमशः हृदय के काम को बाधित नहीं करता है, उनमें कुछ असामान्यताओं की पहचान करने की व्यावहारिक अनुपस्थिति के कारण अतिरिक्त नैदानिक उपायों की कोई विशेष आवश्यकता नहीं है।
इलाज
अक्सर, रोगियों के लिए माइट्रल वाल्व प्रोलैप्स का उपचार आवश्यक नहीं होता है। इसका महत्व उन स्थितियों में माना जाता है जिनमें हृदय की लय काफी परेशान होती है, साथ ही हृदय में दर्द भी होता है। एमवीपी के साथ संयोजन में विक्षिप्त विकारों के गंभीर रूपों की प्रासंगिकता के लिए ट्रैंक्विलाइज़र के उपयोग की आवश्यकता हो सकती है; मांसपेशियों में छूट और ऑटो-ट्रेनिंग के तरीकों पर अलग से विचार किया जाता है।
जीवन के तरीके को बदलने की आवश्यकता पर जोर दिया जाता है (काम / आराम शासन के समय को समायोजित करना, अधिक काम और अधिभार (भावनात्मक, शारीरिक) को छोड़कर, साथ ही उत्पादन और रहने की स्थिति के ढांचे के भीतर नशा)। बालनोलॉजिकल और जलवायु रिसॉर्ट्स, मालिश, एक्यूपंक्चर और जल प्रक्रियाओं की सिफारिश की जाती है। अस्थमा संबंधी विकार मल्टीविटामिन की आवश्यकता को निर्धारित करते हैं। विशेष श्वास अभ्यास के माध्यम से हाइपरवेंटिलेशन सिंड्रोम को समाप्त किया जा सकता है। इसके अलावा, उम्र के साथ एमवीपी की संभावित प्रगति और इसकी पृष्ठभूमि के खिलाफ जटिलताओं के गंभीर रूपों के विकास के कारण एक डॉक्टर की व्यवस्थित यात्रा आवश्यक है।
ड्रग थेरेपी के उपायों को निर्धारित करने के ढांचे के भीतर, उन्हें वीएसडी, मनोचिकित्सा, रोगी में मायोकार्डियल न्यूरोडिस्ट्रॉफी के विकास की रोकथाम और एक जीवाणुरोधी पैमाने की रोकथाम के रूप में जटिलताओं के विकास को रोकने के लिए निर्देशित किया जाता है। संक्रामक अन्तर्हृद्शोथ। दिल के काम में बदलाव के साथ-साथ वाल्वों की एक स्पष्ट शिथिलता सर्जिकल हस्तक्षेप की आवश्यकता को निर्धारित करती है।
एमवीपी हृदय विकास की एक विसंगति है, जो बाएं वेंट्रिकल के संकुचन के समय लीफलेट्स को बाएं आलिंद की गुहा में धकेलने की विशेषता है। इस विकृति में स्पष्ट लक्षण नहीं होते हैं।
चिकित्सा संकेत
विचाराधीन हृदय रोग को अच्छी तरह से समझा नहीं गया है। लेकिन कार्डियोलॉजी के क्षेत्र में वैज्ञानिकों का मानना है कि यह बीमारी मानव जीवन के लिए खतरा नहीं है। एमवीपी क्या है, यह जानने के लिए आपको हृदय के कार्य को समझना होगा। फेफड़ों से ऑक्सीजन के साथ रक्त बाएं आलिंद गुहा और बाएं वेंट्रिकल में प्रवेश करता है। रक्त फिर दाएं आलिंद और संबंधित वेंट्रिकल में प्रवाहित होता है। अग्न्याशय से, कार्बन डाइऑक्साइड वाला रक्त फुफ्फुसीय धमनी में छोड़ा जाता है, जहां यह ऑक्सीजन से समृद्ध होता है।
आम तौर पर, माइट्रल वाल्व अटरिया के प्रवेश द्वार को बंद कर देता है। रिवर्स रक्त बहिर्वाह नहीं देखा जाता है। प्रोलैप्स लीफलेट्स को पूरी तरह से बंद होने से रोकता है, इसलिए सभी रक्त महाधमनी में प्रवेश नहीं करते हैं।
इसका एक भाग वापस ला गुहा में लौट आता है। प्रतिगामी रक्त प्रवाह एक regurgitation प्रक्रिया है। यदि प्रोलैप्स के दौरान विक्षेपण 3 मिमी से अधिक नहीं होता है, तो कोई पुनरुत्थान नहीं होता है।
एमवीपी का निदान करने से पहले, डॉक्टर रोग के विकास की डिग्री निर्धारित करता है। यह regurgitation की ताकत को ध्यान में रखता है। माइट्रल वाल्व प्रोलैप्स ग्रेड 1, 2 और 3 है। यदि रोग की पहली डिग्री का पता लगाया जाता है, तो दो वाल्वों का न्यूनतम विक्षेपण 3 मिमी और अधिकतम 6 मिमी होता है। इस मामले में, रक्त प्रवाह थोड़ा उल्टा होता है, लेकिन रक्त परिसंचरण में कोई रोग परिवर्तन नहीं होता है।
वैज्ञानिकों का मानना है कि ग्रेड 1 एमवीपी आदर्श है, इसलिए कोई उपचार निर्धारित नहीं है। लेकिन रोगी को समय-समय पर हृदय रोग विशेषज्ञ के पास जाने की सलाह दी जाती है। दौड़ना, चलना, तैरना, एरोबिक्स हृदय की मांसपेशियों को मजबूत करने के लिए दिखाया गया है। भारोत्तोलन के खेल में शामिल होना और एक शक्ति मशीन पर व्यायाम करना मना है।
 निदान
निदान दूसरी डिग्री के एमवीपी को 9 मिमी के वाल्वों के अधिकतम विक्षेपण की विशेषता है। नैदानिक अभिव्यक्तियों को खत्म करने के लिए, रोगसूचक दवा चिकित्सा की जाती है। कार्डियोलॉजिस्ट प्रत्येक मामले में व्यक्तिगत रूप से शारीरिक गतिविधि का चयन करता है। यदि फ्लैप 9 मिमी से अधिक झुकते हैं, तो ग्रेड 3 एमवीपी का निदान किया जाता है। रोगी के हृदय में गंभीर संरचनात्मक परिवर्तन होते हैं, जो एमवी विफलता और अतालता को भड़काते हैं। एमके के वाल्व क्यूप्स या प्रोस्थेटिक्स को टांके लगाने के उद्देश्य से एक ऑपरेशन निर्धारित किया जाता है। रोगी को विशेष जिम्नास्टिक सौंपा गया है।
घटना की अवधि को ध्यान में रखते हुए, आगे को बढ़ाव जल्दी और देर से होता है। रोग का प्राथमिक रूप जन्मजात, वंशानुगत या अधिग्रहित उत्पत्ति है। द्वितीयक रूप अन्य हृदय रोगों की पृष्ठभूमि के खिलाफ विकसित होता है और वंशानुगत होता है।
नैदानिक तस्वीर
रोग के पहले 2 डिग्री स्पर्शोन्मुख हैं और एक अनिवार्य चिकित्सा परीक्षा के दौरान संयोग से पता लगाया जाता है। ग्रेड 3 एमवीपी के लिए, लक्षण इस प्रकार हैं:
- अस्वस्थता;
- लंबे समय तक निम्न-श्रेणी का बुखार;
- मजबूत पसीना;
- सुबह और रात सिरदर्द;
- दिल का दर्द;
- लगातार अतालता।
 ईसीजी
ईसीजी ऑस्केल्टेशन की मदद से, डॉक्टर एक दिल की बड़बड़ाहट का पता लगाता है, और एक अल्ट्रासाउंड स्कैन regurgitation का निदान करता है। एमवीपी के लिए, ईसीजी संकेत विशेषता नहीं हैं। जन्मजात आगे को बढ़ाव आनुवंशिकता से जुड़े एक असामान्य फाइबर संरचना की विशेषता है। उसी समय, जीवाओं का क्रमिक विस्तार देखा जाता है। पत्तियाँ कोमल हो जाती हैं। वे आसानी से फ्लेक्स और खिंचाव करते हैं। विचाराधीन घटना का पूर्वानुमान अनुकूल है।
संयोजी ऊतक की सूजन और अध: पतन की पृष्ठभूमि के खिलाफ हृदय का माध्यमिक आगे को बढ़ाव विकसित होता है। सबसे अधिक बार, विसंगति के इस रूप का निदान गुदाभ्रंश के साथ किया जाता है। हार्ट बड़बड़ाहट एक वाल्व के खुलने और बंद होने से जुड़ी है। यदि डॉक्टर को हृदय दोष का संदेह है, तो रोगी को एक अल्ट्रासाउंड स्कैन निर्धारित किया जाता है।
विसंगति का उपचार
एमवीपी के लिए उपचार regurgitation की डिग्री और प्रश्न में विसंगति के विकास के कारण को ध्यान में रखते हुए निर्धारित किया गया है। शामक जल्दी निर्धारित किए जाते हैं। फर्स्ट-डिग्री प्रोलैप्स के उपचार का उद्देश्य बाकी और काम के नियम को सामान्य करना है। तनाव से बचने के लिए रोगी को पर्याप्त नींद लेने की आवश्यकता होती है।
टैचीकार्डिया के लिए बीटा-ब्लॉकर्स (प्रोप्रानोलोल, एटेनोलोल) निर्धारित हैं। यदि एमवीपी के दौरान वीएसडी के लक्षण दिखाई देते हैं, तो रोगी को मैग्नीशियम (मैग्ने-बी6), एडाप्टोजेन्स (जिनसेंग) वाली दवाएं दी जाती हैं। Neurobeks विटामिन से लिया जाता है। डॉक्टर से सलाह लेने के बाद प्रोलैप्स के लिए लोक उपचार लिया जाता है। आप वेलेरियन, मदरवॉर्ट, पुदीना का उपयोग कर सकते हैं। इन औषधीय जड़ी बूटियों से चाय पीने और जलसेक तैयार करने की अनुमति है।
पीएमके के लिए एक प्रभावी लोक उपचार निम्नलिखित है: मदरवॉर्ट, नागफनी, कांटों और हीदर से एकत्रित (प्रत्येक में 1 बड़ा चम्मच), उबलते पानी का 200 मिलीलीटर डाला जाता है। 1 दिन में शोरबा पीने की सलाह दी जाती है। आहार में लाल अंगूर, अखरोट, सूखे खुबानी शामिल हैं। इनमें विटामिन सी, मैग्नीशियम और पोटेशियम होते हैं। गुलाब जामुन में बड़ी मात्रा में विटामिन सी होता है। इस झाड़ी के फलों से चाय बनाई जा सकती है।
संचालन के प्रकार
 कार्डियोलॉजी में ग्रेड 2 एमवीपी का इलाज वॉल्व की क्लिपिंग और प्लास्टिक से किया जा सकता है। चरण 3 और 4 में, वाल्व को बदला जाना चाहिए। कतरन एक लचीली केबल का उपयोग करके की जाती है जिसे ऊरु धमनी में डाला जाता है। डिवाइस वाल्व के बीच में तय किया गया है। यह विपरीत दिशा में रक्त की गति को रोकता है। ऑपरेशन के दौरान नियंत्रण के लिए, एक अल्ट्रासाउंड सेंसर का उपयोग किया जाता है, जिसे पहले अन्नप्रणाली में रखा गया था। हेरफेर सामान्य संज्ञाहरण के तहत किया जाता है। इसके कार्यान्वयन के लिए संकेत:
कार्डियोलॉजी में ग्रेड 2 एमवीपी का इलाज वॉल्व की क्लिपिंग और प्लास्टिक से किया जा सकता है। चरण 3 और 4 में, वाल्व को बदला जाना चाहिए। कतरन एक लचीली केबल का उपयोग करके की जाती है जिसे ऊरु धमनी में डाला जाता है। डिवाइस वाल्व के बीच में तय किया गया है। यह विपरीत दिशा में रक्त की गति को रोकता है। ऑपरेशन के दौरान नियंत्रण के लिए, एक अल्ट्रासाउंड सेंसर का उपयोग किया जाता है, जिसे पहले अन्नप्रणाली में रखा गया था। हेरफेर सामान्य संज्ञाहरण के तहत किया जाता है। इसके कार्यान्वयन के लिए संकेत:
- रक्त बड़ी मात्रा में एलपी में प्रवेश करता है;
- पैपिलरी मांसपेशियों में कोई परिवर्तन नहीं होता है।
ऑपरेशन के फायदों के लिए, विशेषज्ञ एलवी में दबाव में कमी पर विचार करते हैं, कृत्रिम रक्त परिसंचरण के लिए उपकरणों को जोड़ने की कोई आवश्यकता नहीं है, छाती नहीं काटी जाती है, पुनर्वास कई दिनों तक रहता है। लेकिन गंभीर एमवीपी में क्लिपिंग नहीं की जाती है।
लीफलेट्स की थोड़ी विकृति और उन पर कैल्शियम जमा की अनुपस्थिति के साथ, वाल्व का पुनर्निर्माण किया जाता है। ऐसा करने के लिए, एक कार्डियोलॉजिकल सर्जन छाती को विच्छेदित करता है, वाल्वों पर घावों को ठीक करता है और उन्हें समतल करता है। यदि आवश्यक हो, तो टेंडन कॉर्ड को संकीर्ण या छोटा करने के लिए वाल्व में एक सपोर्ट रिंग डाली जाती है। हेरफेर सामान्य संज्ञाहरण के तहत किया जाता है, लेकिन रोगी को एक ऐसी मशीन से जोड़ा जाना चाहिए जो कृत्रिम हृदय की तरह काम करे।
हृदय रोग विशेषज्ञों में इस उपचार के निम्नलिखित लाभ शामिल हैं:
- वाल्व का संरक्षण;
- सर्जरी के बाद कम मृत्यु दर;
- कम जटिलता दर।
एमवी का पुनर्निर्माण महत्वपूर्ण कैल्शियम जमाव के मामले में contraindicated है, मुख्य अंग के अन्य वाल्वों को नुकसान के साथ, पुनरावृत्ति के उच्च जोखिम के साथ।
एमके रिप्लेसमेंट ऑपरेशन
एमवीपी के 3-4 चरणों में माइट्रल वाल्व रिप्लेसमेंट का संकेत दिया जाता है, फेफड़ों में रक्त जमाव, गंभीर एलवी डिसफंक्शन, महत्वपूर्ण कैल्शियम जमा। सर्जन प्रभावित वॉल्व लीफलेट्स को प्रोस्थेसिस से बदल देता है। इस ऑपरेशन के फायदों में शामिल हैं:
- वाल्व में किसी भी उल्लंघन को ठीक करने की क्षमता;
- सर्जरी के बाद रक्त परिसंचरण का तेजी से सामान्यीकरण;
- पीएमके 4 डिग्री को खत्म करता है।
 माइट्रल वाल्व रिप्लेसमेंट
माइट्रल वाल्व रिप्लेसमेंट लेकिन सर्जरी के बाद खराब एलवी संकुचन का खतरा होता है। वाल्व को बदलने के नुकसान, हृदय रोग विशेषज्ञ कृत्रिम अंग (8 वर्ष) की छोटी सेवा जीवन और रक्त के थक्कों के उच्च जोखिम का उल्लेख करते हैं। रोगी की उम्र, एमसी को नुकसान की डिग्री को ध्यान में रखते हुए, उपस्थित चिकित्सक द्वारा ऑपरेशन का प्रकार चुना जाता है।
दिल पर खुले हेरफेर के बाद, रोगी को पहले 24 घंटों के लिए गहन देखभाल में रहने की सलाह दी जाती है, और फिर कार्डियोलॉजी विभाग में 10 दिन। गृह पुनर्वास 1.5 महीने तक रहता है। शरीर को पूरी तरह से ठीक होने में 6 महीने का समय लगेगा।
इस विकृति की जटिलताएं उम्र के साथ विकसित होती हैं। बुजुर्ग रोगियों में खराब रोग का निदान होता है। कार्डियोलॉजिस्ट में प्रोलैप्स की निम्नलिखित गंभीर जटिलताएं शामिल हैं:
- वीएसडी की शिथिलता से जुड़े अतालता;
- एमके की अपर्याप्तता;
- संक्रामक अन्तर्हृद्शोथ और विभिन्न प्रकार के अन्त: शल्यता;
- जीएम रोधगलन।
गर्भवती महिलाओं में विसंगति
 महिलाओं में एमके प्रोलैप्स का अधिक निदान किया जाता है। नियमित जांच के दौरान गर्भवती महिलाओं में इस हृदय रोग का पता चलता है। इस अवधि के दौरान, कार्डियक आउटपुट में वृद्धि और परिधीय संवहनी प्रतिरोध में कमी के कारण प्रोलैप्स कम हो सकता है।
महिलाओं में एमके प्रोलैप्स का अधिक निदान किया जाता है। नियमित जांच के दौरान गर्भवती महिलाओं में इस हृदय रोग का पता चलता है। इस अवधि के दौरान, कार्डियक आउटपुट में वृद्धि और परिधीय संवहनी प्रतिरोध में कमी के कारण प्रोलैप्स कम हो सकता है।
गर्भवती महिलाओं में, प्रोलैप्स अक्सर जटिलताओं के बिना आगे बढ़ता है। लेकिन पैथोलॉजी दिल की लय को बाधित कर सकती है। गर्भवती महिलाओं में एमवीपी जेस्टोसिस के साथ हो सकता है, जो हाइपोक्सिया और भ्रूण के विकास मंदता को भड़काता है। शायद ही, गर्भावस्था के परिणामस्वरूप समय से पहले प्रसव या खराब श्रम हो सकता है।
स्थिति में महिलाओं में एमवीपी के लिए ड्रग थेरेपी रोग के औसत और गंभीर पाठ्यक्रम के साथ की जाती है, जो अतालता और हेमोडायनामिक गड़बड़ी को भड़का सकती है। इस मामले में, 4 सिंड्रोम प्रकट हो सकते हैं:
- रक्तस्रावी।
- मनोरोगी।
यदि एमवीपी वीएसडी के साथ है, तो गर्भवती मां निम्नलिखित लक्षण दिखा सकती है:
- दिल के क्षेत्र में दर्द;
- अतिवातायनता;
- ठंड लगना;
- परेशान जठरांत्र संबंधी मार्ग।
वनस्पति-संवहनी सिंड्रोम माइग्रेन, एडिमा, बर्फीले अंगों, हंस धक्कों की विशेषता है। रक्तस्रावी सिंड्रोम के साथ, खरोंच दिखाई देते हैं, नाक या मसूड़े से रक्तस्राव की चिंता होती है। मनोरोगी सिंड्रोम के साथ एमवीपी भय और चिंता की भावनाओं को भड़काता है। ऐसे में मरीज को खतरा होता है। इसे लगातार देखा जाना चाहिए। थेरेपी एक स्थिर सेटिंग में की जाती है।
यदि गर्भवती एमवीपी 1 डिग्री है, तो उसे प्राकृतिक प्रसव और निम्नलिखित सिफारिशों का पालन दिखाया जाता है:
- आप ठंड और गर्मी में नहीं हो सकते;
- यह लंबे समय तक बैठने के लिए contraindicated है;
- एक झुकी हुई स्थिति में आराम करें।
यदि एक गर्भवती महिला को आगे को बढ़ाव और पुनरुत्थान होता है, तो रोगी को पूरे गर्भावस्था के दौरान हृदय रोग विशेषज्ञ द्वारा निगरानी की जानी चाहिए।
बच्चों में विसंगति
 बच्चों की तुलना में वयस्कों में प्रोलैप्स कम आम है। अध्ययनों से पता चला है कि किशोरों में, लड़कियों में इस बीमारी के विकसित होने की संभावना 2 गुना अधिक होती है। 86% मामलों में, डॉक्टर 1 डिग्री के पूर्वकाल पुच्छ के एमवीपी का पता लगाते हैं। 11.5% युवा रोगियों में डॉक्टर रोग की दूसरी डिग्री का निदान करते हैं। और १०० में से केवल एक बच्चे को ग्रेड ३ और ४ प्रोलैप्स के साथ regurgitation का निदान किया जा सकता है।
बच्चों की तुलना में वयस्कों में प्रोलैप्स कम आम है। अध्ययनों से पता चला है कि किशोरों में, लड़कियों में इस बीमारी के विकसित होने की संभावना 2 गुना अधिक होती है। 86% मामलों में, डॉक्टर 1 डिग्री के पूर्वकाल पुच्छ के एमवीपी का पता लगाते हैं। 11.5% युवा रोगियों में डॉक्टर रोग की दूसरी डिग्री का निदान करते हैं। और १०० में से केवल एक बच्चे को ग्रेड ३ और ४ प्रोलैप्स के साथ regurgitation का निदान किया जा सकता है।
बच्चों में प्रोलैप्स के लक्षण अलग-अलग तरीकों से प्रकट होते हैं। लगभग 30% युवा रोगियों को सीने में दर्द की शिकायत तंग कॉर्ड, भावनाओं और ऑक्सीजन की कमी से होती है। पीसी पर लंबी अवधि बिताने वाले किशोरों को व्यायाम करते समय सांस लेने में तकलीफ की शिकायत होती है।
प्रोलैप्स वाले बच्चे न्यूरोसाइकोलॉजिकल लक्षण (आक्रामकता, तंत्रिका टूटना) दिखा सकते हैं। जब ऐसा क्लिनिक दिखाई देता है, तो इकोकार्डियोग्राफी की जाती है। डायग्नोस्टिक्स की मदद से, डॉक्टर मायोकार्डियम की कार्यात्मक असामान्यताओं को निर्धारित करता है। इकोकार्डियोग्राफी द्वारा प्रोलैप्स के लक्षणों में शामिल हैं:
- माइट्रल वाल्व के पत्रक में 5 मिमी या उससे अधिक की वृद्धि;
- बाएं वेंट्रिकल और एट्रियम में वृद्धि;
- फैला हुआ माइट्रल रिंग।
अतिरिक्त लक्षण
एक्स-रे फुफ्फुसीय चाप के मध्यम उभार को दर्शाता है। एमवीपी और मैग्नीशियम आयन की कमी वाले बच्चे मायोपैथी, फ्लैट पैर से पीड़ित होते हैं। थेरेपी का उद्देश्य छोटे रोगी की रहने की स्थिति को बदलना है। मानसिक तनाव को शारीरिक व्यायाम के साथ वैकल्पिक करना चाहिए। यदि किसी बच्चे के मायोकार्डियम में चयापचय परिवर्तन होते हैं, तो फिजियोथेरेप्यूटिक प्रक्रियाएं (वैद्युतकणसंचलन, गैल्वनीकरण) की जाती हैं। दवाओं से वे लेते हैं:
- Cinnarizine - रक्त microcirculation में सुधार करने के लिए (चिकित्सा 2-3 सप्ताह तक चलती है);
- कार्डियोमेटाबोलाइट्स (एटीपी);
- बीटा अवरोधक;
- एंटीरैडमिक दवाएं;
प्रोलैप्स वाले बच्चों को हृदय रोग विशेषज्ञ के पास पंजीकृत किया जाता है। वर्ष में दो बार से अधिक बार एक परीक्षा से गुजरने की सिफारिश की जाती है। दूसरी डिग्री के एमवीपी वाला बच्चा कम भार के साथ शारीरिक व्यायाम कर सकता है। माइट्रल वाल्व प्रोलैप्स की रोकथाम का उद्देश्य संक्रमण के पुराने फोकस (क्षय, टॉन्सिलिटिस) को साफ करना है। सर्दी का इलाज समय पर करने की सलाह दी जाती है।
वीडियो