Za citiranje: Leonova M.V. Nova in obetavna zdravila, ki blokirajo sistem renin-angiotenzin-aldosteron // BC. Zdravniški pregled. 2013. št. 17. Str. 886
Trenutno velja, da ima renin-angiotenzin-aldosteronski sistem (RAAS) vlogo pri razvoju arterijske hipertenzije (AH) in drugih srčno-žilnih bolezni prevladujoča. V srčno -žilnem kontinuumu je hipertenzija med dejavniki tveganja, glavni patofiziološki mehanizem poškodbe srčno -žilnega sistema pa je angiotenzin II (ATII). ATII je ključna sestavina RAAS - efektorja, ki izvaja vazokonstrikcijo, zadrževanje natrija, aktivacijo simpatičnega živčnega sistema, proliferacijo in hipertrofijo celic, razvoj oksidativnega stresa in vnetje žilne stene.
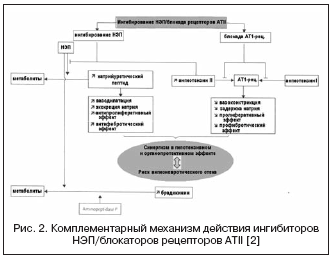
Trenutno sta že razvita in široko uporabljena v klinični praksi dva razreda zdravil, ki blokirata RAAS - zaviralci ACE in blokatorji receptorjev ATII. Farmakološki in klinični učinki teh razredov so različni. ACE je peptidaza iz skupine cinkovih metaloproteinaz, ki presnavlja ATI, AT1-7, bradikinin, snov P in številne druge peptide. Mehanizem delovanja zaviralcev ACE je povezan predvsem s preprečevanjem nastanka ATII, ki spodbuja vazodilatacijo, natriurezo in odpravlja vnetne, proliferativne in druge učinke ATII. Poleg tega zaviralci ACE preprečujejo razgradnjo bradikinina in povečajo njegovo raven. Bradikinin je močan vazodilatator, potencira natriurezo, najpomembnejše pa je, da ima kardioprotektivni učinek (preprečuje hipertrofijo, zmanjšuje ishemično miokardno poškodbo, izboljša koronarno oskrbo s krvjo) in vazoprotektivni učinek, izboljšuje endotelijsko funkcijo. Hkrati je visoka raven bradikinina vzrok za razvoj angioedema, kar je ena od resnih pomanjkljivosti zaviralcev ACE, ki znatno povečajo raven kininov.
Zaviralci ACE ne morejo popolnoma blokirati tvorbe ATII v tkivih. Zdaj je bilo ugotovljeno, da pri njegovi transformaciji v tkivih lahko sodelujejo tudi drugi encimi, ki niso povezani z ACE, predvsem endopeptidaze, za katere delovanje zaviralcev ACE ne velja. Posledično zaviralci ACE ne morejo v celoti odpraviti učinkov ATII, kar je lahko razlog za njihovo nezadostno učinkovitost.
Rešitev tega problema je olajšalo odkritje receptorjev ATII in prvega razreda zdravil, ki selektivno blokirajo receptorje AT1. Skozi receptorje AT1 se uresničijo škodljivi učinki ATII: vazokonstrikcija, izločanje aldosterona, vazopresina, norepinefrina, zadrževanje tekočine, proliferacija gladkih mišičnih celic in kardiomiocitov, aktivacija SAS, pa tudi mehanizem negativne povratne informacije - tvorba renina. Receptorji AT2 opravljajo "koristne" funkcije, kot so vazodilatacijski, popravljalni in regeneracijski procesi, antiproliferativno delovanje, diferenciacija in razvoj embrionalnih tkiv. Klinični učinki zaviralcev receptorjev ATII se posredujejo z odpravo "škodljivih" učinkov ATII na ravni receptorjev AT1, kar zagotavlja popolnejšo blokado škodljivih učinkov ATII in povečanje učinka ATII na receptorje AT2. , ki dopolnjuje vazodilatacijske in antiproliferativne učinke. Zaviralci receptorjev ATII imajo poseben učinek na RAAS brez poseganja v kininski sistem. Pomanjkanje vpliva na aktivnost kininskega sistema na eni strani zmanjšuje resnost neželenih učinkov (kašelj, angioedem), po drugi strani pa zaviralcem receptorjev ATII odvzema pomemben antiishemični in vazoprotektivni učinek, kar jih razlikuje od zaviralcev ACE. Zaradi tega indikacije za uporabo zaviralcev receptorjev ATII v večini primerov ponavljajo indikacije za imenovanje zaviralcev ACE, zaradi česar so alternativna zdravila.
Kljub uvedbi zaviralcev RAAS v razširjeno prakso zdravljenja hipertenzije težave pri izboljšanju izidov in prognozi ostajajo. Ti vključujejo: možnost izboljšanja nadzora krvnega tlaka v populaciji, učinkovitost zdravljenja odporne hipertenzije, možnost nadaljnjega zmanjšanja tveganja za bolezni srca in ožilja.
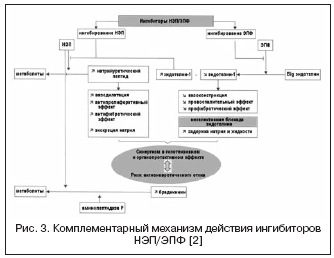
Iskanje novih načinov vpliva na RAAS se aktivno nadaljuje; preučujejo se drugi tesno medsebojno povezani sistemi in razvijajo zdravila z več mehanizmi delovanja, kot so zaviralci ACE in nevtralne endopeptidaze (NEP), encim, ki pretvarja endotelin (EGS), in zaviralci NEP, zaviralci ACE / NEP / EPF.
Zaviralci vazopeptidaze
Poleg znanih ACE vazopeptidaze vključujejo še 2 drugi cinkovi metaloproteinazi - neprilizin (nevtralna endopeptidaza, NEP) in encim, ki pretvarja endotelin, kar je lahko tudi tarča farmakoloških učinkov.
Neprilisin je encim, ki ga proizvaja vaskularni endotel in sodeluje pri razgradnji natriuretičnega peptida, pa tudi bradikinina.
Sistem natriuretičnega peptida predstavljajo tri različne izooblike: atrijski natriuretični peptid (tip A), možganski natriuretični peptid (tip B), ki se sintetizirajo v atriju in miokardu, in endotelijski C-peptid, ki je po svojih bioloških funkcijah endogenih zaviralcev RAAS in endotelina-1 (tabela 1). Kardiovaskularni in ledvični učinki natriuretičnega peptida so znižanje krvnega tlaka zaradi vpliva na žilni tonus in ravnovesje vodno-elektrolitov ter antiproliferativne in antifibrotične učinke na ciljne organe. Po najnovejših podatkih je natriuretični peptidni sistem vključen v presnovno regulacijo: oksidacijo lipidov, nastanek in diferenciacijo adipocitov, aktivacijo adiponektina, izločanje insulina in toleranco ogljikovih hidratov, kar lahko zaščiti pred razvojem presnovnega sindroma.
Do danes je postalo znano, da je razvoj srčno -žilnih bolezni povezan z disregulacijo natriuretičnega peptidnega sistema. Torej pri hipertenziji primanjkuje natriuretičnega peptida, kar vodi v občutljivost na sol in oslabljeno natriurezo; pri kroničnem srčnem popuščanju (CHF) v ozadju pomanjkanja pride do nenormalnosti v delovanju hormonov natriuretičnega peptidnega sistema.
Zato je za povečanje natriuretičnega peptidnega sistema, da bi dosegli dodatne hipotenzivne in zaščitne kardiorenalne učinke, mogoče uporabiti zaviralce NEP. Zaviranje neprilisina vodi v povečanje natriuretičnega, diuretičnega in vazodilatacijskega učinka endogenega natriuretičnega peptida in posledično do znižanja krvnega tlaka. Vendar pa je NEP vključen v razgradnjo drugih vazoaktivnih peptidov, zlasti ATI, ATII in endotelin-1. Zato je ravnovesje učinkov zaviralcev NEP na žilni tonus spremenljivo in je odvisno od razširjenosti zožitvenih in razširjevalnih vplivov. Pri dolgotrajni uporabi je antihipertenzivni učinek zaviralcev neprilisina šibko izražen zaradi kompenzacijske aktivacije tvorbe ATII in endotelina-1.
V zvezi s tem lahko kombinacija učinkov zaviralcev ACE in zaviralcev NEP znatno poveča hemodinamske in antiproliferativne učinke zaradi komplementarnega mehanizma delovanja, ki je privedel do nastanka zdravil z dvojnim mehanizmom delovanja, ki jih združuje ime zaviralci vazopeptidaze (tabela 2, slika 1).
Za znane zaviralce vazopeptidaz je značilna različna stopnja selektivnosti na NEP / ACE: omapatrilat - 8,9: 0,5; fazidoprilat - 5,1: 9,8; sampatrilat - 8,0: 1,2. Posledično so zaviralci vazopeptidaze dobili veliko večje možnosti za doseganje hipotenzivnega učinka, ne glede na aktivnost RAAS in stopnjo zadrževanja natrija ter pri organozaščiti (regresija hipertrofije, albuminurija, vaskularna togost). Najbolj preučen v kliničnih preskušanjih je bil omapatrilat, ki je pokazal večjo hipotenzivno učinkovitost v primerjavi z zaviralci ACE, pri bolnikih s CHF pa je prišlo do povečanja iztisnega deleža in izboljšanja kliničnih rezultatov (študije IMPRESS, OVERTURE), vendar brez prednosti pred zaviralci ACE.
Vendar so v velikih kliničnih preskušanjih z uporabo omapatrilata ugotovili večjo incidenco angioedema v primerjavi z zaviralci ACE. Znano je, da je incidenca angioedema pri uporabi zaviralcev ACE od 0,1 do 0,5% v populaciji, od tega je 20% primerov smrtno nevarnih, kar je povezano z večkratnim povečanjem koncentracij bradikinina in njegovih presnovkov. Rezultati velike multicentrične študije OCTAVE (n = 25 302), ki je bila posebej zasnovana za preučevanje incidence angioedema, so pokazali, da je incidenca tega stranskega učinka med zdravljenjem z omapatrilatom večja kot v skupini z enalaprilom - 2,17% v primerjavi z 0,68% (relativno tveganje 3,4). To je bilo razloženo s povečanim učinkom na raven kinina med sinergistično inhibicijo ACE in NEP, povezano z zaviranjem aminopeptidaze P, ki sodeluje pri razgradnji bradikinina.
Nov dvojni zaviralec vazopeptidaze, ki blokira ACE / NEP, je ilepatril, ki ima večjo afiniteto za ACE v primerjavi z NEP. Pri preučevanju farmakodinamičnih učinkov ilepatrila na učinek na aktivnost RAAS in natriuretičnega peptida pri zdravih prostovoljcih je bilo ugotovljeno, da zdravilo odvisno od odmerka (v odmerkih 5 in 25 mg) in znatno (več kot 88%) zavira ACE v krvni plazmi za več kot 48 ur, ne glede na občutljivost na sol ... Hkrati je zdravilo znatno povečalo aktivnost renina v plazmi za 48 ur in znižalo raven aldosterona. Ti rezultati so pokazali izrazito in dolgotrajnejšo supresijo RAAS, v nasprotju z zaviralcem ACE ramiprilom v odmerku 10 mg, kar je bilo razloženo s pomembnejšim tkivnim učinkom ilepatrila na ACE in večjo afiniteto do ACE ter s primerljivo stopnjo blokade RAAS v primerjavi s kombinacijo 150 mg irbesartana + 10 mg ramiprila. V nasprotju z učinkom na RAAS se je učinek ilepatrila na natriuretični peptid pokazal s kratkotrajnim povečanjem ravni njegovega izločanja v obdobju 4-8 ur po zaužitju odmerka 25 mg, kar kaže na nižjo in šibkejšo afiniteto za NEP in jo razlikuje od omapatrilata. Poleg tega glede stopnje izločanja elektrolitov ni dodatnega natriuretičnega delovanja v primerjavi z ramiprilom ali irbesartanom, zdravilo pa ne, kot drugi zaviralci vazopeptidaz. Največji hipotenzivni učinek se razvije 6-12 ur po jemanju zdravila, znižanje povprečnega krvnega tlaka pa je 5 ± 5 in 10 ± 4 mm Hg. pri nizki in visoki občutljivosti na sol. Glede na farmakokinetične lastnosti je ilepatril predzdravilo z aktivnim presnovkom, ki se hitro tvori z največjo koncentracijo, doseženo po 1-1,5 urah, in se počasi izloča. Trenutno potekajo klinična preskušanja faze III.
Alternativni način dvojnega zatiranja RAAS in NEP predstavlja kombinacija blokade receptorjev ATII in NEP (slika 2). V nasprotju z zaviralci ACE zaviralci receptorjev ATII ne vplivajo na presnovo kinina, zato imajo potencialno manjše tveganje za nastanek zapletov angioedema. Prvo zdravilo, blokator receptorjev ATII z učinkom zaviranja NEP v razmerju 1: 1, je trenutno v kliničnih preskušanjih faze III - LCZ696. Kombinirana molekula zdravila vsebuje valsartan in zaviralec NEP (AHU377) v obliki predzdravila. V veliki študiji pri bolnikih s hipertenzijo (n = 1328) je LCZ696 v odmerkih 200-400 mg pokazal prednost pri hipotenzivnem učinku pred valsartanom v odmerkih 160-320 mg v obliki dodatnega znižanja krvnega tlaka za 5 /3 in 6/3 mm Hg ... ... Antihipertenzivni učinek LCZ696 je spremljalo izrazitejše znižanje pulznega krvnega tlaka: za 2,25 in 3,32 mm Hg. v odmerkih 200 in 400 mg, kar trenutno velja za pozitiven prognostični dejavnik za učinek na togost žilne stene in kardiovaskularne izide. Hkrati je študija nevrohumoralnih biomarkerjev v ozadju zdravljenja z LCZ696 pokazala povečanje ravni natriuretičnega peptida s primerljivo stopnjo povečanja ravni renina in aldosterona v primerjavi z valsartanom. Bolniki s hipertenzijo so dobro prenašali in ni bilo primerov angioedema. Trenutno je študija PARAMOUMT zaključena pri 685 bolnikih s srčnim popuščanjem in nepoškodovano izmetno frakcijo. Rezultati študije so pokazali, da LCZ696 hitreje in izraziteje znižuje raven NT-proBNP (primarna končna točka je označevalec povečane aktivnosti natrijevega uretičnega peptida in slabe prognoze pri CHF) v primerjavi z valsartanom in tudi zmanjšuje velikost levega atrija, kar kaže na regresijo njegovega preoblikovanja ... Študija pri bolnikih s CHF in zmanjšanim iztisnim deležem je v teku (študija PARADIGM-HF).
Zaviralci endotelinskega sistema
Endotelinski sistem ima pomembno vlogo pri uravnavanju žilnega tonusa in regionalnega pretoka krvi. Med tremi znanimi izooblikami je endotelin-1 najaktivnejši. Poleg znanih vazokonstrikcijskih učinkov endotelin stimulira proliferacijo in sintezo zunajceličnega matriksa, zaradi neposrednega učinka na tonus ledvičnih žil pa sodeluje tudi pri uravnavanju homeostaze vodnih elektrolitov. Učinki endotelina se uresničijo z interakcijo s specifičnimi receptorji tipa A in tipa B, katerih funkcije so medsebojno nasprotne: vazokonstrikcija se pojavi prek receptorjev tipa A in vazodilatacija skozi tip B. V zadnjih letih je bilo ugotovljeno, da imajo receptorji tipa B pomembno vlogo pri očistku endotelina-1, tj. ko so ti receptorji blokirani, se receptorsko odvisen očistek endotelina-1 moti in njegova koncentracija se poveča. Poleg tega receptorji tipa B sodelujejo pri uravnavanju ledvičnih učinkov endotelina-1 in vzdrževanju homeostaze vode in elektrolitov, kar je pomembno.
Trenutno je vloga endotelina dokazana pri razvoju številnih bolezni, vklj. AH, CHF, pljučna hipertenzija, kronična ledvična bolezen; prikazuje tesno povezavo med ravnjo endotelina in presnovnim sindromom, endotelno disfunkcijo in aterogenezo. Od devetdesetih let prejšnjega stoletja. poteka iskanje antagonistov endotelinskih receptorjev, primernih za klinično uporabo; že znanih 10 zdravil ("centana") z različno stopnjo selektivnosti do receptorjev tipa A / B. Prvi neselektivni antagonist receptorjev endotelina - bosentan - je v klinični študiji pri bolnikih s hipertenzijo pokazal hipotenzivno učinkovitost, primerljivo z zaviralcem ACE enalaprilom. Nadaljnje študije učinkovitosti uporabe antagonistov endotelina pri hipertenziji so pokazale njihov klinični pomen pri zdravljenju odporne hipertenzije in z visokim kardiovaskularnim tveganjem. Ti podatki so bili pridobljeni v dveh velikih kliničnih preskušanjih, DORADO (n = 379) in DORADO-AS (n = 849), v katerem je bil darusentan dodan trojni kombinirani terapiji pri bolnikih z odporno hipertenzijo. V študiji DORADO so odporno hipertenzijo kombinirali s kronično ledvično boleznijo in proteinurijo pri bolnikih; zaradi dodatka darusentana niso opazili le pomembnega znižanja krvnega tlaka, ampak tudi zmanjšanja izločanja beljakovin. Antiproteinurični učinek antagonistov endotelinskih receptorjev je bil nato potrjen v študiji pri bolnikih z diabetično nefropatijo z uporabo avosentana. Vendar pa v študiji DORADO-AS niso ugotovili nobenih prednosti pri dodatnem znižanju krvnega tlaka pred primerjalnimi zdravili in placebom, kar je bil razlog za prekinitev nadaljnjih študij. Poleg tega so v 4 velikih študijah antagonistov endotelina (bosentan, darusentan, enrasentan) pri bolnikih s CHF prišli do nasprotujočih si rezultatov, kar je bilo razloženo s povečanjem koncentracije endotelina-1. Nadaljnja študija antagonistov endotelinskih receptorjev je bila prekinjena zaradi neželenih učinkov, povezanih z zastajanjem tekočine (periferni edem, preobremenitev volumna). Razvoj teh učinkov je povezan z učinkom antagonistov endotelina na receptorje tipa B, kar je spremenilo iskanje zdravil, ki vplivajo na endotelinski sistem po drugih poteh; in antagonisti endotelinskih receptorjev imajo trenutno le eno indikacijo - zdravljenje pljučne hipertenzije.
Ob upoštevanju velikega pomena endotelinskega sistema pri uravnavanju žilnega tonusa poteka iskanje drugega mehanizma delovanja preko vazopeptidaze - EE, ki sodeluje pri tvorbi aktivnega endotelina -1 (slika 3). Blokiranje EE in kombinacija z zaviranjem NEP omogočata učinkovito zatiranje tvorbe endotelina-1 in povečanje učinkov natrijevega uretičnega peptida. Prednosti dvojnega mehanizma delovanja so po eni strani preprečevanje pomanjkljivosti zaviralcev NEP, povezanih z možno vazokonstrikcijo, posredovano z aktivacijo endotelina, po drugi strani pa natriuretična aktivnost zaviralcev NEP omogoča kompenzacijo zadrževanje tekočine, povezano z neselektivno blokado endotelinskih receptorjev. Daglutril je dvojni zaviralec NEP in EE, ki je v fazi II kliničnih preskušanj. Študije so pokazale izrazite kardioprotektivne učinke zdravila zaradi zmanjšanja preoblikovanja srca in krvnih žil, regresije hipertrofije in fibroze.
Neposredni zaviralci renina
Znano je, da zaviralci ACE in blokatorji receptorjev ATII s povratnim mehanizmom povečajo aktivnost renina, kar je razlog za vse večjo učinkovitost zaviralcev RAAS. Renin je prva stopnja kaskade RAAS; proizvajajo jukstaglomerularne celice ledvic. Renin s pomočjo angiotenzinogena spodbuja nastanek ATII, vazokonstrikcijo in izločanje aldosterona ter uravnava mehanizme povratnih informacij. Zato zaviranje renina omogoča popolnejšo blokado sistema RAAS. Iskanje zaviralcev renina poteka že od sedemdesetih let prejšnjega stoletja; dolgo časa ni bilo mogoče dobiti peroralne oblike zaviralcev renina zaradi njihove nizke biološke uporabnosti v prebavilih (manj kot 2%). Prvi neposredni zaviralec renina, primeren za peroralno uporabo, aliskiren, je bil registriran leta 2007. Aliskiren ima nizko biološko uporabnost (2,6%), dolgo razpolovno dobo (24-40 ur) in izločanje izven ledvic. Farmakodinamika aliskirena je povezana z 80 -odstotnim znižanjem ravni ATII. V kliničnih študijah pri bolnikih s hipertenzijo je aliskiren v odmerkih 150-300 mg / dan zmanjšal SBP za 8,7-13 in 14,1-15,8 mm Hg. DBP-za 7,8-10,3 oziroma 10,3-12,3 mm Hg. ... Hipotenzivni učinek aliskirena so opazili pri različnih podskupinah bolnikov, vključno z bolniki s presnovnim sindromom, debelostjo; po resnosti je bil primerljiv z učinkom zaviralcev ACE, blokatorjev receptorjev ATII, opažen pa je bil aditivni učinek v kombinaciji z valsartanom, hidroklorotiazidom in amlodipinom. Številne klinične študije so pokazale organoprotektivne učinke zdravila: antiproteinurični učinek pri bolnikih z diabetično nefropatijo (študija AVOID, n = 599), regresija hipertrofije levega prekata pri bolnikih s hipertenzijo (študija ALLAY, n = 465). Tako je v študiji AVOID po 3 mesecih zdravljenja z losartanom v odmerku 100 mg / dan in doseganju ciljne ravni krvnega tlaka (<130/80 мм рт.ст.) при компенсированном уровне гликемии (гликированный гемоглобин 8%) больных рандомизировали к приему алискирена в дозах 150-300 мг/сут или плацебо. Отмечено достоверное снижение индекса альбумин/креатинин в моче (первичная конечная точка) на 11% через 3 мес. и на 20% - через 6 мес. в сравнении с группой плацебо. В ночное время экскреция альбумина на фоне приема алискирена снизилась на 18%, а доля пациентов со снижением экскреции альбумина на 50% и более была вдвое большей (24,7% пациентов в группе алискирена против 12,5% в группе плацебо) . Причем нефропротективный эффект алискирена не был связан со снижением АД. Одним из объяснений выявленного нефропротективного эффекта у алискирена авторы считают полученные ранее в экспериментальных исследованиях на моделях диабета данные о способности препарата снижать количество рениновых и прорениновых рецепторов в почках, а также уменьшать профибротические процессы и апоптоз подоцитов, что обеспечивает более выраженный эффект в сравнении с эффектом ингибиторов АПФ . В исследовании ALLAY у пациентов с АГ и увеличением толщины миокарда ЛЖ (более 1,3 см по данным ЭхоКГ) применение алискирена ассоциировалось с одинаковой степенью регресса ИММЛЖ в сравнении с лозартаном и комбинацией алискирена с лозартаном: −5,7±10,6 , −5,4±10,8, −7,9±9,6 г/м2 соответственно. У части пациентов (n=136) проводилось изучение динамики нейрогормонов РААС, и было выявлено достоверное и значительное снижение уровня альдостерона и активности ренина плазмы на фоне применения алискирена или комбинации алискирена с лозартаном, тогда как на фоне применения монотерапии лозартаном эффект влияния на альдостерон отсутствовал, а на активность ренина - был противоположным, что объясняет значимость подавления альдостерона в достижении регресса ГЛЖ.
Poleg tega potekajo številne klinične študije aliskirena pri zdravljenju drugih bolezni srca in ožilja z oceno učinka na prognozo bolnikov: študije ALOFT (n = 320), ASTRONAUT (n = 1639), ATMOSFERA (n = 7000) pri bolnikih s CHF, študija ALTITUDE pri bolnikih s sladkorno boleznijo in visokim kardiovaskularnim tveganjem, študija ASPIRE pri bolnikih s postinfarktnim preoblikovanjem.
Zaključek
Za reševanje problemov preprečevanja bolezni srca in ožilja se nadaljuje razvoj novih zdravil s kompleksnim večkratnim mehanizmom delovanja, ki omogočajo popolnejšo blokado RAAS s kaskado mehanizmov hemodinamske in nevrohumoralne regulacije. Možni učinki takšnih zdravil omogočajo ne le dodaten hipotenzivni učinek, temveč tudi nadzor krvnega tlaka pri bolnikih z visokim tveganjem, vključno z odporno hipertenzijo. Zdravila z več mehanizmi delovanja kažejo prednosti pri izrazitejšem organoprotektivnem učinku, kar bo preprečilo nadaljnje poškodbe srčno -žilnega sistema. Študija prednosti novih zdravil, ki blokirajo RAAS, zahteva nadaljnje raziskave in oceno njihovega vpliva na prognozo bolnikov s hipertenzijo in drugimi srčno -žilnimi boleznimi.


Literatura
1. Campbell D.J. Zaviranje vazopeptidaze: podvojen meč? // Hipertenzija. 2003. letnik. 41. P. 383-389.
2. Laurent S., Schlaich M., Esler M. Nova zdravila, postopki in naprave za hipertenzijo // Lancet. 2012. letnik. 380. str. 591-600.
3. Corti R., Burnett J.C., Rouleau J.L. et al. Zaviralci vazopeptidaze: nov terapevtski koncept pri srčno -žilnih boleznih? // Kroženje. 2001. letnik 104. P. 1856-1862.
4. Mangiafico S., Costello-Boerrigter L.C., Andersen I.A. et al. Zaviranje nevtralne endopeptidaze in natriuretični peptidni sistem: razvijajoča se strategija v kardiovaskularni terapiji // Eur. Heart J. 2012, doi: 10.1093 / eurheartj / ehs262.
5. Rouleau J.L., Pfeffer M.A., Stewart D.J. et al. Primerjava zaviralca vazopeptidaze, omapatrilata in lizinoprila pri toleranci vadbe in obolevnosti pri bolnikih s srčnim popuščanjem: randomizirano preskušanje IMPRESS // Lancet. 2000. letnik 356. P. 615-620.
6. Packer M., Califf R.M., Konstam M.A. et al. Primerjava omapatrilata in enalaprila pri bolnikih s kroničnim srčnim popuščanjem: randomizirano preskušanje koristnosti pri zmanjševanju dogodkov (OVERTURA) Omapatrilat proti enalaprilu // Kroženje. 2002. letnik 106. P. 920-926.
7. Warner K.K., Visconti J.A., Tschampel M.M. Zaviralci receptorjev angiotenzina II pri bolnikih z angioedemom, ki ga povzroča zaviralec ACE // Ann. Farmakoter. 2000. letnik 34. P. 526-528.
8. Kostis J.B., Packer M., Black H.R. et al. Omapatrilat in enalapril pri bolnikih s hipertenzijo: preskus kardiovaskularnega zdravljenja omapatrilata proti enalaprilu (OCTAVE) // Am. J. Hypertens. 2004. letnik. 17. str. 103-111.
9. Azizi M., Bissery A., Peyrard S. et al. Farmakokinetika in farmakodinamika zaviralca vazopeptidaze AVE7688 pri ljudeh // Clin. Pharmacol. Ther. 2006. letnik 79. str. 49-61.
10. Gu J., Noe A., Chandra P. et al. Farmakokinetika in farmakodinamika LCZ696, novega dualaking zaviralca angiotenzinskega receptorja, neprilisina (ARNi) // J. Clin. Pharmacol. 2010. letnik 50. P. 401-414.
11. Ruilope L. M., Dukat A., Buhm M. et al. Zmanjšanje krvnega tlaka z LCZ696, novim dualaking zaviralcem receptorjev angiotenzina II in neprilisinom: randomizirana, dvojno slepa, s placebom nadzorovana, aktivna primerjalna študija // Lancet. 2010. letnik 375. P. 1255-1266.
12. Solomon S. D., Zile M., Pieske B. et al. Zaviralec neprilisinskega receptorja angiotenzina LCZ696 pri srčnem popuščanju z ohranjeno iztisno frakcijo: dvojno slepo randomizirano kontrolirano preskušanje faze 2 // Lancet. 2012. letnik. 380 (9851). Str. 1387-1395.
13. Levin E.R. Endotelini // N. Engl. J. Med. 1995. letnik. 333. P. 356-363.
14. Dhaun N., Goddard J., Kohan D.E. et al. Vloga endotelina-1 pri klinični hipertenziji: 20 let po // Hipertenzija. 2008. letnik 52. P. 452-459.
15. Burnier M., Forni V. Antagonisti receptorjev endotelina: mesto pri obvladovanju esencialne hipertenzije? // Nephrol. Pokliči. Presaditev. 2011.0: 1-4. doi: 10.1093 / ndt / gfr704.
16. Krum H., Viskoper R. J., Lacourciere Y. et al. Učinek antagonista receptorjev endotelina, bosentana, na krvni tlak pri bolnikih z esencialno hipertenzijo. Bosentan Hypertension Investigators // N. Engl. J. Med. 1998. letnik. 338. P. 784-790.
17. Weber M. A., Black H., Bakris G. et al. Selektivni antagonist receptorjev endotelina za znižanje krvnega tlaka pri bolnikih z odporno na zdravljenje hipertenzijo: randomizirano, dvojno slepo, s placebom kontrolirano preskušanje // Lancet. 2009. letnik 374. P. 1423-1431.
18. Bakris G.L., Lindholm L.H., Black H.R. et al. Različni rezultati pri kliničnem in ambulantnem krvnem tlaku: poročilo o preskusu hipertenzije, odporne na darusentan // Hipertenzija. 2010. letnik 56. P. 824-830.
19. Mann J. F., Green D., Jamerson K. et al. Avosentan za odkrito diabetično nefropatijo // J. Am. Soc. Nefrol. 2010. letnik 21. P. 527-535.
20. Kalk P., Sharkovska Y., Kashina E. et al. Encim za pretvorbo endotelina / zaviralec nevtralne endopeptidaze SLV338 preprečuje hipertenzivno preoblikovanje srca na način, neodvisen od krvnega tlaka // Hipertenzija. 2011. letnik 57. str. 755-763.
21. Nussberger J., Wuerzner G., Jensen C. et al. Zatiranje angiotenzina II pri ljudeh z oralno aktivnim zaviralcem renina Aliskirenom (SPP100): primerjava z enalaprilom // Hipertenzija. 2002. letnik 39 (1). P. E1-8.
22. Alreja G., Joseph J. Renin in bolezni srca in ožilja: Izčrpana pot ali nova smer? // World J. Cardiol. 2011. letnik 3 (3). P. 72-83.
23. Ingelfinger J.R. Aliskiren in dvojna terapija pri diabetes mellitusu tipa 2 // N. Engl. J. Med. 2008. letnik 358 (23). P. 2503-2505.
24. Pouleur A. C., Uno H., Prescott M. F., Desai A. (za preiskovalce ALLAY). Zatiranje aldosterona posreduje pri regresiji hipertrofije levega prekata pri bolnikih s hipertenzijo // J. Renin-angiotenzin-aldosteronski sistem. 2011. letnik 12. P. 483-490.
25. Kelly D. J., Zhang Y., Moe G. et al. Aliskiren, nov zaviralec renina, je renoprotektiven v modelu napredne diabetične nefropatije pri podganah // Diabetol. 2007. letnik 50. P. 2398-2404.
Zgodovina študije sistema renin-angiotenzin-aldosteron (RAAS), ki se je izkazala za najuspešnejšo z vidika razvoja pristopov k farmakološki modulaciji njegove dejavnosti, kar omogoča podaljšanje življenja bolnikov s srčno-žilnimi in ledvičnimi boleznimi, se je začelo pred 110 leti. Ko je bil renin identificiran kot prva sestavina. Kasneje je bilo v eksperimentalnih in kliničnih študijah mogoče razjasniti fiziološko vlogo renina in njegov pomen pri uravnavanju aktivnosti RAAS v različnih patoloških stanjih, kar je postalo osnova za razvoj zelo učinkovite terapevtske strategije - neposrednih zaviralcev renina.
Trenutno je prvi neposredni zaviralec recepta renin Rasilez (aliskiren) upravičen tudi v situacijah, ko drugi zaviralci RAAS - zaviralci ACE in ARB niso indicirani ali pa je njihova uporaba otežena zaradi razvoja neželenih učinkov.
Druga okoliščina, ki omogoča računanje na dodatne zmožnosti neposrednih zaviralcev renina pri zaščiti ciljnih organov hipertenzije v primerjavi z drugimi zaviralci RAAS, je, da pri uporabi zdravil, ki blokirajo RAAS na drugih ravneh, v skladu z zakonom negativnih povratnih informacij pride do povečanja koncentracije prorenina in povečanja plazemske aktivnosti renina. Prav ta okoliščina odpravlja pogosto opaženo zmanjšanje učinkovitosti zaviralcev ACE, tudi z vidika njihove sposobnosti zniževanja povišanega krvnega tlaka. V začetku devetdesetih let prejšnjega stoletja, ko številni organoprotektivni učinki zaviralcev ACE niso bili ugotovljeni tako zanesljivo kot danes, se je pokazalo, da se z naraščajočim odmerkom plazemska aktivnost renina in plazemska koncentracija angiotenzina znatno povečata. Skupaj z IaE in ARB lahko tiazidni in zančni diuretiki povzročijo tudi povečanje aktivnosti renina v plazmi.
Aliskiren je postal prvi neposredni zaviralec renina, katerega učinkovitost je bila potrjena v kontroliranih kliničnih preskušanjih faze III z zadostnim trajanjem delovanja in znižanjem povišanega krvnega tlaka tudi v monoterapiji, njegovo imenovanje pa je zdaj mogoče obravnavati kot inovativen pristop k zdravljenje hipertenzije. Primerjali so njegov učinek na plazemsko koncentracijo in aktivnost posameznih sestavin RAAS z zaviralcem ACE in ARB. Izkazalo se je, da aliskiren in enalapril skoraj enako zmanjšujeta plazemsko koncentracijo angiotenzina II, vendar je za razliko od aliskirena jemanje enalaprila povzročilo več kot 15-kratno povečanje aktivnosti renina v krvni plazmi. Sposobnost aliskirena, da prepreči negativne spremembe v ravnovesju aktivnosti komponent RAAS, je bila dokazana tudi v primerjavi z ARB.
Združena analiza klinične študije, ki je vključevala skupaj 8481 bolnikov, ki so prejemali monoterapijo z aliskirenom ali placebom, je pokazala, da je enkratni odmerek aliskirena v odmerku 150 mg / dan. ali 300 mg / dan. povzročil zmanjšanje SBP za 12,5 in 15,2 mm Hg. v primerjavi s 5,9 mmHg znižanjem placebo (R<0,0001). Диастолическое АД снижалось на 10,1 и 11,8 мм рт.ст. соответственно (в группе, принимавшей плацебо – на 6,2 мм рт.ст.; Р < 0,0001). Различий в антигипертензивном эффекте алискирена у мужчин и женщин, а также у лиц старше и моложе 65 лет не выявлено.
Leta 2009 so bili objavljeni rezultati multicentričnega kontroliranega kliničnega preskušanja, v katerem so primerjali učinkovitost aliskirena in hidroklorotiazida pri 1124 bolnikih s hipertenzijo. Po potrebi so tem zdravilom dodali amlodipin. Do konca obdobja monoterapije je postalo jasno, da aliskiren vodi do izrazitejšega znižanja krvnega tlaka kot hidroklorotiazid (-17,4 / -12,2 mm Hg v primerjavi s -14,7 / -10,3 mm Hg; R< 0,001)
Vsebina
Visok krvni tlak lahko vodi do še nevarnejših posledic - razvoja miokardnega infarkta ali bolezni koronarnih arterij. Tiste, ki trpijo zaradi hipertenzije (hipertenzije), mora zdravnik stalno spremljati in se preventivno zdraviti. Za stabilizacijo krvnega tlaka se uporabljajo antihipertenzivi. Izbrani so ob upoštevanju resnosti bolezni in prisotnosti spremljajočih zdravstvenih težav.
Kaj je hipertenzija
Arterijska hipertenzija (AH, esencialna hipertenzija) je ena najpogostejših patologij srčno -žilnega sistema, za katero je značilno stabilno zvišanje krvnega tlaka do 140/90 mm Hg ali več. Glavni simptomi bolezni so:
- , ki nima jasnega odnosa s časom dneva. Bolniki ga opisujejo kot težo v zadnjem delu glave, občutek razpokanja lobanje.
- Srčne bolečine, ki se pojavljajo enako med počitkom in v stresnem stanju.
- Motnje perifernega vida... Zanj je značilen videz tančice, zamegljenost oči, "muhe" pred očmi.
- , otekanje vek ali obraza- dodatni simptomi hipertenzije.
Povišanje ravni krvnega tlaka se razvije pod vplivom dejavnikov zunanjega ali notranjega okolja, ki povzročijo motnje v delovanju vazomotornega, srčno -žilnega sistema in hormonskih mehanizmov, odgovornih za nadzor krvnega tlaka. Zdravniki pripisujejo dedno nagnjenost k primarnim dejavnikom: če je nekdo v družini trpel za hipertenzijo, se tveganje za razvoj pri sorodnikih znatno poveča.
Drug razlog za razvoj bolezni je pogost stres, živčno delo, sedeči način življenja. Strokovnjaki SZO so med številnimi provokativnimi dejavniki opredelili tiste, za katere je verjetneje, da bodo prispevali k razvoju hipertenzije:
- presnovne motnje v telesu in posledično pojav prekomerne telesne teže;
- dolgotrajna depresija, stres, živčni napor, doživete tragedije;
- kraniocerebralna travma - odrgnine, modrice, nesreče, hipotermija;
- kronične bolezni v akutni fazi - ateroskleroza, diabetes mellitus, revmatoidni artritis, protin;
- posledice virusnih in nalezljivih bolezni - meningitis, sinusitis, faringitis;
- starostne spremembe v strukturi krvnih žil;
- nastanek holesterolnih oblog na stenah krvnih žil;
- klimakterično stanje pri ženskah po 40 letih;
- slabe navade - kajenje, uživanje alkohola, nezdrava prehrana.
Zdravljenje
Za uspešno terapijo je pomembno pravočasno diagnosticirati bolezen in ugotoviti vzrok njenega pojava. S pravilno organiziranim režimom zdravljenja se je mogoče izogniti nevarnim zapletom - trombozi, anevrizmi, poslabšanju ali izgubi vida, miokardnemu infarktu, možganski kapi, razvoju odpovedi srca ali ledvic. Če se odkrije rahlo zvišanje krvnega tlaka, bo zdravnik priporočil vzpostavitev pravilne prehrane, več športa in opustitev slabih navad. Arterijsko hipertenzijo druge in tretje stopnje zdravimo z dodatkom terapije z zdravili.
Izbira zdravila se izvede v skladu z anamnezo bolnika. Če ima vnetje prostate, so zaželeni zaviralci alfa. Ljudem s srčnim popuščanjem ali disfunkcijo levega prekata se pogosto predpisujejo zaviralci ACE (zaviralci angiotenzinske konvertaze) in diuretiki. Ob prisotnosti bolečine v predelu srca se lahko predpišejo nitroglicerin ali papazol. Z izbiro zdravila se ukvarja le zdravnik.

Zdravila za visok krvni tlak
Za zvišanje krvnega tlaka je naenkrat odgovornih več mehanizmov, zato nekateri bolniki potrebujejo dve ali več zdravil hkrati, da dosežejo stabilen nadzor krvnega tlaka. Za zmanjšanje števila zaužitih tablet in zmanjšanje tveganja neželenih učinkov so nastali najnovejša generacija zdravil za hipertenzijo. Obstaja le pet skupin antihipertenzivnih zdravil. Razvrstitev se izvaja glede na sestavo in načelo delovanja tablet na telo:
- antagonisti receptorjev angiotenzina 2;
- (diuretiki) zdravila;
- antagonisti kalcija;
- zaviralci beta;
- zaviralci angiotenzinske konvertaze.
Zaviralci beta
To je priljubljena skupina zdravil nove generacije za hipertenzijo, ki so zelo učinkovita in vsestranska. Hipertenzija lahko nastane zaradi učinkov kateholaminov (norepinefrina in adrenalina) na posebne receptorje v srcu - beta -adrenergične receptorje. Zaradi tega učinka se srčna mišica hitreje krči in srce bije hitreje, kar zvišuje krvni tlak. Zaviralci adrenergičnih receptorjev beta ustavijo ta mehanizem in zagotavljajo stalen hipertenzivni učinek.
Prvi blokator beta je bil predstavljen svetu leta 1964, mnogi zdravniki pa so razvoj označili za enega pomembnih dosežkov v medicini. Sčasoma so začeli proizvajati druge izdelke s podobnim načelom delovanja. Nekateri od njih vplivajo na delovanje vseh vrst beta -adrenergičnih receptorjev, drugi - na enega od njih. Glede na to so zaviralci beta običajno razdeljeni v tri skupine:
- Prva generacija ali neselektivna zdravila-blokira receptorje beta-1 in beta-2. Ti vključujejo :, Sotalol, Timolol ,.

- Druga generacija ali selektivna sredstva- blokira delo samo receptorjev beta-1. To skupino predstavljajo: oksprenolol, metoprolol, esmolol, atenolol, betaksolol, doksazosin, kandesartan ,.

- Zdravila tretje generacije z nevrogenimi učinki- vplivajo na uravnavanje žilnega tonusa. Ti vključujejo: klonidin, karvedilol, labetalol, nebivolol,

Diuretiki
Diuretiki so ena najstarejših skupin antihipertenzivnih zdravil. Prvič so ga uporabljali v zgodnjih 50. letih prejšnjega stoletja, vendar diuretiki danes niso izgubili svoje priljubljenosti. Danes so diuretiki za zniževanje krvnega tlaka predpisani v kombinaciji z drugimi zdravili (zaviralci ACE ali sartani).
Diuretiki pomagajo znižati krvni tlak, saj povečajo izločanje soli in tekočine skozi ledvice. Ta učinek na telo vodi do zmanjšanja obremenitve plovil, prispeva k njihovi sprostitvi. Sodobni diuretiki se uporabljajo v zelo majhnih odmerkih, kar ne povzroči pomembnega diuretičnega učinka in iz telesa izpere veliko količino hranil. Antihipertenzivni učinek nastopi 4-6 tednov po začetku zdravljenja.
V farmakologiji obstajajo do štiri vrste diuretikov, vendar se le tri uporabljajo za zdravljenje hipertenzije:
- Tiazidom in tiazidom podobnim- spadajo v sredstva podaljšanega delovanja. Imajo blag učinek in skoraj nimajo kontraindikacij. Pomanjkljivost tiazidov je, da lahko znižajo raven kalija v krvi, zato je treba vsak mesec po začetku jemanja tablet oceniti bolnikovo stanje. Tiazidni diuretiki: hipotiazid, apo-hidro, diklotiazid, Arifon, Indapamid,

- Loopback- so predpisani le, če je diagnosticirana hipertenzivna hipertenzija. Hitro znižujejo krvni tlak, hkrati pa prispevajo k izgubi znatne količine magnezijevih in natrijevih ionov, povečajo koncentracijo sečne kisline v krvi. Zank diuretiki - Diuver, Torasemid, Furosemid.

- Varčevanje s kalijem- se uporabljajo zelo redko, ker povečujejo tveganje za nastanek hiperkalemije. Ti vključujejo: Veroshpiron, Spironolactone, Aldactone.

Sartani
Zaviralci receptorjev angiotenzina 2 so ena najnovejših skupin antihipertenzivnih zdravil. Po mehanizmu delovanja so podobni zaviralcem ACE. Aktivne sestavine sartanov blokirajo zadnjo raven sistema renin-angiotenzin in preprečujejo interakcijo njegovih receptorjev s celicami človeškega telesa. Zaradi tega dela angiotenzin ne zožuje krvnih žil, medtem ko se izločanje vazopresina in aldosterona (hormonov, ki prispevajo k kopičenju tekočine v tkivih) zmanjša.
Vsi sartani delujejo dlje časa, hipotenzivni učinek traja 24 ur. Z rednim vnosom zaviralcev angiotenzina 2 raven krvnega tlaka ne pade pod dovoljene vrednosti. Vredno je vedeti, da to niso hitro delujoče tablete za visok pritisk. Stalno zniževanje krvnega tlaka se začne pojavljati 2-4 tedne po začetku zdravljenja in se poveča za 8 tednov zdravljenja. Seznam sartanov:
- (Dimetikon);
- Olmesartan;
- Fimasartan;
- Valsartan;
- Aldosteron;
- Cardosal.

Zaviralci ACE
To so farmacevtska zdravila, ki so predpisana za visok krvni tlak ob prisotnosti srčnega popuščanja, diabetesa mellitusa in bolezni ledvic. Zaviralci angiotenzinske konvertaze (ACE) spremenijo ravnovesje biološko aktivnih sestavin krvi v korist vazodilatatorjev in s tem znižajo tlak.
Antihipertenzivni učinek zaviralcev ACE se lahko zmanjša ob hkratni uporabi nesteroidnih protivnetnih zdravil. Po kemijski sestavi zaviralce ACE delimo v tri skupine:
- Sulfhidril- veljajo za kratek čas. To so ACE: Zofenopril, Captopril, Lotenzin, Kapoten.

- Karboksil- se razlikujejo v povprečnem trajanju delovanja. Ta skupina vključuje :, Enalapril, Hortil, Quinapril, Perindopril.

- Fosfinil- imajo podaljšan učinek. V to skupino spadajo: Fosinopril, Ramipril, Perindopril.

Zaviralci kalcija
Drugo ime teh zdravil so zaviralci kalcijevih kanalov. Ta skupina se uporablja predvsem pri kompleksnem zdravljenju hipertenzije. Primerni so za tiste bolnike, ki imajo veliko kontraindikacij za uporabo drugih zdravil za hipertenzijo nove generacije. Zaviralci kalcija se lahko predpisujejo nosečnicam, starejšim in bolnikom s srčnim popuščanjem.
Glavno načelo delovanja zaviralcev kalcijevih kanalov je vazodilatacija z ustvarjanjem ovir za prodor kalcijevih ionov v mišične celice. Zaviralce običajno razdelimo v tri skupine: nifedipin (dihidropiridini), diltiazem (benzotiazepini), verapamil (fenilalkilamini). Za znižanje krvnega tlaka je pogosto predpisana skupina nifedipina. Zdravila, ki jih vsebuje, so razdeljena na podvrste:
- Prva generacija- Calcigard retard, Kordaflex retard, Nifecard, Nifedipin.

- Orodja druge generacije-, Nicardipine, Plendil.

- Zdravila tretjega razreda-, Amlovas, Kalchek, Norvask.

- Četrta generacija- Tsilnidipin, Duocard (zelo redko predpisan za hipertenzijo).
Zdravila za krvni tlak zadnje generacije
Večina predstavnikov zgornjega seznama je na voljo v obliki tablet za peroralno uporabo. Edina izjema je en zaviralec beta - Labetalol, ki pride na police v obliki praška ali raztopine za intravensko dajanje. Obstajajo tudi druga zdravila v obliki injekcij (na primer natrijev nitroprusid, nitrati), ki pa ne spadajo v kategorijo sodobnih zdravil in se uporabljajo izključno za odpravo hipertenzivne krize.
Sodobna zdravila za tlak v tabletah bodo pomagala znebiti ne le sprememb krvnega tlaka, ampak tudi izboljšati delovanje srčno -žilnega sistema, centralnega živčnega sistema in ledvic. Druge prednosti novih zdravil:
- Za razliko od sistemskih zdravil lahko sodobne tablete za hipertenzijo zmanjšajo hipertrofijo levega prekata.
- Imajo selektiven učinek na telo, zaradi česar jih starejši ljudje dobro prenašajo.
- Ne zmanjšujejo učinkovitosti in spolne aktivnosti bolnikov.
- So nežni do živčnega sistema. Številni izdelki vsebujejo benzodiazepin, ki pomaga pri boju proti depresiji, stresu in živčnim motnjam.

Zaviralci kalcijevih kanalov
Calcigard retard je novo zdravilo za hipertenzijo s počasnim sproščanjem. Zdravilo ima visoko lipofilnost, zaradi česar ima dolgotrajen učinek. Aktivna sestavina tablet je nifedipin. Pomožne komponente - škrob, magnezijev stearat, natrijev lavril sulfat, polietilen glikol, stearinska kislina.
Calcigard retard deluje zelo blago, zato se lahko uporablja za trajno zdravljenje hipertenzije s stabilno angino pektoris, Raynaudovo boleznijo. Farmakološke lastnosti tablet so v počasnem širjenju krvnih žil, zaradi česar ima Calcigard manj stranskih učinkov kot čisti nifedipin. Med negativnimi reakcijami je možen pojav:
- tahikardija;
- periferni edem;
- glavobol;
- omotica;
- zaspanost;
- slabost;
- zaprtje;
- alergijska reakcija;
- mialgija;
- hiperglikemija.
Calcigard retard se jemlje peroralno med obrokom ali po njem, povprečni odmerek je 1 tableta 2 -krat na dan. Med nosečnostjo je to zdravilo predpisano previdno. Strogo prepovedano je zdravljenje s tabletami, če:
- preobčutljivost za nifedipin;
- arterijska hipotenzija;
- propad;
- nestabilna angina;
- hudo srčno popuščanje;
- akutna faza miokardnega infarkta;
- huda aortna stenoza.

Zaviralci angiotenzinske konvertaze
Presenetljiv predstavnik te skupine je zdravilo Diroton. Zdravilo za hipertenzijo nove generacije je primerno tudi za zdravljenje bolnikov, pri katerih je visok krvni tlak v kombinaciji z jetrnimi boleznimi, zdravilo ima najmanj kontraindikacij in stranskih učinkov. Zdravilna učinkovina zdravila Diroton je lizinopril. Pomožne komponente - magnezijev stearat, smukec, koruzni škrob, kalcijev hidrogenfosfat dihidrat, manitol.
Orodje ima podaljšan učinek, zato ga je treba jemati enkrat na dan zjutraj pred ali po obroku. Glavne indikacije za uporabo so:
- arterijska hipertenzija (za monoterapijo ali kombinirano zdravljenje);
- kronično srčno popuščanje;
- akutni miokardni infarkt;
- nefropatija, povezana s sladkorno boleznijo.
Diroton je treba previdno kombinirati z diuretiki, ki vsebujejo kalij, in nadomestki soli. Kategorične kontraindikacije: angioedem v anamnezi, starost do 18 let, preobčutljivost za sestavine tablet, dedni Quinckejev edem. Neželeni učinki lahko vključujejo:
- omotica;
- glavobol;
- šibkost;
- driska;
- slabost z bruhanjem;
- hipotenzija;
- bolečina v prsnem košu;
- kožni izpuščaj.

Zaviralci beta
Eden od predstavnikov te skupine je sodobno zdravilo za pritisk nove generacije Labetalol. Zdravilo spada med hibridne blokatorje, hkrati deluje na beta in alfa receptorje. Labetalol se uporablja za trajno zdravljenje hipertenzije, feokromocitoma, preeklampsije in za lajšanje hipertenzivne krize. Za razliko od selektivnih zdravil nove generacije zagotavlja takojšen antihipertenzivni učinek. Način odmerjanja in trajanje zdravljenja sta izbrana posamično. Povprečni odmerek je 100 mg 2-3 krat na dan z obroki.

Nebivolol lahko ločimo od nove generacije selektivnih zdravil za hipertenzijo. Na voljo v obliki tablet, prevlečenih z raztapljajočo se lupino. Poleg antihipertenzivnega učinka ima zdravilo vazodilatacijske lastnosti s povečanjem proizvodnje dušikovega oksida v stenah krvnih žil. Nebivolol se jemlje peroralno, 5 mg enkrat na dan, s hrano ali brez nje. Zdravilo ne poveča ravni glukoze in lipidov, praktično ne vpliva na srčni utrip.

Vsi zaviralci adrenergičnih receptorjev beta so previdno predpisani bolnikom s sladkorno boleznijo, miastenijo gravis, bradikardijo in nizkim krvnim tlakom. Kategorične kontraindikacije - bronhialna astma, obstruktivna pljučna bolezen, hude obliteracijske bolezni krvnih arterij, nestabilno srčno popuščanje, atrioventrikularni blok 2 in 3 stopinje. Lahko opazimo neželene učinke:
- glavobol;
- nespečnost (zaradi nezadostne proizvodnje melatonina);
- erektilna disfunkcija;
- bronhospazem;
- dispeptični simptomi;
- povečana utrujenost;
- oteklina.
Zaviralci receptorjev angiotenzina 2
- tipičen predstavnik skupine sartana. Zdravilo se proizvaja v obliki okroglih tablet bele ali skoraj bele barve. Zdravilna učinkovina je azilsartan medoksomil kalij. Kot pomožne komponente v sestavi zdravila so prisotni: manitol, natrijev hidroksid, hiproloza, mikrokristalna celuloza, fumarna kislina, magnezijev stearat.
Antihipertenzivni učinek azilsartana se razvije v prvih dneh in doseže najvišjo stopnjo terapevtskega delovanja 30 dni po začetku zdravljenja. Znižanje krvnega tlaka se pojavi nekaj ur po zaužitju enkratnega odmerka in traja ves dan. Tablete lahko vzamete kadar koli v dnevu, tudi na tešče. Priporočeni začetni odmerek je 40 mg.
Previdno je zdravilo predpisano za aritmije, hudo kronično srčno, jetrno ali ledvično odpoved, z obojestransko stenozo ledvične arterije pri bolnikih, starejših od 75 let. Absolutne kontraindikacije vključujejo:
- nosečnost;
- individualna nestrpnost do sestavin;
- starost do 18 let;
- sladkorna bolezen;
- hude okvare jeter.
Zdravilo Edarbi je predpisano za zdravljenje esencialne hipertenzije. Bolniki dobro prenašajo zdravilo, v redkih primerih pa se lahko pojavijo neželeni učinki:
- kardiopalmus;
- omotica;
- driska;
- izpuščaj;
- povečana utrujenost;
- otekanje mehkih tkiv;
- izrazito znižanje krvnega tlaka;
- povečana aktivnost kreatin kinaze;
- angioedem.

Neposredni zaviralci renina
Aliskiren je malo znano zdravilo nove generacije za hipertenzijo. Zdravilo spada v selektivne zaviralce renina z izrazito aktivnostjo. Aliskiren zavira interakcijo renina z angiotenzinogenom prve in druge skupine, zaradi česar opazimo znižanje krvnega tlaka. Zdravilo se nikoli ne uporablja za monoterapijo, ampak le kot podporno sredstvo pri zdravljenju hude hipertenzije.
Aliskiren je previdno predpisan v primeru stenoze ledvične arterije, sladkorne bolezni po presaditvi ledvice. Strogo prepovedano je uporabljati to zdravilo nove generacije za ljudi s preobčutljivostjo na sestavo, s hudo odpovedjo jeter, z nefrotskim sindromom, nosečnostjo ali dojenjem, otroke, mlajše od 18 let. Seznam neželenih učinkov vključuje:
- suh kašelj;
- kožni izpuščaj;
- driska;
- povečana raven kalija;
- glavobol.

Cena
Vsa zdravila lahko kupite v lekarni, spletni trgovini ali naročite prek kataloga pri uradnem proizvajalcu. Stroški zdravil za srčni tlak bodo odvisni od vaše regije stalnega prebivališča, države izvora in cen lekarn. Približne cene antihipertenzivnih zdravil v Moskvi:
|
Ime nove generacije zdravil |
Približni stroški, rubljev |
|
Zaviralci ACE: |
|
|
Parnavel |
|
|
Monopril |
|
|
Renipril |
|
|
Amprilan |
|
|
Zokardis |
|
|
Zaviralci kalcijevih kanalov: |
|
|
Kordafen |
|
|
Zaviralci receptorjev angiotenzina 2: |
|
|
Valsacor |
|
|
Prepričan |
|
Kako izbrati novo generacijo zdravil za hipertenzijo
Pacientovo aktivno sodelovanje v procesu zdravljenja znatno poveča možnosti za ozdravitev, še posebej, če oseba razume, katera zdravila so mu predpisana, kako delujejo, zakaj je treba jemati tablete. Pristojno zdravljenje mora nujno potekati pod nadzorom zdravnika, prav tako se mora ukvarjati z izbiro najboljšega zdravila za pritisk nove generacije. Ne smete poslušati, kaj govorijo vaši sosedje, ali pa se v celoti zanašati na ocene uporabnikov na svetovnem spletu. Samozdravljenje lahko ne le poslabša položaj, ampak tudi privede do razvoja hudih zapletov.
Brez stranskih učinkov
Ni zdravil nove generacije za hipertenzijo, ki v navodilih za uporabo nimajo seznama stranskih učinkov. Treba je razumeti, da vsi bolniki tudi po jemanju močnih zdravil ne smejo doživeti negativnih reakcij. Če se kljub temu odločite, da boste telo čim bolj zaščitili pred pojavom stranskih učinkov, bodite pozorni na zdravila rastlinskega izvora, vendar od njih ne smete pričakovati takojšnjega rezultata.
V medicinski praksi se homeopatska zdravila predpisujejo le s kompleksnim zdravljenjem kot biološko aktivna prehranska dopolnila. Nekateri od njih imajo poleg sposobnosti zniževanja krvnega tlaka še številne druge uporabne lastnosti: spodbujajo imunski sistem, čistijo telo toksinov in toksinov ter so sposobni razredčiti krvne strdke. Priljubljena homeopatska zdravila vključujejo:
- Hiperstabilna;
- Golubitox;
- Karto karta;
- Normolife (Normalif).

Hitro delujoče tablete
Z ostrimi skoki krvnega tlaka se obremenitev srca in ožilja večkrat poveča, prihaja do nezadostnega pretoka kisika in krvi v tkiva notranjih organov, zaradi česar se bolnikovo stanje poslabša. Preprosta zdravila bodo pripomogla k pomiritvi - tinktura baldrijana, matičnjak. Za normalizacijo krvnega tlaka se uporabljajo naslednja hitro delujoča zdravila nove generacije:
- Kaptropil;

Šibke tablete
Ta skupina zdravil vključuje zdravila, ki se lahko postopoma kopičijo v telesu in začnejo aktivno delovati nekaj časa po začetku zdravljenja. Od diuretikov šibkega delovanja je izoliran Veroshpiron. Pomaga znižati krvni tlak, vendar ne odstrani kalija iz telesa. Šibke hipotenzivne lastnosti imajo:
- Lacidipin;
- Lerkanidipin;

Močne tablete
Najmočnejše zdravilo za hipertenzijo je klonidin, vendar se ne izdaja le na zdravniški recept. Preprosta, a učinkovita zdravila ne bi smela le normalizirati krvnega tlaka, ampak tudi preprečiti pojav novih sunkov krvnega tlaka in preprečiti razvoj zapletov. Glede na preglede bolnikov obstaja več teh zdravil, ki so delovala dobro:
- Noliprel;
- Metildopa;

V tem članku boste izvedeli, katera zdravila za hipertenzijo spadajo v najnovejšo generacijo in ali so res boljša od prejšnjih antihipertenzivnih zdravil.
Datum objave članka: 14.7.2017
Datum posodobitve članka: 02.06.2019
Najnovejša generacija antihipertenzivnih zdravil nima natančne opredelitve ali leta sproščanja. Najpogosteje se ta izraz uporablja v oglaševalske namene, pri čemer se na farmacevtskem trgu promovira določeno zdravilo - ne nujno najučinkovitejše ali novo. Toda medicinska znanost ne miruje. Nova zdravila za hipertenzijo se nenehno preizkušajo, vendar njihova uvedba v klinično prakso ni stvar enega leta. Vsak nov izdelek ne kaže večje učinkovitosti in varnosti v primerjavi s starejšimi, a bolje preizkušenimi izdelki. Skoraj vsako leto se na farmakološki trg predstavijo nove tablete za hipertenzijo, ki vsebujejo dolgo znane učinkovine ali njihovo kombinacijo.
Vseeno je treba opozoriti, da imajo nekatera antihipertenzivna zdravila generacije, v takšnih primerih lahko govorimo o najnovejši generaciji zdravil za visok krvni tlak.
Večina predstavnikov na seznamu zdravil za hipertenzijo nove generacije je na voljo v obliki tablet za peroralno uporabo. Izjema je labetalol, zaviralec beta, ki je na voljo kot intravenska raztopina. Obstajajo še druga zdravila za parenteralno uporabo (npr. Nitrati, benzoheksonij, natrijev nitroprusid), vendar jih je težko razvrstiti med nova zdravila. Intravenska antihipertenzivna zdravila se skoraj vedno uporabljajo za zdravljenje.
Vsekakor pa se je pred uporabo novih izdelkov pri zdravljenju hipertenzije treba posvetovati s kardiologom. Prav tako lahko neodvisno iščete informacije o znanstvenih študijah učinkovitosti in varnosti tega zdravila v primerjavi z že dobro preučenimi sredstvi.
Zaviralci angiotenzinske konvertaze
Zaviralci angiotenzinske konvertaze (zaviralci ACE) so zdravila, ki se uporabljajo predvsem za zdravljenje visokega krvnega tlaka in srčnega popuščanja. Ta skupina zdravil zavira aktivnost encima, ki pretvarja angiotenzin, ki pretvori neaktivni angiotenzin 1 v aktivni angiotenzin 2, s čimer se razširijo krvne žile in zmanjša obremenitev srca.
Prvi zaviralec ACE (kaptopril) je bil odkrit pred več kot 40 leti, od takrat je bilo v klinično prakso uvedenih 12 zdravil iz te skupine.
Trenutno so najpogosteje uporabljeni zaviralci ACE, ki so bili izumljeni že v devetdesetih letih. Njihov seznam:
- Ramipril.
- Perindopril.
- Zofenopril.
- Kinapril.
- Fozinopril.

Kljub precej dolgemu uvajanju v klinično prakso ta zdravila še naprej samozavestno vodijo med vsemi zaviralci ACE, kar je v številnih študijah dokazalo njihovo visoko učinkovitost in varnost. Poleg tega številni znanstveni dokazi kažejo, da skoraj ni bistvenih razlik v učinkovitosti in varnosti različnih predstavnikov zaviralcev ACE. Tako lizinopril kot fosinopril lahko učinkovito znižata krvni tlak, čeprav se lahko cena teh zdravil v lekarni precej razlikuje.
Poleg zdravljenja arterijske hipertenzije se zaviralci ACE uporabljajo za:
- Srčno popuščanje - ta zdravila zmanjšujejo obremenitev srca.
- Diabetična nefropatija - zaviralci ACE pomagajo vzdrževati funkcionalno stanje ledvic.
- Kronična ledvična bolezen - zaviralci ACE lahko upočasnijo napredovanje teh bolezni.
- Miokardni infarkt.

Ljudje, ki ne smejo jemati zaviralcev ACE:
- Nosečnice in doječe ženske.
- Bolniki s preobčutljivostjo za ta zdravila.
- Bolniki z določenimi težavami z ledvicami, kot je stenoza ledvične arterije.
Najpogostejši stranski učinek vseh - tudi najnovejših - zaviralcev ACE je suh kašelj, ki se pojavi pri približno 10% ljudi, ki jemljejo ta zdravila. Manj pogosti so otekanje ustnic, jezika ali okoli oči ter poslabšanje delovanja ledvic.
Zaviralci kalcijevih kanalov
(skrajšano CCB), včasih imenovani kalcijevi antagonisti, so skupina zdravil, ki motijo vstop kalcijevih ionov v določene mišične celice. Uporabljajo se za zdravljenje različnih stanj, vključno s hipertenzijo, angino pektoris, Raynaudovim sindromom in motnjami srčnega ritma ter za ustavitev prezgodnjega poroda med nosečnostjo.
Seznam treh glavnih skupin CCL:
- Skupina nifedipina (dihidropiridini).
- Skupina diltiazema (benzotiazepini).
- Skupina verapamil (fenilalkilamini).
Za zniževanje krvnega tlaka se najpogosteje uporabljajo dihidropiridini, ki so jih razvili v šestdesetih letih prejšnjega stoletja.
Obstajajo 4 generacije zdravil iz skupine nifedipinov:
- 1. generacija - nifedipin;
- 2. generacija - nikardipin, felodipin;
- 3. generacija - amlodipin;
- 4. generacija - cilnidipin.
V klinični praksi se najpogosteje uporabljajo zdravila prvih treh generacij, zdravniki redko predpisujejo cilnidipin.
Amlodipin je morda najpogosteje predpisano zdravilo v skupini CCB. Uporabljati se je začel leta 1990. Amlodipin se je izkazal za zelo učinkovitega pri zdravljenju arterijske hipertenzije, pa tudi pri varnosti.
Cilnidipin je novo zdravilo CCB četrte generacije, ki ima določene prednosti pred drugimi antagonisti kalcija. V primerjavi s predstavniki prvih treh generacij, ki vplivajo samo na kalcijeve kanale L-tipa, lahko cilnidipin blokira tudi njihov N-tip. Ta lastnost ima lahko koristen klinični pomen, ki se kaže v zatiranju refleksne tahikardije in zmanjšanju edema, kar včasih opazimo pri uporabi amlodipina in drugih, starejših, CCB. Cilnidipin ima visoko lipofilnost, zaradi česar ima podaljšano delovanje. Cilnidipin se proizvaja pod trgovskimi imeni Duocard, Tsilakar, Atelek.
Kontraindikacije za uporabo dihidropiridinov vključujejo alergijske reakcije na določeno zdravilo.
| Tudi antagoniste kalcija je treba v naslednjih primerih uporabljati previdno | Možni neželeni učinki dihidropiridinskih CCB vključujejo |
|---|---|
| Miokardni infarkt in nestabilna angina pektoris | Otekanje v nogah |
| Arterijska hipotenzija | Utrujenost |
Aortna stenoza  Za povečavo kliknite na fotografijo Za povečavo kliknite na fotografijo |
Slabost |
| Nosečnost in dojenje | Vrtoglavica |
| Ledvična in jetrna okvara | Kardiopalmus |
| Hudo srčno popuščanje | Vročinski utripi (občutek toplote, ki se širi po telesu, zlasti v obrazu in vratu) |
Zaviralci beta
Zaviralci adrenergičnih receptorjev beta (BB) so skupina zdravil, ki blokirajo receptorje za endogene kateholamine (norepinefrin in adrenalin), zato se uporabljajo za zniževanje krvnega tlaka, zdravljenje srčnih aritmij in sekundarnega miokarda.
Prvi BB (propranolol) je bil sintetiziran leta 1964. Mnogi zdravniki in znanstveniki se strinjajo, da je odkritje te skupine zdravil eden najpomembnejših dogodkov v klinični medicini in farmakologiji XX stoletja.
Od takrat je bilo razvitih veliko BB -jev. Nekateri delujejo na vse vrste beta -adrenergičnih receptorjev, drugi - le na enega od njih. Na teh lastnostih se razlikujejo tri generacije BB:
- 1. generacija-propranolol, timolol, sotalol (neselektivni, blokirajo adrenergične receptorje beta-1 in beta-2)
- 2. generacija - metoprolol, bisoprolol, esmolol (selektivno, blokira samo adrenergične receptorje beta -1)
- 3. generacija - karvedilol, nebivolol, labetalol (imajo dodatne vazodilatacijske lastnosti).

Karvedilol je ena od tretjih generacij BB, ki ima dodatno lastnost vazodilatacije. Deluje na beta-1- in beta-2-adrenergične receptorje, blokira pa tudi alfa-adrenergične receptorje v žilah. Zaradi teh učinkov karvedilol močneje znižuje krvni tlak, vpliva na manj srčnega utripa, ne zvišuje ravni lipidov in glukoze v krvi. Pomanjkljivost zdravila je njegov učinek na beta-2-adrenergične receptorje, kar poveča tveganje za bronhialni spazem. Karvedilol je treba jemati dvakrat na dan, kar za bolnika ni zelo primerno.
Nebivolol je zdravilo, ki selektivno deluje na beta-1-adrenergične receptorje, ki ima poleg tega tudi vazodilatacijske lastnosti zaradi povečane sinteze dušikovega oksida (NO) v žilnem endoteliju. Zaradi teh učinkov nebivolol bolje znižuje krvni tlak, manj vpliva na srčni utrip, ne zvišuje ravni lipidov in glukoze v krvi ter ne povzroča erektilne disfunkcije. Negativna lastnost tega zdravila je precej šibek učinek na zaviralce beta, zato se najpogosteje uporablja pri starejših ljudeh s srčnim popuščanjem.

Labetalol je zdravilo z neselektivnimi zaviralci beta in učinki na alfa-receptorje. Labetalol se uporablja predvsem v obliki intravenskega dajanja, pri katerem ima zelo kratek čas delovanja, kar vam omogoča, da dosežete dober nadzor nad učinki zdravila. Je najučinkovitejši zaviralec beta za zdravljenje hipertenzivnih kriz. Pogosto se uporablja pri feokromocitomu (nadledvični tumor) in preeklampsiji (pozna toksikoza pri nosečnicah).
Seznam pogostih neželenih učinkov zaviralcev beta:
Zaviralci receptorjev angiotenzina 2
Zaviralci receptorjev angiotenzina 2 (ARB) ali sartani so najnovejša skupina zdravil, ki se pogosto uporabljajo za zdravljenje hipertenzije. Prvi sartan (losartan) je bil uveden v prakso leta 1986.
Delovanje sartanov temelji na blokiranju zadnje ravni sistema renin-angiotenzin, to je na preprečevanju vezave angiotenzina 2 na njegove receptorje. Zaradi teh učinkov ARB povzročajo vazodilatacijo, zmanjšujejo izločanje vazopresina in aldosterona (hormonov, ki spodbujajo zadrževanje tekočine in natrija v telesu), kar vodi do znižanja krvnega tlaka.
Najnovejši ARB, odobreni za klinično uporabo, so olmesartan (Cardosal), fimasartan (Canarb) in azilsartan (Edarbi).

Indikacije za uporabo sartanov, vključno z najnovejšimi zdravili:
- Arterijska hipertenzija.
- Odpoved srca.
- Ledvična patologija pri diabetes mellitusu.
- Kronična ledvična bolezen.
Kot lahko vidite, so indikacije za uporabo sartanov praktično enake kot pri uporabi druge skupine zdravil, ki vplivajo na sistem renin -angiotenzin - zaviralcev ACE. V večini primerov so ARB predpisani v primerih, ko so se pri uporabi zaviralca ACE pojavili neželeni učinki (suh kašelj). Upoštevati je treba, da imajo starejši zaviralci ACE skoraj enako učinkovitost pri zniževanju krvnega tlaka, stanejo manj in imajo določene prednosti pred sartani pri zdravljenju bolnikov s sladkorno boleznijo.
Večina bolnikov običajno jemlje sartane.
Neposredni zaviralci renina (aliskiren)
Aliskiren je nova generacija zdravil za hipertenzijo, ki še ni postala razširjena. Edino zdravilo v tem razredu je aliskiren, ki je bil odobren za klinično uporabo leta 2007.

Aliskiren se veže na renin in zavira njegovo interakcijo z angiotenzinogenom ter tako prepreči nastanek angiotenzina 1 in angiotenzina 2.
Aliskiren se uporablja samo za zdravljenje arterijske hipertenzije, tudi pri tej bolezni ga ni priporočljivo uporabljati kot prvo linijo zdravljenja.
PREDAVANJE 2 KLINIČNA FARMAKOLOGIJA ZDRAVILA ARTERIALNE HIPERTENZIJEPREDAVANJE 2 KLINIČNA FARMAKOLOGIJA ZDRAVILA ARTERIALNE HIPERTENZIJE
Arterijska hipertenzija je patološko stanje, za katero je značilno dolgotrajno trajno zvišanje krvnega tlaka. Razlog za vztrajno zvišanje krvnega tlaka pri približno 90% bolnikov ostaja nejasen. V tem primeru govorijo o esencialni hipertenziji ali hipertenziji. Leta 2003 so strokovnjaki iz Evropskega združenja za arterijsko hipertenzijo (EOSH) in Evropskega kardiološkega združenja (EOC) predlagali klasifikacijo ravni krvnega tlaka pri odraslih (starejših od 18 let), ki do zdaj ni doživela temeljnih sprememb (tabela 2.1).
Tabela 2.1.Opredelitev in razvrstitev ravni krvnega tlaka (Priporočila EOAG-EOC 2003 in 2007, Nacionalne smernice za preprečevanje, diagnosticiranje in zdravljenje arterijske hipertenzije, druga revizija, 2004)
Iz razvrstitve krvnega tlaka izhaja, da ni diskretnega "praga" krvnega tlaka, ki bi ločeval hipertenzijo od normotenzije, indikacije za zdravljenje in stopnjo načrtovanega znižanja krvnega tlaka pa določa skupno tveganje za bolezni srca in ožilja ter zaplete pri določen bolnik. Odločitev o farmakoterapiji pri bolnikih s hipertenzijo je zato treba sprejeti ne le na podlagi krvnega tlaka, temveč tudi ob upoštevanju ugotovljenih dejavnikov tveganja, patoloških stanj ali spremljajočih bolezni (tabela 2.2).
2.1. Glavni dejavniki, ki vplivajo na predvidevanje bolnika z arterijsko hipertenzijo (PRIPOROČILA EOAG-EOK, 2007)
JAZ.Dejavniki tveganja
Ravni sistoličnega krvnega tlaka (BP) in diastoličnega krvnega tlaka (BP) I-III stopnje.
Pulzni krvni tlak (pri starejših).
Starost: moški> 55; ženske starejše od 65 let.
Kajenje.
Dislipidemija:
Skupni holesterol> 5,0 mmol / L, oz
LDL holesterol> 3,0 mmol / L, oz
HDL holesterol: pri moških<1,0 ммоль/л; у женщин <1,2 ммоль/л, или
Trigliceridi> 1,7 mmol / L.
Glukoza v plazmi na tešče - 5,6-6,9 mmol / l.
Trebušna debelost: obseg pasu pri moških> 102 cm; pri ženskah> 88 cm.
Družinska anamneza zgodnjih manifestacij bolezni srca in ožilja (možganska kap ali srčni napad pri moških, mlajših od 55 let, pri ženskah, mlajših od 65 let).
II.Subklinična poškodba organov
Znaki hipertrofije LV.
EKG (merilo Sokolov-Lyon> 38 mm; Cornell merilo> 2440 mm-ms) ali ehokardiografija (LMMI pri moških> 125 g / m2; pri ženskah> 110 g / m2). *
Zgostitev mediintimalne plasti> 0,9 mm ali aterosklerotični plak v karotidni arteriji.
Hitrost pulznega vala (karotidne arterije - femoralne arterije)> 12 m / s.
Gleženjsko-brahialni indeks BP<0,9.
Rahlo zvišanje kreatinina v plazmi:
Moški - 115-133 μmol / l;
* - največje tveganje pri koncentrični hipertrofiji levega prekata (če je razmerje med debelino stene LV in njenim polmerom v diastoli> 0,42);
Ženske - 107-124 μmol / L.
Zmanjšana hitrost glomerularne filtracije (<60 мл/мин на 1,73 м 2)** или клиренса креатинина (<60 мл/мин).***
Mikroalbuminurija (30-300 mg na 24 ur) ali razmerje "albumin / kreatinin": pri moških> 22 mg / g; pri ženskah> 31 mg / g kreatinina.
III.Sladkorna bolezen
Glukoza v plazmi na tešče ≥ 7,0 mmol / L pri ponovljenih meritvah.
Glukoza v plazmi po vadbi> 11 mmol / L.
IV.Bolezni srčno -žilnega sistema ali ledvic
Cerebrovaskularne bolezni: ishemična kap, hemoragična kap, prehodni ishemični napad.
Srčne bolezni: miokardni infarkt, angina pektoris, koronarna revaskularizacija, srčno popuščanje.
Ledvična bolezen: diabetična nefropatija, odpoved ledvic (kreatinin v plazmi pri moških> 133 μmol / L; pri ženskah> 124 μmol / L).
Bolezen perifernih arterij.
Huda retinopatija: krvavitve ali eksudati, otekanje bradavice vidnega živca.
Kumulativni učinek več dejavnikov tveganja in patoloških stanj na prognozo je mogoče polkvantitativno oceniti z razvrščanjem tveganja v štiri kategorije (nizko dodatno tveganje, zmerno dodatno tveganje, visoko in zelo visoko dodatno tveganje), medtem ko izraz "dodatno" pomeni tveganje, ki presega povprečje (glej tabelo 2.2).
Stopnja tveganja za bolezni srca in ožilja ter zaplete določa naravo in nujnost terapevtskih ukrepov, med katerimi ima osrednje mesto farmakoterapija (tabela 2.3). Tako se lahko opredelitev hipertenzije razlikuje glede na resnost celotnega kardiovaskularnega tveganja.
Pomemben postulat zdravljenja hipertenzije: ne sme biti omejen le na zdravljenje z zdravili. Za mnoge bolnike so najpomembnejši pogoji za učinkovito zdravljenje: spoštovanje prehrane (omejitev porabe namizne soli, alkohola, nasičenih maščob in holesterola, povečanje porabe sadja in zelenjave), izogibanje
** - po formuli Cockroft -Gault; *** - po formuli MDRD.
Tabela 2.2.Stratifikacija tveganja za bolezni srca in ožilja in zaplete (Priporočila EOAG-EOK, 2007)

Opomba:FR - dejavniki tveganja; STR - subklinična poškodba organov; MS - presnovni sindrom (prisotnost vsaj 3 od 5 možnih RF: abdominalna debelost, zvišana glukoza na tešče, krvni tlak ≥ 130/85 mm Hg; nizek holesterol HDL, zvišani trigliceridi); DM - diabetes mellitus; CCC - kardiovaskularni sistem; BP - sistolični BP; BPd - diastolični BP.
Tabela 2.3.Začetek in narava antihipertenzivnega zdravljenja, odvisno od stratifikacije tveganja (priporočila EOAG-EOK, 2007)

Opomba:FR - dejavniki tveganja; STR - subklinična poškodba organov; MS - presnovni sindrom (prisotnost vsaj 3 od 5 možnih RF: abdominalna debelost, zvišana glukoza na tešče, krvni tlak ≥130/85 mm Hg; nizek holesterol HDL, zvišani trigliceridi); DM - diabetes mellitus; CCC - kardiovaskularni sistem; BP - sistolični BP; BPd - diastolični BP; MOZH - Sprememba življenjskega sloga.
kajenje, hujšanje, redna vadba. Nefarmakološki poseg mora biti dostopen hipertenzivnemu bolniku in ga je treba izvajati stalno, pod pogojem rednega opazovanja in vsakršnega zdravnikovega spodbujanja.
2.2. Splošna načela zdravljenja arterijske hipertenzije
Cilj zdravljenja je zmanjšati tveganje za bolezni srca in ožilja ter zaplete; zato so agresivnost zdravljenja hipertenzije in ciljne ravni krvnega tlaka odvisne od resnosti povezanih dejavnikov tveganja, resnosti subkliničnih poškodb organov in očitnih bolezni srčno -žilnega sistema. .
Predmet farmakoterapije pri bolnikih s hipertenzijo niso le krvni tlak, ampak tudi drugi reverzibilni dejavniki tveganja, pa tudi stanja, ki določajo bolnikovo prognozo v srčno -žilnem kontinuumu.
Poleg antihipertenzivne farmakoterapije imajo najpomembnejše mesto pri zdravljenju hipertenzivnih bolnikov spremembe življenjskega sloga, ki se uporabljajo za začetek zdravljenja pri bolnikih iz skupine z nizkim tveganjem.
Naloga antihipertenzivnega zdravljenja je doseči enakomerno znižanje krvnega tlaka na raven<140/90 мм рт. ст. и максимально близкого к оптимальному АД (см. классификацию АД) в зависимости от переноси- мости лечения.
Znižanje krvnega tlaka mora biti postopno; da bi se izognili neželenim stranskim reakcijam, povezanim s hipotenzijo in poslabšanjem regionalnega krvnega obtoka, si je treba prizadevati za doseganje in vzdrževanje ciljne ravni krvnega tlaka z najmanjšimi potrebnimi sredstvi, kar pomeni: a) racionalno izbiro zdravila (zdravil); b) ustrezna kombinacija antihipertenzivnih zdravil; c) racionalno odmerjanje zdravil.
Priporočljivo je uporabljati dolgotrajna ali dolgotrajna antihipertenzivna zdravila, ki z enim odmerkom zagotavljajo 24-urni učinek. To omogoča doseganje stabilnega hipotenzivnega učinka, 24-urno zaščito ciljnih organov in povečanje pacientovega upoštevanja predpisanega zdravljenja.
Najboljši način za zdravljenje hipertenzije v akutnih situacijah (cerebrovaskularna nesreča, akutna odpoved levega prekata, arterijska embolija, akutna bolečina, hiperkateholaminemija, različni
izvor) - vpliv na vzrok, na katerem temelji patološko stanje.
Farmakološka zdravila, ki se uporabljajo za zdravljenje hipertenzije, bi morala vplivati na eno ali več povezav v patogenezi hipertenzije:
1) zmanjšati skupni periferni žilni upor (OPSS);
2) zmanjšati minutni volumen krvnega pretoka (MVV);
3) zmanjšati volumen krvi v obtoku (BCC);
4) preprečiti preoblikovanje žilne stene in razvoj miokardne hipertrofije levega prekata.
Poleg tega morajo imeti za "idealno" antihipertenzivno zdravilo naslednje lastnosti (Mustone A. L., 2006, s spremembami):
Bodite zelo učinkoviti, če ga uporabljate kot monoterapijo;
Dobro je kombinirati z drugimi zdravili;
Hitro doseči ciljne vrednosti krvnega tlaka;
Predpisano enkrat (na dan) za vzdrževanje visoke stopnje spoštovanja bolnikov pri zdravljenju;
Učinkovito trajanje delovanja več kot 24 ur;
Dajte neposreden od odmerka odvisen učinek;
Imeti optimalen profil tolerance.
Čeprav trenutno nobeno od zdravil, ki se uporabljajo, nima v celoti vseh teh lastnosti, hiter napredek farmakološke znanosti vzbuja upanje, da se bo takšno zdravilo našlo v bližnji prihodnosti.
Za primerjalno oceno učinkovitosti antihipertenzivnih zdravil je priporočljivo uporabiti tako imenovano razmerje T / P (trdo / vrhunsko razmerje), ki je razmerje med znižanjem krvnega tlaka na koncu interdoznega intervala (pred naslednji odmerek zdravila) do znižanja krvnega tlaka v obdobju največjega delovanja. Uporaba razmerja T / P vam omogoča, da dobite predstavo o trajanju in enotnosti delovanja antihipertenzivnega zdravila. Antihipertenzivi, predpisani enkrat na dan, morajo imeti T / P najmanj 50% z izrazitim hipotenzivnim učinkom in najmanj 67% z rahlim največjim učinkom. Vrednost T / P, blizu 100%, kaže na enakomerno znižanje krvnega tlaka čez dan in odsotnost negativnega učinka zdravila na variabilnost.
Sposobnost krvnega tlaka, ki potrjuje veljavnost odmerka in enkratnega odmerka zdravila. Zdravila z visokim T / P imajo tudi največji učinek, zato lahko nadzirajo krvni tlak, ko preskočite odmerek. Vrednost T / P, manjša od 50%, kaže na nezadosten hipotenzivni učinek na koncu interdoznega intervala ali prekomerno hipotenzijo na vrhuncu delovanja zdravila, kar zahteva popravek pogostosti dajanja in / ali odmerka zdravila. Poleg tega lahko nizek T / P kaže na visoko variabilnost krvnega tlaka.
2.3. PROTIHIPERTENZIVNI DROGI
Sredstva, ki zmanjšujejo ton simpatične inervacije v različnih povezavah
1. Adrenoblokatorji.
1.1. β-blokatorji.
1.2. zaviralci α.
1.3. Mešani adrenergični zaviralci.
2. Sredstva, ki vplivajo na vazomotorni center.
2.1. Α 2 -adrenergični agonisti.
2.2. Agonisti imidazolinskih receptorjev.
Zaviralci kanalov Ca 2+.
Zdravila, ki vplivajo na sistem renin-angiotenzin in endotelin.
1. Zaviralci angiotenzinske konvertaze.
2. Zaviralci receptorjev angiotenzina II.
3. Zaviralci sinteze renina.
4. Blokatorji endotelinskih receptorjev.
Diuretiki
1. Tiazidi in tiazidom podobni diuretiki.
2. Zank diuretiki.
3. Diuretiki, ki varčujejo s kalijem.
Trenutno obstaja pet glavnih skupin antihipertenzivnih zdravil - tako imenovanih zdravil prve stopnje. Tej vključujejo:
1) tiazidni diuretiki (TD);
2) zaviralci kalcijevih kanalov (CCB);
3) zaviralci encima, ki pretvarja angiotenzin (zaviralci ACE);
4) zaviralci receptorjev angiotenzina II (BAR);
5) β-blokatorji.
Če izhajamo iz resnosti antihipertenzivnega učinka, potem monoterapija z zdravili prve stopnje daje približno enak učinek. Učinkoviti so v 55-45% primerov blage do zmerne arterijske hipertenzije.
Zaviralci angiotenzinske konvertaze
Zaviralci ACE so razdeljeni v tri razrede (tabela 2.4). Razred I vključuje lipofilne zaviralce ACE, kot je kaptopril; zaviralci ACE razreda II so predzdravila, ki postanejo aktivna po biotransformaciji v jetrih; prototip teh zdravil je enalapril. Zdravila razreda II so razdeljena v tri podrazrede. Podrazred IIa vključuje zdravila, katerih aktivni presnovki se večinoma (več kot 60%) izločajo skozi ledvice. Aktivni presnovki zdravil iz podrazreda IIb imajo dve glavni poti izločanja (jetra in ledvice), za presnovke podrazreda IIc pa je značilna pretežno jetrna (več kot 60%) izločanje. Zaviralci ACE razreda III so hidrofilna zdravila, kot je lizinopril, ki se v telesu ne presnavljajo, se ne vežejo na beljakovine in jih izločajo ledvice.
Tabela 2.4.Razvrstitev zaviralcev angiotenzinske konvertaze

Encim, ki pretvarja angiotenzin, sodeluje pri pretvorbi angiotenzina I v angiotenzin II (AT-II) in zaradi dodatne aktivnosti kininaze inaktivira bradikinin. Fiziološki učinki AT -II se uresničujejo predvsem z dvema vrstama receptorjev angiotenzina - AT 1 in AT 2. Zaradi aktivacije receptorjev AT 1 pride do vazokonstrikcije, kar vodi do zvišanja OPSS in krvnega tlaka, stimulira se sinteza in izločanje aldosterona, poveča se reabsorpcija Na + in vode, BCC in krvni tlak povečuje, se poveča hipertrofija in proliferacija kardiomiocitov in gladkih mišičnih celic žilne stene. Z aktivacijo receptorjev AT 2 se posreduje vazodilatacija, sproščanje dušikovega oksida (endotelijski sproščujoči faktor) in vazodilatacijski prostaglandini (PG), zlasti ZGO 2.
Zaviralci ACE, ki zavirajo aktivnost ACE, hkrati vplivajo na sisteme renin-angiotenzin-aldosteron (RAAS) in kalikrein-kinin (shema 2.1). Hkrati se zaradi zmanjšanja tvorbe AT-II oslabijo kardiovaskularni in ledvični učinki aktivacije RAAS, zaradi kopičenja bradikinina pa se poveča vazodilatacijski učinek zaviralcev ACE. Poleg tega je za kinapril značilno obnavljanje funkcije ekstra -sinaptičnih M1 -holinoreceptorjev, ki se nahajajo v žilnem endoteliju in sodelujejo pri vazodilataciji.
Tako imajo zaviralci ACE naslednje hemodinamske učinke:
Razširitev arterij, zmanjšanje sistemskega žilnega upora, znižanje krvnega tlaka, zmanjšanje naknadne obremenitve;
Razširjene žile, zmanjšana prednapetost;
Sekundarno zmanjšanje srčnega utripa z zmanjšanjem pre- in naknadne obremenitve;
Povečana natriureza, diureza, zmanjšan BCC;
Povratni razvoj hipertrofije levega prekata;
Zatiranje razvoja hipertrofije gladkih mišic in fibrotičnih sprememb v arterijski steni, kar prispeva k širjenju žil.
Za zaviralce ACE je značilna nelinearna farmakokinetika, pri kateri se lahko učinkovitost zdravila in trajanje njegovega delovanja z naraščajočim odmerkom nenadoma povečata. Odmerki zaviralcev ACE so izbrani empirično, začenši z najnižjo priporočeno, pod nadzorom krvnega tlaka. Pekel je nujen

Shema 2.1.Mehanizem delovanja zaviralca ACE na celični in sistemski ravni
izmerite pri največjem učinku zdravila in na koncu interdoznega intervala (običajno 24 ur po jemanju dolgotrajnega zaviralca ACE). Stopnja znižanja krvnega tlaka na vrhuncu delovanja zaviralca ACE ne sme presegati stopnje znižanja krvnega tlaka na koncu interdoznega intervala za več kot 1,5-2 krat.
Glavne indikacije za uporabo zaviralcev ACE pri hipertenziji
Odpoved srca.
Disfunkcija levega prekata.
Preneseno MI.
Diabetična nefropatija.
Nefropatija.
Hipertrofija LV.
Atrijska fibrilacija.
Presnovni sindrom.
Absolutne kontraindikacije za uporabo zaviralcev ACE pri hipertenziji
Nosečnost.
Angioedem.
Hiperkalemija.
Toleranco na zaviralec ACE je mogoče oceniti 3-5. Dan, klinično učinkovitost pa ne prej kot 10-14 dni. Priporočeni odmerki zdravil so predstavljeni v tabeli. 2.5.
Neželeni učinki zaviralcev ACE
1. Arterijska hipotenzija, ki se najpogosteje razvije po prvem odmerku pri bolnikih s hudo disfunkcijo levega prekata ali stenozo ledvične arterije. Poleg tega je možno znižanje krvnega tlaka pri starejših bolnikih, pa tudi pri bolnikih, ki prejemajo nitrate, diuretike ali druga zdravila, ki znižujejo krvni tlak. Za zmanjšanje tveganja hipotenzije pri teh kategorijah bolnikov je priporočljivo:
Začnite zdravljenje z majhnimi odmerki zdravil;
24-48 ur pred imenovanjem zaviralca ACE prekličite diuretike;
Po prvem odmerku mora biti bolnik nekaj ur v postelji.

Konec tabele. 2.5

Opomba:* - pri starejših bolnikih se odmerek zmanjša za 2 -krat.
2. Proteinurija in povišan serumski kreatinin. Ledvična okvara se običajno pojavi pri bolnikih z anamnezo ledvične bolezni, pa tudi z enostransko ali dvostransko stenozo ledvične arterije. Da bi preprečili ta neželeni učinek, morate:
Začnite zdravljenje z zaviralci ACE z majhnimi odmerki;
Odmerek zdravila popravite glede na hitrost glomerularne filtracije;
Dajte prednost zdravilom z dvojno potjo izločanja (skupine IIb in IIc);
Raven kreatinina spremljajte v prvih 3-5 dneh zdravljenja in nato enkrat na 3-6 mesecev.
3. Hiperkalemija (> 5,5 mmol / L). Verjetnost razvoja se poveča pri sočasni uporabi diuretikov, ki varčujejo s kalijem, pripravkov kalija, nesteroidnih protivnetnih zdravil, pri bolnikih s sladkorno boleznijo, obstrukcijo sečil, intersticijskim nefritisom.
4. Nevtropenija. Ta zaplet se pogosteje pojavi pri bolnikih z nezadostnim delovanjem ledvic, ob hkratni uporabi imunosupresivov, prokainamida (novokainamida), pirazolonov.
5. Suh, boleč kašelj - posledica intersticijskega edema tkiv zgornjih dihal (zaradi povečanja vsebnosti bradikinina), pogosto omejuje uporabo zaviralcev ACE pri bolnikih z bronhopulmonalno patologijo. Pogostejši pri ženskah, črncih in mongoloidih ter kadilcih. Kašelj se običajno pojavi v prvih dneh zdravljenja z zaviralcem ACE, včasih pa tudi več mesecev ali celo let po začetku uporabe zdravila. Izgine v 1-2 tednih po prekinitvi zaviralca ACE.
6. Quinckejev edem. Pojavlja se predvsem pri ženskah v prvem tednu zdravljenja in izgine v nekaj urah po prekinitvi zdravljenja. Verjetnost pojava ni odvisna od kemijske strukture
Zaviralci ACE.
Izogibajte se sočasnemu imenovanju bolnikov, ki prejemajo zaviralce ACE, zaviralce beta in diuretike, nesteroidna protivnetna zdravila (NSAID), ker slednji blokirajo sintezo prostaglandinov in lahko povzročijo zastajanje tekočine v telesu s poslabšanjem bolezni (shema 2.2 ). Najnevarnejša sta indometacin in rofekoksib, najvarnejša je acetilsalicilna kislina.
Zaviralci receptorjev angiotenzina II
Losartan (Kozaar).
Valsartan (Diovan).
Olmesartan (Olmetek).
Irbesartan (april).
Candesartan (Atacand).
Telmisartan (Pritor).
Eprosartan (Teveten).
Tasosartan.
Encim angiotenzin-pretvornik še zdaleč ni edini encim, ki zagotavlja tvorbo AT-II v telesu (predstavlja največ 20% AT-II), preostalih 80% pa se sintetizira pod delovanjem drugih encimov. (kimaza itd.). Zato je eden od učinkovitih pristopov za zaviranje prekomerne aktivnosti RAAS blokada angiotenzinskih receptorjev. Trenutno obstaja precej velika skupina zdravil, ki blokirajo receptorje tipa 1 za angiotenzin II. Njihov mehanizem hipotenzivnega delovanja je povezan z oslabitvijo učinkov angiotenzina II, ki se realizirajo prek receptorjev AT 1 (glej shemo 2.1). Blokada AT1 -receptorjev vodi do širjenja perifernih žil, zmanjšanja sistemskega žilnega upora in krvnega tlaka; poleg tega se zmanjša izločanje aldosterona, zaradi česar se zmanjša reabsorpcija Na + in vode, BCC in krvnega tlaka. Proliferativni učinki angiotenzina II na kardiomiocite in žilne gladke mišične celice so oslabljeni.
Zaviralci receptorjev AT 1 (BAR) motijo mehanizem negativne povratne informacije, ki uravnava sintezo in sproščanje angiotenzinogena in renina v kri. Zato dolgotrajna uporaba zdravil te skupine v krvi poveča vsebnost angiotenzinogena, renina, angiotenzina I in II. V pogojih blokiranja zdravil z receptorji AT 1 nastali angiotenzin II ne more delovati z njimi, kar povzroči dodatno stimulacijo receptorjev AT2, kar vodi do povečanja sinteze in sproščanja endotelijskega sproščujočega faktorja (ERF), PGI 2 in povečanje arterijske vazodilatacije (glejte shemo 2.1).

Shema 2.2.Domnevni mehanizmi oslabitve učinkov antihipertenzivnih zdravil pod vplivom nesteroidnih protivnetnih zdravil (Preobrazhensky D.V. et al., 2002)
Konec mize


Glede na antihipertenzivno delovanje so BAP primerljivi z drugimi antihipertenzivnimi zdravili prve stopnje in jih bolje prenašajo. Poleg tega je verjetnost razvoja novih primerov atrijske fibrilacije pri bolnikih s hipertenzijo, ki prejemajo bipolarno motnjo (zlasti valsartan), 17% manjša, tveganje za vztrajno atrijsko fibrilacijo pa 32% manj kot pri bolnikih, ki prejemajo blokatorje kalcijevih kanalčkov ( zlasti amlodipin).
Največji antihipertenzivni učinek bipolarne motnje se razvije v 3-4 tednih zdravljenja, po nekaterih poročilih pa tudi kasneje. Pomembno je omeniti, da BAR ne motijo fiziološkega poteka dnevne krivulje pritiska (dan-noč); za njih ni značilna niti hipotenzija prvega odmerka niti močno zvišanje krvnega tlaka po nenadni prekinitvi zdravljenja. Enaka antihipertenzivna učinkovitost in prenašanje bipolarne motnje sta bili ugotovljeni pri bolnikih različnih starosti (vključno s starejšimi od 65 let), spola in rase.
Indikacije za uporabo BAR pri hipertenziji
Odpoved srca.
Diabetična nefropatija.
Proteinurija / mikroalbuminurija.
Atrijska fibrilacija.
Presnovni sindrom.
Nestrpnost do zaviralcev ACE.
Absolutne kontraindikacije za uporabo BAR pri hipertenziji
Nosečnost.
Dvostranska stenoza ledvične arterije.
Hiperkalemija.
Število stranskih učinkov, ki se lahko pojavijo pri uporabi zdravila BAR, je majhno - občasno se lahko pojavijo glavobol, omotica, splošna šibkost in slabost. BAR po svojih organozaščitnih lastnostih verjetno niso slabši od zaviralcev ACE, danes pa so prva zdravila pri zdravljenju arterijske hipertenzije, čeprav je končno mesto teh sredstev pri zdravljenju hipertenzije še vedno mogoče razjasniti.
Zaviralci endotelinskih receptorjev
Darusentan.
Ena najmočnejših vazoaktivnih snovi so endotelijski peptidi endotelina (ET). Trije predstavniki tega
Metode-ET-1, ET-2, ET-3-proizvajajo različna tkiva, v katerih so prisotni kot modulatorji žilnega tonusa, celične proliferacije in sinteze hormonov. Kardiovaskularni učinki endotelina so posredovani s specifičnimi receptorji tipa A (vazokonstrikcija) in tipa B (vazodilatacija), pri čemer prevlada delovanje prvih. Zaradi jakosti vazokonstriktorskega učinka ET 30-krat presega AT-II.
Med zaviralci endotelinskih receptorjev (bosentan, sitaksentan, tezosentan, ambrisentan, darusentan) je bil za zdravljenje arterijske hipertenzije (predvsem odporen) predlagan le darusentan, vendar je o njegovi učinkovitosti in varnosti mogoče dokončno presoditi šele po obsežni klinični obravnavi. študije. Druga zdravila v tej skupini so našla uporabo pri zdravljenju srčnega popuščanja in pljučne hipertenzije.
Zaviralci sinteze Renina
Aliskiren (Rasilez).
Eden od pristopov k blokadi RAAS je njeno zaviranje v najzgodnejši fazi aktivacije (tvorba renina) s pomočjo specifičnih zaviralcev sinteze renina. Zdravila te skupine lahko selektivno blokirajo pretvorbo angiotenzinogena v AG-I, kar določa njihovo specifičnost. Zaradi tega se znižata koncentracija angiotenzina I in angiotenzina II v krvi ter hkrati zniža krvni tlak. Največje zmanjšanje aktivnosti renina v plazmi opazimo v 1 uri po zaužitju zdravila (300 mg) in traja 24 ur.Po poteku dajanja se resnost tega učinka ne zmanjša.
Učinkovitost aliskirena pri monoterapiji (po predhodnih podatkih) je primerljiva z učinkovitostjo kombinacije dveh tradicionalno predpisanih antihipertenzivnih zdravil. Poleg tega ga je mogoče kombinirati z diuretiki, zaviralci kalcijevih kanalčkov in zaviralci ACE.
Glede na pojavnost neželenih učinkov (driska, glavobol, rinitis) je aliskiren primerljiv z losartanom. Končno sodbo o učinkovitosti in varnosti zdravila je mogoče sprejeti ob koncu velikih kliničnih preskušanj.
β -adrenergični zaviralci in mešani zaviralci adrenergičnih receptorjev
Druga skupina zdravil z izrazitim hipotenzivnim učinkom so zaviralci β. Razvrstitev zaviralcev β je predstavljena v predavanju "Klinična farmakologija zdravil za zdravljenje koronarne bolezni srca".
Mehanizem hipotenzivnega delovanja zaviralcev β je primarno povezan z blokado srčnih adrenergičnih receptorjev β1, kar vodi v zmanjšanje jakosti in pogostosti srčnih kontrakcij in posledično tudi srčnega utripa. Z blokiranjem β1 -adrenergičnih receptorjev jukstaglomerularnega aparata ledvic zdravila zmanjšajo sproščanje renina in posledično tvorbo angiotenzina II in aldosterona. Poleg tega neselektivni BAB, ki blokirajo presinaptične β2 -adrenergične receptorje, zmanjšajo sproščanje kateholaminov v sinaptično razpoko. Z zmanjšanjem aktivnosti SAS zaviralci β povzročijo regresijo miokardne hipertrofije. β1 -adrenergični zaviralci z dodatnimi vazodilatacijskimi lastnostmi lahko zmanjšajo sistemski žilni upor z razširitvijo perifernih žil (glej predavanje "Klinična farmakologija zdravljenja koronarne arterijske bolezni"). Osnovni podatki o uporabi zaviralcev β pri hipertenziji so predstavljeni v tabeli. 2.7.
Neželeni učinki zaviralcev β so podrobneje predstavljeni v predavanju "Klinična farmakologija zdravljenja ishemične bolezni srca".
Zdravila v tej skupini so sredstva izbire:
Za zdravljenje hipertenzije z izrazito aktivacijo SAS in RAAS;
Kombinacija hipertenzije z ishemično boleznijo srca, tahiaritmijo, srčnim popuščanjem;
Pri nosečnicah (selektivni BAB);
V primeru intolerance ali prisotnosti kontraindikacij za imenovanje zaviralca ACE in BAR.
Indikacije za uporabo β -adrenergični zaviralci za hipertenzijo
Angina pektoris.
Odložen miokardni infarkt.
Srčno popuščanje (bisoprolol, metoprolol sukcinat, karvedilol, nebivolol - za bolnike, starejše od 70 let).
Tahiaritmije.
Nosečnost (v trimesečju je dovoljena uporaba atenolola, propranolola, metoprolol tartrata, labetalola).
Glavkom.

Konec tabele 2.7

Absolutne kontraindikacije za uporabo β -adrenergični zaviralci za hipertenzijo
Bronhialna astma.
AV blok II-III stopnje (v odsotnosti stalnega srčnega spodbujevalnika).
β -adrenergični zaviralci za hipertenzijo
Periferna vaskularna bolezen, Raynaudov sindrom.
Presnovni sindrom.
Motena toleranca za glukozo.
Športniki in telesno aktivni bolniki.
Kronična obstruktivna pljučna bolezen.
Treba je opozoriti, da imajo zaviralci β (predvsem atenolol) najnižjo učinkovitost pri preprečevanju razvoja kapi v primerjavi z drugimi razredi antihipertenzivnih zdravil (zaviralci ACE, BAR, diuretiki, zaviralci kalcijevih kanalčkov). Poleg tega obstajajo dokazi, da zaviralcev β, zlasti v kombinaciji s tiazidnimi diuretiki, ne smemo uporabljati pri bolnikih s presnovnim sindromom ali pri visokem tveganju za razvoj sladkorne bolezni. Medtem so zaviralci β pri bolnikih s sladkorno boleznijo enako učinkoviti pri zmanjševanju tveganja za srčno-žilne zaplete kot pri bolnikih brez sladkorne bolezni.
Od skupine mešanih adrenergičnih blokatorjev za zdravljenje hipertenzije se najpogosteje uporablja karvedilol. Zdravilo blokira β1- in α1 -adrenergične receptorje, poleg tega pa ima antioksidativno in antiproliferativno delovanje (glede na gladke mišične celice). Zdravljenje se začne z odmerkom 12,5 mg, povprečni terapevtski odmerek je 25-50 mg / dan enkrat. Še en mešani zaviralec adrenergičnih receptorjev - labetalol - lahko uporabimo za hipertenzijo pri nosečnicah.
Zaviralci kalcijevih kanalov
Razvrstitev zaviralcev kalcijevih kanalov je predstavljena v predavanju "Klinična farmakologija sredstev za zdravljenje koronarne bolezni srca".
Zaviralci kalcijevih kanalčkov lahko glede na kemijski razred vplivajo na vodilno patofiziološko
logični mehanizmi hipertenzije so povečanje OPSS (na primer dihidropiridini) ali povečanje IOC (predvsem fenilalkilamini). Poleg tega ta zdravila širijo ledvične žile, izboljšajo ledvični pretok krvi in delujejo proti trombocitom. CCB ne vplivajo negativno na presnovo ogljikovih hidratov in lipidov, ne povzročajo bronhospazma in ortostatske hipotenzije.
CCB so eno izmed izbranih zdravil za zdravljenje hipertenzije v kombinaciji s paroksizmalno tahikardijo (derivati fenilalkilamina), bronhialno astmo.
Mehanizmi antihipertenzivnega delovanja zaviralcev kalcijevih kanalčkov
Blokada počasnih kalcijevih kanalov miokarda in prevodnega sistema vodi do zmanjšanja moči in srčnega utripa, kar spremlja zmanjšanje srčnega utripa (zmanjšanje udarnega volumna in MOK). Ta mehanizem delovanja je bolj značilen za derivate fenilalkilamina.
Blokada kalcijevih kanalov v gladkih mišičnih celicah žil povzroči razširitev arteriol, zmanjšanje sistemskega žilnega upora in krvnega tlaka. Ta mehanizem delovanja temelji na hipotenzivnem učinku derivatov dihidropiridina.
Poleg ustreznega antihipertenzivnega učinka CCB upočasnijo razvoj hipertrofije levega prekata in, kar je zelo pomembno, napredovanje ateroskleroze karotidne in koronarne arterije.
Indikacije za uporabo CCB pri hipertenziji
Dihidropiridinski CCB (dolgotrajni in dolgo delujoči dihidropiridini: nifedipin, amlodipin, lacidipin itd.)
Angina pektoris.
Hipertrofija levega prekata.
Ateroskleroza karotidnih, koronarnih arterij.
Nosečnost.
AH pri osebah negroidne rase.
Nedihidropiridinski CCB (verapamil, diltiazem)
Angina pektoris.
Ateroskleroza karotidnih arterij.
Supraventrikularne tahiaritmije.
Absolutne kontraindikacije za uporabo CCB pri hipertenziji
AV blok II-III stopnje (nedihidropiridinski zaviralci kalcijevih kanalov).
Srčno popuščanje (zaviralci kalcijevih kanalčkov brez dihidropiridina).
Relativne kontraindikacije za uporabo CCB pri hipertenziji
Tahiaritmije (dolgotrajni in dolgo delujoči dihidropiridini).
Srčno popuščanje (dolgotrajni in dolgo delujoči dihidropiridini).
CCB imajo nekatere posebnosti vpliva na različne "končne točke". Torej je v ozadju zdravljenja z zdravili te skupine tveganje za razvoj srčnega popuščanja in miokardnega infarkta nekoliko večje kot v ozadju zdravljenja z drugimi antihipertenzivnimi zdravili. Hkrati CCB zmanjšajo tveganje za možgansko kap v nekoliko večji meri kot druga antihipertenzivna zdravila.
Dodatne indikacije za predpisovanje dihidropiridinskih CCB so: starejši bolnik, izolirana sistolična arterijska hipertenzija, prisotnost sočasne angine pektoris, periferna arterijska bolezen, znaki aterosklerotičnih sprememb v karotidnih arterijah, nosečnost. Za nedihidropiridinske zaviralce kalcijevih kanalčkov so dodatne indikacije za imenovanje sočasna angina pektoris, znaki aterosklerotičnih sprememb v karotidnih arterijah, motnje supraventrikularnega ritma.
Nekaj informacij o uporabi zaviralcev kalcijevih kanalčkov pri hipertenziji je podanih v tabeli. 2.8.
Kratkodelujoči nifedipin (v nasprotju z dolgodelujočimi oblikami) pri dolgotrajni uporabi poslabša prognozo bolnikov s hipertenzijo, koronarno boleznijo srca, zato se ne uporablja za sistematično zdravljenje hipertenzije.
Neželeni učinki CCB
Blokada kalcijevih kanalov v srcu lahko povzroči bradikardijo, atrioventrikularni blok, kardiodepresijo. Ti neželeni učinki so pogosti pri fenilalkilaminih.
Posledica blokade kalcijevih kanalov perifernih žil je ortostatska hipotenzija, refleksna tahikardija. Poleg tega se lahko pri bolnikih pojavijo: pordelost obraza, otekanje gležnjev nesrčnega izvora zaradi vazodilatacije, gingivitisa in zaprtja.
Diuretiki
Razširjena uporaba diuretikov za antihipertenzivno terapijo je posledica dejstva, da je njihovo zdravljenje ekonomsko koristno in ne povzroča pretiranega znižanja krvnega tlaka, zato ni potrebe po pogostem zdravniškem nadzoru; poleg tega zdravila ne povzročajo ponovnega pojava. Diuretiki so zdravila izbire pri zdravljenju hipertenzije pri starejših, vključno s tistimi s srčnim popuščanjem.
Razvrstitev diuretikov
1. Delovanje na debelo naraščajoči del zanke Henle (zančni diuretiki):
Furosemid (Lasix).
Bumetanid (Bufenox).
Piretanidi (Arelix).
Etakrinska kislina (Uregit).
Torasemid (diuver).
2. Na začetnem delu distalnega tubula delujejo:
2.1. Tiazidni diuretiki (derivati benzotiadiazina):
Diklotiazid (hipotiazid).
Metolazon (zaroksolin).
Ciklometiazid (ciklopentiazid).
Politiazid (Renese).
2.2. Netiazidni (tiazidom podobni) diuretiki:
Klopamid (Brinaldix).
Klortalidon (oksodolin).
Indapamid (Arifon).
Ksipamid (Aquaphor).
3. Delovanje na končnem delu distalnega tubula in zbiranje kanalov (diuretiki, ki varčujejo s kalijem):
3.1. Konkurenčni antagonisti aldosterona:
Spironolakton (Veroshpiron).
Eplerenon (Inspra).

Konec tabele 2.8

Opomba:* - za oblike podaljšanega delovanja.
3.2. Zaviralci natrijevih kanalov:
Triamteren (Daitek).
Amilorid (Modamid).
4. Delujejo na proksimalni tubul (zaviralci karboanhidraze):
Acetazolamid (Diakarb).
5. Kombinirana zdravila:
Triampur (triamteren + diklotiazid).
Moduretik (amilorid + diklotiazid).
Fureza (furosemid + triamteren).
Spiro-D (furosemid + spironolakton).
Za zdravljenje hipertenzije se najpogosteje uporabljajo tiazidni in tiazidom podobni diuretiki. V mehanizmu njihovega hipotenzivnega delovanja lahko konvencionalno ločimo dve komponenti. Prvi je povezan s samim diuretičnim učinkom in se na celični ravni uresničuje zaradi zatiranja električno nevtralnega transporta Na + in Cl - skozi luminalno membrano distalnih zvitih tubulov, kar vodi v povečanje izločanja natrija in posledično vodo. To spremlja zmanjšanje BCC in s tem zmanjšanje vračanja krvi v srce in srčnega utripa. Ta mehanizem temelji na pozitivnem učinku tiazidnih diuretikov v prvih tednih zdravljenja hipertenzije in je odvisen od odmerka (kaže se v odmerkih diuretikov).
Druga komponenta se kaže tudi pri dajanju v nediuretičnih odmerkih in je posledica zmanjšanja OPSS zaradi:
Krepitev izločanja Na + in vode iz žilne stene, kar vodi do zmanjšanja njene debeline in odziva na vplive pritiska;
Zmanjšanje občutljivosti adrenergičnih receptorjev na kateholamine;
Stimulacija sinteze vazodilatacijskih prostaglandinov;
Motnje presnove Ca 2+ in Na + v gladkih mišičnih celicah žil.
Primerjalne študije so pokazale, da ni pomembne razlike v antihipertenzivni aktivnosti nizkih (manj kot 25 mg hidroklorotiazida na dan ali enakovrednih odmerkov drugih zdravil) in visokih odmerkov (več kot 25 mg) tiazidnih diuretikov. Hkrati pa majhni odmerki diuretikov bolniki veliko bolje prenašajo in jih ne spremljajo pomembne elektrolitske in presnovne motnje.
Za razliko od zaviralcev β so diuretiki enako učinkoviti pri preprečevanju srčno-žilnih zapletov pri bolnikih s hipertenzijo tako srednje kot starejše in senilne starosti in lahko pri teh bolnikih z arterijsko hipertenzijo izboljšajo dolgoročno prognozo. Diuretiki so učinkovitejši od zaviralcev β pri preprečevanju razvoja koronarne arterijske bolezni in smrti, zaradi česar so eno od prvih zdravil pri začetni terapiji hipertenzije.
Indikacije za uporabo diuretikov za hipertenzijo
Tiazidi in tiazidom podobni diuretiki (majhni odmerki):
Izolirana sistolična hipertenzija pri starejših.
Odpoved srca.
AH pri osebah negroidne rase. Antagonisti aldosterona:
Odpoved srca.
Odložen miokardni infarkt. Zank diuretiki:
Odpoved srca.
Končne stopnje ledvične bolezni.
Absolutne kontraindikacije za uporabo diuretikov pri hipertenziji
Protin (tiazidni diuretiki).
Ledvična odpoved (antagonisti aldosterona).
Hiperkalemija (antagonisti aldosterona).
Relativne kontraindikacije za uporabo diuretikov pri hipertenziji
Nosečnost.
Presnovni sindrom (visoki odmerki in kombinacija z zaviralci β).
Neželeni učinki tiazidnih diuretikov
1. Ledvična (hipokalemija, hiponatriemija, hipomagneziemija, hiperkalcemija, presnovna alkaloza).
2. Ekstrarenalna (hiperglikemija, povezana z zaviranjem izločanja insulina s β-celicami Langerhansovih otočkov; hiperurikemija z nastopom protinskega sindroma; zvišana raven holesterola v krvi in trigliceridov; sekundarni hiperaldosteronizem pri dolgotrajni uporabi).
Za razliko od tiazidnih diuretikov je natriuretični učinek zančnih diuretikov izrazitejši, vendar je antihipertenzivni učinek manj izrazit.

Opomba:*-možno dolgotrajno zdravljenje z nediuretičnimi odmerki tiazidov kot del kombinirane antihipertenzivne terapije.
Mehanizem delovanja zančnih diuretikov je povezan z blokado v debelem delu naraščajočega kolena zanke nefrona (Henlejeve zanke) kotransporta Na +, K + in dveh ionov C1 -. Posledica tega je povečanje izločanja urina, zmanjšanje BCC, vračanje krvi v srce in minutni volumen srca. Poleg tega se zaradi povečanja sinteze vazodilatacijskih prostaglandinov v žilni steni razširijo arteriole in vene, kar na sistemski ravni vodi do zmanjšanja sistemskega žilnega upora, zmanjšanja obremenitve po in pred obremenitvijo, srčnega utripa in ledvice - za povečanje ledvičnega pretoka krvi in posledično filtracijo in natriurezo.
Neželeni učinki diuretikov zanke so podobni tiazidnim diuretikom (razen učinka na raven kalcija (hipokalcemija). Poleg tega se lahko pojavi prebavna motnja, ki se kaže v slabosti, zmanjšanju apetita, bolečinah v trebuhu, dispeptičnih simptomih.
Poleg tega se lahko s podaljšanim zdravljenjem z diuretiki njihov razvoj zmanjša zaradi razvoja sekundarnega hiperaldosteronizma.
Mehanizem delovanja antagonistov aldosterona temelji na blokadi aldosteronskih receptorjev s posledično kršitvijo izvajanja glavnih učinkov mineralokortikoidov. V jedrskem aparatu celic ledvičnega epitelija to vodi v kršitev izražanja določenih genov, kar ima za posledico zmanjšanje sinteze permeaz in posledično povečanje natriureze in diureze, zmanjšanje izločanja kalija v urinu. Na sistemski ravni se to kaže z zmanjšanjem aktivnosti RAAS, rahlim povečanjem izločanja urina (do 200 ml / dan) in zmanjšanjem BCC. Antihipertenzivni učinek spironolaktona je še posebej izrazit v pogojih primarnega in sekundarnega hiperaldosteronizma.
Najpogosteje se antagonisti aldosterona uporabljajo v kombinaciji s tiazidnimi ali zančnimi diuretiki (po potrebi njihova dolgotrajna uporaba) za preprečevanje sekundarnega hiperaldosteronizma in hipokalemije. Učinek uporabe zdravil se razvije v približno 3 dneh, za doseganje podrobnega kliničnega učinka pa lahko traja do 3 do 4 tedne. Neželeni učinki vključujejo hiperkalemijo, hormonske motnje (ginekomastijo, zmanjšan libido, impotenco pri moških, menstrualne nepravilnosti, hrapavost glasu pri ženskah).
Bolj selektivni zaviralec aldosteronskih receptorjev je v primerjavi s spironolaktonom novo zdravilo eplerenon (Inspra). Njegova visoka selektivnost preprečuje večino stranskih učinkov endokrinega sistema. Dejanski diuretični učinek zdravila je zanemarljiv.
Mehanizem delovanja drugega diuretika, ki varčuje s kalijem, triamterena, je povezan z blokado natrijevih kanalov v luminalni membrani epitelija zbiralnega kanala. Posledično se zmanjša sproščanje Na + iz lumena tubulov v celice. To vodi do zmanjšanja oskrbe s K + skozi bazalno membrano in zmanjšanja njegovega izločanja v urinu. Antihipertenzivni učinek triamterena je povezan z zmanjšanjem volumna obtočne krvi in srčnega izhoda. Neželeni učinki: kristalurija, cylinduria, urolitiaza.
Agonistiα 2 -adrenergični receptorji
Klonidin (Clonidine).
Guanfatsin (Estulik).
Metildopa (dopegit).
V zadnjih letih se je pogostost uporabe agonistov α2 -adrenoreceptorjev, klonidina in gvanfacina za zdravljenje hipertenzije znatno zmanjšala, katerih mehanizem hipotenzivnega delovanja je povezan z aktivacijo zaviralcev α2 -adreno- in imidazolina I 1 -receptorji v centralnem živčnem sistemu. Klonidin trenutno ni priporočljiv za sistematično zdravljenje hipertenzije in se uporablja predvsem za lajšanje hipertenzivnih kriz. Neželeni učinki zdravila so posledica aktivacije α2 -adrenergičnih receptorjev in vključujejo suha usta, letargijo, depresijo, bradikardijo, sindrom odboja in razvoj tolerance.
Metildopa (dopegit) se presnovi v metilnorepinefrin, ki aktivira zaviralce α2 -adrenoreceptorjev vazomotornega centra, kar vodi v zmanjšanje simpatičnih impulzov in krvnega tlaka. Poleg tega je "lažni" posrednik, ki moti sinaptični prenos s tekmovanjem z noradrenalinom v sinaptični špranji. Zdravljenje se začne z 250 mg 2-3 krat na dan, nato pa se dnevni odmerek lahko poveča na 1 g v 2-3 odmerkih. Methyldopa je tradicionalno zdravilo za zdravljenje hipertenzije pri nosečnicah.
Neželeni učinki vključujejo letargijo, zaspanost, nočne groze, depresijo in razvoj parkinsonizma. Pri dolgotrajni uporabi se lahko pojavijo avtoimunski miokarditis, hemolitična anemija, hepatitis.
Agonisti imidazolinskih receptorjev
Moksonidin (fiziotentiki).
Rilmenidin (Albarel).
Agonisti imidazolinskih receptorjev so nov razred antihipertenzivnih zdravil, katerih mesto pri zdravljenju hipertenzije je trenutno določeno. Mehanizem delovanja zdravil je povezan predvsem z aktiviranjem centralnih receptorjev imidazolina I 1, kar vodi v zatiranje delovanja simpatičnega živčnega sistema in znižanje krvnega tlaka. Poleg tega medsebojno delujejo z imidazolinskimi receptorji v epiteliju ledvičnih tubulov in krepijo natriurezo. Prav tako lahko aktivirajo inhibitorne 2 -adrenergične receptorje, vendar je afiniteta zdravil zanje veliko manjša kot do imidazolinskih receptorjev. V primerjavi s klonidinom imajo zdravila manj stranskih učinkov, toleranca se razvije nekoliko manj pogosto in praktično ne povzročajo sindroma odboja.
Indikacije za uporabo agonistov imidazolinskih receptorjev pri hipertenziji
Presnovni sindrom
Absolutne kontraindikacije za uporabo agonistov imidazolinskih receptorjev pri hipertenziji
AV blok.
Hudo srčno popuščanje.
Huda depresija.
Moksonidin je predpisan 0,1 mg peroralno 1 -krat na dan. Po 5-7 dneh se lahko odmerek enkrat poveča na 0,2 mg / dan (pod nadzorom krvnega tlaka), po 2-3 tednih se odmerek poveča na 0,4 mg / dan enkrat (ali 0,2 mg 2-krat na dan) ... Največji dnevni odmerek je 0,6-0,8 mg.
Rilmenidin je predpisan 1 mg enkrat na dan. Če učinek po enem mesecu zdravljenja ni zadosten, se lahko odmerek poveča na 2 mg / dan v dveh deljenih odmerkih.
Simpatolitiki
Centralni simpatolitiki (rauwolfia alkaloidi) trenutno niso priporočljivi za sistematično zdravljenje hipertenzije zaradi njihove nizke učinkovitosti in velikega števila stranskih učinkov. Reserpin v sinaptičnih terminalih selektivno in vztrajno moti aktivni transport kateholaminov iz citosola v granule, zaradi česar monoaminooksidaza uniči nevrotransmiterje. To vodi do izčrpavanja zalog kateholamina, oslabljenega sinaptičnega prenosa in znižanja krvnega tlaka. Za rezerpin je značilen počasi razvijajoč se zmeren hipotenzivni učinek in izrazit psihosedativni učinek.
Neželeni učinki: depresija, povečano samomorilno vedenje, strah, zaspanost, nočne more. Poleg tega so zaradi aktivacije parasimpatičnega oddelka avtonomnega živčnega sistema možne bradikardija, atrioventrikularna blokada, povečanje kislinsko tvorbene funkcije želodca, bronhospazem in zamašen nos.
a -adrenergični zaviralci
Prazosin (Adversuten).
Terazosin (Haitrin).
Doksazosin (Tonokardin).
Za zdravljenje hipertenzije se včasih uporabljajo zaviralci adrenergičnih receptorjev α 1 - prazosin, doksazosin, terazosin. Ta zdravila blokirajo α1 -adrenergične receptorje perifernih žil, kar vodi do širjenja arteriol, zmanjšanja sistemskega žilnega upora in krvnega tlaka. Poleg tega se zmanjšuje naknadna obremenitev in sekundarno zmanjšuje srčni utrip.
Indikacije za uporabo a -adrenergični zaviralci za hipertenzijo
Benigna hiperplazija prostate.
Motena toleranca za glukozo.
Dislipidemija.
Relativne kontraindikacije za uporabo α -adrenergični zaviralci za hipertenzijo
Ortostatska hipotenzija.
Odpoved srca.
Zdravljenje z zaviralci adrenergičnih receptorjev α 1 se začne z najmanjšim odmerkom, ki ga mora bolnik vzeti pred spanjem,
spreminjanje diuretikov (da bi se izognili pojavu "prvega odmerka", ki se kaže z ortostatsko hipotenzijo). Glavna prednost te skupine zdravil je njihov ugoden učinek na presnovne parametre (v nasprotju z zaviralci beta in diuretiki). Vendar pa to izravnajo njihovi stranski učinki: ortostatska hipotenzija, edemi nekardijskega izvora, tahikardija, hitro razvijajoča se toleranca. Poleg tega je v majhnih odmerkih, ki jih bolniki razmeroma dobro prenašajo, hipotenzivni učinek zaviralcev adrenergičnih receptorjev α1 običajno nezadosten, v velikih odmerkih pa se število stranskih učinkov močno poveča. Priporočeni odmerki zdravil so predstavljeni v tabeli. 2.10.
Tabela 2.10.Priporočeni odmerki in izbrani farmakokinetični parametri zaviralcev α 1, ki se uporabljajo za zdravljenje arterijske hipertenzije

2.4. FARMAKOTERAPIJA ARTERIAL HYPERTENSION
Cilji krvnega tlaka
Prizadevati si je treba za znižanje krvnega tlaka na raven< 140/90 мм рт. ст. и ниже (при хорошей переносимости) у всех больных АГ. У больных сахарным диабетом и у пациентов с высоким и очень
visoko tveganje za srčno -žilni sistem (sočasne bolezni srčno -žilnega sistema in ledvic - možganska kap, miokardni infarkt, okvara ledvic, proteinurija), mora biti ciljni krvni tlak<130/80 мм рт. ст. К сожалению, достичь этого уровня АД непросто, даже при комбинированной антигипертензивной терапии, особенно у пожилых пациентов, у больных сахарным диабетом и в целом у пациентов с сопутствующими повреждениями сердечнососудистой системы. Таким образом, для скорейшего и простейшего достижения целевого АД следует начинать антигипертензивную терапию еще до появления значимых кардиоваскулярных повреждений.
Antihipertenzivna terapija
Prej je bil široko uporabljen postopni režim zdravljenja hipertenzije, ki je vključeval začetno imenovanje enega antihipertenzivnega zdravila v majhnih ali srednjih odmerkih z naknadnim povečanjem odmerka in (ali) kombinacijo z drugimi zdravili z nezadostno učinkovitostjo v prejšnji fazi zdravljenja . Trenutno je potreba po začetni kombinirani terapiji postavljena pri velikem številu bolnikov s hipertenzijo.
Izbira antihipertenzivnega zdravila
Glavne prednosti antihipertenzivnega zdravljenja so posledica znižanja krvnega tlaka kot takega. V skladu z evropskimi smernicami o hipertenziji (2007) so predstavniki petih glavnih razredov antihipertenzivnih zdravil (tiazidni diuretiki, zaviralci kalcijevih kanalčkov, zaviralci ACE, antagonisti receptorjev angiotenzina in zaviralci β) primerni tako za začetno kot za vzdrževalno antihipertenzivno zdravljenje v monoterapiji. ali v kombinaciji med seboj. V tem primeru zaviralcev β, zlasti v kombinaciji s tiazidnimi diuretiki, ne smemo uporabljati pri bolnikih s presnovnim sindromom ali z visokim tveganjem za razvoj sladkorne bolezni. Ker mnogi bolniki potrebujejo kombinacijo antihipertenzivnih zdravil, prevelika pozornost pri izbiri prvega zdravila pogosto ni upravičena. Kljub temu obstaja veliko patoloških stanj, pri katerih je bila dokazana prednost nekaterih zdravil pred drugimi.
Izbrana zdravila pri predpisovanju antihipertenzivnega zdravljenja, odvisno od sočasnih bolezni ali stanj (Priporočila EOAG-EOK, 2007)

Opomba:Zaviralci ACE - zaviralci angiotenzinske konvertaze; CCB - zaviralci kalcijevih kanalov; BAR - blokatorji receptorjev angiotenzina II; BAB - β -adrenergični zaviralci; AA so antagonisti aldosterona.
* - nedihidropiridinski CCB.
Konec koncev je izbira določenega zdravila ali kombinacije zdravil odvisna od naslednjih dejavnikov:
Prejšnje izkušnje z zdravilom (razred zdravil) pri določenem bolniku;
Prevladujoča učinkovitost in varnost zdravila za dani profil tveganja za srčno -žilne bolezni;
Prisotnost in narava sočasne (nekardialne) patologije, ki lahko omeji uporabo nekaterih razredov antihipertenzivnih zdravil (tabela 2.11);
Možnosti interakcije z drugimi antihipertenzivnimi zdravili in z zdravili, predpisanimi za druga stanja;
Starost in rasa bolnika;
Značilnosti hemodinamike;
Stroški zdravljenja.
Tabela 2.11.Glavne kontraindikacije za imenovanje antihipertenzivnih zdravil, odvisno od sočasnih bolezni in stanj

Opomba:PEX - implantirani srčni spodbujevalnik; AAB -α- adrenergični zaviralci; BKK dgp - dihidropiridinski zaviralci kalcijevih kanalčkov; CCB n / dgp - nedihidropiridinski zaviralci kalcijevih kanalov; AIR so agonisti imidazolinskih receptorjev.
Kriteriji za izbiro monoterapije ali kombinacije antihipertenzivnih zdravil
Klinične izkušnje kažejo, da monoterapija hipertenzije omogoča doseganje ciljne ravni krvnega tlaka le pri majhnem deležu bolnikov, medtem ko velika večina bolnikov potrebuje kombinacijo dveh ali več antihipertenzivnih zdravil.
Zdravljenje hipertenzije se lahko začne z monoterapijo ali s kombinacijo dveh majhnih odmerkov antihipertenzivnih zdravil. V prihodnosti lahko po potrebi povečate odmerek ali količino uporabljenih zdravil.
Priporočljivo je začeti zdravljenje z monoterapijo pri bolnikih s hipertenzijo I. stopnje z nizkim ali srednjim kardiovaskularnim tveganjem (shema 2.3). Sprva je eno zdravilo predpisano v majhnem odmerku; če ni dovolj učinkovit, se odmerek poveča na polno; če je neučinkovit ali slabo prenaša, se zdravilo drugega razreda predpiše v majhnem, nato pa v polnem odmerku. Merilo za "pozitiven odziv" na zdravljenje: znižanje krvnega tlaka ≥ 20 mm Hg. Umetnost. za sistolični in ≥10 mm Hg. Umetnost. za diastolični krvni tlak. To se imenuje zaporedna monoterapija. Njegove pomanjkljivosti so, da je mogoče ciljne vrednosti krvnega tlaka v ozadju monoterapije doseči le pri 20-30% bolnikov, pogosta menjava zdravil in odmerkov pa poveča kompleksnost zdravljenja, zmanjša stopnjo zaupanja v spoštovanje zdravnika in bolnika ter nepotrebno zamuja čas, potreben za normalizacijo krvnega tlaka. Če je monoterapija neučinkovita, preidejo na kombinirano zdravljenje.
Kombinacija antihipertenzivnih zdravil je sprva potrebna pri bolnikih s hipertenzijo II-III stopnje ali visokim in zelo visokim kardiovaskularnim tveganjem (glejte shemo 2.3). Zdravljenje se lahko začne s kombinacijo "majhnih odmerkov", ki povzroči manj stranskih učinkov in zapletov kot monoterapija s polnimi odmerki. Če je kombinacija nizkih odmerkov delno učinkovita, se lahko odmerek ene ali obeh komponent poveča ali pa se predpiše tretje zdravilo v majhnem odmerku. Nekateri bolniki bodo za doseganje ciljnega krvnega tlaka morda potrebovali tri ali več zdravil s polnim odmerkom. Najpogosteje je kombinirano zdravljenje potrebno pri bolnikih s sladkorno boleznijo, ledvično boleznijo in hudimi sočasnimi boleznimi srčno -žilnega sistema. Upoštevati je treba pomanjkljivosti taktike začetne (začetne) kombinirane antihipertenzivne terapije: tveganje nepotrebnega predpisovanja "dodatnega" zdravila, težave pri določanju

Shema 2.3.Taktika zdravljenja arterijske hipertenzije: izbira med monoterapijo in kombinirano terapijo (priporočila EOAG-EOK, 2007)
delitev zdravila, ki je krivec za alergijo ali slabo toleranco na zdravljenje. Prednosti kombiniranega zdravljenja:
Doseganje ciljnega krvnega tlaka hitreje kot pri učinkoviti monoterapiji;
Učinkovitejši nadzor hipertenzije na splošno;
Boljša toleranca z manj izrazitimi stranskimi učinki;
Zmanjšanje časa in števila poskusov, potrebnih za izbiro učinkovite terapije, kar pomaga povečati zaupanje zdravnika in zaupanje bolnika vanj;
Možnost predpisovanja fiksnih kombinacij zdravil v eni tableti, poenostavitev zdravljenja in povečanje pacientovega upoštevanja terapije.
Vendar pa vseh antihipertenzivnih zdravil ni mogoče učinkovito in varno kombinirati. Racionalna kombinacija zdravil mora imeti naslednje lastnosti:
Povzetek ali povečanje hipotenzivnih učinkov zdravil, ki sestavljajo kombinacijo;
Nadomestilo protiregulativnih mehanizmov, ki jih sproži uporaba vsakega zdravila, ki sestavlja kombinacijo;
Ni stranskih učinkov zaradi interakcije kombiniranih zdravil;
Sposobnost učinkovitega preprečevanja subkliničnih poškodb ciljnih organov in zmanjšanja tveganja za srčno -žilne zaplete v kontroliranih preskušanjih.
Učinkovitost različnih kombinacij iz večine razredov antihipertenzivnih zdravil je predstavljena v tabeli. 2.12.
Tabela 2.12.Različne kombinacije antihipertenzivnih zdravil (Chazova I.E., Ratova L.G., 2006, s spremembami)

Leta 2007 so evropski strokovnjaki za zdravljenje hipertenzije priporočili le šest racionalnih kombinacij petih glavnih razredov antihipertenzivnih zdravil:
1) tiazidni diuretik + zaviralec ACE (zaviralec TD + ACE);
2) tiazidni diuretik + blokator receptorjev angiotenzina II (TD +
BAR);
3) zaviralec kalcijevih kanalov + zaviralec ACE (zaviralec CCB + ACE);
4) blokator kalcijevih kanalov + blokator receptorjev angiotenzina II (CCB + BAR);
5) zaviralec kalcijevih kanalčkov + tiazidni diuretik (CCB + TD);
6) zaviralec β + blokator kalcijevih kanalov (dihidrop-
readin) (BAB + BKK).
Kombinacija tiazidnih diuretikov in sredstev, ki varčujejo s kalijem (triamteren, amilorid, spironolakton) je bila prav tako priznana kot smotrna, preučuje se racionalnost kombinacije zaviralcev ACE in BAR, zaviralcev renina in tiazidnih diuretikov. Nedvomno učinkovita kombinacija tiazidnih diuretikov z zaviralci adrenergičnih receptorjev beta, ki je bila priporočena in uspešno uporabljena že prej, je zdaj prepoznana kot nezaželena zaradi povečanih negativnih presnovnih učinkov. Ne sme se uporabljati pri bolnikih s tveganjem za sladkorno bolezen in presnovni sindrom.
Najučinkovitejše kombinacije zdravil
1. Trenutno je kombinacija zaviralca ACE in diuretika ena najpogosteje predpisanih. Njegova uporaba omogoča doseganje ciljne ravni krvnega tlaka pri več kot 80% bolnikov. V tem primeru:
Obstaja povečanje antihipertenzivnih učinkov zdravil;
Zaviralci ACE zmanjšajo aktivnost RAAS, ki se poveča s podaljšanim dajanjem diuretikov;
Diuretik poveča učinkovitost zaviralca ACE pri bolnikih z normo- in hiporeninsko obliko hipertenzije;
Zaviralci ACE preprečujejo razvoj hipokalemije v prisotnosti diuretikov;
Zaviralci ACE ne vplivajo na presnovo lipidov in zmanjšujejo hiperurikemijo in hiperglikemijo, ki se pojavita med jemanjem diuretikov.
Ta kombinacija se priporoča predvsem bolnikom s srčnim popuščanjem, hipertrofijo levega prekata, diabetično nefropatijo. Učinkovit je tudi pri bolnikih s hudo hipertenzijo, pri starejših bolnikih z neučinkovitostjo monoterapije
Zaviralci ACE.
2. Glede na antihipertenzivne učinke so BAR blizu zaviralcem ACE, zato ima njihova kombinacija z diuretiki skoraj enake prednosti kot kombinacija zaviralcev ACE z diuretiki.
Kombinirana uporaba BAR in diuretika vodi do opaznega znižanja krvnega tlaka pri bolnikih z visoko in nizko aktivnostjo renina.
3. Kombinacija zaviralcev ACE + CCB (pa tudi BAR + CCB) je učinkovita tako pri visokih kot pri nizko zakoreninjenih oblikah hipertenzije. Uporaba teh zdravil omogoča:
Za okrepitev hipotenzivnega učinka;
Okrepiti natriuretični učinek;
Za povečanje učinkovitosti zaviralcev ACE pri bolnikih z normo- in hiporeninsko obliko hipertenzije;
Za povečanje učinkovitosti dihidropiridinskih CCB z zaviranjem aktivnosti zaviralcev ACE SAS;
Zmanjšajte resnost edema nog med jemanjem CCB (najbolj značilno za dihidropiridinske CCB);
Zmanjšajte suh kašelj med jemanjem zaviralca ACE;
Doseči organoprotektivno delovanje (vključno z nefroprotektivnim delovanjem zaradi širjenja aferentnih arteriol v ledvicah pod vplivom zaviralcev ACE ter aferentnih in eferentnih arteriol pod vplivom nedihidropiridinskih CCB);
Odpravite možnost negativnega vpliva na presnovo lipidov, ogljikovih hidratov in purinov.
4. Kombinacija zaviralcev β in CCB (derivatov dihidropiridina) omogoča:
Doseči aditivnost pri hipotenzivnem učinku;
S pomočjo zaviralcev β zmanjšajte aktivacijo SAS, ki se razvije v začetni fazi uporabe dihidropiridina
BPC;
Zmanjšajte resnost edema nog med jemanjem
BKK.
Kombinacija je indicirana za hipertenzivne bolnike s koronarno arterijsko boleznijo, pa tudi za bolnike s hudo hipertenzijo, neodzivno na monoterapijo.
5. Kombinacija CCB in diuretikov se ne zdi očitna, saj omogoča povečanje neželenih ortostatskih reakcij in kompenzacijsko povečanje aktivnosti sistema renin-angiotenzin. Istočasno:
Antihipertenzivni učinek obeh zdravil je opazno okrepljen;
Učinkovitost zdravljenja izolirane sistolične hipertenzije pri starejših bolnikih se poveča;
Resnost organoprotektivnih učinkov se povečuje.
6. Kombinacija zaviralcev β in diuretikov se še vedno zelo pogosto uporablja. V tem primeru:
Hipotenzivni učinki zdravil so okrepljeni;
- zaviralci β preprečujejo razvoj hipokalemije na ozadju diuretikov;
- zaviralci β preprečujejo aktiviranje SAS in RAAS v ozadju imenovanja diuretikov.
Ta kombinacija ni le visoko učinkovita, ampak tudi stroškovno učinkovita. Hkrati se ob hkratnem dajanju zaviralcev β in diuretikov okrepi njihov negativen učinek na presnovo ogljikovih hidratov in lipidov, moč pa se zmanjša. Ta kombinacija se ne uporablja pri bolnikih s presnovnim sindromom in visokim tveganjem za sladkorno bolezen, za zmanjšanje škodljivih učinkov na presnovo lipidov in glukoze pa se uporabljajo majhni odmerki diuretikov (kar ustreza največ 6,25-12,5 mg hidroklorotiazida).
7. Ko se zaviralec β uporablja skupaj z zaviralcem α1 -adrenoreceptorjev, pride do naslednjega:
Povečanje hipotenzivnega učinka;
Zmanjšanje aktivacije SAS z zaviralci β, ki se razvije v začetni fazi uporabe zaviralcev α1 -adrenergičnih receptorjev;
Zmanjšanje 1-adrenergičnih blokatorjev vazospazma zaradi neselektivnih zaviralcev β;
Zmanjšanje 1 -adrenergičnih zaviralcev škodljivega učinka zaviralcev β na presnovo lipidov in ogljikovih hidratov.
Vendar pa so dolgoročni učinki te kombinacije antihipertenzivnih zdravil slabo razumljeni.
8. Sodobna zdravila osrednjega delovanja (agonisti imidazolinskih receptorjev) so dobro kombinirana z vsemi drugimi skupinami antihipertenzivnih zdravil. Toda v kombinaciji z zaviralci β je potrebna previdnost zaradi tveganja za razvoj bradikardije. Učinek te kombinacije na dolgoročno prognozo ni bil preučen.
Obstajajo kombinirana zdravila z nizkimi in polnimi odmerki s fiksno sestavo glavnih antihipertenzivnih zdravil (tabela 2.13). Prednosti fiksnih racionalnih kombinacij vključujejo:
Enostavnost dajanja in postopek titracije odmerka, povečanje spoštovanja pacienta pri zdravljenju;
Medsebojno povečanje antihipertenzivnega učinka zdravil, vključenih v kombinirano dozirno obliko;
Povečanje števila bolnikov s stabilnim znižanjem krvnega tlaka zaradi večsmernega antihipertenzivnega učinka njegovih sestavnih delov;
Zmanjšanje pojavnosti neželenih učinkov tako zaradi manjših odmerkov kombiniranih antihipertenzivnih zdravil kot zaradi medsebojne nevtralizacije teh učinkov;
Zmanjšanje stroškov zdravljenja;
Odprava možnosti uporabe neracionalnih kombinacij;
Najučinkovitejša organozaščita in zmanjšanje tveganja in števila srčno -žilnih zapletov.
Stabilne kombinacije imajo dve glavni pomanjkljivosti:
Določanje odmerka omejuje možnost spreminjanja odmerka zdravil. Vendar se to premaga z izdajo kombinacij, ki vsebujejo različne odmerke istih sestavin;
Določene težave pri prepoznavanju in povezovanju neželenih pojavov z vplivom ene ali druge sestavine zdravila.
Manj učinkovite kombinacije zdravil
Trenutno ni prepričljivih dokazov v korist uporabe kombinacije zaviralca β + zaviralca ACE in zaviralca adrenergičnih receptorjev β + BAR. Menijo, da obe zdravili delujeta enosmerno - zmanjšujeta aktivnost RAAS, zato pri sočasni uporabi ne pride do okrepitve antihipertenzivnega delovanja. Kljub temu obstajajo nekatere posebnosti delovanja zdravil, ki lahko določijo sinergijo njihovega antihipertenzivnega učinka. Tako se domneva, da je mogoče hiperreninemijo, ki je posledica zaviranja ACE, znatno zmanjšati s pomočjo zaviralcev β, ki zavirajo izločanje renina z jukstaglomerularnim aparatom ledvic. Po drugi strani se lahko vazokonstrikcija, ki se pojavi pri imenovanju BAB, z uporabo zaviralcev ACE z vazodilatacijskimi lastnostmi znatno zmanjša. Včasih je to kombinacijo mogoče priporočiti, če huda tahikardija traja z nizko aktivnostjo RAAS. Pri bolnikih s kroničnim srčnim popuščanjem je potreba po uporabi zaviralca ACE v kombinaciji z zaviralcem β nedvomna, vendar pri bolnikih s hipertenzijo te kombinacije ni mogoče šteti za optimalno.
Tabela 2.13. Sestava nekaterih kombiniranih antihipertenzivnih zdravil

Nadaljevanje tabele 2.13

Konec tabele. 2.13

Konec tabele 2.13

Opomba:* - v obliki sukcinata.
Kombinacija zaviralcev ACE in BAR se v klinični praksi redko uporablja, saj se domneva, da obe zdravili delujeta na različnih ravneh istega sistema - RAAS - in da se pri sočasni uporabi ne poveča potencial antihipertenzivnega delovanja, saj BAR povzroči popolno zmanjšanje aktivnosti RAAS. Hkrati zaviralci ACE zavirajo reaktivno povečanje sinteze AT-II, ki jo povzroča BAR, in zato oslabijo posredno stimulacijo receptorjev angiotenzina tipa II, kar velja za enega pomembnih mehanizmov antihipertenzivnega delovanja BAR. Nefroprotekcija pri bolnikih z arterijsko hipertenzijo.
Neracionalne kombinacije zdravil
Neracionalne kombinacije vključujejo tiste kombinacije zdravil, katerih uporaba bodisi ne okrepi antihipertenzivnega delovanja, bodisi se stranski učinki povečajo. Sem spadajo kombinacije: β-blokator + CCA iz serije fenilalkilaminov, β-blokator + zdravilo s centralnim delovanjem, CCB iz serije dihidropiridinov + α1-adrenergični blokator.
Za povečanje učinkovitosti zdravljenja hipertenzije mora zdravnik upoštevati več pravil:
Priporočljivo je predpisati fiksno kombinacijo zdravil (v eni tableti), kar poenostavi režim in izboljša skladnost bolnikov;
Prednost je treba dati zdravilom s podaljšanim delovanjem, da se z enim odmerkom zagotovi 24-urni učinek. To vam omogoča, da dosežete stabilen hipotenzivni učinek in trajno zaščito ciljnih organov, poleg tega - povečate bolnikovo spoštovanje zdravljenja;
Učinkovitost 24-urnega spremljanja krvnega tlaka je mogoče oceniti z merjenjem krvnega tlaka pred naslednjim odmerkom zdravila ali med ambulantnim spremljanjem;
Posebno pozornost je treba nameniti stranskim učinkom zdravil, saj so najpomembnejši razlog za zavrnitev zdravljenja (pomanjkanje spoštovanja zdravljenja);
Pri nezapleteni hipertenziji in pri starejših bolnikih se obseg zdravljenja postopoma povečuje, dokler ni dosežen ciljni krvni tlak;
Pri visokem kardiovaskularnem tveganju mora biti ciljni krvni tlak
čim prej doseči z metodo kombiniranega zdravljenja z razmeroma hitrim povečanjem odmerka skupaj z dejanskim antihipertenzivnim zdravljenjem odpraviti odpravljive dejavnike tveganja (hiperglikemijo, hiperholesterolemijo itd.) v skladu s splošno sprejetimi standardi; - skrb za ohranjanje visoke pacientove spoštovanja zdravljenja je temeljno pomemben sestavni del zdravljenja hipertenzije, vključuje: načrtovanje rednih obiskov bolnikov, zdravstveno izobraževanje pacienta (vključno s šolami za hipertenzijo); razjasnitev bistva delovanja zdravil in razprava o možnih stranskih učinkih; redno spodbujanje v zvezi z bolnikovimi doseženimi spremembami življenjskega sloga; spodbujanje samonadzora krvnega tlaka; vključevanje svojcev v postopek izvajanja zdravniških priporočil, preprost in razumljiv režim jemanja zdravil, povezan z dnevno rutino.
Merila učinkovitosti antihipertenzivne terapije
Rezultate terapije lahko razdelimo na kratkoročne (takojšnje), srednjeročne (vmesne) in dolgoročne (dolgotrajne). Takojšnji rezultati so določeni po nekaj tednih ali mesecih zdravljenja in vključujejo znižanje krvnega tlaka na sprejemljivo raven, brez stranskih učinkov, izboljšane laboratorijske parametre, ustrezno upoštevanje bolnikovih receptov zdravnikov, ugoden vpliv na kakovost življenja. Vmesni rezultati, včasih imenovani tudi nadomestni končni rezultati zdravljenja, so pokazatelj učinkovitosti antihipertenzivne in organoprotektivne terapije. Vključujejo učinek na stanje delovanja srca in ledvic, hipertrofijo levega prekata, napredovanje ateroskleroze, angino pektoris, učinek na stanje presnove ogljikovih hidratov in lipidov. Dolgoročni izidi predstavljajo končne točke zdravljenja in vključujejo kazalnike, kot so srčni, cerebrovaskularni in ledvični zapleti, lezije aorte in perifernih arterij ter smrtnost (zaradi srčnih in nekardioloških vzrokov).
Kratkoročna merila za učinkovitost antihipertenzivnega zdravljenja (1-6 mesecev od začetka zdravljenja)
Znižanje krvnega tlaka in / ali krvnega tlaka za 10% ali več ali doseganje ciljne ravni krvnega tlaka.
Odsotnost hipertenzivnih kriz.
Ohranjanje ali izboljšanje kakovosti življenja.
Vpliv na spremenljive dejavnike tveganja.
Srednjeročna merila za učinkovitost antihipertenzivnega zdravljenja (več kot 6 mesecev od začetka zdravljenja)
Doseganje ciljnih vrednosti krvnega tlaka.
Brez poškodb ciljnih organov ali reverzibilne dinamike obstoječih zapletov.
Odprava spremenljivih dejavnikov tveganja.
Dolgoročna merila za učinkovitost antihipertenzivnega zdravljenja
Stabilno vzdrževanje krvnega tlaka na ciljni ravni.
Pomanjkanje napredovanja poškodbe ciljnih organov.
Nadomestilo za obstoječe kardiovaskularne zaplete.
2.5. ZDRAVLJENJE HIPERTONIČNIH KRIZ
Hipertenzivne krize (HCR) običajno razumemo kot stanja z nenadnim povišanjem krvnega tlaka, ki so po kliničnih manifestacijah in prognozi heterogena in lahko ogrožajo življenje ali zdravje. HCR lahko zaplete vse stopnje hipertenzije, najpogosteje pa se pojavijo pri II-III st. Nenadno zvišanje krvnega tlaka lahko povzročijo nevropsihične travme, uživanje alkohola, ostra nihanja atmosferskega tlaka, preklic antihipertenzivne terapije itd. V patogenezi HCR obstajajo:
Vaskularni mehanizem - povečanje celotnega perifernega upora kot posledica povečanja vazomotornega (nevrohumoralni učinki) in bazalnega (z zadrževanjem natrija) tonusa arteriol;
Srčni mehanizem je povečanje srčnega utripa, kontraktilnosti miokarda in iztisne frakcije kot odziv na povečanje srčnega utripa in volumna obtočne krvi.
M. S. Kušakovsky (2004) razlikuje tri vrste hipertenzivnih kriz.
Nevrovegetativno. Ta vrsta hipertenzivne krize se najpogosteje pojavi. Zvišanje krvnega tlaka ponoči ali med prebujanjem, ki ga spremlja vznemirjenost, hudi glavoboli, tahikardija. Krvni tlak hitro narašča: sistolični do 230-250 mm Hg. Art., Diastolični do 120-125 mm Hg. Umetnost.
Ob edematozna oblika bolnik je zaviran, debel, letargičen, obraz je otekel, izločanje urina se močno zmanjša.
Konvulzivna oblika pojavlja se redko, opaža se pri najhujšem poteku hipertenzije in se kaže z izgubo zavesti, toničnimi in kloničnimi napadi.
Med hipertenzivnimi krizami ločimo nujna in nujna stanja. Nujne hipertenzivne krize (HCR tipa I) pomenijo hipertenzivna stanja, za katera je značilno izrazito zvišanje krvnega tlaka (> 180/120 mm Hg), zapleteno zaradi znakov nastopa ali progresivne disfunkcije ciljnih organov (nestabilna angina pektoris, akutna odpoved levega prekata, disekcija aneurizme aorte, eklampsije, kapi, edema papile vidnega živca itd.). Vendar tudi če zvišanje krvnega tlaka ne preseže 180/120 mm Hg. Čl., Vendar vodi do pojava ali poslabšanja simptomov poškodbe ciljnih organov, je treba takšno stanje obravnavati kot HCR tipa I.
Da bi v tem primeru preprečili ali omejili poškodbe ciljnih organov, je v prvih minutah in urah (ne nujno normalno) s pomočjo parenteralnih zdravil potrebno takojšnje znižanje krvnega tlaka.
Nujna stanja pri hipertenzivni krizi
Hipertenzivna encefalopatija.
AH z znaki odpovedi levega prekata.
AH pri miokardnem infarktu.
AH z nestabilno angino pektoris.
AH z disekcijo aorte.
Huda hipertenzija, povezana s subarahnoidno krvavitvijo ali cerebrovaskularno nesrečo.
Kriza s feokromocitomom.
Hipertenzija v primeru zastrupitve z amfetamini, LSD, kokainom ali ekstazijem.
Hipertenzija med operacijo.
Huda preeklampsija ali eklampsija.
Začetni cilj zdravljenja nujnih hipertenzivnih stanj je znižanje povprečnega krvnega tlaka za največ 25% v intervalu od nekaj minut do ene ure s pomočjo parenteralno danih antihipertenzivnih zdravil. Če je krvni tlak stabilen, potem
v naslednjih 2-6 urah znižati na 160 mm Hg. (sistolični) in 100-110 mm Hg. Umetnost. (diastolični) (možen je prehod na peroralne dozirne oblike). V tem primeru se je treba izogniti pretiranemu znižanju krvnega tlaka, ki lahko povzroči ledvično, možgansko ali koronarno ishemijo. Če se ta raven krvnega tlaka dobro prenaša in je bolnikovo stanje klinično stabilno, se lahko v naslednjih 24-48 urah izvede nadaljnje postopno znižanje krvnega tlaka na normalno raven.
Bolniki z ishemično kapjo, za katere klinične študije niso pokazale koristi nujnega antihipertenzivnega zdravljenja;
Bolniki z disekcijo aorte, pri katerih je treba znižati sistolični krvni tlak< 100 мм рт. ст., если они это переносят.
Nujna hipertenzivna stanja (HA tip II) se razumejo kot situacije, povezane z močnim povišanjem krvnega tlaka brez progresivne disfunkcije ciljnih organov. To vključuje tudi primere asimptomatskega zvišanja krvnega tlaka ≥220 mm Hg. Umetnost. in / ali BPd ≥120 mm Hg. Umetnost.
V teh primerih je potrebno postopno znižanje krvnega tlaka za 15-25% začetnega ali ≤160/110 mm Hg. Umetnost. v 12-24 urah (z uporabo peroralnih antihipertenzivnih zdravil). Vrednotenje učinkovitosti in popravljanje nujne terapije se izvede po času, ki je potreben za začetek hipotenzivnega učinka zdravila (15-30 minut).
Za lajšanje konvulzivne oblike hipertenzivne krize se dodatno predpiše diazepam (Seduxen, Relium, Sibazon) v odmerku 10-20 mg (2-4 ml 0,5% raztopine). Zdravilo se daje intravensko počasi, dokler napadi ne izginejo. Prav tako lahko počasi intravensko predpisujete 2,5 g magnezijevega sulfata (10 ml 25% raztopine v 10 ml 0,9% raztopine natrijevega klorida). V tem primeru je glavna nevarnost zastoj dihanja. Intravensko kapljanje magnezijevega sulfata (10 ml 25% raztopine v 250 ml 0,9% raztopine natrijevega klorida) je manj nevarno. Pri depresiji dihanja je potrebno intravensko dajanje kalcijevega klorida.
Za zdravljenje hipertenzivnih kriz mora zdravnik imeti razmeroma majhen, a popoln in kar je najpomembneje dobro znan sklop antihipertenzivnih zdravil (tabela 2.14).
miza 2.14. Glavna zdravila za lajšanje hipertenzivne krize

Nadaljevanje tabele. 2.14

Nadaljevanje tabele 2.14

Nadaljevanje tabele. 2.14

Nadaljevanje tabele 2.14

Konec tabele. 2.14

Konec tabele 2.14

Opomba:* - pri intravenskem dajanju klonidina je možno kratkotrajno zvišanje krvnega tlaka zaradi aktivacije perifernih α 1 - in α 2 -adrenoreceptorjev krvnih žil; ** - uvedba po posebnem sistemu; *** - po 5 minutah lahko ponovite bolusno injekcijo ali povečate infuzijo do 300 μg / min.
Zahteve za parenteralno zdravilo za zdravljenje hipertenzivnih kriz
Kratek čas po pojavu hipotenzivnega učinka in njegovem ohranjanju 3-4 ure po prekinitvi dajanja.
Predvidljiv učinek, odvisen od odmerka.
Minimalen učinek na možganski in ledvični pretok krvi, kontraktilnost miokarda.
Učinkovitost pri večini bolnikov.
Pri večini bolnikov ni kontraindikacij.
Najmanjši obseg stranskih učinkov.
Zahteve za peroralno zdravilo za zdravljenje hipertenzivnih kriz
Hiter (20-30 minut) začetek hipotenzivnega delovanja pri peroralnem jemanju, ki traja 4-6 ur.
Predvidljiv hipotenzivni učinek, odvisen od odmerka.
Primerno za večino bolnikov (brez stranskih učinkov).
Razpoložljivost.
Po uvedbi antihipertenzivnega zdravljenja je priporočljivo vsaj 6 ur opazovati zdravnika, da se pravočasno ugotovijo možni zapleti GCD (predvsem cerebrovaskularna nesreča in infarkt) in stranski učinki zdravljenja z zdravili (na primer ortostatska hipotenzija). Z razvojem ortostatske hipotenzije se priporoča počitek v postelji z merjenjem krvnega tlaka. S prekomernim znižanjem krvnega tlaka je možno intravensko kapljanje tekočine (na primer izotonične raztopine natrijevega klorida), s trajno hipotenzijo je možno terapiji dodati vazopresorje (na primer dopamin).
LITERATURA
Almazov V.A.Hipertenzija / V. A. Almazov, E. V. Shlyakhto. - M., 2000.- 118 str.
Belousov Yu.B.Klinična farmakologija in farmakoterapija. - 2. izd., Stereotipno / Yu. B. Belousov, V. S. Moiseev, V. K. Lepakhin. - M.: Universum založništvo, 2000.- 539 str.
Bondarenko B. B.Telmisartan - nov blokator receptorjev angiotenzina II / B. B. Bondarenko, Yu. B. Winter // Arterijska hipertenzija. - 2002. - T 8 ,? 3. - S. 82-84.
Vertkin A. L.Hipertenzivna kriza: od tradicionalnih konceptov do sodobnih kliničnih smernic / A. L. Vertkin, M. I. Lukashov, O. B. Polosyants, N. I. Pentkovsky // Lečeči zdravnik. - 2007. -? 6. - http: // old.osp.ru/doctore/2007/06/062.htm.
Gilyarevsky S.R. Blokatorji 1 -adrenergičnih receptorjev po dokazih in dvomih ALLHAT / S. R. Gilyarevsky // Srce: revija za zdravnike
zdravniki. - 2003. - T. 2 ,? 4. - S. 202-206.
Kobalava J. D.Hipertenzivne krize: ali obstajajo resnična nasprotja pri razvrščanju in zdravljenju? / Zh.D. Kobalava, K.M. Gudkov // Srce: revija za zdravnike. - 2003. - T 2 ,? 3. - S. 116-127.
Kobalava J. D.Osnovna načela zdravljenja arterijske hipertenzije: revidirani in novi / Zh. D. Kobalava, Yu. V. Kotovskaya // Srce: revija za zdravnike. - 2004. - T. 3 ,? 2. - S. 75-79.
Konradi A.O.Uporaba centralno delujočih zdravil pri zdravljenju arterijske hipertenzije: dosežki in obeti / A. O. Konradi // Arterijska hipertenzija. - 2002. - Dodatna izdaja. - S. 7-9.
Makolkin V.I.Kalcijevi antagonisti pri zdravljenju arterijske hipertenzije /
V. I. Makolkin // Ruska medicinska revija. - 2003. - T. 11 ,? devet. -
S. 511-513.
Metelitsa V.I.Priročnik za klinično farmakologijo zdravil za srce in ožilje. - 3. izd., Rev. in dodaj. / V.I. Mećava. - M.: MIA, 2005.- 1528 str.
Moiseev S.V.Kalcijevi antagonisti pri arterijski hipertenziji: praktični vidiki / SV Moiseev // Klinična farmakologija in terapija. - 2006. - T 15 ,? 3. - S. 32-36.
Preobrazhensky D.V. Zaviralci ACE in zaviralci AT1 v klinični praksi / D. V. Preobrazhensky, B. A. Sidorenko, T. A. Batyraliev. - M.:
Zavezništvo-PRESID, 2002.-224 str.
Preobrazhensky D.V. Diagnoza in zdravljenje arterijske hipertenzije. - 1. del. A / D. V. Preobrazhensky, B. A. Sidorenko. - M.: Zavezništvo-PRESID,
2002.- 99 str.
Preobrazhensky D.V. Diagnoza in zdravljenje arterijske hipertenzije. - 1. del. B / D. V. Preobrazhensky, B. A. Sidorenko. - M.: Zavezništvo-PRESID,
2002.- 254 str.
Preprečevanje, diagnoza in zdravljenje arterijske hipertenzije. Ruska priporočila (druga revizija). - M., 2004.- 20 str.
B. A. SidorenkoZaviralci receptorjev AT1-angiotenzina / BA Sidorenko, DV Preobrazhensky. - M.: Informatik, 2001.- 200 str.
Terapevtski imenik Univerze v Washingtonu / ur. M. Woodley, A. Whelan. - M.: Praksa, 1995.- 831 str.
Fofanova T.V.Zaviralci ACE + nizki odmerki tiazidnih diuretikov: idealna kombinacija za zdravljenje arterijske hipertenzije / T. V. Fofanova, F. T. Ageev // Srce: revija za zdravnike. - 2004. - T. 3 ,? 2.-
S. 99-103.
Chazova I.E.Algoritem za diagnozo in zdravljenje arterijske hipertenzije / I. E. Chazova // Consilium-Medicum. - 2003. - T. 4 ,? 3. - S. 130-133.
Chazova I.E.Kombinirano zdravljenje arterijske hipertenzije: preprosto o kompleksu / IE Chazova, LG Ratova // Consilium-Medicum. - 2006. - T. 8 ,? 5. - http://www.polyclinic.spb.ru/articles. php? subaction = showfull & id = 118672 9987 & archive = & start_from = & ucat = 10 & action = 10.
2003 Evropsko društvo za hipertenzijo - Smernice Evropskega združenja za kardiologijo za obvladovanje arterijske hipertenzije // J. Hypertens. - 2003. - letn. 21. - str. 1011-1053.
Atlas S.A.Sistem renin-angiotenzin aldosteron: patofiziološka vloga in farmakološka inhibicija / S. A. Atlas // O Manag. Care Pharm. - 2007. - letn. 13,? 8, dop. B. - str. 9-20.
Aulakh G. K ..Posodobitev o nepeptidnih antagonistih receptorjev angiotenzina in sorodnih modulatorjih RAAS / Aulakh G. K., Sodhi R. K., Singh M. // Life Sci. - 2007. - letn. 81 ,? 8. - str. 615-639.
Bisognano J. D.Zaviralci kalcijevih kanalov, zaviralci receptorjev angiotenzina in zaviralci angiotenzinske konvertaze: učinkovitost v kombinaciji z diuretiki ali zaviralci adrenergičnih receptorjev beta za zdravljenje hipertenzije / J. D. Bisognano, T McLaughlin, C. S. Roberts, S. S. Tang // Vasc. Upravljanje zdravstvenega tveganja. - 2007. - letn. 3 ,? 5. - str. 579-585.
Kardiovaskularna zdravila // Droge prihodnosti. - 2002. - letn. 27 ,? 1. - str. 61-103.
Cayley W. E. Jr.Ali so zaviralci adrenergičnih receptorjev beta učinkoviti v prvi vrsti zdravljenja hipertenzije? / W. E. Jr. Cayley // Am. Fam. Zdravnik. - 2007. - letn. 76 ,? 9. - str. 1306-1308.
Chalmers J.Odbor Smernic WHO-ISH za hipertenzijo. 1999 Svetovna zdravstvena organizacija - Smernice Mednarodnega združenja za hipertenzijo za obvladovanje hipertenzije / J. Chalmers // J. Hypertens. - 1999. - letn. 17. - str. 151-185.
Chobanian A. V.Sedmo poročilo Skupne nacionalne komisije za preprečevanje, odkrivanje, vrednotenje in zdravljenje visokega krvnega tlaka / A. V. Chobanian, G. L. Barkis, H. R. Black et al. // Srce: revija za zdravnike. - 2004. - T. 3 ,? 5. - S. 224-261.
Goodman & GilmanS.Farmakološke osnove terapevtike / Ed. J. G. Hardman Deveta izdaja. New York et al.: McGraw-Hill 1998. 1905str.
Gradman A. H., Kad R.Zaviranje Renina pri hipertenziji // J Am Coll Cardiol. - 2008. - letn. 51 ,? 5. - str. 519-528.
Odbor za smernice. 2003 Evropsko društvo za hipertenzijo - Smernice Evropskega združenja za kardiologijo za obvladovanje arterijske hipertenzije // J. Hipertenzija. - 2003. - letn. 21. - str. 1011-1053.
Hansson L., Zanchetti H., Carruthers S. G., et al. Westerink, za študijsko skupino HOT. Učinki intenzivnega zniževanja krvnega tlaka in nizkega odmerka aspirina pri bolnikih s hipertenzijo: glavni rezultati randomiziranega preskušanja optimalnega zdravljenja hipertenzije (HOT) / I. Hanson, A. Zanchetti, S. Carruthers et al. // Lancet. - 1998. - letn. 351. - P
1755-1762.
Raziskovalci študije ocenjevanja srčnih izidov (HOPE). Učinki angiotenzin-konvertirajočega encima v hibitorju, ramiprilu, na srčno-žilne dogodke pri bolnikih z visokim tveganjem //
N. Engl. J. Med. - 2000. - letn. 342. - str. 145-153.
Katzung B. G.Osnovna in klinična farmakologija. - Osma izdaja / B. G. Katzung. - New York et al.: McGraw-Hill, 2001.- 1217 str.
Mancia G.Smernice za obvladovanje arterijske hipertenzije: delovna skupina za obvladovanje arterijske hipertenzije Evropskega združenja za hipertenzijo (ESH) in Evropskega kardiološkega združenja (ESC) / G. Mancia, G. De Backer,
A. Dominiczak et al. // J. Hypertens. - 2007. - letn. 25 ,? 6. - str. 1105-1187.
Matchar D. B.Sistematični pregled: primerjalna učinkovitost zaviralcev angiotenzinske konvertaze in zaviralcev receptorjev angiotenzina II za zdravljenje esencialne hipertenzije / D. B. Matchar, D. C. McCrory, L. A. Orlando et al. // Ann Intern Med. - 2008. - letn. 148 ,? 1. - str. 16-29.
Meier P.Prihodnost inhibicije angiotenzina II v kardiovaskularni medicini / R. Meier, M. Maillard, M. Burnier // Curr Drug Targets Cardiovasc Haematol Disord. - 2005. - letn. 5,? 1. - str. 15-30.
Mustone A. L.Zaželene terapevtske lastnosti optimalnega antihipertenzivnega sredstva / A. L. Mustone // Zdravila. - 2006. - letn. 66 ,? 9. - str. 1239-1252.
Nesbitt S. D.Kombinirano antihipertenzivno zdravljenje: optimizacija nadzora krvnega tlaka in zmanjšanje kardiovaskularnega tveganja / S. D. Nesbitt // J. Clin. Hipertenzije. - 2007. - letn. devet,? 11, dop. 4. - str. 26-32.
Nussberger J.Prenašanje, farmakokinetika in fatomodinamični učinki zaviralca renina SPP 100 po večkratni peroralni uporabi pri zdravih prostovoljcih / J. Nussberger, H. Brunner, C. Jensen, J. Mann // Eur. Srce J. - 2001. - letn. 22.-
Abst. P2294.
Oh B.-H.Aliskiren, peroralni zaviralec renina, zagotavlja od odmerka odvisno učinkovitost in vzdržuje 24-urno kontrolo krvnega tlaka pri bolnikih s hipertenzijo / B.-H. Oh,
J. Mitchell, J. R. Herron et al. // J. Am. Coll Cardiol. - 2007. - letn. 49 ,? 11. - str. 1157-1163.
Remme W. J.Zaviralci adrenergičnih receptorjev beta ali zaviralec receptorjev angiotenzinskega sinusa: kaj bi moralo biti najprej? / W. J. Remme // Cardiol Clin. - 2007. -
Letnik 25 ,? 4. - str. 581-594.
Richard S.Vaskularni učinki antagonistov kalcijevih kanalčkov: novi dokazi / S. Richard // Droge. - 2005. - letn. 65, dop. 2. - str. 1-10.
Schmieder R. E.Zmanjšana incidenca novonastale atrijske fibrilacije z blokado receptorjev angiotenzina II: preskus VALUE / R. E. Schmieder, S. E. Kjeldsen, S. Julius
et al. // J. Hypertens. - 2008. - letn. 26 ,? 3. - str. 403-411.
Šesto poročilo Skupnega nacionalnega odbora za odkrivanje, vrednotenje in zdravljenje visokega krvnega tlaka (JNC VII) // Arch Intern Med. - 1997. - letn. 157. -
P. 2413-2446.
Triggle D. J.Antagonisti kalcijevih kanalov: klinična uporaba-preteklost, sedanjost in prihodnost / D. J. Triggle // Biochem Pharmacol. - 2007. - letn. 74 ,? 1. - str. 1-9.