Opredelitev
Sterilne raztopine, ki vsebujejo več ali takoj, vse hranilne snovi, potrebne za življenje, lahko vstopijo v telo skozi kateter z iglo, ki je predstavljen na Dunaju. Ta ukrep je lahko začasni in dolgoročen.
Namen
Nekateri ljudje ne prejmejo zadostne količine mineralnih snovi s hrano ali pa ne morejo biti neodvisno zaradi bolezni, po operaciji ali nesreči. Nahranijo se intravensko s kapalko ali katetrom. Groppers se uporabljajo več ur in pomagajo obnoviti ravnovesje tekočine v telesu po operaciji ali virusni bolezni.
Ljudje z resnimi in dolgoročnimi boleznimi potrebujejo intravensko prehrano, ki zajema njihove potrebe v mineralih za mesece in včasih leta. Takšni bolniki lahko zahtevajo stalno intravensko namestitev. Posebni kateter se vstavi pod kožo v podvrstno veno. Rešitev za dolgo časa prihaja neposredno v kri. Pravilna namestitev katetra se preveri z uporabo X-žarkov.
Previdnostni ukrepi
Opis
Obstajata dve vrsti intravenske hrane (prehrana, ki ni skozi prebavni sistem, ampak preko Dunaja). Delna prehrana je predpisana za kratek čas za pokrivanje primanjkljaja nekaterih koristnih snovi in \u200b\u200bje le dodatek k konvencionalni pacientovi prehrani. Popolna moč je prikazana ljudem, ki ne morejo jesti na običajen način, vendar potrebujejo pridobivanje hranil. Obe vrsti intravenske hrane se lahko uporabljata v medicinski ustanovi in \u200b\u200bdoma. V drugem primeru je centralni venski kateter nameščen v bolnišnici, sama prehrana pa se izvaja doma.
Šibke sterilne vodne raztopine natrijeve (sol) ali glukoze (sladkor) so zasajene v steklenicah ali gostih plastičnih vrečah, pritrjena na stojalo ob pacientovi postelji. Dodatne mineralne snovi (kalijevo, kalcij, vitamini in zdravila) se lahko vnesejo z brizgo neposredno na paket. Osnovne rešitve samo za kratek čas napolnijo potrebe telesa v tekočini, kalorijah in elektrolitih. Če bolnik potrebuje umetno prehrano dlje kot nekaj dni, se v raztopino vnesejo dodatne snovi (na primer beljakovine in maščobe). Posebni odmerek je odvisen od starosti, zdravja bolnikov in drugih posameznih dejavnikov.
Priprava za intravensko prehrano
Sestava raztopine za umetno prehrano (dodatne snovi in \u200b\u200bdroge) imenuje zdravnika. Prav tako vzpostavlja stopnje hranjenja. Rešitve so pripravljene pod zdravstvenim nadzorom v skladu s sanitarnimi standardi za preprečevanje bakterijske kontaminacije. Na paketu mora biti seznam in število komponent raztopine. Koža na igleh mesta injiciranja je treba razkužiti. Da bi se izognili pristranskosti, je igla pritrjena na kožo ometa.
Domača rešitev je treba shraniti v hladilniku. Pred uporabo se segreva na sobno temperaturo. Embalaža mora navesti čas izteka in shranjevanja.
Vrnite se na normalno prehrano
Bolniki, ki se hranijo intravensko daljše kot nekaj dni, se morajo prilagajati na sprejem navadne hrane zaradi postopnega uvajanja izdelkov v prehrani. Ko je igla odstranjena iz žile, mora rana preveriti krvavitev ali okužbo.
Doma je pomembno, da spremljate čistost katetra in spremenite povoj, vsaj enkrat na teden. Prav tako je treba plačati prisotnosti rdečice, vnetja in izločkov na uvajanju igle. Edemu okončin kaže na prisotnost nebatalacije hranil.
Možna tveganja
V primeru intravenske prehrane obstaja nevarnost okužbe z uvedbo igle. Pri bolnikih, ki so dolgo prejemali umetne prehrane, obstaja možnost širjenja okužbe po vsej telesu. Intravensko raztapljanje moči ne vsebuje vedno zadostne količine potrebnih hranil, zato je njihovo neravnovesje ali pomanjkljivost možna. Če je igla slabo pritrjena, raztopina ne more priti v veno, ampak na okoliška tkiva in vodi do abscesa. Bolniki, ki prejemajo intravensko hrano, so potrebni za nenehno opazovanje. To je še posebej pomembno doma, kjer obstaja velika nevarnost okužbe na mestu namestitve katetra, povečanje glukoze v krvi in \u200b\u200bzmanjšanje kalijevih ravni (države, ki predstavljajo grožnjo bolnikovega življenja).
Večji pogoji
Podaljšane intravenske obroke, ki se izvajajo skozi osrednji venski kateter doma.
Hranila ne padejo v prebavni trakt, ampak na Dunaj, nato pa se širijo s krvjo po vsem telesu.
Delna parenteralna (intravenska) prehrana
Popolna parenteralna (intravenska) prehrana
Rešitev, ki vsebuje vse potrebne hranilne snovi, vključno z beljakovinami, maščobami, ogljikovimi hidrati, vitamini in minerali, je v veno predstavila na tečaje več ur. Popolna parenteralna prehrana je celo uravnoteženo prehrano, ki je vir hranil za osebe, ki jih ne morejo prejeti na običajen način.
Navedba:Kotaev a.yu. Načela parenteralne prehrane // RMG. 2003. №28. PP. 1604.
Mma imenovana i.m. Sechenov.
Str Italija je pomembna sestavina zdravljenja številnih bolezni in travmatične škode.
Umetna prehrana (enteralna ali parenteralna) je prikazana s pacienti, ki ne dobijo hrane za 7-10 dni, kot tudi v primerih, ko samostojna moč ni dovolj za vzdrževanje normalnega prehranskega stanja.
Parenteralna prehrana se uporablja, če je nemogoče ali neuspeh naravne prehrane.
Namen parenteralne prehrane je zagotoviti telo s plastičnimi materiali, energetskimi viri, elektroliti, mikroelementi in vitamini.
Potreba po parenteralni prehrani je povezana s katabolno usmerjenostjo izmenjave v travmatične škode, bolezni notranjih organov, hudih infekcijskih procesov in v pooperativnem obdobju. Resnost katabolne reakcije je neposredno sorazmerna z resnostjo lezije ali bolezni.
Pri kakršnihkoli poškodbah se lahko pojavijo hemodinamične in dihalne motnje, ki vodijo do hipoksije, oslabljene ravnotežje z vodo-elektrolit, državo kislinsko alkalije, hemostaza in reoloških lastnosti krvi. Hkrati pri poudarjanju skozi hipofizo, vrtine nadledvične žleze, ščitnice stimulira z glavno izmenjavo, poraba energije se poveča, se razpad ogljikovih hidratov in beljakovin poveča.
Rezerve glukoze gliciogena (v mišicah in jetrih) v hitri lakoti (po 12-14 urah) so izčrpane, nato pa je cepljenje protein razcepljen do aminokislin, ki se v jetrih pretvorijo v glukozo. Ta proces (glukegeneza) ni proteomna (100 g beljakovin, proizvedenega 56 g glukoze) in vodi k hitri izgubi beljakovin.
Velike izgube beljakovin negativno vplivajo na reparativne procese, imuniteto in ustvarjanje pogojev za razvoj zapletov. Neuspeh neuspeha pri kirurških bolnikih vodi do povečanja pooperativnih zapletov 6-krat, in umrljivost je 11-krat (G.P.Buzby in J.L.Mullen, 1980).
Ocena stanja Obstaja veliko načinov za oceno prehranskega stanja. Nekateri od njih so prikazani v tabeli 1.
Anamneza (odsotnost apetita, slabost, bruhanje, hujšanje) in pregled pacienta (atrofija mišic, izguba podkožne plasti maščob, hipoprotemije, simptomi avitaminoze in pomanjkanja drugih hranil) so pomembni.
Izbira optimalne metode prehranske podpore Umetna prehranska podpora za bolnike se lahko izvede v obliki parenteralne ali (in) enteralne prehrane.
Dodelite popolno parenteralno prehrano, v kateri je zagotavljanje hranilnih snovi izvedejo samo z intravenskimi prilivi (kot praviloma, osrednje žile) in dodatno parenteralno moč skozi periferne žile (predpisano za kratek čas kot dodatek enteralne prehrane).
Algoritem za racionalno izbiro prehranske podpore je predstavljen na sliki 1.
Indikacije za parenteralno prehrano Indikacije za parenteralno prehrano se lahko običajno združijo v 3 skupinah: primarno terapijo, v kateri je vpliv hrane v bolezen, ki je povzročila vzrok kršitve prehranskega statusa; Podporna terapija, v kateri je zagotovljena podpora hranilne vrednosti, vendar ni vpliva na vzrok bolezni; Indikacije, ki so v fazi študije (j.e. Fischer, 1997).
Primarna terapija:
Učinkovitost je dokazana ()
- Črevesna fistula;
- Odpoved ledvic (akutna cevasta nekroza);
- Kratek črevesni sindrom. (Po obsežni resekciji tankega črevesa je predpisana polna parenteralna prehrana, nato vstopa v enteralno hranjenje v majhnih količinah, da pospešujejo črevesno prilagajanje za resekcijo. Pri ohranjanju le 50 cm majhnega črevesja, anastoseziramo z levim polovičkom, se parenteralna prehrana uporablja za dolgo časa, včasih za življenje, vendar pri nekaterih bolnikih po 1-2 letih je ostra hipertrofija črevesnega epitela, ki sile opuščena parenteralna prehrana (gospavin, 1995).) ;
- Opekline;
- Odpoved jeter (akutna dekompenzacija med cirozo).
- Crohnova bolezen (V primeru kronske bolezni z lezijo tankega črevesa, polno parenteralno prehrano vodi do remisije pri večini bolnikov. V odsotnosti črevesnega perforacije je pogostost remisije 80% (vključno z dolgimi - 60%). Verjetnost zapiranja fistule je 30-40%, običajno je učinek stabilen. V nespecifičnem ulcerozivnem kolitisu in krošnih boleznih z debolovsko lezijo, polna parenteralna prehrana nima prednosti pred običajnim obrokom.) ;
- Živčna anoreksija.
Podporna terapija:
Učinkovitost je dokazana (Izvedene randomizirane prospektivne študije.)
- Akutno sevanje enteritis;
- Akutna napaka pri kemoterapiji;
- Črevesna obstrukcija;
- Obnovitev prehranskega stanja pred kirurškimi intervencijami;
- Obsežne kirurške posege.
- Pred operacijami na srcu;
- Dolge dihalne podpore.
- Oncološke bolezni;
- Sepsa.
Po ugotavljanju pričevanja na parenteralno prehrano je treba izračunati potrebne komponente za ustrezno korekcijo stroškov energije, izbiro optimalnih rešitev za infundiranje, ki temelji na določanju potrebe po beljakovin, maščobah, ogljikovih hidratov, vitaminov, elementov v sledovih in vodi .
Izračun potreb po energiji Stroški energije so odvisni od resnosti in narave bolezni ali poškodb (tabela 2).

Za natančnejši izračun stroškov energije se uporablja glavna izmenjava.
Glavna izmenjava je minimalne potrebe po energiji v rednem fizičnem in čustvenem počitku, udobno temperaturo in pri 12-14 urah lakote.
Velikost glavne izmenjave je določena harris-Benedict enačbe (Harris-Benedict):
za moške: OO \u003d 66 + (13,7 kHVT) + (5HR) - (6,8)
za ženske: OO \u003d 655 + (9,6 kHvt) + (1,8 р) - (4,7hv)
OO \u003d Osnovna izmenjava v KCAL, W \u003d telesna teža v kg, p \u003d rast CM, B \u003d starost v letih.
Običajno je prava poraba energije (IRE) presega glavno izmenjavo in ocenjena s formulo:
Ire \u003d oohahhthp, Kje
Zvezek - Dejavnost dejavnika:
T. - temperaturni faktor (telesna temperatura):
Str - Faktor škode:
V povprečju so beljakovine predstavljale 15-17%, ogljikovih hidratov - 50-55% in maščobe - 30-35% ekstrahirane energije (odvisno od posebnih pogojev metabolizma in prehrane).
Izračun potreb beljakovin Ravnovesje dušika se uporablja kot kazalnik presnove beljakovin (razlika med količino dušika, ki vstopa v telo z beljakovinami in izgubi različne načine) (tabela 3).

Uporablja se tudi za določitev izgube dušika na vsebini sečnine v dnevnem urinu (sečnina v gramih x 0,58).
Izguba dušika ustreza izgubi beljakovin in vodi do zmanjšanja telesne mase (1 g dušika \u003d 6,25, protein \u003d 25 g mišične mase)
Glavni namen uvedbe beljakovin je ohraniti ravnovesje med sprejemom beljakovin in njegovim pretokom. Hkrati, če istočasno ne prejema dovolj kalorij ne-beljakovin, se oksidacija proteina izboljša. Zato je treba upoštevati naslednje razmerje med kalorijami brez praznjenja in dušikom: število kalorij, ki niso beljakovin / dušik v gramih \u003d 100-200 kcal / g.
Komponenta dušika v prehrani parenteralne energije lahko zastopajo z beljakovinskimi hidrolizatov in mešanicami aminokislin, pridobljene s sintezo. Uporaba za parenteralno prehrano ne-ločljive beljakovinske pripravke (plazma, protein, albumin) je neučinkovita zaradi razpoložljivosti eksogenega proteina.
Protein hidrolizate, ki se uporabljajo za parenteralno prehrano so raztopine aminokislin in najpreprostejši peptidi, dobljeni s hidrolitično cepitvijo heterogenih živalskih ali rastlinskih beljakovin. Protein hidrolizates so slabši (v primerjavi z aminokislinskimi zmesi), ki jih uporablja telo zaradi prisotnosti visoke molekulske mase frakcij peptidov. Uporaba mešanic aminokislin je bolj utemeljena, iz katerih so specifične organske beljakovine nato sintetizirane.
Mešanice aminokislin za parenteralno prehrano morajo izpolnjevati naslednje zahteve: vsebujejo ustrezno in uravnoteženo število zamenljivih in esencialnih aminokislin; biti biološko ustrezen, t.e. tako da lahko telo pretvori aminokisline v lastne beljakovine; Ne povzročajo neželenih učinkov po prihodu v žilno posteljo.
Kontraindikacije za uvedbo beljakovinskih hidrolizatov in mešanic aminokislin:
1. Kršitev funkcije jeter in ledvic - Izpad jeter in ledvic (uporabljajo se posebne mešanice aminokislin);
2. vse oblike dehidracije;
3. Stanje šoka;
4. Države, ki jih spremljajo hipoksemija;
5. Akutne hemodinamične motnje;
6. Thromboembolični zapleti;
7. Izrazite srčno popuščanje.
Izračun ogljikovih hidratov Ogljikovi hidrati so najbolj dostopni viri energije za bolnikovega telesa. Njihova energijska vrednost je 4 kcal / g.
Za parenteralno prehrano, glukozo, fruktozo, sorbitol, glicerol se uporabljajo za parenteralno prehrano. Najmanjša dnevna potreba po tkivih v glukozi je okoli 180.
Optimalno uvedba 30% raztopine glukoze z dodatnim insulinom (1 U. insulin 3-4 g suhe snovi glukoze). Pri starejših bolnikih v prvih dveh dneh po operaciji je priporočljivo zmanjšati koncentracijo glukoze na 10-20%.
Uprava glukoze zmanjšuje glukegezezo, zato je glukoza vključena v parenteralno prehrano ne le kot nosilec energije, ampak tudi za pridobitev učinka varčevanja z beljakovinami.
Prekomerno dajanje glukoze pa lahko povzroči osmotsko diurezo, z izgubo vode, elektrolitov in razvojem hiperosmolarne kome. Preveliko odmerjanje glukoza vodi do povečanja liponogeneze, v kateri telo sintetizira glukoze trigliceride. Ta proces se pojavi predvsem v jetrih in maščobnih tkivih, ki jih spremljajo zelo visoki proizvodi CO 2, ki vodi do močnega povečanja v minuti dihalnega volumna in ustrezno frekvenco dihal. Poleg tega se lahko pojavi intofiltracija tekočine v jetrih, če se hepatociti ne spopadajo z odstranitvijo nastalih trigliceridov v krvi. Zato odmerek glukoze za odrasle ne sme presegati 6 g / kg telesne teže na dan.
Izračun maščob Maščobe so najugodnejši vir energije (energijska vrednost je 9,3 kcal / g).
FATS predstavljajo 30-35% dnevnega vnosa kalorij, od katerih je večinoma trigliceridov (estri, ki jih sestavljajo glicerol in maščobne kisline). So vir ne samo energije, temveč tudi bistvene maščobne kisline, linolejske in a-linolenske predhodnike prostaglandinov. Linolna kislina sodeluje pri izgradnji celičnih membran.
Optimalni odmerek maščob v kliničnih pogojih je 1-2 g / kg telesne teže na dan.
Potreba po maščobah v parenteralni prehrani zagotavljajo maščobne emulzije.
Uvedba emulzij maščob v izolirani obliki je neprimerna (nastala ketoacidoza), zato je hkratno dajanje raztopine glukoze in maščobno emulzijo z razmerjem kalorij številk 50:50 (običajno 70:30; med političnimi prevarami, opekline - 60:40).
Največ uporabljenih v naši državi so bili pridobljeni pripravki intralipida in lipofunduna. Prednost intralipida je, da je v 20% koncentraciji izotonična plazma in jo lahko dajemo tudi v periferne žile.
Kontraindikacije za uvedbo maščobnih emulzij so v glavnem enake kot za uvedbo beljakovinskih rešitev. Nepraktično je uvedba maščobnih emulzij pri bolnikih s kršitvami metabolizma maščob, s sladkorno boleznijo, tromboembolizmom, akutnim miokardnim infarktom, nosečnostjo.
Izračun vode Potreba po vodi v parenteralni prehrani se izračuna na podlagi količine izgub (urin, blata, bruhanje, dihanje, ločeno z drenažo, ločeno od fistul, itd) in hidracije tkiva. Klinično ocenjuje število urina in njegove relativne gostote, elastičnost kože, vlago, prisotnost žeje in spreminjajoče se telesne mase.
Običajno potrebe vode presega 1000 ml diuresis. Hkrati se ne upošteva endogena tvorba vode. Izguba beljakovin, elektrolitov in glukosurije bistveno povečajo potrebo telesa po eksogeni vodi.
Pri parenteralni prehrani je priporočljivo uvesti 30-40 ml vode za 1 kg telesne mase za odrasle. Menijo, da bi morala digitalna količina vložkov ciokalorija ustrezati digitalni vrednosti volumna tekočine prekomerno (v mililitrih).
Izračun elektrolita Elektroliti so sestavni del polne parenteralne prehrane. Kalij, magnezij in fosfor je potreben za optimalno zadrževanje dušika v telesu in za oblikovanje tkiv; natrijev in klor - za vzdrževanje osmolalnosti in kislih alkalnih ravnovesja; Kalcij - preprečevanje demineralizacije kosti (tabela 4).

Za pokrivanje potreb telesa v elektrolitih, se uporabljajo naslednja infuzijska okolja: izotonična raztopina natrijevega klorida, uravnotežene raztopine elektrolitov (laktosol, azesol, trisola itd.), Raztopina 0,3% kalijevega klorida, kloridne raztopine, glukonat in kalcij laktat, laktat in magnezijev sulfat.
Izračun vitaminov in elementov v sledovih Izvajanje parenteralne prehrane predvideva uporabo vitaminskih kompleksov in elementov v sledovih. Število vitaminov in elementov v sledovih, ki zadostujejo za izpolnjevanje dnevnih potreb, je treba dodati glavno raztopino za parenteralno moč (tabela 5 in 6). Uporaba vitaminov v prehrani je utemeljena s polno aminokislinsko določbo, sicer se ne absorbirajo in izločajo predvsem z urinom. Presežni količini vitaminov, topnih maščob (a, d) se ne smejo dajati zaradi nevarnosti hiperkalciemije in drugih toksičnih učinkov.

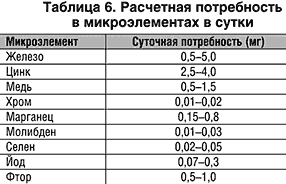
Za parenteralno prehrano se uporabljajo posebne mešanice vitaminov in elementov v sledovih.
V zadnjih letih so kombinirani pripravki, ki vsebujejo aminokisline, mineralne elemente in proizvodnjo glukoze.
Pogoji za učinkovitost parenteralne prehrane Pred parenteralno prehrano je treba bolnikovo stanje stabilizirati in hipoksijo, saj popolna asimilacija sestavnih delov parenteralne prehrane nastane samo v aerobnih pogojih. Zato se v prvih urah po obsežnih operacijah, poškodbah, opeklinah, s terminalnih državah in šoku, se lahko uporabijo samo raztopine glukoze v centralizaciji krvnega obtoka.
Stopnja dajanja zdravil mora ustrezati hitrosti njihove optimalne asimilacije (tabela 7).

Pri izračunu dnevne kalorične vsebnosti parenteralne prehrane, se prispevek beljakovin ne bi smel upoštevati, drugače pa pomanjkanje energije bo pripeljalo do zgorevanja aminokislin in postopki sinteze ne bodo izvajali v celoti.
Uvedba parenteralnih prehranskih sredstev je treba začeti z raztopino glukoze z insulinom (1 enoto. Pri 4-5 g glukoze suhe snovi). Po infuziji raztopine glukoze 200-300 ml je priključena aminokislinska pripravka ali beljakovinski hidrolizat. V prihodnosti se zmes aminokislin ali hidrolizat beljakovin uvede skupaj z glukozo, elektroliti in vitamini. Aminokisline, hidrolizate beljakovin in 30% glukoze je treba dajati največ 40 kapljic na minuto s hitrostjo. Emulzije maščob se lahko prelivajo skupaj z aminokislinskimi raztopinami in hidrolizati. Njihova uvedba se ne priporoča istočasno z elektroliti, saj slednja prispeva k utrjevanju maščobnih delcev in povečanje tveganja maščobnih embolizma. Stopnja dajanja emulzije maščob najprej ne sme presegati 10 kapljic na minuto. V odsotnosti reakcije se hitrost lahko poveča na 20-30 kapljic na minuto. Za vsakih 500 ml maščobne emulzije se uvedejo 5000 kosov heparina.
Za pravočasno korekcijo parenteralne prehrane se uporabljajo klinične in laboratorijske metode za ocenjevanje prehranske učinkovitosti.
Značilnosti umetne prehrane v nekaterih državah Odpoved ledvic Pri bolnikih z ledvično insuficienco je obseg vbrizgane tekočine, količina dušika in elektrolitov je še posebej pomembno. Pri akutni ledvični odpoved, če se dializa ne izvede, se polna parenteralna prehrana izvede s koncentriranimi raztopinami (70% glukoza, 20% maščob emulzija, 10% raztopine aminokislin), ki zmanjšuje volumen tekočine in zagotavlja zadostno količino energije. V mešanici hranil se vsebnost dušika zmanjša (pri izračunu dnevne potrebe po beljakah, temelji na stopnji 0,7 g / kg), se zmanjša vsebnost kalija, kalcija, magnezija in fosforja.
Med zdravljenjem dialize se lahko količina beljakovin poveča na 1,0-1,5 g / kg / dan.
Odpoved jeter
Z odpovedjo jeter, vse vrste izmenjav trpijo, in najprej vse beljakovine. Kršitev sinteze sečnine vodi do kopičenja krvi amoniaka in drugih toksičnih dušikovih spojin. Umetna prehrana mora zagotoviti potrebe telesa v beljakovinah in drugih hranilih, vendar jih ne spremlja pojav ali krepitev encefalopatije.
Uporabite polno parenteralno prehrano z zmanjšano vsebnostjo dušika; Pri izračunu dnevne potrebe po beljakovinah temelji na stopnji 0,7 g / kg teže. Z ascite, poleg tega omejite volumen mešanice hranil in zmanjša vsebnost natrija.
Bolezni beljakovinske presnove v jetrno neuspeh pripelje do neravnovesja aminokislin (povečanje koncentracij fenilalanina in tirozinskih aromatičnih kislin, pa tudi zmanjšanje koncentracij razvejanih aminokislin izoleucina, levcina in vala) (je Fischer et al. , 1976). Te motnje povzročajo encefalopatijo in, skupaj z omejitvijo beljakovin, glavni vzrok visokega katabolizma pri takih bolnikih.
Z zmanjšanjem funkcije jeter in ranžiranja portala krvi, se uravnoteženo aminokislinsko sestavo v plazmi krši (zlasti aminokisline - predhodniki osrednjih monoaminskih nevrotransmitters), ki jih spremlja zmanjšanje ravni nevrotransmiterjev Osrednji živčni sistem in je eden od vzrokov encefalopatije.
Popravek aminokislinske neravnovesje se doseže z uvedbo prilagojene aminokislinske zmesi, v kateri se zmanjša frakcija aromatičnih aminokislin, in razvejana - povečala. Ker te aminokislinske raztopine vsebujejo vse nepogrešljive aminokisline in široko paleto zamenljivih aminokislin, se lahko uporabljajo tudi za parenteralno prehrano med okvaro jeter.
Parenteralna prehrana za jetrno okvaro se priporoča v naslednjih odmerkih: prilagojene aminokisline - do 1,5 g / kg telesne mase na dan, glukoza - do 6 g / kg telesne mase na dan in maščobe - spodnji 1,5 g / kg telesne mase na dan.
Srčno in respiratorno odpoved.
V srčnem popuščanju omejuje pretok natrija in zmanjša prostornino mešanice hranil. Bolniki z odpovedjo dihanja so predpisane mešanice hranil z zmanjšano vsebnostjo glukoze in povečano vsebnostjo maščob. Zamenjava vira energije iz ogljikovih hidratov na maščobe omogoča zmanjšanje proizvodov CO 2 in tveganje hiperkapa. Maščoba ima manjši dihalni faktor kot ogljikovi hidrati (0,7 in 1,0). Bolniki s hiperkapnia bi morali prejeti 40% energije v obliki emulzije maščob.
Zapleti parenteralne prehrane Pri parenteralni prehrani, kot pri drugih vrstah infuzijske terapije, so možne alergijske in post-transfuzijske reakcije.
Poleg tega se razlikuje nekaj več vrst zapletov parenteralne prehrane:
1. Tehnični (5%):
- embolija z zrakom;
- poškodbe arterije;
- poškodbe ramenskega pleksusa;
- arteriovenjska fistula;
- perforacija srca;
- Embolijski kateter;
- premik katetra;
- pnevmothorax;
- Pluboza subklavijske vene;
- poškodbe dojenega kanala;
- poškodbe žil.
2. Nalezljiva (5%):
- okužba v mestu Venilifikacije;
- "tunel" okužba;
- Katetra, povezana s sepso.
3. Metabolizem (5%):
- azoteli;
- Prekomerna injekcija tekočine;
- hiperglikemija;
- hiperkloremična presnovna acidoza;
- hiperkalcijo;
- hiperkalemija;
- hipermagnezij;
- hiperosmolarna koma;
- hiperfosfatemija;
- hipervitaminoza A;
- hipervitaminoza D;
- hipoglikemija;
- hipokalcijo;
- hipomagnezija;
- hiponatremija;
- hipofosfatemija.
4. Kršitev funkcije jeter.
5. Bolezen za nego.
6. Presnovne motnje kosti.
7. pomanjkanja mikroelementov.
8. Respiratorna odpoved.
Obseg, parenteralna prehrana je razdeljena na polno in delno.
Polna parenteralna prehrana
Popolna parenteralna prehrana (PPP) je intravensko dajanje vseh sestavin prehrane (dušik, voda, elektrolite, vitamini) v količinah in razmerjih, najtežjih ustreznih potreb telesa v tem trenutku. Takšna prehrana je običajno potrebna s polnim in dolgim \u200b\u200bstradanjem.
Cilj PPP je popravek kršitev vseh vrst izmenjav.
Indikacije za polno parenteralno prehrano
Kot je navedeno zgoraj, je PPP prikazan bolnikom, ki ne morejo, ne bi smeli ali ne želijo jesti enterala. Ti vključujejo naslednje kategorije bolnikov:
1. Bolniki, ki ne morejo normalno sprejeti ali absorbirajo hrane. Pri diagnosticiranju podhranjenosti, prisotnost pri bolnišničnem mišičnem izčrpanosti, hipoalbumimeniji, nabrečevanju sranje, zmanjšanje debeline kožnih gub in znatno zmanjšanje telesne mase. Toda izolirano zmanjšanje telesne teže se ne sme obravnavati kot znak podhranjenosti, saj lahko prisotnost edeme ali prejšnje debelosti skrije dejansko obstoječo stopnjo izčrpanja endogenega dušika.
2. Bolniki s prvotno zadovoljivo stanje prehrane, ki začasno (iz enega ali drugega razloga) ne morejo vzeti hrane in da bi se izognili pretiranemu izčrpanju, zahtevajo PPP. To je še posebej pomembno v patoloških razmerah, ki jih spremlja povečana katabolizem in izčrpanost tkiv (pooperativni, posttravmatski, septični bolniki).
3. Bolniki, ki trpijo zaradi krošnje, črevesnih fistul in pankreatitisa. Normalna hrana pri takih bolnikih poslabša simptome bolezni in poslabša splošno stanje bolnikov. Prevod na PPP pospešuje zdravilno fistulo, zmanjšuje količino vnetnih infiltratov.
4. Bolniki s podaljšanim prostorom, ko je nemogoče prenašati s sondo (vključno po operacijah na možganih).
5. Bolniki s hudim hipermetabolizmom ali pomembnimi izgubami beljakovin, na primer, pri bolnikih s poškodbami, opeklinami (tudi v primeru, ko je mogoče izvesti normalno prehrano).
6. Opraviti prehransko podporo za bolnike, ki prejemajo terapijo za maligne tumorje, zlasti kadar je izpad električne energije posledica zmanjšanja vnosa hrane. Pogosto so posledice kemoterapije in sevalnega zdravljenja anoreksijo in vnetje sluznice prebavnega trakta, ki omejuje možnosti vstopa.
7. Pred prihajajočim kirurškim zdravljenjem je možno izčrpati PPP izčrpanih bolnikov.
8. Bolniki z mentalno anoreksijo. PPPS pri takih bolnikih so potrebne, saj je teoretično utemeljena hrana sonde pod anestezijo v nevarnosti, ki je povezana ne le s zapleti anestezije, ampak tudi z možnostjo pljučnih zapletov zaradi hrane ali vsebnosti želodca v dihalnem traktu.
Delna parenteralna prehrana
Delno\u003e E parenteralna prehrana je najpogosteje dodata enteralna (naravna ali sonda), če ta ni v celoti pokrita s pomanjkanjem hranil, ki nastane zaradi takih razlogov, kot 1) znatno povečanje porabe energije: 2) nizka -Calorie prehrana; 3) Okvarjena absorpcija hrane itd.
Indikacije za delno parenteralno prehrano
Delna parenteralna prehrana je prikazana v primerih, ko enteralna prehrana ne daje ustreznega učinka zaradi motenj črevesne gibljivosti ali nezadostne absorpcije hranil v prebavnem traktu, kot tudi, če stopnja katabolizma presega energetske zmožnosti navadne moči.
Seznam bolezni, pri katerih je prikazano ravnanje delne parenteralne energije:
Ulgerozna bolezen želodca in ulcerobne duodenalne bolezni;
Patologija hepatobiliarnega sistema sistema s funkcionalnim pomanjkanjem jeter;
Različne oblikelitis;
Akutne črevesne okužbe (dizenterijski, trebušni tapši);
Izrazita katabolizem v zgodnjem obdobju po velikih ekstra-surovih operacijah;
Puralent in septični zapleti poškodb;
Sepsa;
Hipertermija;
Kronični vnetni procesi (pljučni abscesi, osteomyelitis itd.);
Oncološke bolezni;
Izražena konec in eksotoksikoza;
Hude bolezni sistema krvi;
Akutna in kronična ledvična odpoved.
Pripravki, ki se uporabljajo pri parenteralni prehrani, vključujejo glukozo in maščobne emulzije. Rešitve kristalnih aminokislin, ki se uporabljajo pri parenteralni prehrani, služijo tudi kot energetski substrat, vendar je njihov glavni namen plastika, saj se različne beljakovine organizma sintetizirajo iz aminokislin. Tako, da aminokisline izvajajo ta cilj, je potrebno, da se telo oskrbuje z ustrezno energijo zaradi glukoze in maščob - ne-diskontov energetskih substratov. S pomanjkanjem tako imenovanih nekovin kalorij, so aminokisline vključene v proces ne-nonikanje in postanejo le energetski substrat.
Ogljikovi hidrati za parenteralno prehrano
Najpogostejša hranila za parenteralno prehrano je glukoza. Njena energijska vrednost je približno 4 kcal / g. Delež glukoze v parenteralni prehrani mora biti 50-55% dejanske porabe energije.
Racionalna stopnja dostave glukoze med parenteralno prehrano brez tveganja glukosurije se šteje za 5 mg / (kg x min), največja hitrost je 0,5 g / kg x H). Odmerek insulina, katerega dodatek je potreben z infuzijo glukoze, je indiciran v tabeli. 14-6.
Dnevna količina dajanja glukoze ne sme presegati 5-6 g / kg x dan). Na primer, s telesno maso 70 kg, je priporočljivo uvesti 350 g glukoze na dan, ki ustreza 1750 ml 20% raztopine. V tem primeru 350 g glukoze zagotavljajo 1.400 kcal dostave.
Emulzije maščob za parenteralno prehrano
Emulzije maščob za parenteralno prehrano vsebujejo najbolj energetsko intenzivne hranilne maščobe (energija gostota 9,3ccal / g). Emulzije maščob v 10% raztopini vsebujejo približno 1 kcal / ml, v 20% raztopini - približno 2 kcal / ml. Odmerek maščobnih emulzij - do 2 g / kg x dan). Stopnja dajanja je do 100 ml / h za 10% raztopino in 50 ml / h za 20% raztopino.
Primer: odrasla oseba s telesno težo 70 kg je predpisana 140 g, ali 1400 ml 10% raztopine maščobnih emulzij na dan, ki naj bi zagotovila 1260 kcal. Takšen volumen je transfuziran 14 ur pri priporočeni hitrosti. V primeru 20% raztopine se volumen zmanjša za dvakrat.
Zgodovinsko razlikujejo tri generacije maščobnih emulzij.
- Prva generacija. Emulzije maščob, ki temeljijo na dolgi verigi trigliceridih (intralipidov, lipofundu 5 itd.). Prvi od njih, Intralipide, ki ga je ustvaril Arvid WRŠINDOM leta 1957
- Druga generacija. Emulzije maščob, ki temeljijo na mešanici trigliceridov z dolgimi in srednjimi verigami (MCGI LCT). Razmerje MCT / LCT \u003d 1/1.
- Tretja generacija. Strukturirani lipidi.
Med lipidi v zadnjih letih, priprave, ki vsebujejo so-3-maščobne kisline - eykosopenntee (ele) in deksenthene (DPA), ki jih vsebujejo ribje olje (Omegaven), postali zelo razmnožene. Farmakološki učinek CO-3-maščobnih kislin je odvisen od substitucije v strukturi fosfolipidov celične membrane arahidonske kisline na EPA / DPA, zaradi česar je nastanek pro-vnetnih metabolitov arahidonske kisline - trombokboksi, levkotriene , Prostaglandini se zmanjšujejo. Omega-3-maščobne kisline spodbujajo oblikovanje ekosanoidov z protivnetnimi učinki zmanjšajo emisije citokina mononuklearne (IL-1, IL-2, IL-6, TNF) in prostaglandinov (PGE2), zmanjšajo frekvenco okužbe na rani in trajanje bolnikovega bivanja v bolnišnici.
Aminokisline za parenteralno prehrano
Glavni namen aminokislin za parenteralno prehrano je, da telo z dušikom za plastične procese, s pomanjkanjem energije, prav tako postanejo energetski substrat. Zato je treba upoštevati racionalni odnos kalorij, ki niso beljakovine za dušik - 150/1.
Zahteve Kdo zahtevajo aminokislinske rešitve za parenteralno prehrano: \\ t
- absolutna preglednost rešitev;
- vsebnost vseh 20 aminokislin;
- razmerje bistvenih aminokislin do zamenljivega 1: 1;
- razmerje bistvenih aminokislin (D) do dušika (G) je bližje 3;
- razmerje "Leucine / izoleucin" je približno 1,6.
Aminokisline za parenteralno prehransko verigo
Vključitev kristalnih aminokislin, nenadomestljivih aminokislin z razvejeno verigo (valin, levcin, izolečinski-VLI) ustvarja jasne terapevtske učinke, zlasti kaže na odpoved jeter. V nasprotju z aromatičnimi razvejanimi aminokislinami preprečujejo nastanek amoniaka. Skupina VLI služi kot vir ketonskih teles - pomemben energetski vir za bolnike v kritičnih državah (sepsa, pomanjkanja poliorgana). Povečanje koncentracije razvejanih aminokislin v sodobnih raztopinah kristalnih aminokislin je utemeljeno z njihovo zmožnostjo oksidacije neposredno v mišičnem tkivu. So služijo kot dodatni in učinkovit energetski substrat pod državami, ko je absorpcija glukoze in maščobnih kislin počasi.
Arginin, ko stres postane nepogrešljiva aminokislina. Prav tako služi kot substrat za tvorbo dušikovega oksida pozitivno vpliva na izločanje polipeptidnih hormonov (insulina, glukagona, somatotropnega hormona, prolactin). Dodatna vključenost arginina v živilo zmanjšuje hipotrofijo timusove, poveča raven T-limfocitov, izboljša zdravljenje ran. Poleg tega Arginin razširja periferne plovila, zmanjšuje sistemski tlak, prispeva k sproščanju natrija in izboljša perfuzijo miokarda.
SKUPINATS (NUTRADEANS) so hranila s terapevtskimi učinki.
Glutamin je najpomembnejši substrat za celice tankega črevesa, trebušne slinavke, alveolarne epitele pljuč in levkocitov. V sestavi glutamina v krvi, v bližini skupnega dušika se prevaža; Glutamin se uporablja neposredno za sintezo drugih aminokislin in beljakovin; Prav tako služi kot dušik za darovalnik za sintezo sečnine (jetra) in amoniogeneze (ledvice), glutatione antioksidant, purine in pirimidin, ki sodelujejo pri sintezi DNK in RNA. Majhno črevo je glavno telo, ki porabi glutamin; Pri poudarjanju se uporaba glutamina povečuje, kar krepi njen primanjkljaj. Glutamin, ki je glavni vir energije za celice prebavnih organov (Enterocite, Colocut), depozit v skeletne mišice. Zmanjšanje ravni prostega glutamina mišic do 20-50% norme se šteje za znak škode. Po kirurških intervencijah in z drugimi kritičnimi državami se intramuskularna koncentracija glutamina zmanjšuje za 2-krat, njegov primanjkljaj pa se ohrani do 20-30 dni.
Uvedba glutamina ščiti sluznico iz razvoja stresnih razjed želodca. Vključitev glutamina v prehransko podporo znatno zmanjšuje raven bakterijske translokacije zaradi preprečevanja atrofije sluznice in stimulativnega vpliva na imunsko funkcijo.
Najvišja porazdelitev je bila dipeptid alanin-glutamin (DIDEBTTENT). V 20 g Dipestena je vsebovalo 13,5 g glutamina. Zdravilo se daje intravensko skupaj s komercialnimi rešitvami kristalnih aminokislin za parenteralno prehrano. Povprečni dnevni odmerek je 1,5-2,0 ml / kg, ki ustreza 100-150 ml dipeptana na dan za bolnika s telesno maso 70 kg. Zdravilo je priporočljivo, da vnesete vsaj 5 dni.
Po moderni študij, infuzija alanin-golutamin bolnikov, ki prejemajo parenteralno prehrano, omogoča:
- izboljšanje nitratnega ravnovesja in izmenjavo beljakovin;
- ohranite intracelularni glutamin bazen;
- korelata katabolične reakcije;
- izboljšanje imunske funkcije;
- zaščitite jetra. Multicentrične študije so opazile:
- obnova funkcije črevesja;
- zmanjšanje pogostosti nalezljivih zapletov;
- upad umrljivosti;
- zmanjšanje trajanja hospitalizacije;
- zmanjšanje stroškov zdravljenja pri parenteralni uporabi dleka glutamina.
Starševska moč Technology.
Sodobni stroji parenteralne prehrane temeljijo na dveh načelih: infuzijo iz različnih posod ("steklenice") in tehnologijo "vse v enem" ("vse v enem"), ki je leta 1974 razvil K. Solassola. Tehnologija "Vse v enem" je predstavljena z dvema možnostma: "Dva v eni - dva v enem" in "tri v enem - tri v enem".
Tehnika infuzije iz različnih zmogljivosti
Tehnika pomeni intravensko dajanje glukoze, raztopine kristalnih aminokislin in maščobnih emulzij ločeno. Hkrati se uporablja tehnika sočasnega transfuzije kristalnih aminokislinskih raztopin in maščobnih emulzij v sinhronem načinu infuzije (padec na kapljico) iz različnih steklenic v eni veni skozi Y-v obliki adapterja.
Metoda "dva v eni"
Za parenteralno prehrano, droge, ki vsebujejo raztopino glukoze z elektroliti in raztopino kristalnih aminokislin, običajno izdelane, praviloma, praviloma, v obliki dvokomer vrečk (ne-trile). Vsebina paketa se zmeša pred uporabo. Ta tehnika vam omogoča, da opazujete pogoje sterilnosti med infundiranjem in omogoča hkrati vnesete komponente parenteralne prehrane, pred-uravnotežene z vsebino komponent.
"Tri v eni" tehniki
Pri uporabi tehnike so vsi trije komponente (ogljikovi hidrati, maščobe, aminokisline) iz ene vrečke (Cabienne) uvedene. Torbe "Tri v eni" so zasnovane z dodatnim pristaniščem za uvedbo vitaminov in elementov v sledovih. Uporaba te metode, uvedba popolnoma uravnotežene sestave hranil, zmanjšanje tveganja bakterijske kontaminacije.
Parenteralna prehrana pri otrocih
Pri novorojenčkih je raven presnove v ponovnem preračunu v MT 3-krat višja, kateri odrasli, s približno 25% energije, porabljenim za rast. Hkrati so otroci v bistvu omejeni pri otrocih v primerjavi z odraslimi. Na primer, prezgodnji otrok s telesno maso 1 kg ob rojstvu, maščobnih rezerv je le 10 g in se zato hitro uporabljajo v procesu presnove s pomanjkanjem prehranskih elementov. Glikogena zaloga v majhnih otrocih je odstranjena 12-16 ur, starejša - v 24 urah.
Ko je stres, je do 80% energije oblikovanih iz maščob. Rezerva je nastanek glukoze iz aminokislin - glikoneogeneza, v kateri ogljikovi hidrati prihajajo iz beljakovin otrokovega telesa, predvsem iz mišičnih beljakovin. Razpad proteina nudi stresne hormone: CKS, kateholamini, gluca gon, somatotropni in tirotropni hormoni, camf in lakota. Ti isti hormoni imajo konjunalne lastnosti, zato v akutni fazi stresa, recikliranje glukoze slabša za 50-70%.
V patoloških razmerah in lakote se otroci hitro razvijajo MT, distrofijo; Za njihovo opozorilo je potrebna pravočasna uporaba parenteralne prehrane. Prav tako je treba spomniti, da se v prvih mesecih življenja intenzivno razvija otroški možgani, se živčne celice še naprej delijo. Podhranjenost lahko privede do zmanjšanja ne samo stopnje rasti, ampak tudi raven duševnega razvoja otroka, ki se ne nadomesti v poznejšem.
Za parenteralno prehrano se uporabljajo 3 glavne skupine sestavin, vključno z beljakovinami, maščobami in ogljikovimi hidrati.
Zmesi beljakovin (aminokisline): protein hidrolizate - aminozol (Švedska, USA), Amigen (ZDA, Italija), "Izovak" (Francija), "Aminon" (Nemčija), Hydrolizin-2 (Rusija), in tudi aminokislinske rešitve - "Poliamin" (Rusija), Levamin-70 (Finska), "Famina" (ZDA, Italija), Moriamin (Japonska), "Friamin" (ZDA) in drugi.
Emulzije maščob: "Intrilipid-20%" (Švedska), Lipofundin-C 20% (Finska), Lipofundin-C (Nemčija), Liposin (ZDA) itd.
Ogljikovi hidrati: Glukoza se običajno uporabljajo - rešitve različnih koncentracij (od 5 do 50%); fruktoza v obliki 10 in 20% raztopin (manj dražijo inmotimo žile kot glukoza); Invertose, galaktoza (maltoza se redko uporablja); Alkoholi (sorbitol, ksilitol) se dodajo maščobnim emulzijam, da ustvarijo osmolarnost in kot dodatni energetski substrat.
Običajno se verjame, da se mora parenteralna prehrana nadaljevati, dokler se ne obnovi normalne gastrointestinalne funkcije. Pogosteje je parenteralna prehrana potrebna za zelo kratek čas (od 2-3 tedne do 3 mesece), vendar pri kronični črevesni bolezni, kronični driski, malabsorpcijski sindrom, sindrom kratke zanke in druge bolezni, ki jih je lahko daljše.
Parenteralna prehrana pri otrocih lahko pokriva osnovne potrebe telesa (s stabilno fazo črevesnega vnetja, v predoperativnem obdobju, z dolgim \u200b\u200bparenteralnim prehrano, z nezavednim stanjem bolnika), zmerno povečala potrebe (med sepso, kachesijo, Odvisnost trakta, pankreatitis, v onkoloških bolnikih), pa tudi povečane potrebe (s hudo drisko po stabilizaciji VEO, Burns II-III - več kot 40%, sepsa, hude poškodbe, zlasti lobanje in možgane).
Parenteralno prehrano običajno izvajajo kateterizacijske žile bolnika. Kateterizacija (Venofunkcija) na perifernih žilah se izvede samo z ocenjenim trajanjem parenteralne prehrane, ki je manjša od 2 tedna.
Izračun parenteralne prehrane
Energetska potreba otrok, starih 6 mesecev in več, se izračuna po formuli: 95 - (3 leta, leta) in se meri v KCal / kg * Dan).
Pri otrocih prvih 6 mesecev življenja je dnevna potreba 100 kcal / kg ali (v skladu z drugimi formulami): do 6 mesecev - 100-125 kcal / kg * dan), pri otrocih, starejših od 6 mesecev in do 16 let je določena po stopnji: 1000 + (100 p), kjer je L število let.
Pri izračunu energetskih potreb je mogoče osredotočiti na povprečja z minimalno (glavno) in optimalno presnovo.
V primeru povečanja telesne temperature je treba določena minimalna potreba povečati za 10-12%, z zmerno motorno aktivnostjo - za 15-25%, z izraženo motorno aktivnostjo ali konvulzijo - za 25-75%.
Potreba po vodi se določi na podlagi količine potrebne energije: pri otrocih doje - od razmerju 1,5 ml / kcal, pri starejših otrocih - 1.0-1,25 ml / kcal.
V zvezi z MT, dnevno potrebo po vodi v novorojenčkih nad 7 dni in v prsih otroci je 100-150 ml / kg, z MT od 10 do 20 kg -50 ml / kg + 500 ml, več kot 20 kg - 20 ml / kg + 1000 ml. Pri novorojenčkih v starosti prvih 7 dni življenja se lahko količina tekočine izračuna s formulo: 10-20 ml / kg x L, kjer je n starost, dni.
Za prezgodnje in nizkotehnološke otroke, rojene z MT, manjšo od 1000 g, je ta kazalnik 80 ml / kg in več.
Prav tako lahko izračunate potrebo po vodi z nomogramom Aber-Dean in dodate obseg patoloških izgub. Z pomanjkljivostjo MT se razvijajo zaradi akutne izgube tekočine (bruhanje, driska, perpurement), mora najprej odpraviti to pomanjkljivost v skladu s standardnim diagramom in šele nato zaženite parenteralno prehrano.
Maščobne emulzije (intralipide, lipofundun) pri večini otrok, razen prezgodnjih, uvedenih intravensko, začenši z 1-2 g / kg-dan) in povečanje odmerka v naslednjih 2-5 dneh do 4 g / kgf) (z ustrezno sprejemljivo ). V prezgodnjih dojenčkih je prvi odmerek 0,5 g / kg-dan), na koncu novorojenčka in pri otrocih dojke - 1 g / kg-dan). Pri odstranjevanju iz stanja črevesne toksikoze otrok v 1. polovici življenja s hudo hipotrofijo je začetni odmerek lipidov določen po stopnji 0,5 g / kg-dne, v naslednjih 2-3 tednih pa ne presega 2 g / kg-dan). Stopnja uprav lipidov je 0,1 g / kg-h) ali 0,5 ml / (kg-h).
S pomočjo maščob v telesu otroka, 40-60% energije prihaja, in ko je maščoba reciklirana, se sprosti 9 kcal na 1 g lipidov. V emulzijah je ta vrednost 10 kcal z recikliranjem ksilitola, sorbitola dodamo zmes kot emulzijski stabilizator in snovi, ki zagotavljajo osmolarnost zmesi. V 1 ml 20% lipophundina, 200 mg maščobe in 2 kcal (1 litra 20% zmesi vsebuje 2000 kcal).
Lipidne rešitve z uvedbo na Dunaju se ne smejo mešati z nič; Heparin se jim ne doda, čeprav je zaželeno, da uvedejo (intravensko, vzporedno z uvedbo maščobnih emulzij) v običajnih terapevtskih odmerkih.
Glede na figurativno rosenfeld, "maščobe sežigajo v plamen ogljikovih hidratov", tako da pri izvajanju parenteralne prehrane v splakoma scandinavske, je treba združiti uvedbo maščob s transfuzijo ogljikovih hidratov rešitev. Ogljikovi hidrati (raztopina glukoze, manj pogosto fruktoza) na tem sistemu morajo zagotoviti enako količino energije kot maščobe (50: 50%). Recikliranje 1 g glukoze daje 4,1 kcal toplote. Insulin se lahko daje na raztopine glukoze po stopnji 1 izdaje na 4-5 g glukoze, vendar med dolgoročno parenteralno prehrano ni potrebno. S hitrim povečanjem koncentracije glukoze v intravensko vbrizganih raztopinah je možna hiperglikemija; Da bi se izognili temu, ga je treba postopoma povečati za 2,5-5,0% vsakih 6-12 H infuzijo.
Daddic shema zahteva kontinuiteto, ko so uvedene raztopine glukoze: celo uri lahko povzroči hipoglikemijo ali hipoglikemijo, na katero. Prav tako počasi zmanjšuje koncentracijo glukoze - vzporedno z zmanjšanjem prostornine parenteralne prehrane, t.j. za 5-7 dni.
Tako je uporaba visoko koncentracijskih raztopin glukoze določena nevarnost, zato je tako pomembno izpolniti varnostna pravila in nadzor bolnikovega stanja z uporabo klinične in laboratorijske analize.
Rešitve glukoze se lahko dajejo v mešanici z aminokislinskimi raztopinami, končna vsebnost glukoze pa se bo zmanjšala in se bo zmanjšala verjetnost razvoja Phleets. V okviru Skandinavske parenteralne sheme se te raztopine nenehno dajejo za 16-22 ur, z diagramom po TEDICU - Okrog ura brez prekinitev kaplja ali z uporabo brizgalnih črpalk. Pri raztopinah glukoze se zahtevana količina elektrolitov (kalcij in magnezija ni mešana), se dodajo vitaminske zmesi (Vitafucin, multivitamin, intravit).
Aminokislinske raztopine (Lemamin, Moriprom, Aminon, itd) so uvedene intravensko po stopnji beljakovin: 2-2,5 g / kg-dan) pri otrocih v zgodnjih letih in 1-1,5 g / kg-dan) pri starejših otrocih. Z delno parenteralno prehrano lahko skupna količina beljakovin doseže 4 g / kg-dan).
Natančno računovodstvo beljakovin, potrebnih za prekinitev katabolizma, je bolje izvesti njegove izgube z urinom, to je na aminoisot sečnine:
Količina preostalega dušika v dnevnem urinu, G / L x 6.25.
V 1 ml 7% aminokislinske zmesi (levmatin itd.) Vsebuje 70 mg beljakovin, v 10% mešanici (poliamina) - 100 mg. Stopnja dajanja se ohranja na 1-1,5 ml / (kg-h).
Optimalno za otroke, razmerje med beljakovinami, maščobami in ogljikovimi hidratami je 1: 1: 4.
Program parenteralnega prehrana za dan se izračuna s formulo:
Količina raztopine aminokislin, ML \u003d zahtevana količina beljakovin (1 -4 g / kg) x MT, kg x K, kjer je koeficient K je 10 pri 10% koncentracije raztopine in 15 - pri 7% Koncentracija.
Potreba po maščobne emulzije se določi ob upoštevanju energetske vrednosti: 1 ml 20% emulzije daje 2 kcal, 1 ml 10% raztopine - 1 kcal.
Koncentracija raztopine glukoze je izbrana, glede na število kilokalorica, sproščenih med odlaganjem: tako, v 1 ml 5% raztopine glukoze vsebuje 0,2 kcal, 10% raztopine -0.4 kcal, 15% -0,6 kcal, 20% - 0, 8 KCAL, 25% - 1D) KCAL, 30% - 1.2 kcal, 40% - 1.6 kcal in 50% - 2.0 kcal.
Hkrati bo formula za določanje odstotne koncentracije raztopine glukoze vzela naslednjo obliko:
Koncentracija raztopine glukoze,% \u003d število kilokalorijev / volumna vode, ml x 25
Primer izračuna polne parenteralne hranilnemu programu
- MT Baby - 10 kg,
- obseg energije (60 kcal x 10 kg) - 600 kcal,
- volumen vode (600 kcal x 1,5 ml) - 90 0 ml,
- volumen beljakovin (2G x 10 kg x 15) - 300 ml,
- obseg maščob (300 kcal: 2 kcal / ml) je 150 ml 20% lipophunduna.
Preostali volumen vode za redčenje glukoze (900 - 450) je 550 ml. Odstotek raztopine glukoze (300 kcal: 550 ml x 25) - 13,5%. Prav tako je dodan natrijev (3 mmol / kg) in kalij (2 mmol / kg) ali s hitrostjo 3 in 2 mmol, vsaka 115 ml tekočine. Elektroliti se običajno razredčijo v celotnem volumnu raztopine glukoze (razen kalcija in magnezija, ki jih ni mogoče mešati v eni raztopini).
Z delno parenteralno prehrano se prostornina injiciranih raztopin določi z odbitkom skupne količine kalorij in sestavin, ki prihajajo s hrano.
Primer računanja delnega parenteralnega programa
Pogoji naloge so enake. MT otrok 10 kg, vendar prejme 300 g mlečne mešanice na dan.
- Obseg hrane - 300 ml,
- preostali obseg energije (1/3 od 600 kcal) je 400 kcal,
- preostali volumen vode (2/9 od 900 ml) je 600 ml,
- obseg beljakovin (2 / s od 300 ml) - 200 ml 7% Levamina,
- obseg maščob (1/3 od 150 ml) je 100 ml 20% lipofunduna (200 kcal),
- volumen vode za razredčenje glukoze (600 ml - 300 ml) - 300 ml.
Odstotek raztopine glukoze (200 kcal: 300 ml x 25) je 15%, t.j., ta otrok je treba uvesti 300 ml 15% raztopine glukoze, 100 ml 20% lipophunduna in 200 ml 7% levvina.
V odsotnosti maščobnih emulzij, parenteralna prehrana se lahko izvede v skladu z metodo hiperalizacije (v skladu z davkarjem).
Primer izračuna programa delne parenteralne moči z davkasto metodo
- Volumen hrane - 300 ml, volumen vode - 600 ml,
- volumen beljakovin (1/3 od 300 ml) - 200 ml raztopine 7% levvina, \\ t
- glasnost glukoze: 400 kcal: 400 ml (600-200 ml) x 25, ki ustreza 25-odstotni raztopini glukoze, ki jo je treba uporabiti v količini 400 ml.
Hkrati pa je nemogoče omogočiti razvoj sindroma pomanjkanja otroka esencialnih maščobnih kislin (linoleične in linolenske), se lahko njihova zahtevana količina s takšno možnostjo parenteralne energije zagotovi plazemsko transfuzijo pri odmerku 5-10 ml / kg (1 čas v 7-10 dneh). Vendar pa je treba opozoriti, da se uvedba bolnikov v plazmi ne uporablja za dopolnitev energije in beljakovin.
Parentinski bolniki - Učinkovite priprave
Intenzivna terapija pri gastroenteroloških bolnikih je parenteralna prehrana parametrične, pri čemer bolniki, ki so utrpeli hude operativne posege na trebušni organi, pa tudi bolnike s hudimi kršitvami presnovnih procesov v kroničnih prebavnih organih.
Vsako operativno posego na trebušne organe spremlja izrazita beljakovinska insuficienca. Po AP Kolovovi, VI Nemchenko, tudi po delovanju apendektomije v prvih 3-4 dneh, je vrednost negativnega dušikovega ravnovesja na dan, 5 g in po resekciji želodca - 12 g, gastrektomijo - 14 g , Cholecystectomion - 19 G.
Razlogi, ki povzročajo izrecno neuspeh beljakovin pri bolnikih, je več dejavnikov. Prvič, to je katabolični odziv, ki ga spremlja ojačana razpadanje beljakovin pod vplivom hiperprodukcije nadledvične kortesne hormone v odgovor na poškodbe delovanja. Drugič, dezintegracija beljakovin se povečuje v pooperativnem obdobju zaradi povečanja energetskih potreb telesa. Pri razvoju pooperativne beljakovinske insuficience je izguba intravaskularne beljakovine igra tudi pomembno vlogo pri votlini in drenaži rane. S peritonitisom in akutno črevesno obstrukcijo, ogromno količino beljakovin (do 300-400 g) se nabira v črevesni vsebnosti in peritonealnega eksudata.
Eden od vzrokov pooperativnega pomanjkanja beljakovin je tudi prebavni dejavnik zaradi zmanjšanja obsega ali odpovedi enterične moči.
Pri bolnikih s kroničnimi boleznimi prebavnih organov (kronični enteritis) obstaja velika okvara sesanja beljakovin, maščob, ogljikovih hidratov in vitaminov.
Pri kroničnem ulcerozivnem kolitisu je motena protein-formativna funkcija jeter, skupna raven beljakovin krvi se zmanjša, zlasti albumin, absorpcija maščob se slabša.
Glavni cilj parenteralne prehrane je popraviti moteno metabolizem z organsko ali funkcionalno plačilno nesposobnostjo prebavnega trakta.
Naloga parenteralne prehrane je zagotoviti plastične potrebe telesa in kompenzirati energijo in hidravlično ravnovesje z delno ali popolno insuficienco enterične moči.
Če želite rešiti to nalogo, mora zdravnik očitno vedeti naravo presnovnih motenj, saj parenteralna prehrana temelji na patogenetskem principu. Sodobni pripravki za parenteralno prehrano vam omogočajo normalizacijo izmenjave dušika, energije in vode.
Obstajajo absolutne in relativne odčitke za parenteralno prehrano.
Absolutne indikacije za imenovanje parenteralne prehrane pri gastroenteroloških bolnikih so:
- predoperativna priprava bolnikov z boleznimi žganja, požiralnika in želodca v prisotnosti ovir za obroke (tumorji, opekline, strikture, stenoza);
- zgodnje obdobje (3-7 dni) po operacijah na SIP, želodcu in črevesju, zlasti pri akutni črevesni obstrukciji;
- težki zapleti postoperativnega obdobja (peritonitis, notranji peritonealni abscesi, črevesni, trebušni in žolčni fistulami);
- akutni pankreatitis, eden od pomembnih metod zdravljenja je izključitev enteralne prehrane.
Relativni odčitki za imenovanje parenteralne prehrane: \\ t
- subakutne bolezni prebave, ki jo spremlja pomembna motnja prebave;
- zapletene oblike ulcerozna ulcer želodca in dvanajstnika (stenoza, penetracija); Gastritis, enterocolitis, nespecifični ulcerozni kolitis, agastroja astenija.
Obstajajo popolna in nepopolna parenteralna prehrana.
S polno parenteralno prehrano zapolnjuje vse potrebe telesa v plastičnih in energetskih snoveh, vodah in elektrolitih.
V primeru nepopolne parenteralne prehrane je metoda enteralne moči popolnoma ali delno vzdrževana, zato se terapevtski pripravki uporabljajo, odvisno od narave presnovnih motenj.
Preprečevanje in zdravljenje pomanjkljivosti beljakovin so bistvena sestavina intenzivne terapije, namenjene odpravljanju pooperativnih zapletov z dihanjem, krvnim obtokom, okvara ledvic. Zelo pomembno je uporabiti transfuzijske dušikove medije za odpravo beljakovinske insuficience. Hkrati je treba to količino dušika vnesti v telo, ki je prikazan.
Da bi ocenili individualno potrebo po dušiku, je priporočljivo določiti endogeno katabolizem bolnika pri vsebnosti dušika v urinu ali glavne izmenjave, ob upoštevanju uporabe dušika. R. M. Glanz, F. F. F. Waskimov, ki je preučil to metodo, priporoča, da se uvede v klinično prakso.
Zdravljenje beljakovinske insuficience si prizadeva za rešitev dveh glavnih nalog: normalizacija znotrajceličnega beljakovina in odpravo primanjkljaja zunajcelične plazme proteina.
Zaradi dejstva, da je živilske beljakovine, ki jo telo absorbira po njihovem deljenju z encimi na aminokisline, glavni vir beljakovin v parenteralni prehrani služi kot aminokislina beljakovin hidrolizi.
Hidrolizates.
Hidrolizates so proizvodi encimskega ali kislega deljenja beljakovin na peptide ali aminokisline. Surovine za pridobivanje hidrolize so beljakovine živalskega in rastlinskega izvora, kot tudi eritrocite in človeški krvni strdki. Hidrolizate vsebujejo vse nepogrešljive aminokisline.
Da bi povečali biološko vrednost hidrolize, je priporočljivo, da jih združite z drogami, ki vsebujejo znaten dušik. Tako kombinacija želatine z aminoptidom izboljšuje prehranske lastnosti hidrolizata.
Bolj primernejši za uporabo aminokislinskih mešanic, ki vsebujejo nepogrešljive aminokisline za optimalno asimilacijo. Najboljši učinek je seznanjen z uvedbo zmesi, ki vsebuje 0,25% histina, 0,9% lizina, 0,11% triptofana, 0,55% izoleucina, 0,55% levcina, 0,50% treonina, 0,16% metionina, 0,34% cistina, 0,42% fenilalanina, 0,30% Tirozin in približno 1,6 g dušika zamenljive aminokislin v 100 ml mešanice. Trenutno so priprave izbora aminokislin mešanice: aminoofusin in steramin-C (Nemčija), Alvaisin (GDR), Friamin (ZDA), Moriamin (Japonska). Zmes aminokislin je nastala v poliaminu Tsolipk - poliamina. Mešanice aminokislin so med pomanjkanjem beljakovin zelo učinkoviti in bodo našli vedno več aplikacij v kliniki.
V primeru hudega snemanja, obstaja potreba po transfuziji serumskega albumina. Uvedba serumskega albumina v kombinaciji s parenteralno ali enteralno prehrano hitro odpravlja beljakovinsko okvaro.
Bolniki, ki so na parenteralni prehrani, poleg beljakovinskih pripravkov, se prepričajte, da dodelite droge, ki so viri energije.
V živem organizmu se plastični procesi pojavijo s precejšnjo energijo, pridobljenim v procesu oksidacije ogljikovih hidratov in maščob. Za izvajanje sinteze beljakovin na 1 g uvedenega dušika se porabi 628-837 kJ (150-200 kcal). Vendar pa so ta razmerja odvisna od funkcionalnega stanja telesa. V primeru nezadostnega vstopa v telo ogljikovih hidratov in maščob so uporabljene dušikove spojine delno ali popolnoma porabljene kot vir energije. Tudi po velikih travmatskih operacijah, ki zagotavljajo bolnike z energetskimi pripravami, zmanjšajo propad beljakovin več kot polovico.
Na podlagi zgoraj navedenega je sestavni del parenteralne prehrane, zlasti v pooperativnem obdobju, morajo biti priprave - energetski viri, ki vključujejo ogljikove hidrate, maščobe, alkohole. Najpogosteje se raztopine glukoze uporabljajo kot vir energije. Glukoza je nujna komponenta življenja telesa: v možganih je približno 100-150 g glukoze oksidirano v enem dnevu; Eritrocite, kostni mozeg, ledvice uživajo približno 30 g glukoze. Dnevna največja potreba po teh tkivih in organih v glukozi je 180. Seveda, v pooperativnem obdobju, se ta potreba bistveno poveča.
Dajanje glukoze v telo ima poseben učinek hlajenja beljakovin, ki prispeva k vključitvi aminokislin v beljakovine tkiva. Ta učinek anaboličnega glukoze ostaja z uvedbo aminokislin med parenteralno prehrano.
Za parenteralno prehrano se uporabljajo 5% raztopine glukoze, od katerih 1 liter daje približno 837 kJ (200 kcal). Za zmanjšanje hidracije pacienta in povečanje vsebnosti kaloričnega droga se uporablja 10-20% raztopin glukoze, 1 litra, ki daje 1675-3349 kJ (400-800 kcal). Bodite prepričani, da dodate te rešitve insulin po stopnji 1 enot na 2-5 g glukoze.
Če je potrebno vplivati \u200b\u200bna manjši volumen tekočine v ozadju povišanih energetskih potreb, se uporabljajo raztopine za hiperalizacijo, ki vključujejo 40% raztopino glukoze.
Za preprečevanje fleits in flebotrombooze pri uporabi koncentriranih raztopin glukoze je treba predstavite v globoke osrednje žile.
Mnogi avtorji opozarjajo na največjo vrednost fruktoze kot glukoza, za parenteralno prehrano, saj je fruloza hitrejša od ATP in glikogena, sta sindtrana. Poleg tega se fruktoza absorbira v telo brez insulina in nima dražilnega delovanja na žilni steni. Vendar pa so pripravki za fruktozo zelo dragi in se zato v klinični praksi redko uporabljajo.
Združuje pozitivne lastnosti raztopine glukoze in fruktoze invertnega sladkorja (mešanica enakih količin glukoze in fruktoze), pridobljena s hidrolizo trsnega sladkorja. Intervertar, ki se uporablja v obliki 10% raztopine, prispeva k večji zakasnitvi dušika iz hidroliznih beljakovin.
Med pripravki ogljikovih hidratov, ki se uporabljajo za parenteralno prehrano, je treba omeniti heksososfat, ki je fosforjeve spojine caharja. Uvedba zdravila v odmerku 100 ml na dan vodi do normalizacije izmenjave v miokardu in izboljšanje črevesne funkcije, zaradi česar se kaže, da uporablja, ko se operacije na organih prebavnega trakta.
V celoti zagotoviti potrebe po energiji pri parenteralni prehrani, je prikazana tudi uvedba alkoholov.
Etilni alkohol na energijski vrednosti presega glukozo 1,73-krat (29,3 kJ - 7.1 kcal na 1 g snovi), hitro vključen v izmenjavo energije in prihrani ogljikove hidrate in maščob iz razpada. Poleg tega ima etilni alkohol izrazit lastnine za varčevanje z dušikom. Učinki alkohola so pomembni za klinično prakso kot sedativno, analgezijo, ki spodbuja pljučno prezračevanje in črevesne peristaltike.
Med prehrano sonde z alkoholom, mešanico škropljenja.
Za parenteralno prehrano je treba etilni alkohol dajati počasi, ne več kot 10 ml / h, medtem ko je hkrati obvezna administracija glukoze (na 1 ml etanola - 1 g glukoze). Med dnevom se bolnik lahko uvede do 240 ml alkohola, ki daje 5443 kJ (1300 kcal).
Trenutno se politični alkoholi uporabljajo za parenteralno prehrano - sorbitol in ksilitis. Ti alkoholi imajo večjo energijsko vrednost v primerjavi z etanolom in imajo dragoceno lastnino, ki varčuje z vitaminom. Poleg tega je mogoče kombinirati poliole rešitve z aminokislinskimi raztopinami. Vendar pa je pomemben del vgrajenega sorbitola in ksilisa kot posledica njihove nizke asimilacije izgubljen z urinom, zato je treba poliole dajati z glukozo, ki zmanjšuje njihov izbor z urinom. Priporočljivo je, da poliolom zagotavljajo več kot 20% celotne energetske vrednosti.
Ista skupina zdravil vključuje sorbitol, pridobljen v Raziskovalnem inštitutu Leningrad za hematologijo in transfuzijo krvi.
Sorbitol ima izrazit stimulativni učinek na črevesnem peristalnosti, zato je priporočljivo, da ga uporabimo v črevesnem paketu. Povečana črevesna gibljivost opazimo po 10-35 minutah po intravenskem dajanju zdravila po stopnji 0,5 g sorbitola na 1 kg telesne mase pacienta.
Sorbitol se proizvaja kot 20% raztopina. Če je potrebno, se zdravilo lahko loči do 5-10% koncentracije. To je dobro topen v beljakovinskih hidrolizih, albumin. 5% raztopine sorbitola se lahko uporablja za parenteralno prehrano - do 500-1000 ml / dan. Uvod je še posebej primeren za sladkorno bolezen, lezije jeter in trebušne slinavke.
Vendar pa je uvedba alkoholov nemogoče pokriti vse energetske potrebe telesa. Trenutno so maščobne emulzije (38.0-38,9 kJ ali 9,1-9,3 kcal na 1 g snovi) najbolj izredno energijske pripravke za parenteralno prehrano.
Maščobne emulzije dobavljajo organizem z zelo vročimi maščobnimi kislinami in maščobnimi vitamini. V nastajanju celičnih membran, v presnovi mitohondria, so vključene v zelo žgane maščobne kisline.
Za pripravo maščobnih emulzij se uporabljajo različne maščobe rastlinskega izvora in emulgatorja. Najpogostejša zdravila so lipofundin (Nemčija), Lipofinisan (Francija, Anglija). Švedski vmesnik je bil dobro dokazan (10-20%), katerih energijska vrednost je 1000-2000 kcal v 1 liter raztopine. Emulzije maščob omogočajo, da zagotovijo do 30% energetskih potreb telesa. Ne dražijo intimnega plovila, zato jih je mogoče dajati intravensko tako v osrednjih in perifernih žilah. Potrebno je uvesti maščobne emulzije, da počasi - ne več kot 0,2 ml / (kg * h), saj se lahko s hitrim injiciranjem, hiperlepemijo po transfuziji pojavi in \u200b\u200bpovečanje vsebnosti emulgatorja v krvi, kar povzroča reakcijo za transfuzijo.
Hilomiklons.
"Hilomiklons" maščobne emulzije se bistveno razlikujejo od endogenega serumske krvi kot, tako da se lahko maščobne emulzije uvedejo v krvi, se lahko maščobe deponirajo v vranici in izklopite iz presnove.
Pogosto, po uvedbi emulzije telesne maščobe, se lipemija zazna naslednji dan, lahko privede do poslabšanja reoloških lastnosti krvi. Emulzije maščobnih maščobnih maščobnih maščob je treba uporabiti pod nadzorom reološkega reševanja krvi. Z poslabšanjem svojih kazalnikov je treba uporabiti bolnikovo heparinizacijo, saj heparin pospešuje ekstrakcijo maščobe iz krvi in \u200b\u200bprispeva k njegovi asimilaciji.
Postperativna pomanjkljivost beljakovin je težko odpraviti maščobe iz krvi, zato je treba emulzije maščob za parenteralno prehrano kombinirati z uvedbo beljakovinskih pripravkov. Med dnevom je priporočljivo uvesti bolnike z maščobnimi emulzijami v odmerku, ki ne presega 1-2 g / kg telesne mase.
Med parenteralnim obdobjem prehranjevanja je zelo pomembno zmanjšati endogeno katabolizem, ki ga je mogoče doseči z uvedbo drog.
V pooperativnem obdobju je treba opraviti skrbno anestezijo in nevrovengacijsko zaščito. Z dobro analgezijo in nevro-vegetativno zaščito, se vsebnost intravaskularnega beljakovine normalizira do 3. dan, in v odsotnosti teh pogojev - samo na 7. dan. Zmanjševanje katabolizma pentoksila, vitaminov (B12, folna kislina), insulin in anaboličnih steroidov (necocol, retabolil). Najbolj jasno zmanjša izbor dušika z anaboličnimi steroidi urina.
Metoda parenteralne prehrane
Priprave na parenteralno prehrano se najpogosteje uporabljajo intravensko. Zaradi dejstva, da se parenteralna prehrana, praviloma izvede dolgo časa in uporablja hiperosmolarne rešitve, je priporočljivo za ta namen, da se katetrizirajo osrednje žile z veliko volumetrično stopnjo pretoka krvi, kot je podlavija. Kateterizacija te žile na Seldgerja se je pogosto uporabljala. Parenteralna prehrana se lahko izvede skozi subkutane žile. Vendar pa z dolgoročnim dajanjem rešitev v teh žilah, zlasti v visokih koncentracijah, so trombing. Za dolgotrajne parenteralne prehrane se lahko uporabijo tudi Uncherel Vein. Notranja dajanja zdravil za parenteralno prehrano, številne potrebne zdravilne učinkovine in antibiotike vodi do izboljšane funkcije jeter, zmanjšajo zastrupitev, izboljšanje kazalnikov beljakovin, ogljikovih hidratov in presnove vodnih soli. Za izvajanje te metode infuzije se popkovinska vena kaže med operacijo ali posebej skozi majhen rez. Prednost metode je pomanjkanje Phlebitis z dolgimi (več kot 40 dni) infuzije.
Administracija za zdravila Intra je redka - če je nemogoče izvajati intravensko infuzijo. Za intraosse administracijo, gobaste kosti z veliko strukturo, ki imajo tanko kortikalno ploščo in dober venski odliv (peta kost, proksimalna epifiza velikih kosti Bertovoja, glavnik kosti). Nekaj, lahko hkrati vnesete do 750 ml beljakovinskih hidrolizah.
Protein hidrolizate je treba dajati kosti s hitrostjo 15-96 kapljic na minuto. Pred intra-ogledom dajanja krvnih nadomestkov je priporočljivo, da uvedejo 2-4 ml 2% raztopine NAVOCAINE, da se zagotovi neboleč infuzijo hranilnih snovi. Pri intraosseous infuziji je potrebno ustvariti povečani tlak v sistemu.
Intramuskularne in subkutane injekcije hranilnih raztopin se trenutno praktično ne uporabljajo.
Zapleti pri uvedbi pripravkov za parenteralno prehrano. Pri uporabi beljakovinskih hidrolizi in maščobnih emulzij so opazili transfuzijske reakcije. Ko se kasovne hidrolize dajejo, se v skladu z različnimi avtorji v povprečju pojavijo transfuzijske reakcije pri 4,5% bolnikov.
Transfuzijske reakcije se lahko razdelijo na 3 skupine: alergične, pirogene in strupene.
Alergijske reakcije se pogosto pojavljajo pri občutljivih bolnikih z obsežnimi ranami in gnojnimi vnetji, pa tudi med fazami raka 3-4. Te reakcije so značilne občutek toplote, bolečine v ledvenem delu, zadušijo, cianoza, urtikularni izpuščaj.
Pirogene reakcije se kažejo z mrzlimi, povečanje telesne temperature. Takšne reakcije se običajno pojavijo pri kršitvah tehnik infundiranja, zahteve aseptičnega, kot tudi tehnike za pripravo raztopin, obdelavo posod in sistemov infuzijo. Določeno vlogo pri pirogenih reakcijah se igra s kemično čistost samega zdravila. Praviloma se pirogene reakcije opazijo po 30 minutah - 1 uro po transfuziji.
Strupene reakcije z uvedbo hidrolizah so posledica kakovosti zdravila in so odvisne od vsebine v hidrolizatu nečistoč amoniaka in humičnih snovi. Da bi preprečili te reakcije, je treba beljakovinske hidrolizate uvesti počasi s hitrostjo 20-30 kapljic na minuto.
V primeru transfuzijske reakcije je treba upočasniti hitrost infundiranja, uvedejo intravensko kominec, suprastin, dipyderol, kalcijev klorid.
Pri uporabi maščobnih emulzij v nekaterih primerih je na odlaganju v jetrih nenavadnega lipidskega pigmenta, katerega videz je odvisen od frekvence infuzije.
Vse informacije, objavljene na spletnem mestu, so seznanjene in niso usmerjene v ukrepanje. Pred uporabo drog in metod zdravljenja se je treba posvetovati z zdravnikom. Spletna stran za upravljanje virov ni odgovoren za uporabo materialov, objavljenih na spletnem mestu.