Leptospiróza je akútna zoonotická infekcia charakterizovaná príznakmi kapilarotoxikózy, poškodením obličiek, pečene, centrálneho nervového systému, kostrového svalstva, sprevádzaná intoxikáciou, horúčkou, ťažkou myalgiou, často aj žltačkou.
Etiológia. Pôvodcovia ochorenia, Leptospira interrogans, sú špirálovité mikroorganizmy prispôsobené životu vo vode.
V súčasnosti existuje viac ako 200 sérovariantov Leptospira, ktoré sú spojené do 23 sérologických skupín. Medzi nimi: Canicola, Grippotyphosa, Icterohaemorrhagiae, Hebdomadis, Tarasovi atď. Leptospiry sú aeróbne, rýchlo umierajú pri varení, sušení a vystavení priamemu slnečnému žiareniu. Citlivé na kyseliny, penicilín, tetracyklín, streptomycín a odolné voči nízkym teplotám, zostávajú životaschopné aj po dlhšom zmrazení. Dlhodobo pretrvávajú vo vonkajšom prostredí (voda, vlhká pôda), na potrave - od niekoľkých hodín až po niekoľko dní.
Epidemiológia. Zdrojom nákazy sú zvieratá. V prirodzených ohniskách - hlodavce a hmyzožravce (hraboše, potkany, myši, piskory, ježkovia), u ktorých je infekcia asymptomatická, a leptospiry sa dlhodobo vylučujú močom. V antropurgických (synantropných) ohniskách - veľký a malý dobytok, potkany, psy, ošípané, ktoré tiež znesú leptospirózu bez akýchkoľvek klinických prejavov. V posledných rokoch vzrástol epidemiologický význam psov a sivých potkanov pri prenose patogénov na človeka.
Infekcia človeka prebieha rôznymi spôsobmi – perkutánne (cez kožu a sliznice) a alimentárne. V prírodných ohniskách sa človek nakazí spravidla v období leto-jeseň, pri poľnohospodárskych prácach (kosenie vlhkých lúk, zber sena a pod.), poľovníctve, rybolove, zavlažovacích a odvodňovacích prácach, turistike, kúpaní, pití. vody z náhodných stojatých vodných plôch a pod. Sporadická chorobnosť je zaznamenaná počas celého roka. Často sú infikovaní pracovníci chovov hospodárskych zvierat, mäsokombinátov, chovatelia psov, veterinárni pracovníci, špecialisti na hospodárske zvieratá, majitelia hospodárskych zvierat v jednotlivých farmách.
Chorý človek nepredstavuje nebezpečenstvo pre ostatných.
Patogenéza. Patogén vstupuje do ľudského tela cez kožu, sliznicu úst, očí, nosa a gastrointestinálneho traktu.
Leptospiry, ktoré sa šíria lymfatickým traktom a hematogénne, stále viac zvyšujú svoju prítomnosť v lymfatických uzlinách, spôsobujú ich hyperpláziu, kapiláry, čo vedie k poškodeniu endotelu a rozvoju kapilárnej toxikózy, ako aj v medzibunkových priestoroch rôznych orgánov a tkanív. kde sa aktívne rozmnožujú. To všetko určuje polymorfizmus klinických symptómov, multiorgánový charakter lézií a vznik početných komplikácií. Patogény sú fixované na epitel stočených tubulov obličiek, buniek pečene a iných orgánov a kontaminujú medzibunkové priestory týchto orgánov. Poškodenie toxínov leptospiry obličkového epitelu vedie k narušeniu procesov tvorby moču, rozvoju zlyhania obličiek. Poškodenie parenchýmu pečene v kombinácii s hemolýzou erytrocytov, spôsobené hemolyzínmi leptospiry, vedie k rozvoju ikterických foriem ochorenia. Prenikanie leptospiry cez hematoencefalickú bariéru spôsobuje meningitídu. V kostrových svaloch vznikajú fokálne nekrotické zmeny charakteristické pre leptospirózu.
Dôsledkom masívnej leptospirémie, toxémie, rozsiahleho poškodenia vaskulárneho endotelu a syndrómu diseminovanej intravaskulárnej koagulácie môže byť ITSH.
Prenesené ochorenie zanecháva dlhodobú imunitu len voči sérologickému variantu Leptospiry, ktorý infekciu spôsobil.
Patogenéza leptospirózy je rovnaká pri ochoreniach spôsobených rôznymi sérovarmi leptospiry.
RCHD (Republikové centrum pre rozvoj zdravotníctva Ministerstva zdravotníctva Kazašskej republiky)
Verzia: Klinické protokoly Ministerstva zdravotníctva Kazašskej republiky - 2016
Leptospiróza (A27)
Stručný opis
Schválené
Spoločná komisia pre kvalitu zdravotníckych služieb
Ministerstvo zdravotníctva a sociálneho rozvoja Kazašskej republiky
zo dňa 16. augusta 2016
Protokol č.9
Leptospiróza (Vasiliev-Weilova choroba)- akútne zoonotické prirodzené ložiskové infekčné ochorenie spôsobené leptospirami rôznych sérologických variantov, prenášané najmä vodou, vyznačujúce sa celkovou intoxikáciou, horúčkou, poškodením obličiek, pečene, centrálnym nervovým systémom, hemoragickým syndrómom a vysokou mortalitou.
Pomer kódov ICD-10 a ICD-9
| ICD-10 | ICD-9 | ||
| kód | názov | kód | názov |
| A27 | Leptospiróza | - | - |
| A27.0. | Leptospiróza, iktericko-hemoragická | - | - |
| A27.8. | Iné formy leptospirózy | - | - |
| A27.9. | Leptospiróza nešpecifikovaná | - | - |
Dátum vytvorenia protokolu: rok 2016.
Používatelia protokolu: pohotovostní lekári, záchranári, praktickí lekári, terapeuti, infektológovia, gastroenterológovia, nefrológovia, oftalmológovia, neuropatológovia, kardiológovia, chirurgovia, dermatovenerológovia, alergológovia, anesteziológovia-resuscitátori, pôrodníci-gynekológovia.
Stupnica úrovne dôkazov:
| A | Vysokokvalitná metaanalýza, systematický prehľad RCT alebo veľké RCT s veľmi nízkou pravdepodobnosťou (++) skreslenia, ktorých výsledky možno zovšeobecniť na relevantnú populáciu. |
| V | Vysokokvalitné (++) systematické preskúmanie kohortových alebo prípadových kontrolných štúdií alebo vysokokvalitných (++) kohortových alebo prípadových kontrolných štúdií s veľmi nízkym rizikom zaujatosti alebo RCT s nízkym (+) rizikom zaujatosti, ktoré možno zovšeobecniť na príslušná populácia... |
| S | Kohortová alebo prípadová-kontrolná štúdia alebo kontrolovaná štúdia bez randomizácie s nízkym rizikom zaujatosti (+), ktorej výsledky možno zovšeobecniť na príslušnú populáciu, alebo RCT s veľmi nízkym alebo nízkym rizikom zaujatosti (++ alebo + ), ktorého výsledky nemožno priamo rozšíriť na príslušnú populáciu. |
| D | Popis série prípadov alebo nekontrolovaný výskum alebo znalecký posudok. |
Klasifikácia
Klasifikácia
Klinická klasifikácia leptospirózy ( IN AND. Pokrovsky a kol., 1979).
Typ:
žltačka;
· Anikterický.
Podľa vedúceho syndrómu:
obličkové;
· Hepatorenálny;
meningeálne;
· Hemoragické.
Podľa závažnosti:
Mierna (horúčka, ale bez výrazného poškodenia vnútorných orgánov);
· Stredná (ťažká horúčka a rozsiahly klinický obraz choroby);
Závažné (žltačka, trombohemoragický syndróm, meningitída, akútne zlyhanie obličiek).
Prítomnosťou komplikácií:
· Bez komplikácií;
S komplikáciami:
- infekčný toxický šok;
- akútne poškodenie obličiek (AKI);
- akútne zlyhanie pečene a obličiek;
- trombohemoragický syndróm atď.
Podľa povahy toku:
· Bez relapsu;
· Recidíva.
Príklady formulácie diagnózy:
Leptospiróza, ikterická forma, ťažká. Komplikácia: zvodič.
Leptospiróza, anikterická forma, stredne závažná.
Leptospiróza, ikterická forma, recidivujúci priebeh, ťažká. Komplikácia: syndróm diseminovanej intravaskulárnej koagulácie.
Diagnostika (ambulancia)
DIAGNOSTIKA NA AMBULÁTORNEJ ÚROVNI
Diagnostické kritériá
Sťažnosti a anamnéza:
· Akútny nástup ochorenia;
horúčka podobná vlne;
zimnica;
· bolesť hlavy;
· Bolesť v bedrovej oblasti;
Všeobecná slabosť;
· nevoľnosť, vracanie;
· nedostatok chuti do jedla;
Silná bolesť v lýtkových svaloch, ako aj v svaloch bedrovej oblasti, menej intenzívna bolesť v svaloch krku, chrbta, brucha;
· Priebeh ochorenia je možný dlhý čas, často zvlnený.
Epidemiologická história:
Fyzikálne vyšetrenie:
· Ostrá bolestivosť svalov pri palpácii, najmä lýtka;
Zväčšenie pečene;
· Zväčšenie sleziny;
· Poškodenie obličiek (bolestivosť pri poklepaní v driekovej oblasti), znížený denný výdaj moču;
· Poškodenie centrálneho nervového systému (serózna meningitída);
Laboratórny výskum:č.
č.
Diagnostický algoritmus:
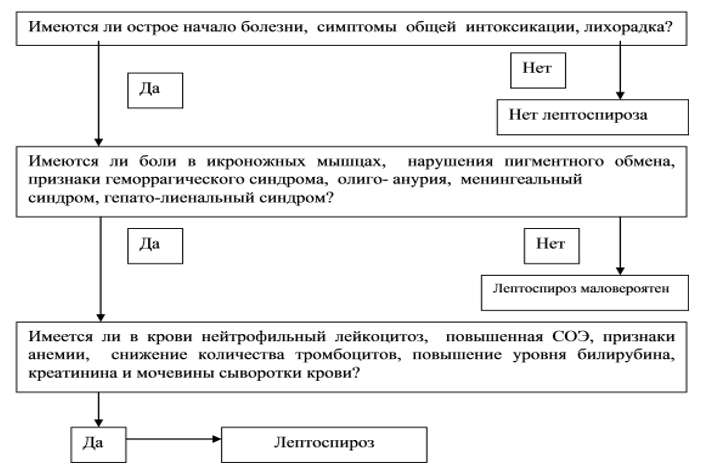
Diagnostika (nemocnica)
DIAGNOSTIKA NA STACIONÁRNEJ ÚROVNI
Diagnostické kritériá na ústavnej úrovni
Sťažnosti a anamnéza:
· Inkubačná doba je od 2 do 30 dní, zvyčajne 7-14 dní.
· Akútny nástup ochorenia;
· Zvýšenie telesnej teploty až na 39-40 ° С;
horúčka podobná vlne;
zimnica;
· bolesť hlavy;
· Bolesť v bedrovej oblasti;
Všeobecná slabosť;
· nevoľnosť, vracanie;
· nedostatok chuti do jedla;
Silná bolesť v lýtkových svaloch, ako aj v svaloch bedrovej oblasti, menej intenzívna bolesť v svaloch krku, chrbta, brucha;
· Zvýšená bolesť svalov počas palpácie a chôdze, čo sťažuje samostatný pohyb;
Ikterické sfarbenie kože a viditeľných slizníc (s ikterickou formou);
· Krvácanie z nosa, ďasien, gastrointestinálne krvácanie, hemoptýza (s rozvojom trombohemoragického syndrómu);
znížený výdaj moču (s rozvojom akútneho poškodenia obličiek);
· Priebeh ochorenia je možný dlhý čas, často zvlnený.
Epidemiologická anamnéza:
· Kontakt s vodou otvorených nádrží (rybolov, plávanie, vodné športy, turistika atď.);
· Kontakt s voľne žijúcimi a domácimi zvieratami, hlodavcami;
· Prítomnosť psov, potkanov, myší v dome;
· Pobyt v prirodzených a antropurgických ložiskách leptospirózy;
· Riziko profesionálnej infekcie leptospirózou (pracovníci chovov hospodárskych zvierat, mäsokombinátov, bitúnkov, kanalizácií, skladov, poľnohospodárski robotníci, poľovníci a pod.).
Fyzikálne vyšetrenie:
Hyperémia, opuch tváre;
Hyperémia kože krku a hornej polovice hrudníka;
· Injekcia krvných ciev skléry, krvácanie, skleritída;
Vyrážka (objaví sa na 3.-6. deň choroby polymorfnej povahy (šarlach, osýpky, hemoragická), symetrická;
Žltačka (s ikterickou formou);
· Ostrá svalová bolestivosť pri palpácii;
Hemoragický syndróm (hemoragická vyrážka, krvácanie na koži a slizniciach);
Zväčšenie pečene;
· Zväčšenie sleziny;
Známky poškodenia obličiek (bolestivosť pri poklepaní v driekovej oblasti), znížený denný výdaj moču;
· Poškodenie centrálneho nervového systému (príznaky meningitídy);
· Poškodenie kardiovaskulárneho systému (tachykardia, hypotenzia, tlmené srdcové ozvy).
Laboratórny výskum :
UAC: neutrofilná leukocytóza, posun vzorca leukocytov doľava, aneozinofília, lymfopénia, zvýšená ESR. Pri ťažkej leptospiróze: anémia (znížená hladina hemoglobínu, erytrocytov), trombocytopénia.
OAM: zníženie špecifickej hmotnosti moču, proteinúria, leukocytúria, cylindrúria, mikrohematúria, makrohematúria (v ťažkej forme), žlčové pigmenty (v ikterickej forme).
Krvná chémia:
Pri ikterickej forme leptospirózy: zníženie hladiny celkového proteínu, albumínu, hyperbilirubinémia hlavne v dôsledku viazaného bilirubínu, ALT, AST, alkalickej fosfatázy, amylázy;
S rozvojom AKI: zvýšený obsah močoviny, kreatinínu, hyperkaliémia;
Pri pankreatitíde: zvýšený obsah amylázy;
S meningitídou pri klinickej analýze mozgovomiechového moku: cytóza s prevahou najskôr neutrofilov, potom lymfocytov, zvýšené hladiny bielkovín, s hemoragickým syndrómom - erytrocyty (väčšinou zmenené).
· Koagulogram: predĺženie času zrážania krvi a trvania krvácania, zníženie hladiny protrombínu, protrombínového indexu, predĺženie protrombínového času, predĺženie APTT, zvýšenie INR, zvýšenie obsahu fibrinogénu;
• výkaly na skrytú krv (ak je podozrenie na gastrointestinálne krvácanie).
Kritériá hodnotenia závažnosti ochorenia na základe výsledkov laboratórnej diagnostiky.
| Podpísať | Žiadne komplikácie | S komplikáciami |
| Úroveň leukocytózy | Stredná leukocytóza | Vysoká leukocytóza s neutrofíliou a posunom bodnutia |
| Úroveň trombocytopénie | Nie menej ako 50 × 10 / l 9 | Až 50 × 10 / l a menej ako 9 |
| úroveň ESR | Mierne zvýšenie ESR | Výrazne zvýšená ESR |
| Hladina hemoglobínu | Mierne zníženie hladín hemoglobínu | Výrazné zníženie hladiny hemoglobínu |
| Úroveň červených krviniek v periférnej krvi | Mierny pokles červených krviniek | Výrazný pokles červených krviniek |
| Hladina bielkovín vo všeobecnej analýze moču | V rámci normálnych limitov | Nadpriemerné |
| Úroveň valcov vo všeobecnej analýze moču | V rámci normálnych limitov | Nadpriemerné |
| Hladina leukocytov vo všeobecnej analýze moču | V rámci normálnych limitov | Nadpriemerné |
| Úroveň červených krviniek vo všeobecnej analýze moču | V rámci normálnych limitov | Nadpriemerné |
| Úroveň červených krviniek v koprograme | Neprítomný | Odhalené vo veľkom počte |
| Celková hladina bielkovín v sére | V rámci normálnych limitov | Pod normálom |
| Hladina sérového albumínu | V rámci normálnych limitov | Pod normálom |
| Sérový C-reaktívny proteín, pečeňové transferázy, alkalická fosfatáza, bilirubín, amyláza | V rámci normálnych limitov | Nadpriemerné |
| Hladina bielkovín v cerebrospinálnej tekutine | V rámci normálnych limitov | Nadpriemerné |
| Úroveň cytózy cerebrospinálnej tekutiny | V rámci normálnych limitov | Nadpriemerné |
| Hladina amylázy v moči | V rámci normálnych limitov | Nadpriemerné |
Špeciálne metódy výskumu:
-Mikroskopické vyšetrenie citrátovej krvi, moču, mozgovomiechového moku (s meningitídou) v tmavom poli (detekcia leptospiry).
- sérologické metódy:
Mikroaglutinačná reakcia (PMA) Leptospira (6-12 dní od začiatku ochorenia): stanovenie protilátok Leptospirainterrogans(diagnostický titer 1:100, v závislosti od jeho rastu v budúcnosti);
RPGA (diagnostický titer - 1:80);
ELISA (detekcia špecifických IgM protilátok od 3.-4. dňa choroby, IgG u rekonvalescentov).
-PCR krvi, cerebrospinálneho moku (s meningitídou), moču: identifikácia špecifických fragmentov DNA Leptospira.
Inštrumentálny výskum:
· RTG orgánov hrudníka (podľa indikácií): príznaky zápalu pľúc (ložiská infiltrácie v pľúcach), bronchitída;
· Elektrokardiografia (podľa indikácií) na zistenie príznakov poškodenia srdca: príznaky difúzneho poškodenia myokardu, poruchy rytmu a vedenia, v závažných prípadoch príznaky infekčno-toxickej myokarditídy;
Echokardiografia (podľa indikácií): na diagnostiku myokarditídy;
· Ultrazvukové vyšetrenie brušných orgánov: detekcia príznakov hepatitídy, cholecystitídy, pankreatitídy;
· Ultrazvuk obličiek: detekcia príznakov poškodenia obličiek;
· Ultrazvuk nadobličiek (podľa indikácií): identifikácia príznakov poškodenia nadobličiek;
· Fibroezofagogastroduodenoscopy (podľa indikácií): identifikácia príznakov gastrointestinálneho krvácania;
CT / MRI mozgu (podľa indikácií): v prípade poškodenia centrálneho nervového systému na účely diferenciálnej diagnostiky na identifikáciu príznakov subarachnoidálneho krvácania.
Diagnostický algoritmus: ambulantnej úrovni.
Klinické kritériá na diagnostiku leptospirózy.
| Podpísať | Charakteristický | UD * |
| Nástup choroby | Pikantné | V |
| Horúčka | Vysoká recidivujúca alebo pretrvávajúca s opakovanými febrilnými vlnami | V |
| Syndróm intoxikácie | V | |
| Myalgický syndróm | Od prvých hodín choroby sa vyskytujú prudké spontánne bolesti svalov, najmä lýtkových svalov, myalgie sú sprevádzané kožnou hyperestéziou. Palpácia svalov nôh, stehien, dolnej časti chrbta je ostro bolestivá, pohyb je ťažký. | A |
| Exantémový syndróm | V dôsledku generalizovaného poškodenia kapilárneho endotelu sú zaznamenané charakteristické znaky vaskulitídy: hyperémia a opuch tváre, krku, hornej časti hrudníka, hyperémia hltana, makulopapulárna a petechiálna vyrážka na trupe a končatinách (objaví sa na 3. 5. deň choroby a trvá 1-7 dní, zhrubne na extenzorovom povrchu končatín). Pre ikterickú formu leptospirózy sú charakteristické hemoragické prvky vyrážky, pre anikterické - makulopapulárne. | V |
| Očný syndróm | V | |
| Syndróm poškodenia kardiovaskulárneho systému | Tachykardia alebo relatívna bradykardia, srdcové arytmie, znížený krvný tlak, tlmené srdcové ozvy, čo je odrazom infekčnej kardiopatie alebo rozvoja leptospirotickej myokarditídy | S |
| Pečeňový syndróm | Od 3. do 5. dňa ochorenia sa zaznamenáva žltačka, zväčšená pečeň, stmavnutie moču, zvýšenie hladín ALT, AST, alkalická fosfatáza, mierne zvýšenie hladiny bilirubínu v krvnom sére (priama a nepriama frakcia ), čo sú prejavy hepatitídy. Splenomegália, ako aj akútne zlyhanie pečene pri miernych a stredne ťažkých formách leptospirózy sú pomerne zriedkavé. Pri ťažkých formách ochorenia sú narušené procesy syntézy faktorov systému zrážania krvi v pečeni, čo prispieva k prejavu trombohemoragického syndrómu. | V |
| Trombocytopénia a trombocytopatia | Pri ťažkých formách leptospirózy sa môže vyvinúť trombocytopénia (až do 50 × 109 / l alebo menej) a trombocytopatia, ako aj hypokoagulácia a poškodenie ciev mikrovaskulatúry, čo prispieva k vzniku rôznych príznakov trombohemoragického syndrómu (petechie, purpura, krvácanie v miestach vpichu a do skléry, krvácanie z nosa, gastrointestinálne krvácanie, subarachnoidálne krvácanie, krvácanie z nadobličiek). | V |
| Ochorenie obličiek | Je typickým a najčastejším prejavom leptospirózy, poškodenie obličiek sa prejavuje od prvých 2-7 dní oligúriou (anúriou) a následne polyúriou; proteinúria; cylindrúria; zvýšenie azotémie (druhá naznačuje vývoj akútneho zlyhania obličiek). Niekedy je zaznamenaná hematúria, bolesť v bedrovej oblasti. Výskyt pyúrie naznačuje pridanie sekundárnej infekcie. V genéze anúrie nie je vylúčený význam výrazného poklesu krvného tlaku. Obnova funkcie obličiek po leptospiróze je veľmi pomalá a môže sa vyvinúť chronické zlyhanie obličiek. | V |
| Syndróm poškodenia centrálneho nervového systému | V akútnom štádiu ochorenia sa pacienti obávajú bolesti hlavy, nespavosti, niektorí pacienti majú kŕčový syndróm. Môže sa vyvinúť leptospirálna serózna meningitída s vysokou pleocytózou a zvýšeným množstvom bielkovín. | V |
| Pri ťažkých formách leptospirózy sa zaznamenáva toxická dýchavičnosť, krvácanie do pohrudnice, hemoptýza, hemoragický pľúcny edém a syndróm respiračnej tiesne. | S | |
| Syndróm gastrointestinálneho traktu | Prejavuje sa bolesťou brucha, niekedy paroxysmálnou povahou a dyspeptickými poruchami v dôsledku vývoja pankreatitídy, cholecystitídy, ktorá je u detí na rozdiel od dospelých často zaznamenaná. | S |
| Syndróm anémie | V |
Kritériá na hodnotenie závažnosti leptospirózy podľa klinických príznakov.
| Podpísať | Charakteristika znakov | ||
| Mierna závažnosť | Stredná závažnosť | Ťažká závažnosť | |
| Nástup choroby | Pikantné | Pikantné | Veľmi štipľavé |
| Horúčka | Vysoká recidivujúca alebo pretrvávajúca horúčka s opakovanými vlnami | Vysoká recidivujúca alebo pretrvávajúca horúčka s opakovanými vlnami | |
| Syndróm intoxikácie | Bolesti hlavy, znížená chuť do jedla, nevoľnosť, vracanie | Silné bolesti hlavy, znížená chuť do jedla, nevoľnosť, vracanie | Ťažká úzkosť, prudký pokles chuti do jedla, nevoľnosť, vracanie |
| Myalgický syndróm | Spontánna bolesť svalov, najmä v lýtkových svaloch, je sprevádzaná hyperestéziou kože. Svaly nôh, stehien, dolnej časti chrbta sú ostro bolestivé, pohyb je ťažký. | Ostré spontánne bolesti svalov, najmä lýtkových svalov, sú sprevádzané hyperestéziou kože. Svaly dolných končatín, dolnej časti chrbta sú ostro bolestivé, pohyb je ťažký. | Svaly dolných končatín, dolnej časti chrbta sú ostro bolestivé, pohyb je ťažký. |
| Syndróm kože | Častá je žltačka. Hyperémia a opuch tváre, krku, hornej časti hrudníka, hyperémia hltana, makulopapulárna a petechiálna vyrážka na trupe a končatinách (objaví sa na 3-5 deň choroby a trvá 1-7 dní, zhrubne na povrchu extenzora končatiny). Charakteristické sú hemoragické prvky vyrážky, makulopapulárne pre anikterickú vyrážku. | Častá je žltačka. Hyperémia a opuch tváre, krku, hornej časti hrudníka, hyperémia hltana, makulopapulárna a petechiálna vyrážka na trupe a končatinách (objaví sa na 3-5 deň choroby a trvá 1-7 dní, zhrubne na povrchu extenzora končatiny). Charakteristické sú hemoragické prvky vyrážky, makulopapulárne pre anikterickú vyrážku. | |
| Syndróm lézie spojovky očí, episkleritída | Konjunktivitída, episkleritída s fotofóbiou. | Konjunktivitída, episkleritída s fotofóbiou. | Konjunktivitída, episkleritída s fotofóbiou. |
| Syndróm infekčnej kardiopatie, leptospirálna myokarditída | Tachykardia alebo relatívna bradykardia, srdcové arytmie, znížený krvný tlak, tlmené srdcové ozvy - ako prejavy infekčnej kardiopatie. | Prejavy infekčnej kardiopatie: tachykardia alebo relatívna bradykardia, srdcové arytmie, znížený krvný tlak, tlmené srdcové ozvy. Niekedy sa zaznamenáva vývoj leptospirotickej myokarditídy. | Výrazné prejavy infekčnej kardiopatie: tachykardia alebo relatívna bradykardia, srdcové arytmie, znížený krvný tlak, tlmené srdcové ozvy. Často sa zaznamenáva vývoj leptospirotickej myokarditídy. |
| Pečeňový syndróm | Zväčšenie pečene, zvýšenie ALT, ASAT, alkalickej fosfatázy, mierne zvýšenie hladiny bilirubínu v krvnom sére. Akútne zlyhanie pečene sa vyvíja pomerne zriedkavo. | Zväčšenie pečene, stmavnutie moču, zvýšenie ALT, AST, alkalická fosfatáza, zvýšená hladina bilirubínu v sére.Často sa rozvinie akútne zlyhanie pečene. Odhalia sa príznaky porušenia procesov syntézy faktorov krvného koagulačného systému v pečeni. | |
| Trombohemoragický syndróm, trombocytopénia, trombocytopatia | Trombocytopénia a trombocytopatia, pomerne zriedkavo, sú sprevádzané objavením sa príznakov trombohemoragického syndrómu. | Trombocytopénia a trombocytopatia sú často sprevádzané objavením sa príznakov trombohemoragického syndrómu. | Trombocytopénia (až do 50,109 / l alebo menej) a trombocytopatia, ktoré prispievajú k výskytu rôznych príznakov trombohemoragického syndrómu. |
|
Syndróm obličiek a močových ciest spôsoby |
Od 2 do 7 dní choroby sa zaznamená oligúria s následným polyúria; proteinúria; cylindrúria. Niekedy je zaznamenaná hematúria, bolesť v bedrovej oblasti. Pyúria naznačuje pridanie sekundárnej infekcie. |
Od 2 do 7 dní choroby je zaznamenaná oligúria, anúria s následná polyúria; proteinúria; cylindrúria; zvýšenie azotémie. Niekedy je zaznamenaná hematúria, bolesť v bedrovej oblasti. Pyúria naznačuje pridanie sekundárnej infekcie. Obnova funkcie obličiek je veľmi pomalá. |
Od 2 do 7 dní choroby sa zaznamenáva oligúria, anúria, po ktorej nasleduje polyúria; proteinúria; cylindrúria; zvýšenie azotémie, čo naznačuje vývoj akútneho zlyhania obličiek. Niekedy je zaznamenaná hematúria, bolesť v bedrovej oblasti. Pyúria odráža pridanie sekundárnej infekcie. Funkcia obličiek sa obnovuje veľmi pomaly a môže sa vyvinúť chronické zlyhanie obličiek. |
|
Syndróm poškodenia centrálneho nervového systému |
Často sa pozorujú bolesti hlavy, nespavosť, konvulzívny syndróm. Leptospirálna serózna meningitída je charakterizovaná vysokou pleocytózou a zvýšeným množstvom bielkovín. | ||
| Syndróm dýchacieho traktu | Špecifické lézie dýchacieho systému nie sú typické pre leptospirózu. | Špecifické lézie dýchacieho systému nie sú typické pre leptospirózu. Je možný vývoj pneumónie v dôsledku pridania sekundárnej infekcie. | Možné špecifické poškodenie pľúc (pneumónia). Existuje toxická dýchavičnosť, krvácanie do pohrudnice, hemoptýza, hemoragický pľúcny edém a syndróm respiračnej tiesne. Je tiež možný vývoj pľúcnych lézií v dôsledku pridania sekundárnej infekcie |
| Poškodenie tráviaceho systému | Prejavuje sa bolesťou brucha, niekedy paroxysmálnymi a dyspeptickými poruchami v dôsledku vývoja funkčných porúch gastrointestinálneho traktu. | Prejavuje sa bolesťou brucha, niekedy paroxysmálnymi a dyspeptickými poruchami v dôsledku vývoja funkčných porúch gastrointestinálneho traktu. Príznaky sú v niektorých prípadoch dôsledkom vývoja pankreatitídy, cholecystitídy. | Prejavuje sa bolesťou brucha, niekedy paroxysmálnymi a dyspeptickými poruchami v dôsledku vývoja funkčných porúch gastrointestinálneho traktu, ale - rozvoja pankreatitídy, cholecystitídy. |
| Syndróm anémie | Rozvoj anémie je pomerne zriedkavý. | Pri klinickej analýze krvi sa často zaznamenáva pokles hemoglobínu, ktorý je kombinovaný s príznakmi zápalu (neutrofilná leukocytóza, zvýšená ESR). | Pri klinickej analýze krvi je zaznamenaný pokles hemoglobínu, ktorý je kombinovaný s príznakmi zápalu (neutrofilná leukocytóza, zvýšená ESR). |
| Komplikácie |
Iritída, iridocyklitída, uveitída. Astenický syndróm. |
Iritída, iridocyklitída, uveitída. Krvácanie z nosa. Sekundárny zápal pľúc. Prechodné poruchy srdcového rytmu. Chronické zlyhanie obličiek. |
Meningitída, encefalitída, myelitída, polyneuritída, myokarditída, iritída, iridocyklitída, uveitída. Akútne a chronické zlyhanie obličiek. Gastrointestinálne krvácanie. Krvácanie z nadobličiek. Subarachnoidálne krvácanie. Poruchy srdcového rytmu. Sekundárny zápal pľúc. Cholecystitída. Pankreatitída |
Zoznam základných (povinných) diagnostických opatrení:
· UAC;
OAM;
· biochemické vyšetrenie krvi;
· Koagulogram;
· Acidobázický stav, krvné elektrolyty;
Mikroskopické vyšetrenie citrátovej krvi (1 týždeň choroby), moču (od 2 týždňov), likvoru (podľa indikácií) v tmavom poli (detekcia leptospiry);
mikroaglutinačná reakcia Leptospira (PMA);
ELISA;
· PCR krvi, cerebrospinálnej tekutiny (s meningitídou);
Lumbálna punkcia s analýzou cerebrospinálnej tekutiny (v prítomnosti všeobecných mozgových symptómov a meningeálnych symptómov);
EKG;
· Ultrazvuk brušných orgánov;
· Ultrazvuk obličiek.
Zoznam dodatočných diagnostických opatrení:
· PCR moču (od 2-3 týždňov choroby);
Röntgen hrudníka (ak existuje podozrenie na zápal pľúc);
Echokardiografia (ak existuje podozrenie na myokarditídu);
Fibroezofagogastroduodenoskopia (ak existuje podozrenie na gastrointestinálne krvácanie);
· Ultrazvuk nadobličiek (s poškodením nadobličiek);
· CT vyšetrenie mozgu, MRI mozgu (s poškodením centrálneho nervového systému);
• výkaly na skrytú krv (ak je podozrenie na gastrointestinálne krvácanie).
Odlišná diagnóza
| Diagnóza | Zdôvodnenie diferenciálnej diagnostiky | Prieskumy | Kritériá vylúčenia diagnózy |
| Chrípka | Prítomnosť všeobecných symptómov: akútny nástup, syndróm intoxikácie, horúčka. | Fluorescenčná protilátková metóda, ELISA, PCR | Vedúci - katarálny syndróm (laryngotracheitída), lokalizácia bolesti hlavy vo frontálnej oblasti, meningeálne znaky sú zvyčajne spôsobené meningizmom, bez vyrážky, leukopénie, normálna ESR. |
| Tropická malária | Akútny začiatok, horúčka, žltačka, zväčšenie pečene a sleziny. | Na pozadí hemoglobinurickej horúčky sa zvyčajne vyskytuje výrazné zväčšenie pečene a sleziny, typické malarické paroxyzmy, rýchlo postupujúca hemolytická anémia bez krvácania, akútne zlyhanie obličiek; možnosť vzniku cerebrálnej kómy, zvýšenie bilirubínu v dôsledku nepriamej frakcie, leukopénia, hemoragický syndróm nie je charakteristický. | |
| Vírusová hepatitída (VH) | Akútny (subakútny) začiatok, žltačka, zväčšenie pečene, sleziny | Stanovenie špecifických markerov GV (ELISA) | Horúčky len v preikterickom období s HAV, bez recidívy ochorenia, prirodzene zväčšená pečeň a slezina, parenchýmová žltačka s vysokou aktivitou ALT a AST, hemoragický syndróm hlavne pri ťažkých formách GV, bez anémie, leukopénie, ESR v medziach normy. |
| HFRS | RNIF, ELISA, PCR | Silná bolesť chrbta od prvých dní pri absencii bolesti v lýtkových svaloch, hrubá hematúria; krvácanie z ďasien, maternice nie sú charakteristické. | |
| Toxická hepatitída | Žltačka, zväčšená pečeň | Toxikologické štúdie | Postupný nástup, anamnéza asociácie s toxickými faktormi. Horúčka, hemoragický syndróm, zväčšená slezina, anémia, trombocytopénia nie sú typické. |
| Otrava soľami ťažkých kovov | Akútny začiatok, horúčka, hemoragický syndróm. | Stanovenie solí ťažkých kovov v krvnom sére, moči |
Akútny nástup, prvé príznaky sa objavia 4 hodiny po vniknutí jedu do tela. Niekedy inkubačná doba trvá dva dni. Hlavné sťažnosti pri požití toxickej látky s jedlom: bolesť brucha, kovová chuť v ústach, pocit pálenia, nevoľnosť, vracanie, často krvavé alebo modré, slintanie a hnačka, celkové príznaky intoxikácie: bolesti hlavy, závraty, celková slabosť, tachykardia, prudký pokles tlaku, žltačka v dôsledku hemolýzy a rozvoja zlyhania pečene, akútne zlyhanie obličiek, kŕče a zlyhanie dýchania. Pri vdýchnutí jedu sa k uvedeným príznakom pridávajú príznaky „medenej horúčky“: podráždenie očí, kýchanie, slzenie očí, zimnica v dôsledku zvýšenia teploty na 38 – 39 °C, nalievanie potu, silná slabosť a bolesť svalov , suchý kašeľ a dýchavičnosť, prípadne výskyt alergickej vyrážky. V periférnej krvi, anémia, leukopénia, trombocytopénia. V koagulograme nedostatok faktorov zrážania krvi |
Diferenciálna diagnostika anikterických foriem leptospirózy
| Index | Leptospiróza | Chrípka | Hemoragické horúčky | Rickettsiózy |
| Sezónnosť * | Leto-jeseň | november-marec | Leto-jeseň | Leto-jeseň |
| Trvanie horúčky (deň) | 3-15 | 3-6 | 3-10 | 3-18 |
| Katarálne javy | Slabo vyjadrené | Charakteristická je laryngotracheitída | nie | Možné, ale mierne |
| Vyrážka | Polymorfné, často | nie | Hemoragické, s tropickými - podobnými osýpkam | Polymorfné, s hemoragickou zložkou |
| Hemoragický syndróm | Vyjadrený | Zriedkavé (krvácanie z nosa) | Vyslovené | Zriedkavo, mierne |
| Zväčšená pečeň | Charakteristicky | nie | Možno | Charakteristicky |
| Zväčšenie sleziny | často | nie | Málokedy | často |
| Poškodenie obličiek | Charakteristicky | nie | Charakteristicky | nie |
| Proteinúria | Vysoká | Možné, bezvýznamné | Masívne | Možné, bezvýznamné |
| Hematúria | Mikrohematúria | Zriedkavo mikrohematúria | Mikro-, makrohematúria | nie |
| Leukocytúria | možné | nie | možné | nie |
| Cylindruria | často | nie | často | možné |
| Meningeálny syndróm | často | Málokedy | Málokedy | často |
| pleocytóza CSF | Často, lymfocytárne, zmiešané | nie | nie | Možné lymfocytárne |
| Anémia | možné | nie | často | nie |
| Ohrev krvných doštičiek | často | nie | často | nie |
| Počet leukocytov v krvi | Ťažká leukocytóza | Leukopénia | Leukopénia | Stredná leukocytóza |
| ESR | Vysoká | Norm | Mierne zvýšená | Mierne zvýšená |
| Špecifická diagnostika | Mikrohemaglutinačná reakcia, mikroskopia | Fluorescenčná protilátková metóda, RSK a iné sérologické metódy | RNIF, ELISA, PCR | RNIF, RSK, RNGA |
Diferenciálna diagnostika ikterickej formy leptospirózy
| Index | Leptospiróza | Vírusová hepatitída | malária | Toxická hepatitída |
| Štart | Pikantné | Akútne, subakútne | Pikantné | Postupne |
| Žltačka | Od 5. do 7. dňa, mierne alebo intenzívne | Od 3 do 20 dní, mierne alebo intenzívne | Od 5-10 dňa slabé, stredné | Stredná alebo intenzívna |
| Horúčka | Vysoká, 3-15 dní | Mierne, do 3-4 dní | Vysoké, opakované zimomriavky | nie |
| Koža na tvári | Hyperemický | Bledý | Hyperemický | Bledý |
| Vyrážka | Polymorfné, často | Možná žihľavka | nie | nie |
| Dyspeptický syndróm | Zvracanie, anorexia | Nevoľnosť, ťažkosť v pravom hypochondriu, anorexia | Hnačka | Anorexia |
| Zväčšená pečeň | Neustále | Neustále | Neustále | Neustále |
| Zväčšenie sleziny | často | Možno | Neustále | Neprítomný |
| Hemoragický syndróm | často | Zriedkavo, v závažných prípadoch | Nie typické | Nie typické |
| Anémia | často | Nie typické | Neustále | Nie typické |
| Trombocytopénia | často | Nie typické | Možno | Nie typické |
| Leukocytóza | Neustále | Leukopénia | Leukopénia | Normocytóza |
| ESR | Zvýšená | Normálne, znížené | Mierne zvýšená | Normálne |
| Bilirubín | Povýšený, obe frakcie | Povýšené, viac prepojené | Propagované, viac zadarmo | Zvýšené súvisiace |
| transferázy | Mierne zvýšená | Dramaticky zvýšená | Mierne zvýšená | Dobre |
| KFK | Zvýšená | Dobre | Mierne zvýšená | Dobre |
| Proteinúria | Vysoká | Bezvýznamný | Mierne | možné |
| Hematúria | Mikrohematúria | Nie typické | Hemoglobinúria | možné |
| Leukocytúria | často | Nie typické | Nie typické | Nie typické |
| Cylindruria | často | možné | možné | Málokedy |
| Špecifická diagnostika | Mikrohemaglutinačná reakcia, mikroskopia | Špecifické markery VH | Mikroskopia náteru a hustej kvapky krvi | Toxikologický výskum |
Diferenciálna diagnostika leptospirózy a akútnej vírusovej hepatitídy
| Symptómy | Leptospiróza | Akútna vírusová hepatitída |
| Nástup choroby | Pikantné | postupné |
|
Teplota |
vysoká 5-9 dní, niekedy aj dvojvlnová | vo väčšine prípadov normálny alebo subfebrilný |
| Zimomriavky | často | nemôže byť |
| Bolesť hlavy | často | zriedka |
| Bolesť v lýtkových svaloch | často | nemôže byť |
| Herpes | často | nemôže byť |
| Hyperémia tváre, injekcia skléry | často | nemôže byť |
| Hemoragické prejavy | často | len v prípade komplikácií akútneho zlyhania pečene |
| Žltačka | objaví sa na 3-5 deň, rýchlo rastie | objaví sa neskôr, postupne sa zvyšuje |
| Poškodenie obličiek | veľmi často, ťažké | zriedkavo, bezvýznamne |
| Meningeálne príznaky | sú vidieť často | nemôže byť |
| Všeobecná analýza krvi | často neutrofilná leukocytóza s posunom vzorca doľava, anémia, trombocytopénia, zrýchlená ESR | normocytóza alebo leukopénia, lymfocytóza, ESR v normálnych medziach |
| Aminotransferázová aktivita | mierne zvýšil | dramaticky vzrástol |
Liečba v zahraničí
Podstúpiť liečbu v Kórei, Izraeli, Nemecku, USA
Nechajte si poradiť o zdravotnej turistike
Liečba
Prípravky (aktívne zložky) používané pri liečbe
| Ľudský albumín |
| Amoxicilín |
| aprotinín |
| Benzylpenicilín (Benzylpenicilín) |
| Heparín sodný |
| Hydrokortizón |
| dexametazón |
| dextróza |
| Diklofenak (Diclofenac) |
| doxycyklín |
| dopamín |
| Chlorid draselný |
| Chlorid vápenatý |
| Ketoprofén (ketoprofén) |
| Manitol (Manitol) |
| Meglumine |
| Menadion bisulfit sodný |
| Meropenem |
| Octan sodný |
| Hydrogénuhličitan sodný |
| Chlorid sodný |
| Omeprazol (Omeprazol) |
| Paracetamol (Paracetamol) |
| Pentoxifylín |
| Plazma, čerstvo zmrazená |
| Prednizolón |
| famotidín |
| furosemid |
| cefepim |
| Cefotaxim (cefotaxim) |
| Ceftriaxón |
| Ciprofloxacín (Ciprofloxacín) |
| epinefrín |
| Hmotnosť erytrocytov |
| Etamsylát |
Liečba (ambulancia)
LIEČBA NA AMBULÁTORNEJ ÚROVNI
Taktika liečby: Ambulantne sa pacienti s leptospirózou neliečia. Pacienti sú odosielaní na hospitalizáciu do nemocnice, aby im bola poskytnutá špecializovaná zdravotná starostlivosť.
· Konzultácia gastroenterológa: pri poškodení pečene neinfekčnej etiológie;
· Konzultácia nefrológa v prípade poškodenia obličiek a rozvoja AKI;
· Konzultácia terapeuta s rozvojom pneumónie a bronchitídy;
Preventívne opatrenia:
· Hygienické a veterinárne opatrenia v chovoch hospodárskych zvierat, pravidelná deratizácia, ochrana vodných plôch pred znečistením výlučkami zvierat, kontrola zdrojov vody, kúpaliská pre ľudí, napájanie hospodárskych zvierat a pod.
Očkovanie rizikových skupín (pracovníci chovov hospodárskych zvierat, zoologických záhrad, obchodov s domácimi zvieratami, psie škôlky, kožušinové farmy, podniky na spracovanie živočíšnych surovín, laboratórni pracovníci pracujúci s kultúrami leptospir) od 7 rokov inaktivovanou vakcínou proti leptospiróze 0,5 ml subkutánne, jednorazovo, preočkovanie cez rok.
· Očkovanie hospodárskych zvierat a psov.
Monitorovanie pacienta: vykonáva KIZ / všeobecní lekári formou klinického vyšetrenia.
|
N p / p |
Frekvencia kontrol u lekárov KIZ / GP |
Trvanie pozorovania | Indikácie a frekvencia konzultácií s odbornými lekármi |
| 1 | 1 krát za mesiac |
6 mesiacov pri absencii komplikácií |
Nefrológ, oftalmológ, neuropatológ, terapeut bez problémov v 1. mesiaci po ochorení. V nasledujúcich mesiacoch sa na profile klinických prejavov podieľajú úzky špecialisti. |
| 2 | 1 krát za mesiac počas prvých 6 mesiacov. po zotavení, potom raz za 3-4 mesiace. | 2 roky s rozvojom komplikácií. | oftalmológ, neuropatológ, nefrológ a lekári iných špecializácií (podľa indikácií) |
|
N p / p |
Frekvencia laboratórnych a doplnkových výskumných metód | Kritériá na vyradenie z dispenzárnej registrácie | Postup prijímania chorých do práce |
| 1 |
Všeobecné krvné a močové testy au pacientov, ktorí prekonali ikterickú formu ochorenia a biochemické krvné testy sa robia prvých 6 mesiacov v mesiaci, potom 1 krát za 3-4 mesiace. v počas nasledujúcich 2 rokov (v prípade komplikácií) a pri odhlásení z „D“. Ďalší výskum je plánovaný podľa indikácií. |
Klinické zotavenie, normalizácia laboratórnych parametrov (ALT, AST, kreatinín, močovina atď.) A absencia progresie patologických procesov zvonku rôzne orgány a systémy (s komplikovaným priebehom ochorenia). |
Klinické zotavenie |
· Stabilná normalizácia telesnej teploty;
· Sanácia CSF s meningitídou.
Liečba (ambulancia)
DIAGNOSTIKA A LIEČBA V ŠTÁDIU NÚDZOVÉHO NÚDZA
Diagnostické opatrenia
Zber sťažností a anamnézy:
Prítomnosť sťažností na horúčku, intoxikáciu (bolesť hlavy, slabosť, myalgia, bolesť lýtkových svalov, nevoľnosť atď.).
· Údaje z epidemiologickej anamnézy: kontakt s vodou otvorených nádrží (rybolov, plávanie, vodné športy, turistika atď.); prítomnosť psov, potkanov, myší v dome; pobyt v epidemiologicky potvrdenom ohnisku leptospirózy, prítomnosť rizika profesionálnej infekcie leptospirózou.
Pri fyzickom vyšetrení posúdiť stav vedomia, kože a viditeľných slizníc, prítomnosť/neprítomnosť hyperémie tváre, cievna injekcia skléry, kožná vyrážka, príznaky poškodenia kardiovaskulárneho systému, pečene, obličiek, pľúc, centrálneho nervového systému, príznaky generalizovanej kapiláry toxikóza, núdzové stavy.
Urgentná starostlivosť
S meningitídou:
Pacientom s leptospirózou v prítomnosti meningitídy alebo s podozrením na ňu sa injekčne podá jedenkrát:
Prednizolón: 90-120 mg intramuskulárne alebo intravenózne (UD-S);
Furosemid: 2-4 ml intramuskulárne alebo intravenózne; (UD – V)
S ITSH (všetky činnosti sa vykonávajú počas prevozu pacienta do nemocnice):
· Okamžité intravenózne podanie 0,9% roztoku NaCl - 800,0 ml (UD-S);
Prednizolón 120 mg (UD-S),
· Zabezpečte prísun zvlhčeného kyslíka.
Liečba (nemocnica)
STACIONÁRNA LIEČBA
Taktika liečby
Hlavnou metódou liečby je použitie antibiotík. Liečba pacientov s ťažkými formami leptospirózy, komplikovanými akútnym poškodením obličiek, sa uskutočňuje pomocou patogenetickej terapie. Najúčinnejším antibiotikom je penicilín, pri neznášanlivosti ho možno nahradiť antibiotikami zo skupiny tetracyklínov, cefalosporínmi, fluorochinolónmi.
Nedrogová liečba:
· Pokoj na lôžku počas celého febrilného obdobia;
· Diéta: s poškodením obličiek - tabuľka číslo 7, s poškodením pečene - tabuľka číslo 5, s kombinovanými léziami - tabuľka číslo 5 s obmedzením soli alebo tabuľka číslo 7 s obmedzením tuku.
Medikamentózna liečba(v závislosti od závažnosti ochorenia):
Etiotropná terapia:
| Liečebný režim pre mierne formy | Liečebný režim pre stredne ťažké formy | Štandardný liečebný režim pre ťažké a komplikované formy | Štandardný liečebný režim pre leptospirotickú meningitídu |
|
1,0 milióna jednotiek x 6-krát / deň / m (UD-A), Rezervné lieky: doxycyklín 0,1 g x2-krát denne ústami (UD-A) (pri absencii žltačky) príp. amoxicilín - 0,5 g x 4x denne, ústami (UD-B) príp ciprofloxacín 0,5 g x 2-krát denne ústami (UD-B). |
Sodná soľ benzylpenicilínu 1,0-1,5 milióna jednotiek x 6-krát denne. i/m (AD-A). Rezervné lieky: doxycyklín 0,1 g x 2-krát / deň (UD-A) príp ceftriaxón 1,0 - 2,0 g x 2-krát denne, i.m., i.v. (UD-A), alebo cefotaxím 1-2 g/deň v 2-4 dávkach i/v, i/m (UD-V) alebo ciprofloxacín 500 mg x 2-krát denne ústami (UD-B). Etiotropná terapia sa vykonáva do 5-7 dní. |
Sodná soľ benzylpenicilínu 1,5 milióna-2,0 milióna jednotiek x 6-8 krát / deň i / m, i / v (UD-A). Rezervné lieky: ceftriaxón 4,0 - 6,0 g / deň, i.m., i.v. (UD-A), alebo cefotaxím 2 g x 2-3x denne i.v., i.m. (UD-V), príp. ciprofloxacín 200 mg x 2-krát denne. i / v, (jednorazová dávka sa môže zvýšiť na 400 mg) (UD-V) alebo cefepim 2,0 g 2-3 krát denne i / v, i / m (UD-V). Etiotropická terapia sa vykonáva 7-10 dní. |
Sodná soľ benzylpenicilínu 3,0 miliónov jednotiek x 8-krát / deň i/m, i/v (UD-A); s neúčinnosťou ceftriaxón 2,0-3,0 g. 2-krát denne, injekčne každých 12 hodín, i/m, i/v (UD-A), alebo cefotaxím 2,0 g. 2-3 krát denne i/v, i/m (UD-V), alebo ciprofloxacín 200-400 mg x 2-krát denne. i/v (UD-V); alebo cefepím 2,0 g 2-3 krát denne i/v, i/m (UD-V). Pri intolerancii β-laktámových antibiotík: ciprofloxacín 0,2 % - 200 mg / 100 ml 2-krát denne i.v. (UD-V). Rezervné lieky pri absencii účinku: meropeném 40 mg / kg každých 8 hodín (UD-V). Etiotropická terapia sa vykonáva 7-10 dní. |
Ak je potrebné opakovať priebeh antibiotickej terapie, potom sa používajú semisyntetické penicilíny, cefalosporíny.
Rezervné lieky na liečbu ťažkých foriem leptospirózy s neúčinnosťou alebo intoleranciou na penicilín alebo cefalosporíny – karbapenémy (imipeném, meropeném), glykopeptidy (vankomycín, teikoplanín).
Etiotropná liečba leptospirózy u tehotných žien ( v závislosti od závažnosti): ampicilín 500 mg 4-krát denne ústami počas 5-7 dní;
alebo sodná soľ benzylpenicilínu 1-1,5 milióna jednotiek x 6-krát denne i/m, i/v (UD-A).
Rezervné lieky: ceftriaxón 1,0 - 2,0 g x 2-3x denne, i.m., i.v. (UD-A),
alebo cefepim 1,0-2,0 g 2-krát denne i / m, i / v (UD-V).
Patogenetická terapia
Detoxikačná terapia:
Intravenózne podanie 0,9 % roztoku chloridu sodného (UD-S), 2 % roztoku hydrogénuhličitanu sodného (UD-S), 5 % roztoku dextrózy (UD-S), meglumíniumsukcinátu sodného (UD-D). Pomer a množstvo týchto roztokov je určené charakteristikami priebehu ochorenia a predovšetkým závažnosťou porúch elektrolytov, stavom renálnych funkcií.
Objem infúznej terapie sa vypočíta na základe dennej potreby vody v tele - 30 ml / kg telesnej hmotnosti. Priemerný objem injekčných roztokov pre osobu s hmotnosťou 60-80 kg je 1200-1500 ml / deň + patologické straty + objem obnovenej diurézy.
Neodporúča sa používať syntetické koloidné roztoky (dextrány, hydroxyetylškroby atď.).
S meningitídou:
Množstvo vstrekovanej tekutiny je obmedzené.
· Dehydratačná terapia: manitol (15% roztok) s furosemidom (UD-B) pod kontrolou Na + v krvi. Pri obsahu Na + v krvi na úrovni hornej hranice normy a vyššie je podávanie manitolu kontraindikované v súvislosti so zmenou osmolarity krvi a hrozbou rozvoja opuchu mozgových buniek. V týchto prípadoch je indikované zavedenie koncentrovaného roztoku glukózy (10%, 20% alebo 40%) a 0,45% roztoku NaCl.
Hormonálna terapia (pre prevenciu závažných neurologických komplikácií, zníženie rizika straty sluchu): dexametazón 0,2-0,5 mg/kg (v závislosti od závažnosti) 2-4x denne nie viac ako 3 dni (kvôli zníženiu zápalu mozgu a znížená permeabilita BBB) (UD-S).
Liečba TSS:
... obnovenie priechodnosti dýchacích ciest, ak je to potrebné - tracheálna intubácia a prechod na mechanickú ventiláciu;
... kontinuálne okysličovanie dodávaním zvlhčeného kyslíka cez masku alebo nosový katéter;
... zabezpečenie venózneho prístupu (centrálna / periférna venózna katetrizácia);
... zavedenie katétra do močového mechúra na dobu, kým pacient nie je v šoku, aby sa určil hodinový výdaj moču s cieľom korigovať terapiu;
... sledovanie stavu pacienta - hemodynamika, dýchanie, úroveň vedomia, povaha a rast vyrážky.
Poradie podávania liekov na ITS:
· Objem injekčných roztokov (ml) = 30 ml * telesná hmotnosť pacienta (kg);
· Intenzívna infúzna terapia: použite kryštaloidné (fyziologický roztok (UD-S), acesol (UD-S), chlosal (UD-S)) a koloidné (roztoky hydroxyetylškrobu) v pomere 2:1.
(!) Čerstvá zmrazená plazma sa neaplikuje ako východiskový roztok.
Zaveďte hormóny v dávke:
S ITS 1. stupňa - prednizolón 2-5 mg / kg / deň (UD-S) alebo hydrokortizón - 12,5 mg / kg / deň (UD-S);
S ITS 2. stupňa - prednizolón 10-15 mg / kg / deň (UD-S) alebo hydrokortizón - 25 mg / kg / deň (UD-S);
S ITS 3. stupňa - prednizolón 20 mg / kg / deň (UD-S) alebo hydrokortizón - 25-50 mg / kg / deň (UD-S).
Liečba heparínom (každých 6 hodín) (UD-V):
· ITSh 1 stupeň - 50-100 U / kg / deň;
· ITSh 2 stupeň - 25-50 U / kg / deň;
· ITSH 3 stupne -10-15 U / kg / deň.
Pri absencii účinku hormonálnej terapie začnite so zavedením katecholamínu prvého rádu - dopamínu s 5-10 μg / kg / min pod kontrolou krvného tlaku (UD-S);
Korekcia metabolickej acidózy;
Pri absencii hemodynamickej odpovede na dopamín (v dávke 20 μg / kg / min) začnite podávať adrenalín / noradrenolín v dávke 0,05 - 2 μg / kg / min (UD-B);
Opakované podávanie hormónov v rovnakej dávke - po 30 minútach - s kompenzovaným ITSH; po 10 minútach - s dekompenzovaným ITSh;
Inhibítory proteázy: gordox, contrikal, trasilol.
So stabilizáciou krvného tlaku - furosemid 1% - 40-60 mg (UD-B);
V prítomnosti sprievodného edému mozgu - manitol 15% - 400 ml (UD-B), intravenózne kvapkanie; maximálna dávka pre dospelých je 25 ml / deň); dexametazón podľa schémy: počiatočná dávka 0,2 mg / kg, po 2 hodinách - 0,1 mg / kg, potom každých 6 hodín počas dňa - 0,2 mg / kg; ďalej 0,1 mg / kg / deň pri zachovaní známok edému mozgu;
Transfúzia FFP (UD-S), hmoty erytrocytov (UD-S). Transfúzia FFP 10-20 ml / kg, erytrocytová hmota za prítomnosti indikácií podľa nariadenia Ministerstva zdravotníctva Kazašskej republiky č. 501 zo dňa 26. júla 2012 „O schválení nomenklatúry, pravidiel pre odber , spracovanie, skladovanie, predaj krvi a jej zložiek, ako aj Poriadok skladovania, transfúzie krvi, jej zložiek a prípravkov "
Albumín - 10% roztok, 20% infúzny roztok, ak je to uvedené v súlade s nariadením Ministerstva zdravotníctva Kazašskej republiky č. 501 zo dňa 26. júla 2012 "O schválení nomenklatúry, pravidiel pre obstarávanie, spracovanie, skladovanie, predaj krvi a jej zložiek, ako aj Pravidlá skladovania, transfúzie krvi, jej zložiek a prípravkov“.
Systémové hemostatiká: etamsylát 12,5% roztok, 2 ml (250 mg) 3-4 krát denne. i / v, i / m (UD-S)
Prevencia steroidných a stresových lézií gastrointestinálneho traktu (famotidín (kvamatel)) 20 mg IV x 2-krát denne (UD-V); omeprazol 40 mg IV x 1-krát denne (UD-V).
Pri diseminovanej intravaskulárnej koagulácii:
So zvýšenou agregačnou aktivitou krvných doštičiek - pentoxifylín 100 mg intravenózne 2-krát denne (UD-D).
V prípade nedostatku antitrombínu III infúzia FFP v dávke 3-3,5 ml / kg / deň.
Pri fibrinolytickom variante DIC sú hlavnou zložkou terapie inhibítory proteázy (aprotinín, najprv v / v boluse 70-100 000 jednotiek a potom ako iv kontinuálna infúzia - až do 500 000 jednotiek / deň) v kombinácii s etamsylát v dávke 250 mg / 4-6 krát denne (UD-S).
Na konzumáciu koagulopatia - plazmaferéza s infúziou veľkých dávok FFP (do 30 ml / kg / deň) s výmenou plazmy, inhibítormi proteáz a nefrakcionovaným heparínom.
Liečba AKI(Podľa klinického protokolu pre diagnostiku a liečbu AKI (akútne poškodenie obličiek)).
Symptomatická liečba:
Na horúčku jeden z nasledujúcich liekov:
... acetaminofén (paracetamol) - tablety 0,2 a 0,5 g, rektálne čapíky 0,25; 0,3 a 0,5 g Jednorazová dávka 500 mg, maximálna jednotlivá dávka - 1 g, frekvencia vymenovania až 4-krát denne. Maximálna denná dávka je 4 g, maximálna dĺžka liečby je 3-5 dní. (UD-A);
... diklofenak - tablety, pilulky 25 mg, 50 mg, 75 mg, 100 mg, 150 mg; masť, gél; injekčný roztok 75 mg / 3 ml, 75 mg / 2 ml. Priraďte 25-50 mg 2-3 krát denne. Po dosiahnutí terapeutického účinku sa dávka postupne znižuje a prechádza na udržiavaciu liečbu v dávke 50 mg / deň. Maximálna denná dávka je 150 mg. Ak je potrebné zvýšiť dennú dávku diklofenaku retard zo 100 na 150 mg, môžete navyše užiť 1 bežnú tabletu (50 mg) (UD-V);
... ketoprofén - injekčný roztok 100 mg / ml, 100 mg / 2 ml; roztok na intramuskulárnu injekciu 50 mg / ml; kapsula 50 mg, 150 mg; tablety, filmom obalené tablety 100 mg, 150 mg. Užíva sa perorálne s jedlom: tablety a kvapky na perorálne podanie, 100 mg 3-krát denne; retardované tablety - 150 mg / deň pre 2 dávky s intervalom 12 hodín; kapsuly - 50 mg ráno a popoludní, 100 mg večer; granule - 80 mg (obsah jedného vrecka) 2-3 krát denne.
Intramuskulárne injekčne 100 mg 1-2 krát denne, intravenózne kvapkať 100-200 mg. Roztok na intravenóznu infúziu sa pripraví rozpustením liečiva v 100-500 ml 0,9% roztoku chloridu sodného (UD-V)
Zoznam základných liekov:
Sodná soľ benzylpenicilínu - prášok na prípravu roztoku na intravenózne a intramuskulárne podanie v injekčnej liekovke s objemom 1 000 000 jednotiek (UD-A);
Doxycyklín - 100 mg kapsuly (UD-A);
Amoxycyklín - kapsuly 500 mg (UD-V);
· Ceftriaxón - prášok na prípravu injekčného roztoku na intramuskulárne a intravenózne podanie v 1 g fľaši (UD-A);
· Cefotaxim - prášok na prípravu injekčného roztoku na intramuskulárne a intravenózne podanie v 1 g fľaši (UD-V);
· Cefepim - prášok na prípravu injekčného roztoku na intramuskulárne a intravenózne podanie vo fľaši 500 mg, 1,0 g, 2,0 g (UD-V);
Ciprofloxacín - infúzny roztok 0,2%, 200 mg / 100 ml; 1% roztok v 10 ml ampulkách (koncentrát na zriedenie); obalené tablety 250 mg, 500 mg, 750 mg (UD-V);
Meropenem - prášok na prípravu infúzneho roztoku 1000 mg v 100 ml injekčných liekovkách (UD-V).
Zoznam doplnkových liekov:
Prednizolón - injekčný roztok v ampulkách 30 mg / ml 1 ml (UD-S);
Dexametazón - injekčný roztok v ampulkách 4 mg / ml 1 ml (UD-S);
· Hydrokortizón - injekčné liekovky s lyofilizovaným práškom na prípravu injekcií s rozpúšťadlom v ampulkách s objemom 2 alebo 4 ml (UD-S);
Dopamín - koncentrát na prípravu injekčného roztoku v ampulkách 25 mg (5 ml), 50 mg (5 ml), 100 mg (5 ml), 200 mg (5 ml) (UD-S);
· epinefrínu -
injekčný roztok v ampulkách s objemom 1 ml (1 mg) (UD-V);
0,9% roztok NaCl - 100, 200, 400 ml (UD-S);
Dextróza (glukóza) 5%, 10% 40% - 100, 200, 400 ml (UD-S);
Roztok hydrogénuhličitanu sodného 5% - 200,0 ml, 400,0 ml (UD-V);
Ringerov infúzny roztok, 200 ml a 400 ml (UD-S);
Acesol - infúzny roztok 400,0 ml (UD-S);
Trisol - infúzny roztok 400,0 ml (UD-S);
Chlosalt - infúzny roztok 400,0 ml (UD-S);
· Infúzny roztok meggluminiumsukcinátu 400,0 (UD-D);
Albumín - infúzny roztok - 10%, 20% - 100 ml;
· Čerstvá mrazená plazma na infúzie (UD-S);
Erytrocytová hmota - roztok na intravenózne podanie (UD-S);
Manitol - injekčný roztok 15% 200 ml a 400 ml (UD-V);
Furosemid - injekčný roztok v ampulkách 1% 2ml (UD - B);
Acetaminofén (paracetamol) - tablety 0,2 a 0,5 g, rektálne čapíky 0,25; 0,3 a 0,5 g (UD-A);
Diklofenak - tablety, pilulky 25 mg, 50 mg, 75 mg, 100 mg, 150 mg; masť, gél; injekčný roztok 75 mg / 3 ml, 75 mg / 2 ml (UD-B);
· Ketoprofén - injekčný roztok 100 mg / ml, 100 mg / 2 ml; roztok na intramuskulárnu injekciu 50 mg / ml; kapsula 50 mg, 150 mg; tablety, obalené tablety 100 mg, 150 mg (UD-V);
Heparín, 1 ml / 5000 U, ampulky 1,0 ml, 5,0 ml, injekčné liekovky s obsahom 5,0 ml (UD-B);
Pentoxifylín - 2% roztok 100 mg / 5 ml, 100 mg v 20-50 ml 0,9% chloridu sodného, ampulky (UD-D);
· aprotinín - injekčný roztok v ampulkách s objemom 10 ml (100 000 U) (UD-V);
Etamsylát - injekčný roztok v ampulkách 12,5%, 2 ml (250 mg) (UD-S);
Famotidín - injekčný roztok v ampulkách 20 mg (5 ml) (UD-B);
Omeprazol - prášok na prípravu roztoku v injekčných liekovkách s obsahom 40 mg (UD-V);
· Menadion bisulfit sodný - injekčný roztok v ampulkách 1 ml, 2 ml (UD-B).
Porovnávacia tabuľka liekov:
| Trieda | INN | Výhody | nevýhody | UD |
|
Antibiotická skupina biosyntetické penicilíny |
Sodná soľ benzylpenicilínu | Má baktericídny účinok inhibíciou syntézy bunkovej steny mikroorganizmov. |
Nie je odolný voči beta-laktamázam. Nízka aktivita v porovnaní s väčšinou gram "-" w / o. |
A |
| Antibiotikum zo skupiny tetracyklínov | doxycyklín | širokospektrálne bakteriostatické antibiotikum. Pri penetrácii do bunky pôsobí na vnútrobunkové patogény. |
vedľajšie účinky: z nervového, tráviaceho, kardiovaskulárneho, hepatobiliárneho systému, orgánov sluchu a vestibulárneho aparátu, zraku, krvotvorby, metabolických porúch, funkcia obličiek a močových ciest, alergické reakcie. |
A |
| Antibiotikum, cefalosporín III generácie | Ceftriaxón |
Aktívne proti gramom "+", gramom "-" m/o. Odolný voči beta-laktamázovým enzýmom. Dobre preniká do tkanív a tekutín. |
nízka aktivita proti niektorým anaeróbnym patogénom. | A |
|
antibiotikum, generácie cefalosporínu III |
cefotaxím | Má baktericídny účinok. Mechanizmus účinku je spojený s porušením syntézy mukopeptidov bunkovej steny mikroorganizmov. Má široké spektrum antimikrobiálneho účinku. |
odolný voči väčšine beta-laktamáz gram (+) a gram (-) mikroorganizmov. Vedľajšie účinky: z centrálneho nervového systému, močového, tráviaceho, kardiovaskulárneho systému, z krvotvorného systému, alergické reakcie. |
V |
| Fluorochinolóny | ciprofloxacín |
Antimikrobiálne liečivo so širokým spektrom účinku, má baktericídny účinok, inhibuje DNA gyrázu a inhibuje syntézu bakteriálnej DNA. Rýchlo sa vstrebáva z gastrointestinálneho traktu. Biologická dostupnosť po perorálnom podaní je 70 %, preniká do BBB |
vedľajšie účinky z tráviaceho, močového, kardiovaskulárneho systému,Centrálny nervový systém, z hematopoetického systému, alergické reakcie. |
V |
| Antibiotikum, polosyntetický penicilín | amoxycyklín | Polosyntetický penicilín má široké spektrum baktericídneho účinku. Porušuje syntézu peptidoglykánu počas delenia a rastu, spôsobuje lýzu baktérií. |
Vedľajšie účinky: alergické reakcie z tráviaceho, nervového systému, z hematopoetického systému, alergické reakcie |
V |
|
antibiotikum, IV generácie cefalosporínov |
cefepim | Liečivo má široké spektrum účinku, ktoré zahŕňa kmene gramnegatívnych a grampozitívnych mikroorganizmov, ktoré sú odolné voči aminoglykozidom a cefalosporínom 3 generácie. |
Vedľajšie účinky: alergické reakcie, z nervovej stránky močové, dýchacie systémy, CVS, gastrointestinálny trakt, krvotvorných orgánov |
V |
| Antibiotikum zo skupiny karbapenémov | meropeném | Má baktericídny účinok proti širokému spektru aeróbnych a anaeróbnych baktérií vďaka vysokej schopnosti meropenému prenikať cez bakteriálnu bunkovú stenu. |
vedľajšie účinky: flebitída, tromboflebitída, alergické reakcie, bolesť brucha, nauzea, anorexia, vracanie, hnačka, pseudomembranózna kolitída, eozinofília, trombocytopénia, leukopénia, neutropénia (vrátane agranulocytózy), cholestatická hepatitída. |
V |
Chirurgická intervencia:č.
Ďalšie ošetrenia:
· HBO bez ohľadu na príčiny a komplikácie;
· Hemodialýza na AKI bez šoku a hemoragického syndrómu;
· Plazmaferéza pri závažnom OPPN.
Indikácie pre odbornú konzultáciu:
· Konzultácie s oftalmológom v prípade poškodenia oka;
· Konzultácia gastroenterológa: s hepatitídou, pankreatitídou, cholecystitídou;
· Konzultácia s chirurgom na vylúčenie akútneho brucha;
· Konzultácia nefrológa v prípade poškodenia obličiek a rozvoja akútneho zlyhania obličiek;
· Konzultácia neuropatológa s léziami centrálneho nervového systému;
· Konzultácia kardiológa v prípade poškodenia srdca;
· Konzultácia terapeuta s rozvojom pneumónie a bronchitídy;
· Konzultácia s dermatológom v prípade kožných lézií;
· Konzultácia s anesteziológom-resuscitátorom: s vývojom núdzových stavov;
· Konzultácia pôrodníka-gynekológa: pri leptospiróze u tehotných žien.
Indikácie pre presun na jednotku intenzívnej starostlivosti a jednotku intenzívnej starostlivosti:
· Ťažké formy leptospirózy s hrozbou komplikácií;
· Núdzové stavy: infekčný toxický šok, AKI, poškodenie centrálneho nervového systému, akútne zlyhanie pečene, akútne kardiovaskulárne a respiračné zlyhanie, syndróm diseminovanej intravaskulárnej koagulácie, zlyhanie viacerých orgánov a iné.
Ukazovatele účinnosti liečby:
· Stabilná normalizácia teploty;
· Nedostatok intoxikácie;
· Absencia alebo výrazné zníženie príznakov ochorenia;
· Sanácia CSF s meningitídou.
Ďalšie riadenie
Osoby, ktoré mali leptospirózu, podliehajú dispenzárnemu pozorovaniu počas 6 mesiacov s povinným klinickým vyšetrením u nefrológa, oftalmológa, neuropatológa a terapeuta v prvom mesiaci po ochorení. V nasledujúcich mesiacoch dispenzárne pozorovania vykonávajú infektológovia/praktickí lekári mesačne so zapojením špecialistov do profilu klinických prejavov. Vykonávajú sa aj kontrolné všeobecné krvné a močové testy a u tých, ktorí prekonali ikterickú formu, sa vykonáva aj biochemický krvný test. Analýzy sa vykonávajú prvé dva mesiace mesačne a neskôr - v závislosti od výsledkov vyšetrenia.
Zrušenie registrácie po uplynutí doby dispenzárneho pozorovania sa vykonáva s úplným klinickým zotavením (normalizácia laboratórnych a klinických parametrov). V prípade pretrvávajúcich reziduálnych účinkov sú tí, ktorí sa zotavili, premiestnení pod dohľadom špecialistov (oftalmológ, neuropatológ, nefrológ atď.) najmenej na 2 roky.
Hospitalizácia
Indikácie pre plánovanú hospitalizáciu:č.
Indikácie pre núdzovú hospitalizáciu: všetci pacienti s leptospirózou a suspektnými prípadmi tohto ochorenia, bez ohľadu na závažnosť, podliehajú povinnej hospitalizácii v nemocnici pre infekčné choroby.
Informácie
Pramene a literatúra
- Zápisnice zo zasadnutí Spoločnej komisie pre kvalitu zdravotníckych služieb Ministerstva zdravotníctva Kazašskej republiky, 2016
- 1) Infekčné choroby: Národná príručka / Ed. N. D. Juščuk, Yu, áno. Vengerová. // M .: GEOTAR-Media, 2009. - S. 503–513. 2) Pokrovsky V.I., Ilyinsky Yu.A., Chernukha Yu.G. et al.. Smernice pre kliniku, diagnostiku a liečbu leptospirózy - M., 1979. - S. 37-58. 3) Sprievodca infekčnými chorobami (2 zväzky). / Yu. Lobzin, K. Ždanov. // SPb., Folio, 2011 - 664 s. 4) Avdeeva M.G. Leptospiróza ako ochorenie s predĺženým komplikovaným priebehom (imunopatogenéza, diagnostika, prognóza, liečba, rehabilitácia): Abstrakt práce. dis. ... doktor lekárskych vied - Moskva, 1997.-32 s. 5) Lebedev V.V., Avdeeva M.G., Shubich M.G., Ananina Yu.V., Turyanov M.Kh., Luchshev V.I. Ikterohemoragická leptospiróza (upravil V.V. Lebedev). - Krasnodar: "Sovietsky Kuban", 2001. - 208 s. 6) Stoyanova N.A., Tokarevič N.K., Vaganov A.N. et al Leptospiróza: príručka pre lekárov / ed. Yu.V. Ananyina.-SPb.: NIIEM im. Pasteur, 2010, 116 s. 7) Pokrovsky V.I., Akulov K.I. Epidemiológia, diagnostika a prevencia leptospirózy. Smernice. - M., 1987 .-- 56 s. 8) Moisova D.L., Lebedev V.V., Podsadnyaya A.A. Porušenie hemostázy pri leptospiróze // Infekčné choroby. - 2012. –Т.10, №3. - S. 67-74. 9) Ambalov Yu.M. Diagnostika a princípy liečby leptospirózy: prednáška pre študentov medicíny. - Rostov na Done, Neotlač, 2014 .-- 17 s. 10) Leptospiróza u dospelých. Klinické usmernenia. - M., 2014 .-- 96 s. 11) Klinické usmernenia (liečebný protokol) na poskytovanie zdravotnej starostlivosti deťom s leptospirózou // Petrohrad, 2015 .-- 74 s. 12) Gorodin V.N., Lebedev V.V. Liečba leptospirózy // Ruský lekársky časopis. - 2006. - č.1. - S. 45-50. 13) Gorodin V.N., Lebedev V.V., Zabolotskikh I.B. Optimalizácia intenzívnej starostlivosti pre ťažké formy leptospirózy (pokročilá medicínska technika). - Krasnodar, 2007 .-- 54 s. 14) Lebedev V.V., A.Yu. Zhuravlev A.Yu., Zotov S.V., P.V. P.V. Lebedev et al Využitie infúzneho roztoku remaxolu pri komplexnej liečbe pacientov s leptospirózou // Terapeutický archív. - 2013. –T. 85, č. 11.– S. 58-61. 15) Veľká referenčná kniha liekov / vyd. L. E. Ziganshina, V. K. Lepakhina, V. I. Petrov, R. U. Khabrieva. - M.: GEOTAR-Media, 2011 .-- 3344 s. 16) Diagnostika, Case Management Prevencia a kontrola leptospirózy / Jagdish Prasad. // Program na prevenciu a kontrolu leptospirózy. Národné usmernenia.-2015.- 18 s. 17) Leptospiróza./CPG, 2010. - 66 s. 18) Brett-Major DM, Coldren R. Antibiotiká na leptospirózu. / Cochrane Database Syst.-Rev. 2012 - 15. - 21.02. 19) British National Formulary (BNF 67) - 2014 .-- 1161 s.
Informácie
Skratky používané v protokole
| PEKLO | krvný tlak |
| ALAT | alanínaminotransferáza |
| ASAT | aspartátaminotransferáza |
| APTT | aktivovaný parciálny tromboplastínový čas |
| i / v | intravenózne |
| v / m | intramuskulárne |
| VG | vírusová hepatitída |
| GP | všeobecný lekár |
| BP | doba rekalcifikácie |
| HBO | hyperbarické okysličenie |
| HFRS | hemoragická horúčka s renálnym syndrómom |
| GEB ICE |
hematoencefalická bariéra Diseminovaná intravaskulárna koagulácia |
| Mechanická ventilácia | umelá pľúcna ventilácia |
| ITSH | infekčný toxický šok |
| ELISA | spojený imunosorbentový test |
| KIZ | úrad infekčných chorôb |
| CT vyšetrenie | CT vyšetrenie |
| KShR | acidobázickej rovnováhy |
| INR | medzinárodný normalizovaný pomer |
| MRI | Magnetická rezonancia |
| UAC | všeobecný rozbor krvi |
| OAM | všeobecný rozbor moču |
| OARIT | Klinika anestéziológie a reanimácie a intenzívnej medicíny |
| OPP | akútne poškodenie obličiek |
| OPPN | akútne zlyhanie obličiek pečene |
| Bcc | objem cirkulujúcej krvi |
| PHC | primárna zdravotná starostlivosť |
| PCR | polymerická reťazová reakcia |
| RMA | mikroaglutinačná reakcia |
| RNIF | nepriama imunofluorescenčná reakcia |
| RPGA | pasívna hemaglutinačná reakcia |
| RSK | reakcia fixácie komplementu |
| SZP | čerstvo zmrazená plazma |
| CSF | cerebrospinálny mok |
| ESR | sedimentácie erytrocytov |
| SPON | syndróm zlyhania viacerých orgánov |
| Ultrazvuk | ultrazvuková procedúra |
| CVP | centrálny venózny tlak |
| EKG | elektrokardiografia |
Zoznam vývojárov protokolov:
1) Kosherova Bakhyt Nurgalievna - doktorka lekárskych vied, profesorka, republikánsky štátny podnik na Štátnej lekárskej univerzite v Karagande, prorektorka pre klinickú prácu a sústavný odborný rozvoj, hlavná nezávislá infektologička pre dospelých Ministerstva zdravotníctva a sociálneho rozvoja Republiky Kazachstan.
2) Kulzhanova Sholpan Adlgazyevna - doktorka lekárskych vied, JSC "Astana Medical University", vedúca oddelenia infekčných chorôb a epidemiológie.
3) Mukovozova Lidiya Alekseevna - doktorka lekárskych vied, RSE na REM "Štátna lekárska univerzita v Semey", profesorka oddelenia neurológie, psychiatrie a infekčných chorôb.
4) Mazhitov Talgat Mansurovich - doktor lekárskych vied, JSC "Astana Medical University", profesor Katedry klinickej farmakológie.
Konflikt záujmov: neprítomný.
Zoznam recenzentov: Duysenova Amangul Kuandykovna - doktor lekárskych vied, profesor, republikánsky štátny podnik na REM „Kazakh National Medical University pomenovaná po S.D. Asfendiyarova “, vedúca oddelenia infekčných a tropických chorôb.
Podmienky revízie protokolu: revíziu protokolu 3 roky po jeho zverejnení a odo dňa nadobudnutia jeho platnosti alebo za prítomnosti nových metód s úrovňou dôkazov.
Priložené súbory
Pozor!
- Samoliečba môže spôsobiť nenapraviteľné poškodenie vášho zdravia.
- Informácie zverejnené na webovej stránke MedElement a v mobilných aplikáciách „MedElement“, „Lekar Pro“, „Dariger Pro“, „Choroby: Príručka terapeuta“ nemôžu a ani by nemali nahradiť osobnú konzultáciu s lekárom. Nezabudnite kontaktovať poskytovateľa zdravotnej starostlivosti, ak máte nejaké zdravotné ťažkosti alebo príznaky, ktoré vás obťažujú.
- Výber liekov a ich dávkovanie treba konzultovať s odborníkom. Potrebný liek a jeho dávkovanie môže predpísať iba lekár, berúc do úvahy chorobu a stav tela pacienta.
- Webová stránka MedElement a mobilné aplikácie „MedElement“, „Lekar Pro“, „Dariger Pro“, „Choroby: Príručka terapeuta“ sú výlučne informačné a referenčné zdroje. Informácie zverejnené na tejto stránke by sa nemali používať na neoprávnené zmeny v lekárskych predpisoch.
- Redakcia MedElement nezodpovedá za žiadne škody na zdraví alebo materiálne škody vyplývajúce z používania tejto stránky.
LEPTOSPIROZA
Leptospiróza je akútne infekčné ochorenie zo skupiny zoonóz, spôsobené leptospirami, s prevládajúcim poškodením obličiek a pečene, kardiovaskulárneho a nervového systému. Ochorenia predtým identifikované izolovane v závislosti od sérotypu leptospiry sa považujú za klinické varianty jednej nozologickej formy
Etiológia. Leptospira je podlhovastá bunka podobná vývrtke, ktorá nie je odolná voči nepriaznivým podmienkam prostredia.Pôvodca sa vyznačuje rôznymi formami. Väčšina ohnísk je spojená s leptospirou, ikterohemoragickou, canicolou, pomonou, chrípkou, hebdomadis, menej často s inými početnými formami leptospiry. Najčastejšími zdrojmi nákazy u ľudí sú hospodárske zvieratá, hlodavce, psy a voda. Hlavným rezervoárom patogénu sú najmä v mestách potkany, ktoré svojimi výlučkami znečisťujú životné prostredie a vodné plochy. Cirkulácia patogénu medzi potkanmi je možná, keď sú kontaminované odpadové vody alebo vodné zdroje. Potravinové produkty sa môžu stať faktorom prenosu infekčného princípu len vtedy, keď sú intenzívne infikované potkanmi.
V priebehu posledných desaťročí došlo k zmenám v etiologickej štruktúre leptospirózy. Ak v povojnových rokoch v ukrajinskej SSR prevládali patogény ako chrípka a pomona, spojené s vodnými ohniskami spôsobenými infekciou z poľnohospodárstva a divoký zvierat, potom sa v posledných rokoch stala vedúcim faktorom ikterohemoragická leptospiróza, čo viedlo k citeľnému nárastu ťažkých klinických foriem s vysokou mortalitou.
Epidemiológia. Leptospiróza je bežná na všetkých kontinentoch. Väčšina chorôb je spojená s vodným faktorom - kúpanie v riekach, rybníkoch, jazerách, rybolov. To vysvetľuje letnú sezónnosť, obzvlášť výraznú počas horúcich dní. Ale aj v zime existujú prípady infekcie ľudí v dôsledku kontaktu s hlodavcami na farmách hospodárskych zvierat, potravinárskych podnikoch, v obchodoch s potravinami, obydliach obývaných hlodavcami. K infekcii môže dôjsť pri love ondatry, starostlivosti o nutrie v domácom chovnom prostredí. U niektorých skupín pretrváva zvýšený výskyt spojený so starostlivosťou o choré zvieratá (veterinári, špecialisti na hospodárske zvieratá, dojičky, ošípané), so zabíjaním hospodárskych zvierat v mäsokombinátoch a prácou v baniach, kde sa vyskytujú hlodavce.
Presvedčivé sú najmä prípady ludenovej choroby, pri ktorej sa v prítomnosti kožných odrenín, škrabancov, rezných rán, odrenín, pár dní po kúpaní v rieke, v tele stojatej vody, objavili prvé príznaky leptospirózy. Vodný faktor infekcie, ktorý možno považovať za hlavný, umožňuje považovať leptospirózu za ochorenie špinavej vody. Skupinové choroby, najmä anikterické formy, sú často spojené s poľnými poľnohospodárskymi prácami. Odtiaľ pochádzajú názvy takýchto horúčok – „lúka“, „voda“, „kosenie“.
Patogenéza. Leptospira preniká do ľudského tela cez sliznice tráviaceho ústrojenstva, spojivky, kožu, pričom v mieste zavlečenia nezanecháva žiadne zápalové zmeny. Aj nenápadné poškodenie. škrabance, odreniny sa môžu stať vstupnou bránou infekcie. Keď sú leptospiry v tele, sú prenášané prietokom krvi a lymfy do orgánov bohatých na retikuloendoteliálne tkanivo, najmä do pečene, obličiek a sleziny. Tu sa rýchlo množia. Leptospirémia sa naplno rozvinie do 3. – 5. dňa choroby. V tomto období zovšeobecňovania klinických príznakov sa leptospiry môžu nachádzať v krvi, ako aj v mozgovomiechovom moku, kam vstupujú a porušujú hematoencefalickú bariéru. Akumulácia produktov rozpadu leptospiry v krvi vedie k senzibilizácii tela, výskytu hyperergických reakcií. Najdôležitejším patogenetickým faktorom je poškodenie krvných kapilár. Zvýšenie ich priepustnosti sa klinicky prejavuje hemoragickým syndrómom. Do popredia sa dostáva v obraze chorobných zmien vnútorných orgánov v podobe rozsiahlych krvácaní v obličkách, pečeni, slezine, nadobličkách, tráviacom ústrojenstve.Pri vzniku krvácaní má veľký význam trombocytopénia a zníženie zrážanlivosti krvi. dôležitosti. Zápalový proces v hepatocytoch je často sprevádzaný žltačkou. Na vzniku ochorenia sa podieľajú autoimunitné procesy.
Leptospiry vplyvom špecifických protilátok miznú z krvi do konca 1. týždňa choroby. K ich ďalšej intenzívnej akumulácii dochádza v obličkách. Poškodenie stočených tubulov vedie k poruche močenia až po urémiu - hlavnú príčinu smrti. Po prenesenom ochorení vzniká silná a dlhodobo aktívna imunita.
Poliklinika sa líši výraznou rozmanitosťou – od krátkodobého febrilného stavu až po extrémne ťažké formy končiace smrťou. Dĺžka inkubačnej doby je od 3 do 14 dní.V niektorých prípadoch môže byť táto doba skrátená na 2 dni. Niekedy, napríklad pri jedinom kúpaní v jazierku, sa dá inkubačná doba nastaviť s maximálnou presnosťou. Len občas dochádza k postupnému rozvoju v podobe malátnosti, slabosti Vo väčšine prípadov ochorenie začína akútne zimnicou, horúčkou Teplota vystúpi na 39-40°C, je remitujúceho charakteru, trvá 5-8 dní a potom klesá kriticky alebo podľa typu zrýchlenej lýzy.druhá, kratšia vlna horúčky – ochorenie sa opakuje. S rozvojom leptospirémie sa zvyšuje intoxikácia: zmizne chuť do jedla, objaví sa nevoľnosť, vracanie, bolesť hlavy, niekedy delírium, strata vedomia. Pacienti môžu zostať v stave nečinnosti. Najmenšia námaha je spojená s bežnými myalgami. Obzvlášť znepokojujúca je bolesť v lýtkových svaloch, niekedy vyjadrená do takej miery, že sa pacienti takmer nemôžu pohybovať, ťažko sa udržia na nohách. Niekedy môže chýbať bolesť.Možný brušný syndróm spojený s poškodením brušných svalov.
Vzhľad pacienta je charakteristický: hyperémia a opuch tváre, výrazná injekcia ciev skléry až po krvácanie pod spojovkou. Je možný výskyt skorej roseolózno-papulárnej efemérnej vyrážky.V závažných prípadoch nadobúda petechiálny charakter. Časté herpetické erupcie na perách, na krídlach nosa, enantém sliznice hltanu. Charakteristické sú hemoragické prejavy – krvácanie z nosa, zvracanie vo forme kávovej usadeniny, hematúria. V miestach intravenóznej injekcie zostávajú rozsiahle modriny. Zmeny v pľúcach siahajú od miernych katarálnych symptómov až po hemoragickú pneumóniu. Zaznamenáva sa tlmenie a hluchota srdcových zvukov, systolický šelest na jeho vrchole. Pulz je spomalený, je možná tachykardia, arytmia.Sklon k hypotenzii sa určuje v dôsledku poklesu hlavne diastolického tlaku. Možné sú zdĺhavé kolapsy, infekčno-toxický šok, dýchavičnosť. Zaznamenávajú sa elektrokardiografické zmeny v srdcovom svale, zníženie funkčnej kontraktility, fenomén akútnej toxicko-infekčnej myokarditídy, poruchy rytmu a vedenia. Na EKG sa zisťuje zmena koncovej časti komorového komplexu: posunutie smerom nadol a deformácia segmentov S - T, sploštenie a inverzia zuba T. Na 3-5 deň sa objaví rýchlo rastúca žltačka. Veľkosť pečene sa zvyšuje. Slezina zvyčajne nie je hmatateľná. Od prvých dní choroby sa objavujú príznaky poškodenia centrálneho nervového systému - ostrá hlaveň, nespavosť, letargia alebo zvýšená excitabilita. Neurologické symptómy sa často obmedzujú na meningitídu, v závažných prípadoch sa môže vyvinúť serózna meningitída, likvor vyteká často kvapkavo, priehľadný, niekedy xantochrómny, opaleskujúci, choroba prebieha ako lymfocytová meningitída s disociáciou proteín-bunka.
V procese rozvoja ochorenia vystupujú do popredia príznaky poškodenia obličiek 3-4 litre, pričom vysoké hladiny zvyškového dusíka pretrvávajú dlhodobo, čo možno vysvetliť zvýšeným príjmom dusíkatých produktov z tkanív. do krvného obehu v podmienkach cyklicky sa vyskytujúceho infekčného procesu.Celkové trvanie ochorenia 3-4 týždne
Podľa vedúceho znaku poškodenia jednotlivých orgánov a systémov možno rozlíšiť tieto klinické formy leptospirózy: hepatorenálna, kardiovaskulárna, pľúcna, meningeálna, brušná
Hepatorenálny - jedna z najčastejších typických foriem Žltačka s príznakmi hepatgie a príznakmi akútneho zlyhania obličiek sa dostávajú do popredia
Kardiovaskulárne forma sa prejavuje tachykardiou, arytmiou Často sa rozvinie hypotenzia, v dôsledku poklesu hlavne diastolického tlaku krvi až rozvoj kolapsu. náhla zástava srdca, hluchota srdcových zvukov, systolický šelest v oblasti srdca a rozšírenie jeho hraníc, labilita pulzu, poruchy rytmu charakteristické pre myokarditídu, poruchy vedenia vzruchu
Pľúcny forma je charakterizovaná katarálnymi prejavmi dýchacích ciest, niekedy hemoragickým zápalom pľúc, bolesťami na hrudníku, tachypnoe, krvavým spútom, poklesom krvného tlaku. V tomto variante, ktorý je zvyčajne mimoriadne náročný, je obzvlášť vysoká úmrtnosť
Meningeálna formu sprevádza prudká bolesť hlavy, stuhnuté krčné svalstvo, pozitívne symptómy Kerniga a Brudzinského.
Leptospiróza môže byť maskovaná príznakmi akútneho brucha brušnej forma je charakterizovaná ostrou bolesťou v hornej časti brucha Bolestivý syndróm pripomína obraz cholecystitídy, cholecystopankreatitídy Výskyt v týchto prípadoch žltačky, hyperleukocytózy môže viesť k nerozumnej laparotómii
Uvedená klinická klasifikácia je podmienená, keďže jednotlivé možnosti nemožno posudzovať izolovane, nie sú medzi nimi jasné hranice. Rovnaké klinické príznaky (hypertermia, bolesť hlavy, žltačka, krvácanie, zlyhanie obličiek) sa môžu opakovať v samostatných formách, ale hlavné , vedúci príznak vám umožňuje orientovať sa v diferenciálnej diagnostike ochorenia
V laboratórnej štúdii je zaznamenaná hyperleukocytóza s neutrofilným posunom, niekedy na mladé a myelocyty Počet eozinofilných granulocytov takmer vždy klesá, objavujú sa plazmocyty ESR stúpa na 40-60 mm / h a dokonca na krátky čas prekračuje tieto ukazovatele. Vzniká hypochrómna anémia Výrazne klesá obsah hemoglobínu, spomaľuje sa zrážanlivosť krvi, čo potvrdzuje koagulogram. S rozvojom žltačky obsah bilirubínu v krvi dosahuje vysokú úroveň v dôsledku priamej a v menšej miere nepriamej frakcie. Aktivita enzýmov, najmä aminotransferázy, je mierne zvýšená alebo zostáva v norme, čo svedčí skôr o prítomnosti zápalu ako nekrotického procesu v pečeni. Diagnosticky dôležitým príznakom je výrazné zvýšenie hladiny zvyškového dusíka, močoviny, kreatinínu. Proteín sa nachádza v moči, erytrocytoch, obličkových epiteliálnych bunkách a objavujú sa odliatky.
Ťažký priebeh leptospirózy je charakterizovaný 3 hlavnými príznakmi anúrie, hepatgie a krvácania.obličky sú redukované na rýchlo prechádzajúcu albuminúriu a cylindúriu, funkčné testy pečene a obličiek sú mierne narušené, diuréza zostáva v norme.Myokarditída, endokarditída, akútna pankreatitída, možnými komplikáciami sú polyneuritída, iritída, iridocyklitída, uveitída, generalizované poškodenie svalov podľa typu dlhodobej polymyozitídy
Odlišná diagnóza Na rozpoznanie leptospirózy je dôležitá epidemiologická anamnéza.Presvedčivé sú najmä prípady ochorenia ľudí, u ktorých sa pri výskyte odrenín, škrabancov, rezných rán objavia prvé príznaky leptospirózy 7-12 dní po kúpaní v rieke, nádrži so stojatou vody Skupinové ochorenia sú často spojené s pracovnými podmienkami, poľnohospodárskou prácou.V posledných rokoch je badateľný nárast výskytu leptospirózy nielen v letnom, ale aj v jesenno-zimnom období, čo si vyžaduje hĺbkovú environmentálnu štúdium a potrebné preventívne opatrenia
Niekedy, v prítomnosti typického klinického obrazu, pozitívnej reakcie na lýzu leptospiry, najopatrnejšie vypočúvanie pacientov neumožňuje identifikovať zdroj infekcie. V takýchto prípadoch vzniká myšlienka na možnosť kontaminácie potravy hlodavcami.
Diferenciálne diagnostický zoznam, počítajúci desiatky nozologických foriem - vírusová hepatitída, sepsa, chrípka, pneumónia, meningitída, cholecystopankreatitída, hemoragická horúčka s renálnym syndrómom, trichinelóza, malária, hepatálna a renálna kolika, sekundárna infekčná žltačka a iné ochorenia a iné symptómy chorôb, ktoré sa môže praktik stretnúť pri rozpoznávaní leptospirózy.
Napriek typickému klinickému obrazu tohto ochorenia môže jeho diagnostika, najmä v počiatočných štádiách, predstavovať značné ťažkosti v dôsledku polymorfizmu infekcie.Jeho častými „maskami“ sú závažnosť začiatku so strmým nárastom teploty, ako napr. sepsa alebo chrípka, rýchlo rastúca žltačka, brušný syndróm, čo vás núti premýšľať o cholecystopankreatitíde, apendicitíde, meningeálnych symptómoch sú znaky, ktoré sú rovnako vlastné mnohým infekčným a neinfekčným ochoreniam.
Pomerne zriedkavá leptospiróza môže byť nesprávne interpretovaná ako vírusová hepatitída. Akútny začiatok, hypertermia, žltačka so skorým nástupom približujú leptospirózu k vírusovej hepatitíde A. Následná dynamika klinických a laboratórnych údajov, epidemiologická anamnéza (sezónnosť hepatitídy A jeseň-zima) však uľahčujú ich rozlíšenie.
Ikterohemoragická leptospiróza je svojimi znakmi podobná vírusovej hepatitíde B, ktorá je tiež charakterizovaná žltačkou a hemoragickým syndrómom. Na rozdiel od rýchlo sa rozvíjajúcej leptospirózy s narastajúcim zlyhávaním obličiek sa zvyšuje albuminúria, azotémia, hyperleukocytóza. ESR vírusová hepatitída B sa vo väčšine prípadov vyvíja postupne, postupne, sprevádzaná bolesťou kĺbov, zväčšením veľkosti pečene a sleziny, málo výraznými zmenami v obličkách, leukopéniou, výraznou aktivitou sérových enzýmov, najmä aminotransferáz, prudko oneskorená ESR. K tomu musíme pridať údaje z epidemiologickej anamnézy: vykonávanie parenterálnych manipulácií v predmorbidnom období, krvné transfúzie, čo je absolútne netypické pre leptospirózu.
Hlavné diferenciálne diagnostické znaky sú uvedené v tabuľke. desať.
Pri náhlom nástupe s vysokou horúčkou, bolesťami hlavy, celkovou únavou, slabosťou, svetloplachosťou, injekciou sklerálnych ciev môže byť podozrenie na nevoľnosť chrípka alebo ARI. Veľký význam má epidemiologická história, využívanie vody z pochybných zdrojov v teréne. Je potrebné vziať do úvahy sezónnosť ochorenia, akútne respiračné infekcie sa v lete pozorujú pomerne zriedkavo a nie sú obmedzené na porážku jednotlivých skupín. Pri chrípke nie je výrazná bolesť v lýtkových svaloch, zvyčajne nie je žiadna vyrážka, nie je žltačka, hemoragické prejavy, zjavné príznaky zlyhania obličiek. Leukocytóza nie je typická, ESR zostáva v norme
Je potrebné pamätať na serózna meningitída, nie také zriedkavé pri infekčných ochoreniach rôznej etiológie. Silná bolesť hlavy, závraty, stuhnutosť šije, pozitívny Kernigov symptóm, zvýšená cytóza mozgovomiechového moku všetky tieto príznaky možno pozorovať pri leptospiróze, ktorej konečná diagnóza je stanovená na základe anamnézy, dynamiky klinických laboratórnych údajov a výsledkov sérologického výskumu
Je známe, že mučí, keď sa leptospiróza, sprevádzaná brušným syndrómom, žltačkou, hnačkou, mylne považuje za cholecystitída, cholecystopankreatitída, salmonelóza
Tabuľka 10 Diferenciálne diagnostické kritériá pre leptospirózu a vírusovú hepatitídu
|
Leptospiroe |
Vírusová hepatitída |
|
|
Nástup choroby |
Akútne, často náhle, bez |
Akútne, najmä s hepatitídou A, |
|
vyslovený prodrojálny ne |
oneskorené pre hepatitídu B |
|
|
Teplota |
Vysoká v počiatočnom období, |
Počiatočný termín pre hepatitídu |
|
niekedy dvojvlnné |
typu A, normálne s hepatitídou |
|
|
Sklerálna injekcia hyperémie tváre |
Jasne vyjadrené |
Neprítomný |
|
Myalgia, bolesť v nkro |
Znaky sú typické, nie nevyhnutne |
Neprítomné, bolesti kĺbov s |
|
vzdelávacie |
žltačka typu B |
|
|
Hemoragické |
Často sa stretávajú |
Vyskytujú sa v závažných prípadoch hepatitídy B |
|
Skoré znamenie |
Objaví sa po prodrome |
|
|
Hepato-lienálny syndróm |
Mierne zväčšenie pečene, slezina zriedkavo hmatateľná |
obdobie Vo väčšine prípadov je jasne definovaný |
|
Poškodenie obličiek Srdcová aktivita ESR |
Oligúria anúria Tachykardia, kolaps Rýchlo sa zvyšuje od prvého |
Málo charakteristická Bradykardia, hypotenzia Normálna alebo oneskorená |
|
dni choroby |
||
|
Leukocytóza |
Vyjadrené ako neutrofilné |
Leukopénia neutropeia |
|
Zvyškový dusík v krvi Aktivita aminotransferáz |
Zvýšená Normálna alebo mierne chytľavá |
Normálne hodnoty Od prvých dní sa výrazne zvýšili |
|
Albuminúria, čchi |
Spravidla existujú |
Zvyčajne chýba |
|
lindruria |
||
|
Mikroaglutová reakcia |
Pozitívne v pestovaní |
Negatívne |
|
národy s leptospirami |
||
|
Antigenémia |
Neprítomný |
Zistené s hepatitídou B |
Horúčkový stav ako jeden z prejavov leptospirózy môže byť zamenený za týfus-paratýfus. Leptospiróza začína akútne, týfus a paratýfus - postupne Pacienti s týfusom sú apatickí, ospalí, bledá tvár, charakteristická ružová vyrážka, zväčšenie sleziny. Pacienti s leptospirózou sú zvyčajne rozrušení, tvár je hyperemická, opuchnutá, výrazná je cievna injekcia skléry, dominujú príznaky poškodenia obličiek, azotémia, albuminúria Sérologické testy (hemokultúra, Vidalova reakcia, mikroaglutinačná reakcia) pomáhajú rozpoznať týfus, pri ktorom pacienti sa sťažujú na ostrú bolesť hlavy, nespavosť; pozoruje sa hyperémia a opuch tváre, injekcia vymaže chvenie rúk, objaví sa ružová vyrážka, ktorá sa postupne mení na petechiálnu. Veľký význam má epidemiologická história a výsledky sérologických štúdií.
Boli opakovane brané na leptospirózu hemoragická horúčka s renálnym syndrómom kvôli takým podobnostiam, ako je náhly nástup so zimnicou a horúčkou, rozšírená myalgia, poškodenie obličiek, hemoragické prejavy, sklerálna vaskulárna injekcia, krvácanie pod spojovkou. Ale pri leptospiróze nie je žiadna ostrá bolesť v dolnej časti chrbta, symptóm Pasternatského je negatívny, relatívna hustota moču je normálna a pri hemoragickej nefrosefritíde prudko klesá na 1002-1003 a niekedy na relatívnu hustotu vody.
Leptospirózu je potrebné odlíšiť od sepsy, ktorá je charakterizovaná akútnym začiatkom, hypertermiou, krvácaním, hepatorenálnym syndrómom, sekundárnou žltačkou, hyperleukocytózou a zvýšenou ESR. Všetky tieto príznaky sú možné pri leptospiróze. Konečná diagnóza sa robí s prihliadnutím na faktory prostredia, epidemiologické predpoklady, zdroj možnej endogénnej infekcie (tromboflebitída, pneumónia, endokarditída, stafyloderma), dynamiku klinických príznakov a výsledky laboratórnych testov.
Leptospirózu približuje množstvo klinických a laboratórnych príznakov meningokokémia, s fulminantnou formou, pri ktorej dochádza k náhlemu nástupu a rýchlemu rozvoju ochorenia, rozšírená myalgia, akútne zlyhanie obličiek, hemoragický syndróm, hyperleukocytóza, zvýšená ESR. Ale na rozdiel od leptospirózy je meningokokémia charakterizovaná hojným hviezdicovým exantémom s povrchovou nekrózou epitelu, meningeálnymi prejavmi, niekedy výpadkami pamäte, stratou vedomia, bez žltačky; mikroskopia náteru a hustej kvapky krvi odhalí meningokoka. Včasná a okamžitá správna diagnóza do značnej miery určuje výsledok ochorenia.
Leptospiróza je akútne zoonotické prirodzené fokálne infekčné ochorenie s prevažne vodným prenosom patogénu, charakterizované celkovou intoxikáciou, horúčkou, poškodením obličiek, pečene, centrálneho nervového systému, hemoragickou diatézou a vysokou mortalitou.
Etiológia leptospirózy
Leptospiry sú tenké, pohyblivé mikroorganizmy špirálovitého tvaru s dĺžkou niekoľko až 40 nm alebo viac a priemerom 0,3 až 0,5 nm. Oba konce Leptospira sú spravidla ohnuté vo forme háčikov, ale nachádzajú sa aj formy bez háčikov. Leptospiry majú tri hlavné štrukturálne prvky: vonkajší obal, axiálne vlákno a cytoplazmatický valec, ktorý je špirálovito stočený okolo pozdĺžnej osi. Rozmnožujú sa priečnym delením.
Leptospiry sú gramnegatívne. Sú to prísne aeróby; sú pestované na živných pôdach obsahujúcich krvné sérum. Optimálny rast je 27–30 ° С, ale aj za takýchto podmienok rastú extrémne pomaly. Patogénnymi faktormi Leptospiry sú látky podobné exotoxínom, endotoxín, enzýmy (fibrinolyzín, koaguláza, lipáza atď.), ako aj invazívna a adhezívna schopnosť.
Leptospiry sú citlivé na vysoké teploty: var ich zabije okamžite, zahriatie na 56–60 °C - do 20 minút. Leptospiry sú odolnejšie voči nízkym teplotám. Takže pri teplote –30–70 ° C a v zmrazených orgánoch zostávajú životaschopné a virulentné po mnoho mesiacov. Žlč, žalúdočná šťava a kyslý ľudský moč majú škodlivý vplyv na leptospiry a v slabo zásaditom moči bylinožravcov zostávajú životaschopné aj niekoľko dní. Vo vode otvorených nádrží s mierne alkalickou alebo neutrálnou reakciou leptospiry pretrvávajú 1 mesiac a vo vlhkej a podmáčanej pôde nestrácajú patogenitu až 9 mesiacov. Leptospiry zostávajú na potrave 1–2 dni a vplyvom ultrafialového žiarenia a po vysušení do 2 hodín uhynú Leptospiry sú citlivé na penicilín, chloramfenikol, tetracyklín a sú mimoriadne citlivé na pôsobenie bežných dezinfekčných prostriedkov, var. , solenie a nakladanie. Nízke teploty zároveň nemajú na leptospiry škodlivý vplyv. To vysvetľuje ich schopnosť zimovať v otvorených vodných útvaroch a vlhkej pôde, pričom si úplne zachováva virulenciu.
Epidemiológia leptospirózy
Leptospiróza je jednou z najčastejších prirodzených ohniskových infekčných chorôb. Zdrojom pôvodcu infekcie sú voľne žijúce, poľnohospodárske a domáce zvieratá. Úloha jednotlivých živočíšnych druhov ako zdroja
infekcia leptospirózou nie je ani zďaleka rovnaká kvôli ich rôznemu stupňu citlivosti na tieto mikroorganizmy a povahe odpovede na infekciu. Najväčší epidemiologický a epizootický význam majú zvieratá, u ktorých v dôsledku infekcie dochádza k chronickému a v niektorých prípadoch asymptomatickému procesu sprevádzanému predĺženým vylučovaním leptospiry močom. Práve tieto živočíchy zabezpečujú zachovanie leptospiry ako biologického druhu. Najväčší význam v prirodzených ložiskách leptospirózy sa pripisuje zástupcom radu hlodavcov, ako aj hmyzožravcom (ježkovia, piskory). Prenos leptospiry bol dokázaný u takmer 60 druhov hlodavcov, z ktorých 53 patrí do čeľade myší a škrečkov.
Biologická plasticita Leptospira umožňuje ich prispôsobenie poľnohospodárskym a domácim zvieratám (hovädzí dobytok, ošípané, kone, psy), ako aj synantropným hlodavcom (sivé potkany, myši),
ktoré tvoria antropurgické ložiská infekcie, predstavujúce hlavné nebezpečenstvo pre človeka (obr. 17-3).
Z epidemiologického hľadiska je dôležitá chorobnosť hovädzieho dobytka a malých prežúvavcov, ale aj ošípaných. Zvieratá v akomkoľvek veku sú choré, ale u dospelých sa leptospiróza vyskytuje častejšie v latentnej forme a u mladých zvierat - s výraznejšou
príznaky.
Osoba nie je dôležitá ako zdroj infekcie.
Hlavným faktorom prenosu pôvodcu leptospirózy je voda kontaminovaná sekrétmi (močom) infikovaných zvierat. Bezprostrednými príčinami nákazy človeka je pitie surovej vody, umývanie z otvorených nádrží, kúpanie v malých slabo tečúcich jazierkach alebo ich brodenie.
Určitý význam pri prenose infekcie majú aj potraviny kontaminované sekrétmi hlodavcov. K prenosu infekcie dochádza najčastejšie kontaktom, ale možná je aj potravinová cesta. Faktory prenosu sú
mokrá pôda, tráva pasienkov, kontaminovaná výlučkami chorých zvierat. K infekcii môže dôjsť pri zabíjaní hospodárskych zvierat, porážaní jatočných tiel, ako aj pri konzumácii mlieka a tepelne nespracovaného mäsa. Ľudia, ktorí majú profesionálny kontakt s chorými zvieratami, často ochorejú na leptospirózu: veterinári, deratizátori a poľnohospodárski pracovníci.
Na prenikanie leptospiry stačia najmenšie porušenia integrity kože.
Epidemické prepuknutia leptospirózy sa zvyčajne obmedzujú na obdobie leta a jesene. Najvyšší výskyt sa vyskytuje v auguste. Existujú tri hlavné typy ohnísk: vodné, poľnohospodárske a hospodárske zvieratá.
Leptospiróza sa vyskytuje ako sporadické prípady, ktoré možno zaznamenať počas celého roka.
Leptospiry sú hydrofilné, preto sa leptospiróza vyznačuje vysokou prevalenciou v oblastiach, kde je veľa bažinatých a vysoko vlhkých nížin.
V Ruskej federácii patrí leptospiróza medzi najčastejšie zoonózy, incidencia je 0,9-1,5 na 100 tisíc obyvateľov. Najvyššia chorobnosť je v severozápadnej, strednej a najmä severokaukazskej oblasti
regiónoch. V posledných rokoch bola zaznamenaná jasná tendencia k urbanizácii výskytu - rozšírenie v megacities (Moskva, Petrohrad).
Prirodzená náchylnosť ľudí na infekciu leptospirózou je významná. Postinfekčná imunita je silná, ale typovo špecifická, preto sú možné opakované ochorenia spôsobené inými sérovarmi patogénu.
Opatrenia na prevenciu leptospirózy
Nešpecifické
Prevenciu vykonávajú spoločne orgány Rospotrebnadzor a veterinárna služba. Identifikujú a ošetrujú cenné zvieratá, pravidelne deratizujú osídlené oblasti, chránia vodné plochy pred znečistením výlučkami zvierat, zakazujú kúpanie v stojatých vodách, dezinfikujú vodu z otvorených vodných zdrojov, bojujú s túlavými psami.
Špecifické
Očkovanie hospodárskych zvierat a psov, rutinné očkovanie osôb, ktorých práca je spojená s rizikom nákazy leptospirózou: pracovníci chovov hospodárskych zvierat, zoologických záhrad, predajní zvierat, psích búdok,
kožušinové farmy, podniky na spracovanie živočíšnych surovín, pracovníci laboratórií pracujúci s kultúrami leptospiry. Na prevenciu leptospirózy sa podáva vakcína od 7 rokov v dávke 0,5 ml subkutánne 1x, preočkovanie po roku.
Patogenéza leptospirózy
Patogén vstupuje do ľudského tela vďaka svojej pohyblivosti.
Vstupnými bránami sú mikropoškodenia kože a slizníc dutiny ústnej, pažeráka, očných spojoviek a pod. Sú známe prípady laboratórnej infekcie cez poškodenú kožu. Pri intradermálnej penetrácii v experimente na laboratórnych zvieratách prenikajú leptospiry do krvného obehu po 5–60 minútach, pričom zjavne obchádzajú lymfatické uzliny, ktoré pri leptospiróze neplnia bariérovú funkciu. V mieste zavedenia patogénu neexistuje žiadny primárny vplyv. K ďalšiemu šíreniu leptospiry dochádza hematogénnym spôsobom, pričom lymfatické cievy a regionálne lymfatické uzliny tiež zostávajú nedotknuté. S prietokom krvi sa leptospiry dostávajú do rôznych orgánov a tkanív: pečene, sleziny, obličiek, pľúc, centrálneho nervového systému, kde sa množia a hromadia. Vyvíja sa prvá fáza infekcie trvajúce od 3 do 8 dní, čo zodpovedá inkubačnej dobe.
Druhá fáza patogenéza leptospirózy - sekundárna bakteriémia, kedy množstvo leptospir v krvi dosiahne maximum a ďalej sa množia v pečeni a slezine, nadobličkách, čo spôsobuje klinický nástup ochorenia. S prietokom krvi sa leptospiry opäť šíria po tele a prekonávajú aj BBB. Počas tohto obdobia, spolu s rozmnožovaním leptospir, začína ich deštrukcia v dôsledku objavenia sa protilátok, ktoré aglutinujú do štvrtého dňa choroby a lyzujú leptospiry. Hromadenie produktov metabolizmu a rozpad leptospiry v tele je sprevádzaný horúčkou a intoxikáciou, čo zvyšuje senzibilizáciu organizmu a spôsobuje hyperergické reakcie.
Táto fáza trvá 1 týždeň, ale môže sa skrátiť na niekoľko dní. Maximálna koncentrácia leptospiry na konci fázy leptospirémie sa pozoruje v pečeni. Leptospiry produkujú hemolyzín, ktorý pôsobením na membránu erytrocytov spôsobuje ich hemolýzu a uvoľňovanie voľného bilirubínu. Okrem toho sa v pečeni vyvíjajú deštruktívne zmeny s tvorbou zápalu a edému tkaniva. Pri ťažkom priebehu ochorenia je hlavným faktorom patologického procesu v pečeni poškodenie membrán krvných kapilár, čo vysvetľuje prítomnosť krvácania a serózneho edému.
Patogenéza žltačky pri leptospiróze je dvojaká: na jednej strane rozpad erytrocytov v dôsledku toxických účinkov na membrány hemolyzínu a hemolytického antigénu, ako aj v dôsledku erytrofágie bunkami retikuloendotelového systému v slezine, pečeni a iných orgánov, na druhej strane v dôsledku rozvíjajúceho sa zápalu parenchýmu žlčových ciest s vylučovacou funkciou pečene.
Tretia fáza patogenéza leptospirózy je toxická. Leptospiry odumierajú v dôsledku baktericídneho pôsobenia krvi a akumulácie protilátok, miznú z krvi a hromadia sa v stočených tubuloch obličiek. Toxín nahromadený v dôsledku smrti Leptospiry má toxický účinok na rôzne orgány a systémy. U niektorých pacientov sa leptospiry množia v stočených tubuloch a vylučujú sa močom. V tomto prípade prichádza do popredia poškodenie obličiek. Najcharakteristickejším poškodením obličiek pri leptospiróze je degeneratívny proces v epiteli tubulárneho aparátu, preto je správnejšie považovať ich za difúznu distálnu tubulárnu nefrózu. U pacientov sa objavia príznaky akútneho zlyhania obličiek s oligoanúriou a uremickou kómou. Ťažké poškodenie obličiek je jednou z najčastejších príčin smrti pri leptospiróze.
Vo fáze toxémie je poškodenie orgánov a tkanív spôsobené nielen toxínom a odpadovými produktmi leptospiry, ale aj autoprotilátkami vznikajúcimi v dôsledku rozpadu postihnutých tkanív a buniek makroorganizmu. Toto obdobie sa zhoduje s druhým týždňom choroby, ale môže byť trochu oneskorené. Toxín má škodlivý účinok na endotel kapilár, čo zvyšuje ich priepustnosť s tvorbou krvných zrazenín a rozvojom DIC.
Centrálny nervový systém je ovplyvnený v dôsledku prekonania BBB leptospirami. U niektorých pacientov sa vyvinie serózna alebo purulentná meningitída, menej často meningoencefalitída.
V niektorých prípadoch existuje špecifická leptospiróza myokarditída.
Patognomickým príznakom leptospirózy je rozvoj myozitídy s poškodením kostrového, najmä lýtkového svalstva. Často sú postihnuté pľúca (leptospirózna pneumónia), oči (iritída, iridocyklitída), menej často iné orgány.
Klinický obraz leptospirózy
Inkubačná doba trvá od 3 do 30 (zvyčajne 7-10) dní.
Klasifikácia
Neexistuje všeobecne akceptovaná klasifikácia leptospirózy.
Podľa klinického priebehu sa rozlišuje ľahká, stredná a ťažká forma leptospirózy. Mierna forma sa môže vyskytnúť s horúčkou, ale bez výrazného poškodenia vnútorných orgánov. Stredná forma je charakterizovaná silnou horúčkou a rozsiahlym klinickým obrazom leptospirózy a ťažká forma je charakterizovaná rozvojom žltačky, objavením sa príznakov trombohemoragického syndrómu, meningitídy a akútneho zlyhania obličiek. Podľa klinických prejavov sa rozlišuje ikterická, hemoragická, renálna, meningeálna a zmiešaná forma. Leptospiróza môže byť komplikovaná alebo nekomplikovaná.
Hlavné príznaky a dynamika ich vývoja
Choroba začína akútne, bez prodromálneho obdobia, s ťažkými zimnicami, zvýšením telesnej teploty v priebehu 1-2 dní na vysoké čísla (39-40 ° C).
Teplota zostáva vysoká 6-10 dní, potom klesá buď kriticky, alebo skrátenou lýzou. U pacientov, ktorí nedostávali antibiotiká, možno pozorovať druhú febrilnú vlnu. Vyskytujú sa aj ďalšie príznaky intoxikácie, ako je silná bolesť hlavy, chrbta, slabosť, nedostatok chuti do jedla, smäd, nevoľnosť a niekedy aj vracanie. V tomto období sa môže vyvinúť aj konjunktivitída.
Charakteristickým príznakom leptospirózy je bolesť svalov, hlavne lýtka, ale môžu sa objaviť bolesti svalov stehna a driekovej oblasti. Pri ťažkých formách je bolesť taká silná, že pacientovi sťažuje pohyb. Pri palpácii je zaznamenaná ostrá svalová bolesť. Intenzita myalgií často zodpovedá závažnosti priebehu ochorenia. Myolýza vedie k rozvoju myoglobinémie, ktorá je jednou z príčin akútneho zlyhania obličiek. U niektorých pacientov je myalgia sprevádzaná hyperestéziou kože. Pozornosť sa venuje hyperémii kože tváre a krku, injekcii ciev skléry. Pri vyšetrení sa odhalí "príznak kapucne" - opuch tváre a hyperémia kože tváre, krku a hornej polovice hrudníka, injekcia krvných ciev skléry .__
Pri ťažkom priebehu leptospirózy sa od 4. do 5. dňa ochorenia objavuje ikterus skléry a žltosť kože. Klinický priebeh možno schematicky rozdeliť do troch období:
- elementárne;
- teplo;
- zotavenie.
U 30% pacientov v počiatočnom a niekedy vo vrchole ochorenia sa vyskytuje exantém. Vyrážka pozostáva z polymorfných prvkov umiestnených na koži trupu a končatín. Povaha vyrážky môže byť podobná osýpkam, rubeole, menej často šarlátovej. Možno nájsť aj urtikárne prvky.
Makulárna vyrážka je náchylná na fúziu jednotlivých prvkov. V týchto prípadoch sa vytvárajú erytematózne polia. Najčastejšie sa vyskytuje erytematózny exantém, vyrážka zmizne po 1–2 dňoch. Po zmiznutí vyrážky je možný pityriázový peeling kože. Často sa objavujú herpetické erupcie (na perách, krídlach nosa). Trombohemoragický syndróm sa prejavuje okrem petechiálnej vyrážky, krvácania do kože v miestach vpichu, krvácania z nosa,
krvácania v sklére.
Počas tohto obdobia je možná mierna bolesť hrdla a kašeľ. Objektívne vyšetrenie často odhalí miernu hyperémiu oblúkov, mandlí, mäkkého podnebia, na ktorom je vidieť enantém, krvácania.
U niektorých pacientov sú zväčšené submandibulárne a zadné krčné lymfatické uzliny.
Zo strany kardiovaskulárneho systému sa upozorňuje na relatívna bradykardia, zníženie krvného tlaku. Srdcové ozvy sú tlmené, pomocou EKG možno zistiť známky difúzneho poškodenia myokardu. Je možný vývoj špecifickej leptospiróznej pneumónie alebo bronchitídy. Keď k tomu dôjde, pozoruje sa tuposť pľúcneho zvuku a bolesť na hrudníku. Pečeň je zväčšená, pri palpácii stredne bolestivá, slezina je hmatná takmer u polovice pacientov.
Známky poškodenia CNS pri leptospiróze sú meningeálny syndróm: závraty, delírium, nespavosť, bolesť hlavy a pozitívne meningeálne symptómy (stuhnutý krk; Kernigov symptóm; horné, stredné a dolné Brudzinského symptómy). Pri vyšetrovaní cerebrospinálnej tekutiny sa zaznamenajú príznaky seróznej meningitídy: cytóza s prevahou neutrofilov.
Na strane močového systému možno pozorovať príznaky akútneho zlyhania obličiek: zníženie diurézy až po rozvoj oligoanúrie, objavenie sa bielkovín, hyalínových a granulovaných odliatkov a renálneho epitelu v moči. V krvi je zvýšený obsah draslíka, močoviny, kreatinínu. Pri štúdiu periférnej krvi sa určuje zvýšenie ESR a neutrofilná leukocytóza s posunom vzorca doľava, často k myelocytom, aneozinofília.
Uprostred choroby, od 5. do 6. dňa v závažných prípadoch, sa zvyšuje intoxikácia, bolesť hlavy, svalová slabosť sa zintenzívňuje, objavuje sa averzia k jedlu, zvyšuje sa zvracanie, hoci telesná teplota klesá. U niektorých pacientov sa vyskytuje žltačka, ktorej intenzita zodpovedá závažnosti priebehu ochorenia a trvá niekoľko dní až niekoľko týždňov. Počas tohto obdobia sa pozorujú najzávažnejšie prejavy hemoragického syndrómu: krvácanie do kože a slizníc, krvácanie z ďasien, gastrointestinálne krvácanie, hemoptýza, krvácanie do membrán a substancie mozgu. Častejšie sa pri ikterickej forme ochorenia pozoruje hemoragický syndróm. Existujú klinické a EKG príznaky poškodenia srdca, mozgových blán. Osobitná pozornosť by sa mala venovať poškodeniu obličiek: zvýšenie azotémie, proteinúria.
V dôsledku porúch hemolýzy a erytropoézy, anémie hyporegeneratívneho typu, trombocytopénie, leukocytózy, zvýšenej lymfopénie, je narušená schopnosť agregácie krvných doštičiek, ESR dosahuje 40-60 mm / h. Biochemický krvný test odhalí stredne ťažkú hyperbilirubinémiu so zvýšeným obsahom viazaného aj voľného bilirubínu s miernym zvýšením aktivity transferáz. Zároveň sa v dôsledku poškodenia svalov prudko zvyšuje aktivita kreatínfosfokinázy, narúša sa proteín-syntetická funkcia pečene a klesá hladina albumínu.
Stav sa začína zlepšovať od konca druhého týždňa, obdobie rekonvalescencie od 20. do 25. dňa choroby. Počas tohto obdobia je možný relaps ochorenia, ktorý zvyčajne prebieha ľahšie ako hlavná vlna. V iných prípadoch telesná teplota
stabilne sa normalizuje, ale astenický syndróm pretrváva dlhú dobu, je možná polyurická kríza. Funkcie pečene a najmä obličiek sa obnovujú pomaly, dlhodobo pretrváva zlyhanie tubulárnej funkcie, čo sa prejavuje izohypostenúriou a proteinúriou; možné trofické poruchy, zvýšenie anémie.
V rôznych regiónoch môže mať priebeh rozdiely vo frekvencii ikterických foriem, poškodenia centrálneho nervového systému a rozvoja akútneho zlyhania obličiek. Najťažšia leptospiróza je spôsobená L. vyšetrovatelia icterohaemorragiae... Abortívne a vymazané formy ochorenia sú všadeprítomné, vyskytujú sa pri krátkodobej (2-3-dňovej) horúčke bez typickej orgánovej patológie.
Komplikácie leptospirózy
ITSH, ARF, akútne hepatálne zlyhanie obličiek, ARF (RDS), masívne krvácanie, hemorágie, myokarditída, pneumónia, v neskorších štádiách - uveitída, iritída, iridocyklitída.
Úmrtnosť a príčiny smrti
Úmrtnosť sa pohybuje od 1 do 3 %. Príčinou smrti sú vyššie uvedené komplikácie, najčastejšie ARF.
Diagnostika leptospirózy
Klinické
Epidanamnéza hrá dôležitú úlohu v diagnostike leptospirózy. Treba brať do úvahy povolanie pacienta (poľnohospodársky pracovník, poľovník, veterinár, deratizátor), ako aj kontakt s voľne žijúcimi a domácimi zvieratami. Je potrebné venovať pozornosť tomu, či pacient plával v otvorených nádržiach, pretože v niektorých oblastiach je výskyt leptospiry extrémne vysoký.
Diagnóza leptospirózy sa stanovuje na základe charakteristických klinických príznakov: akútny začiatok, hypertermia, myalgia, hyperémia tváre, kombinované poškodenie pečene a obličiek, hemoragický syndróm, akútne zápalové zmeny v krvi.
Špecifická a nešpecifická laboratórna diagnostika
Laboratórne potvrdenie diagnózy sa získa bakterioskopickými, bakteriologickými, biologickými a sérologickými štúdiami. V prvých dňoch ochorenia sa leptospira zisťuje v krvi pomocou mikroskopie v tmavom poli, neskôr v močovom sedimente alebo CSF.
Pri očkovaní krvi, moču alebo CSF na kultivačné médiá obsahujúce krvné sérum je možné získať spoľahlivejšie výsledky, aj keď táto metóda si vyžaduje čas, pretože, ako už bolo uvedené, leptospiry rastú dosť pomaly.
Primárne kultúry krvi, moču, tkanív orgánov podozrivých z leptospiry sa odporúča uchovávať prvých 5-6 dní pri 37 °C a potom pri 28-30 °C.__ Biologická metóda spočíva v infikovaní zvierat: myší, škrečky a morčatá , avšak v poslednej dobe má táto metóda veľa odporcov, ktorí ju považujú za nehumánnu.
Najinformatívnejšie sú sérologické metódy, najmä mikroaglutinačná reakcia odporúčaná WHO. Za pozitívne sa považuje zvýšenie titra protilátok 1:100 a vyššie. Používa sa aj leptospira RAL v holandskej úprave. Protilátky sa objavia neskoro, nie skôr ako 8. – 10. deň choroby, preto je vhodné študovať párové séra odobraté v intervale 7 – 10 dní.
Liečba leptospirózy
Režim. Diéta
Liečba sa vykonáva v nemocničnom prostredí. Hospitalizácia sa vykonáva podľa epidemiologických indikácií. Režim v akútnom období je lôžkový. Diéta je určená klinickými znakmi ochorenia. S prevahou renálneho syndrómu - tabuľka číslo 7, pečeňový syndróm - tabuľka číslo 5, s kombinovanými léziami - tabuľka číslo 5 s obmedzením soli alebo tabuľka číslo 7 s obmedzením tuku.
Medikamentózna terapia
Hlavnou metódou liečby je antibiotická terapia, ktorá sa častejšie vykonáva penicilínovými prípravkami v dávke 4-6 miliónov U / deň alebo ampicilínom v dávke 4 g / deň. V prípade intolerancie na penicilín sa predpisuje doxycyklín v dávke 0,1 g dvakrát denne, chloramfenikol v dávke 50 mg / kg denne. Pri poškodení centrálneho nervového systému sa dávka penicilínu zvyšuje na 12 - 18 miliónov U / deň, dávka ampicilínu - až 12 g / deň, chloramfenikol - až 80 - 100 mg / kg denne.
Trvanie antibiotickej liečby je 5-10 dní.
Pri akútnom zlyhaní obličiek v počiatočnom štádiu, s poklesom denného množstva moču, sa intravenózne injikujú osmotické diuretiká (300 ml 15% roztoku manitolu, 500 ml 20% roztoku glukózy), 200 ml 4% roztoku hydrogénuhličitanu sodného v dvoch dávkach. V anurickom štádiu sa podávajú veľké dávky saluretík (až 800-1000 mg / deň furosemidu), anabolických steroidov (methandienón 0,005 g 2-3 krát denne), 0,1 g / deň testosterónu.
Pri ITSH sa pacientovi intravenózne injikuje prednizolón v dávke do 10 mg / kg denne, dopamín podľa individuálnej schémy, potom postupne intravenózne 2–2,5 litra roztoku, ako je trisol ♠ alebo quintasol ♠, 1– 1,5 litra polarizačnej zmesi (5% roztok glukózy, 12-15 g chloridu draselného, 10-12 U inzulínu). Fyziologické roztoky sa najprv vstrekujú prúdom a potom sa kvapkajú (keď sa objaví pulz a krvný tlak). S rozvojom syndrómu DIC sa používa čerstvá zmrazená plazma, pentoxifylín, heparín sodný a inhibítory proteáz.
Indikácie pre hemodialýzu
- Dvoj-, trojdňová anúria.
- Azotémia
Využíva sa hyperbarická oxygenácia. Pri ťažkom hemoragickom syndróme predpisujte 40-60 mg / deň prednizolónu perorálne alebo intravenózne 180-240 mg / deň. Predpísaná je aj symptomatická liečba, komplex vitamínov.
Akútna zoonotická infekcia, charakterizovaná príznakmi intoxikácie s výraznými myalgiami, prevládajúcim poškodením obličiek, pečene, NS a CVS, sprevádzaná rozvojom hemoragického syndrómu, často žltačky. Pôvodcovia- zástupcovia rodu Leptospira. Epidemiológia. Zdrojom nákazy sú choré a uzdravené zvieratá. Mechanizmus prenosu patogénu je fekálno-orálny (pri konzumácii potravy kontaminovanej sekrétmi hlodavcov) a kontaktný (pri plávaní vo vodných útvaroch, kde sa leptospiry dostali spolu so sekrétmi hlodavcov a zvierat). Poliklinika. Inkubačná doba je 2-20 dní. Začiatok je akútny. Syndróm intoxikácie. Zimomriavky. Horúčka 39 - 40 C remitujúceho alebo trvalého charakteru, trvá 10 - 12 dní. Bolesť hlavy, myalgia v lýtkových, tylových, krčných svaloch, bolesť brucha v dôsledku krvácania do brušných svalov alebo retroperitoneálne krvácanie. Nevoľnosť, vracanie, bolesť kostí a kĺbov, anorexia, slabosť. Tvár je opuchnutá, hyperemická, skléry sú vstreknuté, spojovky sú hyperemické, nie sú zriedkavé herpetické erupcie na perách a krídlach nosa. Vyrážka sa objavuje 3. - 5. deň ochorenia na koži končatín a trupu, polymorfná, symetricky umiestnená. Hepatosplenomegália. Môže sa vyvinúť žltačka. Renálny syndróm. Objavuje sa počas vrcholného obdobia a je charakterizovaný nástupom oligúrie alebo anúrie, bolesti chrbta, pozitívnym Pasternatského symptómom. Meningeálny syndróm. Vyskytuje sa u 10 - 20 % pacientov. Komplikácie. Infekčno-toxický šok, akútne zlyhanie obličiek a obličiek a pečene, urémia, myokarditída, serózna meningitída, akútne kardiovaskulárne zlyhanie, uveitída, irid, iridocyklitída. Laboratórna diagnostika. Pri analýze krvnej leukocytózy s neutrofilným posunom zrýchlená ESR. Pri analýze moču albuminúria, hematúria, pyúria, cylindrúria. Krvná bakterioskopia. Bakteriologický rozbor - výsev krvi, moču, likvoru na živné pôdy. Sérologická analýza - zvýšenie titra RALL v párových sérach. Liečba. Etiogropická terapia: liek voľby - penicilín až do 12 miliónov jednotiek / deň. do 7 - 10 dní, tetracyklíny. Patogenetická terapia: detoxikačné roztoky, diuretiká, v ťažkých prípadoch - protišoková terapia. Symptomatická liečba - antihistaminiká, analgetiká. S akútnym zlyhaním obličiek - mimotelová hemodialýza. Prevencia: 1) je zakázané používať surovú vodu z otvorených nádrží, kúpanie v nádržiach s nízkym prietokom, ktoré sú prístupné pre poľnohospodárske zvieratá; 2) neustále vykonávať deratizačné opatrenia; 3) izolácia, liečba chorých zvierat; 4) očkovanie kontingentu vysokého rizika nákazy usmrteného vakcínou proti leptospiróze (chovatelia hospodárskych zvierat, veterinári, pracovníci mäsokombinátov a pod.). 55. Yersinióza. Pseudotuberkulóza. Črevná yersinióza. Etiológia, epidemiológia, patogenéza, klinický obraz, diagnostika, liečba.
Yersinióza - Ide o akútne infekčné ochorenie charakterizované prevažne poškodením gastrointestinálneho traktu a závažnými toxicko-alergickými príznakmi. V budič - Yersinia enterocolitica. Epidemiológia. Zdrojom nákazy je zviera. Mechanizmus prenosu patogénu je fekálno-orálny, cesta je potravou (k infekcii dochádza, keď človek zje infikované mäsové výrobky, zeleninu, vodu). Poliklinika. Inkubačná doba je 1-6 dní. Začiatok je akútny. Syndróm intoxikácie. Bolesť hlavy, zimnica, nevoľnosť, horúčka do 38 - 39 C. Dyspeptický syndróm. Riedka stolica až 5 - 6 krát denne; stolica je vodnatá, hnedozelená s hlienom. Trvanie syndrómu je 2-4 dni. Vyrážka sa objavuje na 3. - 7. deň, polymorfná, so sklonom k fúzii v oblasti veľkých kĺbov, na symetrických častiach tela a končatín. Keď vyrážka ustúpi, olupovanie a pigmentácia zostávajú. Artralgický syndróm. Prejavy artrózy sú častejšie na strane veľkých a stredne veľkých kĺbov. Syndróm žltačky sa vyskytuje u 5-10% pacientov. Hepatolienálny syndróm. Lymfadenopatia. Skupinové zväčšenie lymfatických uzlín. Komplikácie. Infekčný toxický šok, apendicitída. Je možný opakovaný kurz. Odlišná diagnóza vykonávané s týfusovými paratýfovými ochoreniami, leptospirózou, vírusovou hepatitídou, akútnymi črevnými infekciami, artritídou inej etiológie. Laboratórna diagnostika. Pri analýze neutrofilnej leukocytózy v krvi s posunom doľava, eozinofília, zvýšená ESR. Bakteriologická diagnostika: izolácia patogénu z krvi, moču, výkalov. Sérologická diagnostika: RPHA, ELISA atď. Liečba. Etiotropná terapia: chloramfenikol 2,0 g / deň; tetracyklín 1,2 - 1,5 g / deň, aminoglykozidy. Patogenetická terapia: detoxikačné nesteroidné protizápalové lieky. Pseudotuberkulóza Pôvodcom je Yersinia pseudotuberculosis. Epidemiologické aspekty pozri v časti Yersinióza. Klinické prejavy pseudotuberkulózy sa zásadne nelíšia od yersiniózy. Charakteristickým znakom je častý výskyt malobodovej šarlátovej vyrážky ako "pančuchy", "rukavice", "kapucňa", výraznejší rozvoj artralgického syndrómu. Zásady diagnostiky a liečby nájdete v časti Yersinióza.