Ключевые слова
ВНЕБОЛЬНИЧНАЯ ПНЕВМОНИЯ / ДЕТИ / STREPTOCOCCUS PNEUMONIAE / ИНВАЗИВНАЯ ПНЕВМОКОККОВАЯ ИНФЕКЦИЯ / COMMUNITY-ACQUIRED PNEUMONIA / CHILDREN / INVASIVE PNEUMOCOCCAL INFECTIONАннотация научной статьи по клинической медицине, автор научной работы - Сергеева Евгения Викторовна, Петрова Светлана Ивановна
Острые респираторные инфекции одни из наиболее часто встречающихся заболеваний среди детей и подростков во всем мире. Пневмонии, вызванные инфекционными агентами, являются опасными заболеваниями нижних дыхательных путей, которые могут приводить к летальному исходу. Сохраняющийся высокий уровень заболеваемости и смертности обусловливает актуальность проблемы. В статье изложены критерии диагностики внебольничной пневмонии (ВП) и показатели тяжелого течения ВП у младенцев и детей старшего возраста по ВОЗ, а также рентгенологические признаки ВП и современные эпидемиологические данные. Этиологическая структура ВП имеет возрастные особенности. Ведущим возбудителем ВП считается Streptococcus pneumoniae (S. pneumoniae), который является причиной инвазивных и неинвазивных форм пневмонии. В статье упомянута роль атипичных возбудителей (Mycoplasma pneumoniae, Chlamydophila pneumoniae) и вирусов при ВП. Этиология ВП может меняться в зависимости и от географического региона, охвата населения прививками, использования антибиотиков. Кратко описаны современные методы идентификации S. pneumoniae. Представлены собственные данные частоты выделения из крови генов lytA и cpsA S. pneumoniae с помощью полимеразной цепной реакции (ПЦР). Среди обследованных в 2011-2015 гг. больных ВП детей , госпитализированных в клиническую больницу СПбГПМУ, преобладали дети до 5 лет, посещающие детские дошкольные учреждения, что составило 48 %. Инвазивная форма выявлена у 34 % больных ВП. В этой группе пациентов отмечено более тяжелое течение ВП, встречались осложнения, такие как пневмоторакс, отек легких, экссудативный плеврит.
Похожие темы научных работ по клинической медицине, автор научной работы - Сергеева Евгения Викторовна, Петрова Светлана Ивановна
-
Ожидаемые эпидемиологический и клинический эффекты вакцинации против пневмококковой инфекции в России
2018 / Костинов Михаил Петрович, Елагина Татьяна Николаевна, Филатов Николай Николаевич, Костинова Аристица Михайловна -
Клиническая характеристика инвазивных пневмококковых заболеваний у детей в Узбекистане
2015 / Даминов Т.А., Туйчиев Л.Н., Таджиева Нигора Убайдуллаевна, Абдухалилова Г.К. -
Профилактика вспышек внебольничной пневмонии полисахаридной пневмококковой вакциной: анализ перспектив применения для силовых структур России
2016 / Гучев И.А., Клочков О.И., Синопальников А.И. -
Эпидемиология серотипов S. pneumoniae на территории Российской Федерации
2017 / Муравьев А.А., Козлов Р.С., Лебедева Н.Н. -
Вакцинопрофилактика пневмококковых инфекций нижних дыхательных путей у взрослых без иммуносупрессии
2016 / Гучев Игорь Анатольевич -
Пневмококковая вакцина у взрослых снижает риск инфекций, вызванных Streptococcus pneumoniae
2016 / Белоцерковская Юлия Геннадьевна, Романовских А.Г., Стырт Е.А. -
Диагностика пневмококковых инфекций респираторного тракта
2018 / Зарипова А.З., Валиева Р.И., Баязитова Л.Т., Целищева М.В. -
Роль Streptococcus pneumoniae в структуре бактериальных инфекций у детей, госпитализированных в стационары г. Москвы в 2011-2012 гг
2013 / Баранов А. А., Намазова-баранова Л. С., Маянский Н. А., Куличенко Татьяна Владимировна, Полунина Т. А., Лазарева А. В., Алябьева Н. М., Катосова Л. К., Пономаренко О. А., Колтунов И. Е., Иваненко А. М., Дегтярёва Е. А., Кондратенко Н. В., Корсунский А. А., Константинов К. В., Тулупов Д. А., Лазарева М. А. -
Эффективность пневмококковых конъюгированных вакцин следующего поколения в разных регионах мира
2014 / Ковтун Ольга Петровна, Романенко В. В. -
Распространенность пневмококковых пневмоний и отитов у детей младшего возраста (предварительные данные)
2011 / Харит Сусанна Михайловна, Сидоренко С. В., Рулева А. А., Перова А. Л., Волкова М. О., Гостев В. В., Алексеенко С. И., Орлов А. В.
Community-acquired pneumonia in children. The modern features
Acute respiratory infections are one of the most frequent diseases among children and teenagers around the World. Pneumonia which caused by infectious agents is dangerous disease of the lower respiratory tract that can lead to the death. The continuing high level of morbidity and mortality causes the issue. The article describes the WHO criteria for the diagnosis of community-acquired pneumonia (CAP) and CAP severity indicators, also radiographic signs of CAP and modern epidemiological data. The etiological structure of CAP has age-specific peculiarities. Streptococcus pneumoniae (S. pneumoniae) is leading causative agent of CAP, it causes invasive and non-invasive forms of pneumonia. The role of atypical pathogens (Mycoplasma pneumoniae, Chlamydophila pneumoniae) and viruses was mentioned. The etiology of CAP may vary depending on geographic area, vaccination coverage, using antibiotics. The modern methods for identification of S. pneumoniae were itemized in the article. The own identification from blood lytA gene and cpsA gene S. pneumoniae by polymerase chain reaction (PCR) frequency data was presented. Among examined patients who were hospitalized in clinic SPbGPMU in 2011-2015 years attending preschool children less than 5 years of age prevailed (which accounted for 48%). The invasive form is revealed at 34% of the patients with CAP. In this group of patients course of the disease was severity, there was complications such as pneumothorax, pulmonary edema, and pleural exudation.
Текст научной работы на тему «Внебольничная пневмония у детей. Современные особенности»
ПЕРЕДОВАЯ СТАТЬЯ
DOI: 10.17816/PED735-10
внебольничная пневмония у детей. современные особенности
© Е.В. Сергеева, С.И. Петрова
ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России
Поступила в редакцию: 07.06.2016 Принята к печати: 11.08.2016
Острые респираторные инфекции - одни из наиболее часто встречающихся заболеваний среди детей и подростков во всем мире. Пневмонии, вызванные инфекционными агентами, являются опасными заболеваниями нижних дыхательных путей, которые могут приводить к летальному исходу. Сохраняющийся высокий уровень заболеваемости и смертности обусловливает актуальность проблемы. В статье изложены критерии диагностики внебольничной пневмонии (ВП) и показатели тяжелого течения ВП у младенцев и детей старшего возраста по ВОЗ, а также рентгенологические признаки ВП и современные эпидемиологические данные. Этиологическая структура ВП имеет возрастные особенности. Ведущим возбудителем ВП считается Streptococcus pneumoniae (S. pneumoniae), который является причиной инвазивных и не-инвазивных форм пневмонии. В статье упомянута роль атипичных возбудителей (Mycoplasma pneumoniae, Chlamydophila pneumoniae) и вирусов при ВП. Этиология ВП может меняться в зависимости и от географического региона, охвата населения прививками, использования антибиотиков. Кратко описаны современные методы идентификации S. pneumoniae. Представлены собственные данные частоты выделения из крови генов lytA и cpsA S. pneumoniae с помощью полимераз-ной цепной реакции (ПЦР). Среди обследованных в 2011-2015 гг. больных ВП детей, госпитализированных в клиническую больницу СПбГПМУ, преобладали дети до 5 лет, посещающие детские дошкольные учреждения, что составило 48 %. Инвазивная форма выявлена у 34 % больных ВП. В этой группе пациентов отмечено более тяжелое течение ВП, встречались осложнения, такие как пневмоторакс, отек легких, экссудативный плеврит.
Ключевые слова: внебольничная пневмония; дети; Streptococcus pneumoniae; инвазивная пневмококковая инфекция.
community-acquired pneumonia in children. the modern features
© E.V. Sergeeva, S.I. Petrova
Saint Petersburg State Pediatric Medical University, Russia
For citation: Pediatrician (St Petersburg). 2016;7(3):5-10 Received: 07.06.2016
Accepted: 11.08.2016
Acute respiratory infections are one of the most frequent diseases among children and teenagers around the World. Pneumonia which caused by infectious agents is dangerous disease of the lower respiratory tract that can lead to the death. The continuing high level of morbidity and mortality causes the issue. The article describes the WHO criteria for the diagnosis of community-acquired pneumonia (CAP) and CAP severity indicators, also radiographic signs of CAP and modern epidemiological data. The etiological structure of CAP has age-specific peculiarities. Streptococcus pneumoniae (S. pneumoniae) is leading causative agent of CAP, it causes invasive and non-invasive forms of pneumonia. The role of atypical pathogens (Mycoplasma pneumoniae, Chlamydophila pneumoniae) and viruses was mentioned. The etiology of CAP may vary depending on geographic area, vaccination coverage, using antibiotics. The modern methods for identification of S. pneumoniae were itemized in the article. The own identification from blood lytA gene and cpsA gene S. pneumoniae by polymerase chain reaction (PCR) frequency data was presented. Among examined patients who were hospitalized in clinic SPbGPMU in 2011-2015 years attending preschool children less than 5 years of age prevailed (which accounted for 48%). The invasive form is revealed at 34% of the patients with CAP. In this group of patients course of the disease was severity, there was complications such as pneumothorax, pulmonary edema, and pleural exudation.
Keywords: community-acquired pneumonia; children; Streptococcus pneumoniae; invasive pneumococcal infection.
передовая статья
АКТУАЛЬНОСТЬ
Острые респираторные инфекции (ОРИ) относятся к наиболее распространенным заболеваниям среди детей и подростков. Особую опасность представляют заболевания нижних дыхательных путей инфекционной этиологии. К ним относятся пневмонии и бронхиолиты. Заболеваемость пневмониями в РФ в 2012 г. среди детей от 0 до 17 лет составила 168 718 случаев, то есть 639,5 на 100 000 населения, при этом 34,5 % пришлось на долю детей младше 2 лет1. В структуре младенческой смертности болезни органов дыхания стоят на третьем месте (около 7 %), из них около 74 % приходится на пневмонии .
Свыше 95 % пневмококковых пневмоний являются внебольничными пневмониями (ВП). В США до введения вакцинации детей от пневмококковой инфекции в 2000 г. ежегодно регистрировали 1250 случаев госпитализации на 100 000 детей до 2 лет и 460 случаев на 100 000 детей 2-4 лет с диагнозом «пневмония» . При сравнении эпидемиологических данных США в «довакцинальный период» 1998-1999 гг. и 2006 г. отмечается снижение заболеваемости пневмонией на 78 % у детей в возрасте до 5 лет . Имеется тенденция к изменению этиологического спектра ВП у детей . В странах с развитой экономикой после введения национальных программ по вакцинопро-филактике случаи смерти от пневмококковых заболеваний встречаются в первую очередь у пациентов с иммунодефицитом, дисфункцией селезенки или при различных случаях органной недостаточности. В РФ вакцинация против пневмококка введена в национальный календарь с января 2015 г. согласно приказу Министерства здравоохранения РФ от 21 марта 2014 г. № 125-Н 2.
КРИТЕРИИ ДИАГНОСТИКИ
До настоящего времени диагностика пневмонии представляет определенные трудности, так как такие ведущие симптомы пневмонии по рекомендации ВОЗ , как лихорадка, тахипноэ, диспноэ, участие в акте дыхания вспомогательной мускулатуры, могут встречаться и при других заболеваниях, например бронхиолитах. Гипердиагностика пневмонии приводит к избыточному назначению антибиотиков (АБ), тогда как неверная трактовка
1 Эпидемиология и вакцинопрофилактика инфекции, вызываемой Streptococcus pneumoniae. Метод. рекомендации. - М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2011. - 27 с.
2 Приказ Министерства здравоохранения РФ от 21 марта 2014 г. № 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».
респираторных симптомов и поздняя диагностика пневмонии отсрочит назначение АБ и может стать причиной летального исхода .
1. Тахипноэ, частота дыхательных движений в минуту:
Возраст 0-2 мес.: > 60, возраст 2-12 мес.: > 50, возраст 1-5 лет: > 40, возраст > 5 лет: > 20.
2. Втяжение уступчивых мест грудной клетки, что свидетельствует об избыточной работе дыхательной системы.
3. Отказ от питья и центральный цианоз. Показателями тяжелого течения ВП у младенцев являются:
SatO2 < 92 %, цианоз;
Тахипноэ > 60 дыханий в минуту;
Затрудненное дыхание;
Апноэ, кряхтящее дыхание;
Отказ от еды.
Показателями тяжелого течения ВП у детей старше года являются:
SatO2 < 92 %, цианоз;
Тахипноэ > 50 дыханий в минуту;
Затрудненное дыхание;
Кряхтящее дыхание;
Симптомы дегидратации.
Учащенное дыхание у детей с пневмониями является маркером респираторного дистресса и статистически значимо ассоциируется с гипоксе-мией. Для оценки тяжести ВП и выраженности дыхательной недостаточности у детей должно быть выполнено измерение оксигенации крови с помощью пульсоксиметра. Необходима госпитализация больных с ВП и насыщение крови кислородом ^аЮ2) < 90-92 % при дыхании комнатным воздухом. Гипоксемия - установленный фактор риска неблагоприятного исхода у детей и является независимым фактором, ассоциирующимся с краткосрочной смертностью при пневмонии .
При наличии синдрома бронхиальной обструкции/свистящего дыхания пневмония маловероятна . Свистящее дыхание характерно для вирусной, микоплазменной или хламидийной инфекции с поражением мелких дыхательных путей и развитием синдрома бронхиальной обструкции .
Рентгенографию органов грудной клетки в пе-реднезадней и боковой проекциях необходимо проводить у больных с предполагаемой пневмонией. Наличие консолидации, симптома «воздушной ловушки» или плеврального выпота с паренхиматозной гомогенной инфильтрацией характерно в первую очередь для пневмококковой или гемофильной
пневмонии. Возможен другой вариант пневмонической инфильтрации, который визуализируется как интерстициальный тип. Интерстициальный вариант наблюдается при заполнении экссудатом межальвеолярных пространств, при этом альвеолы содержат воздух (ground-glass opacity, симптом матового стекла). Подобные изменения носят, как правило, двусторонний характер и встречаются при вирусных пневмониях и при других атипичных инфекциях (микоплазменной, хламидийной, легионел-лезной и др.). Однако рентгенологическая картина не является индикатором этиологии пневмонии . Для тяжелого течения ВП характерно двустороннее полисегментарное поражение либо одностороннее поражение с вовлечением более 3 сегментов чаще правого легкого .
Уровень СРБ, лейкоцитоз и/или нейтрофиллез, прокальцитониновый тест ассоциированы с пневмококковой этиологией пневмонии и осложненным течением .
Основной целью определения клинического случая пневмонии является необходимость быстрого начала антибактериальной терапии, так как бактериальная пневмония протекает тяжело и раннее применение АБ приводит к снижению детской смертности . Метаанализ 9 исследований с использованием рекомендуемых ВОЗ критериев диагностики нетяжелой пневмонии подтвердил, что использование АБ снижает смертность на 24 % среди детей до 5 лет .
Таким образом, диагностика пневмонии включает как клинический, так и рентгенологический метод исследования.
Этиология внЕБольничной пневмонии у детей
Этиологическая структура ВП представлена в таблице 1 .
Ведущим этиологическим фактором внеболь-ничной пневмонии у детей старше 1 мес. является S. pneumoniae .
Изучение роли пневмококковой инфекции актуально для всех стран мира, в том числе и для России, поскольку пневмококковая инфекция представляет серьезную медико-социальную проблему . Однако в литературе начали появляться противоречивые данные относительно этиологической структуры ВП: возрастает роль вирусов, что, вероятно, связано с пятнадцатилетним опытом применения пневмококковых вакцин . В человеческой популяции носительство S. pneumoniae колеблется от 10 до 80 % в зависимости от эпидемических условий. Высокий уровень носи-тельства пневмококков регистрируется в детских садах (70 %), интернатах (86 %). Период персистенции возбудителя может длиться до 40 месяцев .
Фактором патогенности S. pneumoniae является капсульный полисахарид, который обеспечивает подавление комплиментзависимой бактериолитической активности крови и фагоцитарной активности лейкоцитов. Капсульный полисахарид является основным антигеном, к которому вырабатываются антитела при заболевании пневмококковой инфекцией или здоровом носительстве пневмококка. На основании особенностей химического строения и антигенных свойств полисахаридной капсулы в настоящее время известно более 93 серотипов S. pneumoniae . Генетически серотипы существенно различаются. Поскольку капсулярные различия серотипов связаны с распространенностью, склонностью вызывать ин-вазивное заболевание и даже летальные исходы, то каждый серотип теоретически можно рассматривать как отдельный возбудитель .
S. pneumoniae является ведущим возбудителем ВП, однако лишь небольшое число случаев пневмококковой инфекции может быть подтверждено традиционными методами диагностики. Более того, различия в патогенности серотипов S. pneumoniae позволят объяснить особенности клинического течения, тяжести ВП, а также являются необходимым фактором для изучения и оценки преимуществ современных поливалентных пневмококковых вакцин.
Таблица 1
Этиологическая структура внебольничной пневмонии представлена в таблице 1
< 7 дней 7 дней - 6 мес. 6 мес. - 5 лет > 5 лет
E. coli S. agalactiae L. monocytogenes E. coli S. agalactiae L. monocytogenes S. aureus C. trachomatis Вирусы S. pneumoniae 70-88 % H. influenzae тип b < 10 % M. pneumoniae 15 % C. pneumoniae 3-7 % РС-вирус Вирус гриппа Вирус парагриппа Риновирус Аденовирус S. pneumoniae 35-40 % M. pneumoniae 23-44 % C. pneumoniae 15-30 % H. influenzae тип b - редко Вирусы
Пневмококковые заболевания принято разделять на инвазивные (ИПЗ) и неинвазивные. Характеристика пневмококковой инфекции широко представлена учеными из Европы и Северной Америки, в регионах, где развита система эпидемиологического надзора. Данных по распространенности и клинической характеристики ИПЗ в странах Азии, в России существенно меньше.
При инвазивных формах пневмококковой инфекции (ИПИ) возбудитель определяется в жидкостях и тканях организма, стерильных в нормальных условиях (кровь, цереброспинальная жидкость, плевральный экссудат). К ИПИ относятся менингит, пневмония с бактериемией, септицемия, септический артрит, остеомиелит, перикардит, эндокардит. К неинвазивным формам (или мукозальным заболеваниям) пневмококковой инфекции относятся «небактериемическая» пневмония (при отсутствии возбудителя в крови), острый средний отит, синусит. ИПИ чаще регистрируются у детей раннего возраста, что объясняется особенностями иммунного ответа . С 2 месяцев после снижения уровня материнских антипневмококковых антител и до 2 лет, когда ребенок способен самостоятельно отвечать на Т-независимые антигены, дети высоковосприимчивы к инкапсулированным бактериям, в первую очередь к пневмококку .
методы диагностики пневмококковой инфекции
Для верификации пневмококковой инфекции могут быть использованы клинические, микробиологические и молекулярно-генетические критерии. «Золотым стандартом» лабораторно подтвержденного случая пневмококковой инфекции является выделение культуры S. pneumoniae. Для идентификации S. pneumoniae используют бактериоскопию мазка мокроты, окрашенную по Граму. В настоящее время наиболее чувствительным и специфичным методом диагностики пневмококковой инфекции у больных пневмонией является метод ПЦР. Молекулярные методы позволяют быстро и надежно определить бактериемию при пневмонии. Кроме этого методом ПЦР
возможно дифференцировать серотипы пневмококка, в том числе вызывающие тяжелые инвазивные инфекции. ПЦР в режиме «реального времени» (RT-PCR) значительно более чувствительный метод по сравнению с культуральным для выявления бактерие-мической пневмонии. При обследовании детей с ВП методом RT-PCR в образцах цельной крови верифицирована пневмококковая инфекция в 10,6 % случаев . Пневмококковая бактериемия, диагностированная методом RT-PCR, встречалась значительно чаще (в 23,5 %) у детей с осложненной пневмонией .
Для своевременного обновления практических рекомендаций по рациональному выбору антибактериальных препаратов у пациентов с пневмонией необходим мониторинг этиологически значимых инфекционных агентов, а также их чувствительности к антибиотикам. Этиология ВП может меняться в зависимости от возраста, региона проживания, охвата населения прививками, использования АБ в медицинских целях либо в других сферах жизни человека.
Мы изучали роль S. pneumoniae в этиологии ВП у детей, госпитализированных в педиатрическое (пульмонологическое) отделение № 2 СПбГПМУ с 2011 по 2015 г. Обследовано 157 детей с ВП в возрасте от 3 месяцев до 18 лет. В лаборатории отдела молекулярной микробиологии и эпидемиологии ФГБУ «НИИДИ ФМБА» для верификации пневмококковой инфекции проводилась скрининговая детекция генов lytA (кодируют фермент аутолизин) и cpsA (регулирует процессинг сборки и транспортировки компонентов полисахаридной капсулы) в крови с последующим серотипированием методом ПЦР.
В нашем исследовании дети, больные ВП, в возрасте до 5 лет составили 48 %, что было больше, чем в других группах. Чаще болели ВП дети, посещающие детские дошкольные учреждения/школы. ДНК S. pneumoniae в крови определена у 54 детей из 157 обследованных (34 %). То есть у 34 % больных ВП, поступивших в стационар, была выявлена бактериемия, что позволяет отнести их к ИПИ. Ин-вазивные формы пневмококковой ВП преобладали в группе детей 0-5 лет (41 %) (табл. 2).
Таблица 2
Частота бактериемии у детей, больных внебольничной пневмонией
Возраст Все внебольничные пневмонии, % Пневмококковые внебольничные пневмонии с бактериемией, % Внебольничные пневмонии без бактериемии, %
0-5 лет 48 41 59
6-12 лет 36 24 76
13-17 лет 16 35 65
Посещают детское дошкольное учреждение/школу 81 30 70
Неорганизованные 19 50 50
Всего 157 (100) 54 (34) 103 (66)
У 49 % детей с ВП выявлена сопутствующая па- 3. тология. 13 % детей имели хроническую патологию ЛОР-органов, 14 % детей относились к группе часто и длительно болеющих детей, 14 % детей имели атопические заболевания, у 8 % детей был другой преморбидный фон (хронический пиелонефрит, хронический гастродуоденит, язвенная болезнь желудка, ожирение, вегетососудистая дистония, отру- 4. бевидный лишай, себорейный дерматит, малые аномалии сердца).
Все дети, имеющие бактериемическую ВП, лихорадили выше 38,5 °С, из них у 60 % детей лихорадка достигала высоких значений (более 39 °С). Осложненное течение ВП встречалось только у детей с бактериемической пневмонией (у 1 больного - пиопневмоторакс, у 2 - экссудативный плеврит, у 1 - отек легких). По данным разных исследо- 5. ваний, частота бактериемии у детей с ВП может варьировать от 1,6 до 10,6 % и выше . Большой разброс может быть связан с различным дизайном исследований. В нашем исследовании столь высокая частота выявления ИПИ (34 %), возможно, 6. связана с госпитализацией детей в более тяжелом состоянии в специализированное пульмонологическое отделение.
1. Среди обследованных больных ВП детей, госпитализированных в клинику СПбГПМУ в 2011-2015 гг., преобладают дети до 5 лет (48 %), посещающие детские дошкольные уч- 7. реждения.
2. Молекулярными методами (ПЦР) бактериемия выявлена у 34 % обследованных больных ВП детей.
3. У больных ВП с бактериемией отмечена фе-брильная лихорадка, осложненное течение пневмонии.
литература 8.
1. Баранов A.A., Брико Н.И., Намазова-Баранова Л.С., Ряпис Л.А. Стрептококки и пневмококки: Руководство для врачей. - Ростов-на/Д: Феникс, 2013.
2. Боронина Л.Г., Саматова E.B. Верификация этиологии обострений хронических инфекцион-но-воспалительных заболеваний легких у детей // Педиатр. - 2014. - Т. 5. - № 3. - С. 9-15. 9.
Брико Н.И. Бремя пневмококковых инфекций и направления совершенствования эпидемиологического надзора в России // Эпидемиол. и инфекц. бол. Акт. вопр. - 2013. - С. 4-9. Вишнякова Л.А., Никитина М.А., Петрова С.И., и др. Роль Streptococcus pneumoniae, Mycoplasma рneumoniae и Chlamydia pneumoniae при вне-больничной пневмонии у детей // Пульмонология. - 2005. - № 3. - С. 43-46. Козлов Р.С. Пневмококки: прошлое, настоящее и будущее. -Смоленск: Смоленск. гос. мед. акад., 2005.
Лобзин Ю.В., Сидоренко С.В., Харит С.М., и др. Се-ротипы Streptococcus pneumoniae, вызывающих ведущие нозологические формы пневмококковых инфекций // Журнал инфектологии. - 2013. - Т. 5. -№ 4. - С. 35-41.
Никитина М.А., Петрова С.И., Вишнякова Л.А. Особенности клинического течения внеболь-ничной пневмонии у детей на фоне хламидий-ной инфекции // Рос. вестник перинатологии и педиатрии. - 2004. - Т. 49. - № 4. - С. 47-50. Сидоренко С.В., Лобзин Ю.В., Харит С.М., и др. Пневмококковая инфекция и современные возможности ее профилактики - эпидемиологический обзор ситуации в мире и в России // Вопросы современной терапии. - 2010. - Т. 9. -№ 1. - С. 54-61. Чучалин А.Г., ред. Внебольничная пневмония у детей: распространенность, диагностика, лечение и профилактика: Научно-практическая программа. - М.: Оригинал-макет, 2011.
Внебольничная пневмония – это воспалительное изменение легких, возникшее вне стен медицинского заведения. В сравнении с внутрибольничной формой при данном типе болезни существует особый перечень возбудителей, симптомы и тактика лечения. Правосторонняя, левосторонняя, верхнедолевая, нижнедолевая, очаговая, сегментарная – выявить и лечить эти формы поможет качественная диагностика. Подобрать терапию болезни помогут классификации: клиническая и по МКБ 10.
Этиология внебольничной пневмонии обусловлена бактериальным инфицированием дыхательных путей. В 20% случаев у детей болезнь вызывает пневмококк (streptococcus pneumonia). У взрослых чаще встречается правостороннее нижнедолевое воспаление, обусловленное смешанной флорой.
Распространенные возбудители внебольничной пневмонии:
- Mycoplasma pneumoniae;
- Chlamidia pneumoniae;
- Klebsiella pneumoniae;
- Haemophilus influenzae;
- Escherichia coli;
- Staphylococcus. aureus;
- Streptococcus pyogenes;
- Chlamidia psittaci;
- Coxiella burnetii;
- Legionella pneumophila.
Этиология заболевания влияет на лечение. Использование антибиотиков на ранних стадиях болезни позволяет предотвратить дыхательную недостаточность и летальный исход. Для назначения адекватных препаратов важно определить возбудителя болезни.
При кажущейся простоте терапии патологии у детей, на практике врачи сталкиваются с серьезными сложностями.
Патогенез патологических изменений легочной ткани зависит от типа бактериального агента и механизма действия его токсинов. К примеру, Pseudomonas aeruginosa провоцирует развитие гнойных очагов в легочной паренхиме, которые вызывают повышение температуры и становятся причиной летального исхода при неадекватном или запоздалом лечении.
Внегоспитальная пневмония по-разному протекает у детей и пожилых, людей с сильным и ослабленным иммунитетом.
Если заболевание спровоцировано пневмококком (S.pneumoniae), у большинства пациентов при укреплении иммунной системы организм самостоятельно справляется с бактериальным агентом. Под прикрытием антибактериальных препаратов излечение наступает через 7-10 дней.
У пожилых людей пневмококк обуславливает длительные и затяжные правосторонние нижнедолевые пневмонии с рецидивами. Патогенез тяжелого течения болезни обусловлен слабостью местных защитных факторов дыхательных путей (отсутствие альвеолярных макрофагов, хронический бронхит).
Хламидийная внегоспитальная пневмония, провоцируемая Chlamidia pneumoniae (частота распространенности от 10 до 15%), имеет склонность к частым рецидивам и хроническому течению. Она слабо подвергается коррекции антибактериальными средствами.
Этиология болезни обуславливается не только бактериальными агентами. Внебольничная пневмония в зимнее время вызывается вирусами – коронавирус, грипп, Хантавирус, рс-вирус. Классическое течение таких воспалений легких не превышает 14 дней. На вирусы антибактериальное лечение не оказывает действия, но врачи назначают препараты, чтобы исключить присоединение бактериальной инфекции.

Подбирая лечение, нельзя забывать о возможности микст-инфекции, когда к одному патологическому агенту присоединяются другие бактериальные возбудители.
Как возбудитель внебольничной пневмонии попадает в дыхательные пути:
- Аэрозольный (воздушно-капельный) путь – вдыхание воздуха с микробами;
- Аспирационный – попадание в дыхательные пути микробов, заселяющих носоглотку, при рвоте или заглатывании содержимого желудка;
- С кровью (гематогенный) – при наличии инфекций в органах;
- Контактный – из соседних органов при наличии в них воспаления (абсцесс поджелудочной железы).
Некоторые микроорганизмы, выявляемые при бактериальном посеве, не вызывают воспаления верхних дыхательных путей. Их выявление свидетельствует лишь о загрязнении ротоглотки - Candida spp., Neisseriaspp., Enterococcusspp.
Учитывая сложность определения этиологического фактора болезни, предлагаем разделить всех пациентов по категориям на основе причины воспаления легких по возрастам, симптомам и возбудителям (см. таблицу №1).
| Группа | Симптомы | Предполагаемые возбудители |
| 1 | Внебольничная пневмония легкого течения у пациентов до 55 лет при отсутствии сопутствующих болезней | M. pneumoniae S. pneumoniae C. pneumoniae |
| 2 | Амбулаторные пациенты:Внебольничная пневмония легкого течения до 55 лет с осложнениями и вторичными болезнями | H. influenzae S. pneumoniae. S. aureus C. pneumoniae Enterobacteriaceae |
| 3 | Внебольничная пневмония среднего течения у пациентов терапевтических отделений | H. influenzae. aureus Enterobacteriaceae C. pneumoniae S. pneumoniae |
| 4 | Внебольничная пневмония тяжелого течения с необходимостью госпитализации в пульмонологическое отделение (по клиническим показаниям) | Legionella spp. S.pneumoniae Enterobacteriaceae S. aureus |
Патогенез воспаления альвеолярных ацинусов
Микоплазмозная и хламидиозная негоспитальная пневмония составляют большую часть случаев воспаления легких у детей. Согласно МКБ 10 данные формы болезни выделяются в отдельную категорию, поэтому требуют назначения специальных лекарственных препаратов.
Бактерии Chlamidia pneumoniae и Mycoplasma pneumoniae вызывают до 30% случаев воспалительных изменений легочных альвеол у детей. В преклонном возрасте частота их выявления незначительна.
Под влиянием данных микроорганизмов наблюдаются левосторонние нижнедолевые воспалительные изменения у женщин репродуктивного возраста. Такие формы болезни протекают хронически и характеризуются частыми рецидивами. Только своевременная диагностика хламидий, микоплазм и легионелл позволит предотвратить хронизацию патологического процесса.
Обращаем внимание читателей: пневмококк и гемофильная палочка (Афанасьева-Пфейффера) вызывают такие осложнения, как гнойный отит, плеврит, менингит. В сочетании с Moraxella (Branhamella) catarrhalis стрептококк пневмонии приводит к развитию гнойных осложнений. Без адекватного лечения сложно рассчитывать на то, что воспаление легочной ткани, спровоцированное данными бактериальными агентами, пройдет самостоятельно.
Клиническая классификация воспаления легких:
- аспирационная;
- домашняя;
- амбулаторная;
- у лиц с дефектами иммунной системы.
Аспирационная форма у взрослых возникает из-за заглатывания желудочного содержимого при рвоте. Ее диагностика не вызывает затруднений, так как пациенты с этой патологией попадают d реанимационное отделение из-за дыхательной недостаточности.
У людей с патологией защитной системы наблюдается микст-инфекция (сочетание нескольких бактериальных агентов).
Классификация по МКБ 10 (международная классификация 10 пересмотра):
- вирусная (J12);
- стрептококковая (J13);
- гемофильная (J14);
- неклассифицированная бактериальная (J15);
- неклассифицированная не бактериальная (J16);
- пневмония при болезнях (J17);
- без уточнения возбудителя (J18).
Учитывая вышеперечисленные виды классификации (клиническая и по МКБ) врачи формулируют диагноз «внебольничная пневмония». Он включает также следующие характеристики воспаления легких:
- Клинико-морфологическая форма (долевая, очаговая);
- Рентгенологическая картина (нижнедолевая, сегментарная, тотальная);
- Течение (легкое, среднее, тяжелое);
- Наличие/отсутствие дыхательной недостаточности.
Пример диагноза: Внебольничная левосторонняя нижнедолевая пневмония легкой степени тяжести, ДН 0 (J17).

Симптомы воспаления или как заражаются дома
Внебольничная пневмония у детей протекает более остро. Так происходит в следствии несформированной иммунной системы. Симптомы воспаления легких являются показательными (классическими), поэтому студентам медицинских университетов врачи показывают пациентов с воспалением легких преимущественно детского возраста.
Основные симптомы воспаления легких:
- Кашель;
- Повышение температуры;
- Отделение мокроты;
- Болевые ощущения в груди;
- Слабость;
- Сильное потоотделение по ночам.
Следует понимать, что внебольничная полисегментарная пневмония проявляется более остро, чем очаговая, независимо от того у детей или взрослых она возникает. Данная форма требует незамедлительной терапии, так как быстро приводит к дыхательной недостаточности.
При обследовании пациентов с подозрением на воспаление легких, терапевт аускультативно (с помощью фонендоскопа) определяет следующие симптомы:
- Укорочение перкуторного звука;
- Бронхиальное дыхание;
- Голосовое дрожание и усиление бронхофонии;
- Мелкопузырчатые хрипы.
Вышеописанные признаки не являются показательными. Диагностика заболевания базируется на выявлении не всего перечня патологических синдромов. Достаточно найти у пациента 2-3 признака и отправить его на рентген органов грудной клетки.
Возбудители внебольничной пневмонии вызывают отличную клинику, поэтому для выявления очагов воспаления легочной ткани и оценки динамики лечения применяется рентгенография.
Дифференциальная диагностика проводится на начальных этапах болезни при подозрении на воспаление легочных альвеол. Сравнивают патологию со следующими болезнями:
- Туберкулезное поражение легких. Чтобы отличить его от бактериального воспаления необходимо сдать мазки мокроты на наличие микобактерии туберкулеза по Цилю-Нельсону;
- Злокачественные новообразования (аденома, лимфома, метастазы, первичный рак);
- Заболевания на фоне патологии иммунной системы (пневмонит, волчаночный нефрит, гранулематоз, облитерирующий бронхиолит, аллергический аспергиллез);
- Инфаркт легкого и тромбоэмболия легочной артерии;
- Прочие заболевания (очаговая пневмопатия, саркоидоз, аспирация, застойная сердечная недостаточность).

Дифференциальная диагностика должна учитывать также применение человеком лекарственных средств, наличие эозинофилии крови, глистные инвазии.
Следует понимать, что внебольничная левосторонняя нижнедолевая пневмония отличается по симптомам от правосторонней. Признаки заболевания отличаются у детей и взрослых.
Если на снимке прослеживается верхнедолевая пневмония, рентгенолог, скорее всего, отправит человека на консультацию к фтизиатру, так как такая локализация специфична для микобактерии.
Качественная диагностика строится на основе множества специфических признаков патологических изменений организма. Среди них важное значение имеет рентгенодиагностика легких. Она позволяет установить не только морфологические формы болезни (очаговая, сегментарная, полисегментарная), но также выявить наличие или отсутствие осложнений.
Лечение воспаления легких требует учета возбудителя болезни, а также его чувствительности к действию антибактериальных препаратов.
В идеале необходимо выявлять антибиотикочувствительность возбудителя у каждого конкретного пациента. Для этих целей делается бактериологический посев мокроты на питательные среды. После роста колоний микроорганизма рядом с ними располагаются плашки с несколькими антибиотиками. Там, где культура бактерий прекращает рост, отмечается ее чувствительность к препарату.
Тест на антибиотикочувствительность у детей является самым качественным способом успешной терапии заболевания. При лечении воспаления легких он применяется редко. Это происходит из-за того, что культура микроорганизмов растет на питательной среде около 2 недель. Без адекватной терапии на протяжении этого срока пациент погибнет от дыхательной недостаточности. Чтобы этого не произошло, на начальных этапах проводится эмпирическая антибактериальная терапия. В течение 2 недель она приводит к излечению болезни, поэтому рациональность теста на антибиотикочувствительность отпадает.
Воспаление легких у детей требует госпитализации независимо от формы болезни (очаговая, полисегментарная, правосторонняя, левосторонняя, нижнедолевая, верхнедолевая). У взрослых симптомы легкой степени заболевания лечатся амбулаторно. У детей из-за вероятности возможно быстрое развитие осложнений, поэтому их помещают в стационар при первых признаках воспаления легочной ткани.
Терапия в домашних условиях
Амбулаторное лечение воспаления легочной ткани включает следующие процедуры:
- Всех пациентов разделяют на 2 группы: до 55 лет без сопутствующей патологии и после данного возраста;
- Первой группе больных назначается комбинированная схема с применением амоксициллина (3 раза в сутки по 0,5 грамма) левофлоксацина (3 раза по 0,5 грамма), азитромицина (0,25 грамма 1 раз в сутки);
- Второй группе необходимо лечить сопутствующие заболевания. Из антибактериальных препаратов преимущественное значение имеют парентеральные средства: пенициллины (1,2 грамма 2 раза в сутки), амоксициллин (1,2 грамма 3 раза в сутки), цефуроксим (0,75 грамма 3 раза), азитромицин (1 раз по 0,25 грамма), левофлоксацин (0,5 грамма 1 раз)
Средняя продолжительность вышеперечисленного лечения составляет 10-14 дней. Сроки могут сдвигаться, если предварительная диагностика не выявила наличия осложнений или сопутствующих заболеваний, а на этапе лечения они усугубили клиническое течение заболевания.

Дополнительные симптомы способны ухудшить сроки лечения пневмонии у детей:
- Дыхательная недостаточность (более 20 дыхательных актов за минуту);
- Сильный лейкоцитоз крови (увеличение количества лейкоцитов);
- Слабая динамика лечения на рентгенограмме.
Уменьшает сроки излечения заболевания неустановленная этиология болезни, что осложняет правильный подбор лекарственных препаратов.
Стационарное лечение пневмонии у детей
У малых детей стационарное лечение назначается в зависимости от тяжести патологии. Для оценки состояния ребенка проводится следующая диагностика:
- Рентгенография органов грудной клетки в 2 проекциях (у детей после 10 лет). Рентгенологи предпочитают выполнять дошкольникам только один снимок легких (в прямой проекции) при отсутствии среднего и тяжелого течения;
- Микроскопия мокроты по Грамму;
- Определение антибиотикочувствительности микроорганизмов;
- Взятие крови на бактериологическое обследование.
Стационарная терапия у детей проводится преимущественно парентеральными антибактериальными средствами по следующей схеме:
- Пенициллины по 2 млн. единиц около 5 раза в сутки;
- Ампициллин – 1-2 грамма 4-6 раз;
- Цефтриаксон – 1-2 грамма 1 раз;
- При тяжелом течении врачи добавляют кларитромицин или фторхинолоны.
Сроки терапии воспаления легочной паренхимы у детей – 7-10 дней. При тяжелой форме заболевания они удлиняются до 14 дней. Если внебольничная левосторонняя нижнедолевая пневмония у ребенка спровоцирована атипичной инфекцией (хламидии, микоплазмы, легионеллы), сроки избавления от патологии могут увеличиваться до 21 дня.
Антибиотикотерапия, как у взрослых, так и у детей прекращается при наличии следующих симптомов:
- Стойкий субфебрилитет (температура до 38 градусов). Медикаментозная лихорадка;
- Остаточные изменения на рентгенограмме;
- Слабый кашель;
- Увеличение скорости оседания эритроцитов;
- Потливость и слабость.
Как проводится профилактические мероприятия
Профилактика воспалительных изменений в легких включает следующие мероприятия:
- Полноценное питание;
- Нормализация труда и отдыха;
- Закаливание;
- Санация очагов инфекции;
- Занятия физической культурой и спортом;
- Лечение простудных болезней;
- Вакцинация длительно и часто болеющих детей;
- Отказ от вредных привычек (алкоголь, курение, наркотики);
- Здоровый образ жизни.
Кому стоит делать вакцинацию
Делать вакцину от возбудителей пневмонии следует лицам после 55 лет, пожилым людям, с хроническими болезнями органов дыхания и сердца.
Правосторонняя нижнедолевая пневмония возникает часто у следующих групп людей:
- С вирусом иммунодефицита человека;
- Сахарным диабетом;
- Гемоглобинопатиями;
- Болезнями почек.
Если у детей и подростков от 10 месяцев до 18 лет возникают правосторонние или левосторонние воспалительные изменения в легких несколько раз в год, рационально введение вакцины. Она позволит адаптировать организм к распространенным возбудителям болезни.
Оптимально проводить вакцинацию перед эпидемией гриппа – в ноябре.
В заключении заметим, что даже очаговое воспаление альвеолярных ацинусов является опасным состоянием, приводящим к дыхательной недостаточности. Его своевременное обнаружение и лечение способно спасти жизнь.
Нельзя игнорировать симптомы заболеваний легких. При их появлении срочно обратитесь к врачу. Если он рекомендует рентгенографию, не следует от нее отказываться.
Качественная профилактика способна предотвратить необратимые изменения легочной ткани!
Внебольничная пневмония (синонимы: домашняя, амбулаторная) — острое инфекционное заболевание легких различной, преимущественно бактериальной этиологии, развившееся вне больницы или в первые 48-72 часа госпитализации, сопровождаемое симптомами поражения нижних дыхательных путей (лихорадка, одышка, кашель и физикальные данные), при наличии инфильтративных изменений на рентгенограмме. Терапия внебольничной пневмонии у детей является актуальным вопросом педиатрии. Остается достаточно высокой заболеваемость и смертность от этого заболевания. Серьезной проблемой является своевременная диагностика и адекватная терапия пневмонии в амбулаторных условиях, особенно у детей младшего возраста. За последние годы появились новые данные об этиологии пневмонии, что требует изменений подходов к этиотропной терапии заболевания.
Развитие пневмонии связано с проникновением микроорганизмов в респираторную систему. Возникает ли при этом воспалительная реакция в паренхиме легких, зависит от количества и вирулентности микроорганизмов, состояния защитных механизмов дыхательных путей и организма в целом. Патогенные микроорганизмы могут попасть в легкие несколькими путями: аспирация содержимого секрета носоглотки, вдыхание аэрозоля, содержащего микроорганизмы, и гематогенное распространение микроорганизма из внелегочного очага инфекции. Аспирация содержимого носоглотки — главный путь инфицирования легких и основной патогенетический механизм развития пневмонии. Микроорганизмы нередко колонизируют носоглотку, но нижние отделы дыхательных путей при этом остаются стерильными. Микроаспирация секрета носоглотки — физиологический феномен, наблюдающийся у многих здоровых лиц, преимущественно во время сна. Однако кашлевой рефлекс, мукоцилиарный клиренс, антибактериальная активность альвеолярных макрофагов и секреторных иммуноглобулинов обеспечивают элиминацию возбудителей из нижних отделов дыхательных путей. Именно при аспирации секрета из носоглотки в легкие обычно попадают Streptococcus pneumoniae, а также Haemophilus influenzae, грамотрицательные бактерии и анаэробы .
Этиология внебольничной пневмонии связана с микрофлорой, колонизующей верхние отделы дыхательных путей. Вид микроорганизма, вызвавшего заболевание, зависит от условий, в которых произошло инфицирование, возраста ребенка, предшествующей антибактериальной терапии, наличия фоновых заболеваний.
Внебольничные пневмонии у детей первых 6 месяцев жизни вариабельны и отличаются по клиническим проявлениям и этиологии. Фокальные (очаговые, сливные) пневмонии сопровождаются фебрильной лихорадкой и чаще всего развиваются у детей с привычной аспирацией пищи (с рефлюксом и/или дисфагией), а также как первая манифестация муковисцидоза и иммунных дефектов. Основные возбудители фокальной пневмонии в этом возрасте — энтеробактерии и стафилококки. Пневмонии с преимущественно диффузными изменениями в легких протекают при незначительно повышенной или нормальной температуре тела. Их возбудителем чаще всего является Chlamydia trachomatis, инфицирующая ребенка при родах .
Внебольничные пневмонии у детей старше 6 месяцев до пяти лет чаще всего вызывает S. pneumoniae (в 70-88% случаев), редко выявляют H. influenzae типа b (до 10%). Пневмонии, вызванные Mycoplasma pneumoniae, наблюдают у 15% больных, а вызванные Chlamydophila pneumoniae — у 3-7%. У детей старше пяти лет пневмококковые пневмонии составляют 35-40% всех случаев, а пневмонии, вызванные M. pneumoniae и C. pneumoniae, — в 23-44% и 15-30% соответственно . Вирусные респираторные инфекции и, прежде всего, эпидемический грипп, безусловно, рассматриваются как ведущий фактор риска пневмонии, поскольку они являются своеобразным «проводником» бактериальной инфекции.
Установлено, что независимо от тяжести больных в этиологии внебольничной пневмонии доминирует S. рneumoniaе, однако по мере нарастания тяжести увеличивается удельный вес S. aureus, Legionella рneumophilae, H. influenzae и энтеробактерий, а значение M. pneumoniaе и C. pneumoniaе уменьшается .
Решающим методом для своевременной постановки диагноза пневмонии является обзорная рентгенограмма грудной клетки, которая позволяет выявить объем поражения и наличие осложнений. Однако рентгенография грудной клетки малоинформативна в дифференциации бактериальной и небактериальной пневмонии. Также нет никаких рентгенологических признаков, патогномоничных для микоплазменной пневмонии.
Возможности микробиологической диагностики внебольничной пневмонии ограничены объективными причинами, поэтому практически не проводятся в амбулаторных условиях. Большой возрастной диапазон — от неонатального периода до подросткового возраста с особенностями каждого из них — также создает определенные объективные трудности этиологической диагностики. Для уточнения этиологии и определения тактики терапии внебольничной пневмонии у детей может быть полезно определение в крови уровня прокальцитонина (ПКТ). В ряде исследований было показано, что значение ПКТ более 2 нг/мл с высокой вероятностью свидетельствует в пользу типичной этиологии инфекции, прежде всего пневмококковой. При микоплазменной пневмонии значение ПКТ обычно не превышает 2 нг/мл. Показано, что уровень ПКТ коррелирует с тяжестью пневмонии, а адекватная терапия быстро приводит к снижению показателя . Имеются данные о том, что проведение антибактериальной терапии пневмонии под динамическим контролем уровня ПКТ позволяет сократить сроки применения антибиотиков .
Лечение пневмонии у детей до 6 месяцев проводится в условиях стационара. У детей в возрасте от 1 до 6 месяцев при внебольничной пневмонии обычно парентерально назначаются антибиотики широкого спектра действия: ингибиторозащищенные пенициллины или цефалоспорины II-III поколения.
В качестве средств для лечения внебольничной пневмонии у детей старше 6 месяцев, вызванной типичными возбудителями, рассматриваются пенициллины, цефалоспорины, макролиды и линкозамиды, а в тяжелых случаях также карбапенемы. Выбор препарата для эмпирической терапии проводится с учетом наиболее вероятного возбудителя и его чувствительности в регионе, возраста больного, наличия фоновых заболеваний, а также токсичности и переносимости антибиотиков для конкретного больного.
При выборе антибактериальной терапии у детей с внебольничной пневмонией могут возникать существенные проблемы, которые обусловлены феноменом приобретенной резистентности возбудителей к антибактериальным препаратам. Резистентность возбудителей внебольничной пневмонии наблюдается преимущественно у пациентов с хроническими заболеваниями, часто получающих антибиотики, и у детей, находящихся в закрытых коллективах (интернаты, дома ребенка).
По данным российского исследования антимикробной резистентности ПеГАС-III, проведенного в 2006-2009 гг. в нескольких десятках городов страны, высокую активность против S. pneumoniae сохраняют амоксициллин и амоксициллин/клавуланат — лишь 0,4% штаммов проявляют умеренную резистентность. Также пневмококки всегда сохраняют высокую чувствительность к эртапенему, ванкомицину и респираторным фторхинолонам. При этом первые два препарата не могут быть рекомендованы к широкому применению из-за наличия только парентеральной формы, а применение фторхинолонов в детской практике ограничено. Уровень резистентности (включая штаммы с умеренной резистентностью) к пенициллину составляет 11,2%, к цефалоспоринам III поколения от 1% (цефотаксим и цефтриаксон) до 6,8-12,9% (цефиксим и цефтибутен), макролидам 4,6-12%, клиндамицину 4,5%, тетрациклину 23,6%, хлорамфениколу 7,1%, ко-тримоксазолу 39%. По данным аналогичного исследования ПеГАС-II (2004-2005 гг.) H. influenzae всегда сохраняют высокую чувствительность к амоксициллину/клавуланату, цефотаксиму, имипинему и фторхинолонам. Уровень резистентности (включая штаммы с умеренной резистентностью) к ампициллину составляет 5,4%, тетрациклину 5%, хлорамфениколу 4,7%, ко-тримоксазолу 29,8% . Таким образом, в качестве оптимального выбора для эмпирической терапии внебольничной пневмонии у детей старше 6 месяцев, вызванной типичными возбудителями, прежде всего должны рассматриваться амоксициллин и ингибиторозащищенные аминопенициллины. Эти препараты рекомендуются в качестве первой линии этиотропной терапии пневмонии у детей и в ряде зарубежных руководств .
Амоксициллин — полусинтетический антибиотик-пенициллин из группы аминопенициллинов, обладающий бактерицидным действием за счет угнетения синтеза бактериальной стенки. Также, как и природные пенициллины, аминопенициллины обладают активностью в отношении грамположительных кокков (стафилококки, стрептококки, пневмококк, энтерококки) и палочек (листерии, возбудители дифтерии и сибирской язвы), грамотрицательных кокков (менингококк и гонококк), спирохет (трепонемы, лептоспиры, боррелии), спорообразующих (клостридии) и большинства неспорообразующих (исключая Bacteroides fragilis) анаэробных бактерий, актиномицетов. В отличие от природных пенициллинов, аминопенициллины обладают расширенным спектром действия за счет природной активности в отношении ряда грамотрицательных палочек: Haemophilus influenzae, Helicobacter pylori и некоторых представителей семейства Enterobacteriaceae — Escherichia coli, Proteus mirabilis, Salmonella spp. и видов отдельных Shigella .
Амоксициллин является производ-ным ампициллина с существенно лучшей фармакокинетикой: при пероральном использовании биодоступность препарата составляет более 90% и не зависит от приема пищи (у ампициллина биодоступность составляет 40% и снижается в два раза при одновременном приеме пищи), в результате чего амоксициллин создает более высокие и стабильные концентрации в крови. Важной особенностью амоксициллина является создание высокой концентрации препарата в бронхиальном секрете, которая в два раза превышает концентрацию в крови . Период полувыведения амоксициллина (при нормальной функции почек) составляет примерно 1,3 часа. От 17% до 20% амоксициллина связывается с белками плазмы крови и тканей. Около 10% амоксициллина подвергается биотрансформации в печени. Более половины препарата (50-78%) выводится с мочой в неизмененном виде .
Общепризнано, что ферментативная инактивация бета-лактамазами — наиболее частый и важный механизм резистентности бактерий к бета-лактамным антибиотикам. Аминопенициллины, как и природные пенициллины, подвержены гидролизу всеми известными бета-лактамазами. В последние годы во всем мире отмечается неуклонный рост резистентности к антибактериальным препаратам бактериальных возбудителей как нозокомиальных, так и внебольничных инфекций. В результате этого аминопенициллины утратили свое значение в лечении многих инфекций, в этиологической структуре которых преобладают бактерии с высоким уровнем вторичной резистентности, прежде всего за счет продукции бета-лактамазы . Так, на сегодняшний день аминопенициллины полностью утратили значение в лечении стафилококковых инфекций, так как подавляющее большинство (более 80%) штаммов S. aureus и других видов продуцируют бета-лактамазы. Также к аминопенициллинам приобрели резистентность большинство штаммов E. coli. В последние годы отмечается увеличение доли бета-лактамаз-продуцирующих штаммов H. influenzae .
Преодоление воздействия бета-лактамаз возможно двумя путями: использования устойчивых к ферментам антибиотиков и применение комбинации антибиотика с ингибиторами бета-лактамаз. По своей структуре ингибиторы бета-лактамаз (клавулановая кислота, сульбактам, тазобактам) также являются бета-лактамными соединениями, которые сами практически лишены антибактериальной активности, но способны необратимо связываться с ферментами бактерий, тем самым защищая антибиотики от гидролиза. При одновременном применении ингибиторы бета-лактамаз существенно расширяют спектр активности пенициллинов и цефалоспоринов как за счет восстановления активности антибиотика в отношении штаммов многих бактерий со вторичной резистентностью (обусловленной приобретенной продукцией бета-лактамаз), так и за счет появления активности в отношении некоторых бактерий с первичной резистентностью (обусловленной природной способностью этих бактерий к продукции бета-лактамаз) . Сочетание с клавуланатом, во-первых, восстанавливает активность амоксициллина в отношении первоначально чувствительных к аминопенициллинам бактерий: пенициллинрезистентных стафилококков (но не метициллинрезистентных), бета-лактамаз-продуцирующих штаммов грамотрицательных бактерий — H. influenzae, E. coli и других. Во-вторых, добавление клавуланата придает амоксициллину активность в отношении ряда микроорганизмов с природной резистентностью к аминопенициллинам — бактерий рода Klebsiella, Proteus vulgaris, B. fragilis и некоторых других .
При тяжелых формах внебольничной пневмонии или если ребенок неспособен принимать их орально (например, из-за рвоты) проводится ступенчатая терапия: антибактериальные препараты назначаются внутривенно, а по улучшению состояния рекомендуется переход на оральный прием антибиотика. Основная идея ступенчатой терапии заключается в уменьшении длительности парентеральной антибактериальной терапии, что обеспечивает значительное уменьшение стоимости лечения и сокращение срока пребывания пациента в стационаре при сохранении высокой клинической эффективности. Наиболее рациональным вариантом ступенчатой терапии является последовательное использование двух лекарственных форм одного и того же антибиотика, что обеспечивает преемственность лечения.
При пневмонии, вызванной атипичными возбудителями, сложностей с выбором антимикробной терапии не возникает, поскольку макролиды сохраняют высокую стабильную активность в отношении M. pneumoniaе, C. pneumoniaе и Legionella рneumophilae. Другие антибактериальные средства при пневмонии данной этиологии не применяются либо из-за отсутствия активности против данных возбудителей (все бета-лактамные антибиотики, аминогликозиды, линкозамиды), либо из-за возрастных ограничений (фторхинолоны).
Оценка эффекта от назначенного антибактериального лечения должна проводиться через 24-48 часов от начала терапии. Лечение пневмонии требует использования достаточных доз эффективного антибиотика в течение оптимального периода времени. В последние годы наблюдается тенденция к сокращению сроков использования антибиотиков, даже при тяжелом варианте течения внебольничной пневмонии. Длительность антибактериальной терапии должна определяться с учетом сопутствующих заболеваний, наличия или отсутствия бактериемии, тяжести и течения заболевания. В большинстве случаев продолжительность лечения при внебольничной пневмонии у детей колеблется в пределах от 7 до 14 дней.
При проведении антибактериальной терапии важным является рациональное сочетание антибиотиков с другими лекарственными средствами, применяемыми при внебольничной пневмонии. Достаточно часто у детей с пневмонией наблюдается малопродуктивный кашель, что требует назначения муколитической терапии. Установлено, что муколитик амброксол повышает концентрацию различных антибиотиков (амоксициллина, цефуроксима, эритромицина) в бронхиальном секрете . Также имеются свидетельства о том, что амброксол увеличивает проникновение амоксициллина в легочную ткань . В рандомизированном плацебо-контролируемом клиническом исследовании было установлено, что амброксол повышает клиническую эффективность антибиотиков у детей с инфекциями нижних дыхательных путей . Амброксол назначается перорально (в виде раствора, сиропа или таблеток) либо ингаляционно.
В ряде случаев внебольничная пневмония протекает с явлениями бронхиальной обструкции. Это свойственно для детей раннего возраста и детей с атопией, а также если пневмония вызвана атипичными возбудителями (M. pneumoniaе, C. pneumoniaе) или развилась на фоне вирусной инфекции. Такие ситуации требуют включения в комплексную терапию бронхолитиков. У детей использование дозирующих аэрозольных ингаляторов нередко затруднено в связи с недостатками ингаляционной техники, связанными с возрастными особенностями, тяжестью состояния, что оказывает влияние на дозу, попадающую в легкие, и, следовательно, ответную реакцию. Поэтому предпочтительно использовать небулайзерную терапию, которая легко выполнима, высокоэффективна и может применяться с первых месяцев жизни. Наиболее эффективным является использование комбинированного препарата, содержащего бета2-адреномиметик (фенотерол) и холинолитик (ипратропия бромид). Компоненты препарата имеют различные точки приложения и, соответственно, механизмы действия. Комбинация этих веществ потенцирует бронхолитическое действие и увеличивает его продолжительность. Взаимодополняющее действие таково, что для достижения желаемого эффекта требуется более низкая доза бета-адренергического компонента, что позволяет практически полностью избежать побочных эффектов.
Литература
- Goetz М. В., Rhew В. С., Torres А. Chapter 32 — Pyogenic Bacterial Pneumonia, Lung Abscess, and Empyema / Mason: Murray & Nadel’s Textbook of Respiratory Medicine, 4 th ed. 2005. Saunders, An Imprint of Elsevier.
- Таточенко В. К. Клинические рекомендации. Педиатрия (Пневмония у детей) / Под ред. А. А. Баранова. М.: ГЭОТАР-Медиа, 2005. 28 с.
- Community Acquired Pneumonia Guideline Team, Cincinnati Children’s Hospital Medical Center: Evidence-based care guideline for medical management of Community Acquired Pneumonia in children 60 days to 17 years of age. http://www.cincinnatichildrens.org/svc/alpha/h/health-policy/ev-based/pneumonia.htm. Guideline 14, pages 1-16, 2005.
- Mcintosh K. Community-Acquired pneumonia in children // N. Engl. J. Med. 2002, vol. 346, № 6, p. 429-437.
- Crawford S. E., Daum R. S. Bacterial pneumonia, lung abscess and empyema / Pediatric respiratory medicine ed. Taussig L. M., Landau L. I. Mosby, Inc. 2008, p. 501-553.
- Niederman M. S., Mandell L. A., Anzueto A. et al. Guidelines for the management of adults with community-acquired pneumonia. Diagnosis, assessment of severity, antimicrobial therapy, and prevention // Am. J. Respir. Crit. Care Med. 2001, vol. 163, p. 1730-1754.
- Don M., Canciani M., Korppi M. Community-acquired pneumonia in children: what’s old What’s new // Acta Paediatr. 2010, vol. 99, № 11, p. 1602-1608.
- Moulin F., Raymond J., Lorrot M. Procalcitonin in children admitted to hospital with community acquired pneumonia // Arch. Dis. Child. 2001, vol. 84, № 4, p. 332-336.
- Hatzistilianou M., Hitoglou S., Gougoustamou D. et al. Serum procalcitonin, adenosine deaminase and its isoenzymes in the aetiological diagnosis of pneumonia in children // Int. J. Immunopathol. Pharmacol. 2002, vol. 15, № 2, p. 119-127.
- Garcia-Zarza Martinez E., Ramos Amador J. T., Rubio Gribble B. et al. Utility of serum procalcitonin as a diagnostic guide in children with community-acquired pneumonia // An. Pediatr. (Barc). 2004, vol. 60, № 3, p. 279-281.
- Schuetz P., Christ-Crain M., Thomann R. et al. ProHOSP Study Group. Effect of procalcitonin-based guidelines vs standard guidelines on antibiotic use in lower respiratory tract infections: the ProHOSP randomized controlled trial //JAMA. 2009, vol. 302, № 10, p. 1059-1066.
- Чучалин А. Г., Синопальников А. И., Козлов Р. С. и др. Внебольничная пневмония у взрослых: практические рекомендации по диагностике, лечению и профилактике. М., 2010. 106 с.
- McCracken G. H. Jr. Diagnosis and management of pneumonia in children // Pediatr. Infect. Dis. J. 2000, vol. 19, № 9, p. 924-928.
- Информация о лекарственных средствах для специалистов здравоохранения. Выпуск 3: Противомикробные и противовирусные лекарственные средства. М., 1998. 456 с.
- Козлов С. Н., Страчунский Л. С. Пенициллины. Часть I. Природные и полусинтетические пенициллины // Клиническая антимикробная химиотерапия. 2000, том 2, № 1, с. 32-38.
- Рациональная антимикробная фармакотерапия. Руководство для практикующих врачей / Под ред. Яковлева В. П., Яковлева С. В. М.: «Литтерра», 2003. 1008 с.
- Сидоренко С. В. Резистентность микроорганизмов и антибактериальная терапия // Русский медицинский журнал. 1998, том 6, № 11, с. 717-725.
- Практическое руководство по антиинфекционной химиотерапии / Под ред. Л. С. Страчунского, Ю. Б. Белоусова, С. Н. Козлова. Смоленск: МАКМАХ, 2007. 464 с.
- Козлов С. Н., Страчунский Л. С. Пенициллины. Часть II. Ингибиторозащищенные и комбинированные пенициллины //Клиническая антимикробная химиотерапия. 2000, том 2, № 2, с. 67-70.
- Fraschini F., Scaglione F., Scarpazza G. et all. Effect of mucolytic agent on the bioavailability of antibiotics in patients with chronic respiratory diseases // Cur. Ther. Res. 1988, vol. 13, p. 734-742.
- Spatola J., Poderoso J. J., Wiemeyer J. C. et all. Influence of ambroxol on lung tissue penetration of amoxicillin // Arzneimittelforschung. 1987, vol. 37, № 8, p. 965-966.
- Principi N., Zavattini G., Daniotti S. Possibility of interaction among antibiotics and mucolytics in children // Int. J. Clin. Pharmacol. Res. 1986. Vol. 6, № 5, p. 369-372.
И. К. Волков,
Н. А. Геппе,
доктор медицинских наук, профессор
А. Б. Малахов
, доктор медицинских наук, профессор
И. А. Дронов
, кандидат медицинских наук
Ф. И. Кирдаков
, кандидат медицинских наук, доцент
Первый МГМУ им. И. М. Сеченова, Москва
»» 10 / 2002 В. К. Таточенко, доктор медицинских наук, профессор, НЦЗД РАМН, Москва
Как классифицируется пневмония?
Каков спектр возбудителей острой пневмонии у детей в зависимости от возраста?
Как правильно выбрать стартовый антибиотик?
Согласно принятой в России классификации, пневмония у детей определяется как острое инфекционное заболевание легочной паренхимы, диагностируемое по синдрому дыхательных расстройств и/или физикальным данным при наличии очаговых или инфильтративных изменений на рентгенограмме. Наличие этих рентгенологических признаков («золотой стандарт», по мнению ВОЗ) с высокой долей вероятности свидетельствует о бактериальной этиологии процесса и позволяет исключить из круга заболеваний, определяемых как пневмония, большинство поражений нижних дыхательных путей (бронхиты, в том числе обструктивные), вызываемых респираторными вирусами и не нуждающихся в антибактериальном лечении .
Подбор антибиотиков для лечения пневмоний оптимален при расшифровке ее этиологии; однако экспресс-методы оказываются не всегда надежны и доступны. Приемлемой альтернативой является определение наиболее вероятного возбудителя - с учетом очевидных симптомов, а также возраста больного, времени и места развития заболевания. Приводимые ниже сведения, касающиеся спектра бактериальных возбудителей пневмонии, основаны на обобщенных данных, полученных автором и его сотрудниками в ходе лечения более чем 5000 детей с пневмонией (1980–2001 гг.), а также почерпнутых из материалов зарубежных авторов. Эти данные вполне сопоставимы, хотя и были получены разными методами: с помощью выявления возбудителя или его антигена в плевральном экссудате , определения возбудителя в пунктатах легкого , а также антител к хламидиям, микоплазме и пневмококковых иммунных комплексов . Что касается данных ряда иностранных авторов относительно преобладания вирусных пневмоний, то они основаны на материалах исследований больных, у которых в качестве критериев пневмонии рассматривались только мелкопузырчатые хрипы при отсутствии инфильтративных или очаговых изменений .
Показатели заболеваемости детей пневмонией: в России (при должных рентгенологических критериях) эта цифра колеблется в пределах 4 - 12 на 1000 детей в возрасте от 1 месяца до 15 лет ; зарубежные источники приводят те же данные относительно заболеваемости «рентгеноположительными пневмониями» (4,3 на 1000 детей ), но при более широких критериях определения пневмоний уровень заболеваемости оказывается на порядок выше .
В последние годы российские ученые неоднократно обсуждали эту проблему с учетом принципов доказательной медицины. Были одобрены поправки к Классификации неспецифических болезней органов дыхания у детей , сформулированы рекомендации по противомикробной терапии острых внебольничных пневмоний у детей и принят консенсус в рамках программы «Острые респираторные заболевания у детей» Союза педиатров России .
Согласно принятой классификации, пневмонии делятся на вне- и внутрибольничные, развившиеся у лиц с иммунодефицитными состояниями, и пневмонии у больных на ИВЛ (ранние - первые 72 ч. и поздние). Внебольничные пневмонии возникают у ребенка в обычных условиях, внутрибольничные - через 72 ч пребывания в стационаре или в течение 72 ч после выписки оттуда. Выделяют также пневмонии новорожденных (в том числе внутриутробные, развившиеся в первые 72 ч жизни ребенка), однако в данной статье этого вопроса мы касаться не будем.
Практически важно различать «типичные» формы с четким, гомогенного вида, очагом или инфильтратом на рентгенограмме и «атипичные» - с негомогенными, не имеющими четких границ изменениями. Тяжесть пневмонии обусловливается легочно-сердечной недостаточностью, токсикозом и наличием осложнений (плеврит, легочная деструкция, инфекционно-токсический шок). При адекватном лечении большинство неосложненных пневмоний рассасываются за 2–4 недели, осложненные - за 1–2 месяца; затяжное течение диагностируется при отсутствии обратной динамики в сроки от 1,5 до 6 месяцев.
Диагностика. Классические аускультативные и перкуторные признаки пневмонии, описываемые в учебниках, выявляются всего у 40 - 60% больных, лихорадка, одышка, кашель, хрипы в легких часто регистрируются и при других респираторных заболеваниях. Признаки (в дополнение к классическим), позволяющие заподозрить наличие пневмонии, имеют специфичность и чувствительность порядка 95%:
- температура выше 38,0°C более 3 дней;
- одышка в отсутствие признаков бронхиальной обструкции (>60/мин у детей до 2 месяцев, >50 в возрасте 2 - 12 месяцев и >40 у детей 1 - 5 лет);
- асимметрия влажных хрипов.
Этиология. Поскольку большинство пневмоний у детей вызывается возбудителями, обычно вегетирующими в дыхательных путях, обнаружение этих возбудителей в мокроте не говорит об их этиологической роли. Более надежны полуколичественные методы посева мокроты, а также методы, позволяющие обнаружить возбудителя или его антиген во внутренних средах организма, однако некоторые из этих методов (ПЦР) столь чувствительны, что выявляют обычную флору дыхательных путей. Выявление любым методом вирусов, микоплазм, хламидий, грибков, пневмоцист при отсутствии клинической картины соответствующей пневмонии не является доказательством их этиологической роли, как, впрочем, и наличия самой пневмонии. Обнаружение IgM-антител к хламидиям и микоплазме имеет диагностическое значение, однако в течение первой недели с момента начала вызванной микоплазмой пневмонии они часто отсутствуют .
На практике предположительный этиологический диагноз ставится с учетом вероятности наличия того или иного возбудителя при данной форме пневмонии в данной возрастной группе (см. табл. 1, табл. 2).
Таблица 1.
Выбор стартового препарата при внебольничной пневмонии
Таблица 2.
Антибиотики при внутрибольничной пневмонии
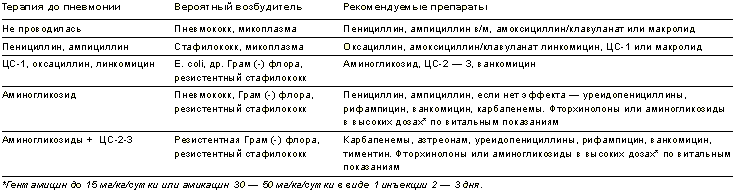
Внебольничные пневмонии. В возрасте 1–6 месяцев часто наблюдаются атипичные формы (20% случаев и более), вызываемые Chlamidia trachomatis (следствие перинатальной инфекции), и достаточно редко (у недоношенных) - Pneumocystis carinii. Более чем у половины больных типичные пневмонии связаны с аспирацией пищи, муковисцидозом, первичным иммунодефицитом; их возбудители - грамотрицательная кишечная флора, стафилококки. Пневмонии, вызванные пневмококками и Haemophilus influenzae типа b, встречаются у 10% детей; обычно это дети, заболевшие в результате контакта с больным ОРЗ старшим сибсом или взрослым членом семьи.
У детей 6 месяцев - 6 лет наиболее частым (более 50%) возбудителем пневмонии является пневмококк, им обусловлены 90% осложненных пневмоний. H. influenzae типа b обусловливает до 10% осложненных форм. Стафилококк выявляется редко. Бескапсульные H. influenzae обнаруживаются в пунктатах легких достаточно часто, обычно в сочетании с пневмококком , однако их роль до конца не ясна. Атипичные пневмонии, вызванные M. pneumoniae, наблюдаются в этой возрастной группе не более чем у 10–15% больных, Chl. pneumoniae - еще реже .
В возрасте 7–15 лет основным бактериальным возбудителем типичных пневмоний является пневмококк (35–40%), редко - пиогенный стрептококк, доля атипичных пневмоний превышает 50% - их вызывают M. pneumoniae (20–60%) и Chl. pneumoniae (6–24%).
Вирусная инфекция предшествует бактериальной пневмонии примерно в половине случаев и тем чаще, чем моложе ребенок. Пневмонии только вирусной этиологии с небольшим легочным инфильтратом встречаются в 8 - 20% случаев, но у таких больных бактериальная суперинфекция наблюдается достаточно часто . Пневмонии у детей, вызванные Legionella pneumophila, в России встречаются, по-видимому, редко, поскольку кондиционирование воздуха в нашей стране широко не распространено.
Внутрибольничные пневмонии отличаются как спектром возбудителей, так и их резистентностью к антибиотикам. В этиологии этих заболеваний определенную роль играет либо больничная флора (стафилококки, кишечная палочка, Klebsiella pneumoniae, Proteus sp., Cytrobacter, при манипуляциях - Pseudomonas aeruginosa, Serratia sp., анаэробы), либо аутофлора больного (см. табл. 2). В большинстве случаев эти пневмонии развиваются как осложнение ОРВИ.
Пневмонии, развившиеся в первые 72 часа ИВЛ у вновь поступивших больных, обычно обусловлены аутофлорой - пневмококком, H. influenzae, M. pneumoniae, начиная с 4-х суток ИВЛ их сменяют S. aureus, P. aeruginosa, Acinetobacter, K. pneumoniae, Serratia. Если ИВЛ начали проводить после 3 - 5-го дня госпитализации, более вероятный возбудитель - внутрибольничная флора.
Пневмонии у больных с иммунодефицитами, в том числе находящихся на иммуносупрессии, вызываются как обычной, так и оппортунистической микрофлорой (P. carinii, грибы Candida). У инфицированных ВИЧ и больных СПИДом детей, а также при длительной глюкокортикостероидной терапии (> 2 мг/кг/сутки или >20 мг/сутки более 14 дней) нередки пневмонии, вызванные P. carinii, цитомегаловирусом, М. avium-intercellulare и грибами.
Чувствительность возбудителей к антибиотикам зависит как от их генетических свойств, так и от предшествующего контакта с антибиотиками. Во многих странах 20–60% пневмококков приобрели устойчивость к пенициллинам, многим цефалоспоринам и макролидам, а H. influenzae - к ампициллину. В России циркулируют 95% штаммов пневмококка, чувствительных к пенициллинам, цефалоспоринам, макролидам, но устойчивых к котримоксазолу, гентамицину и другим аминогликозидам . Стафилококки (внебольничные штаммы) сохраняют чувствительность к оксациллину, защищенным пенициллинам (аугментину), линкомицину, цефазолину, макролидам, рифампицину. и аминогликозидам.
H. influenzae в России чувствительны к амоксициллину, защищенным пенициллинам (аугментину), азитромицину, цефалоспоринам II - III поколений, аминогликозидам, левомицетину, доксициклину и рифампицину. Однако этот возбудитель как в России, так и за рубежом, утратил чувствительность к эритромицину; к «новым» макролидам (рокситромицину, спирамицину, джосамицину, мидекамицину) чувствительны лишь единичные штаммы. Напротив, Moraxella catarrhalis чувствительны к «новым» макролидам, а также к аугментину, цефтриаксону, аминогликозидам. Микоплазмы и хламидии чувствительны к макролидам и доксициклину.
Выбор стартового антибактериального препарата. Отечественные рекомендации, построенные с учетом как возраста ребенка, так и формы пневмонии (табл. 1, табл. 2), незначительно отличаются от зарубежных - в них учтены отличия, касающиеся чувствительности флоры. При их использовании быстрый (24–36 ч) эффект от лечения наступает в 85– 90% случаев, при неэффективности стартового препарата переходят на альтернативные. Если нет уверенности в отношении этиологии, можно использовать препарат или комбинацию двух препаратов с более широким спектром.
При неосложненных типичных пневмониях используют оральные препараты - амоксициллин, амоксициллин/клавуланат (аугментин), цефуроксим-аксетил (зиннат), действующие как на пневмококки, так и на гемофильную палочку. Феноксиметилпенициллин-бензатин (сироп оспен) и цефалоспорины I поколения подавляют только кокковую флору, поэтому их лучше применять у более старших детей.
При атипичных пневмониях препаратами выбора служат макролиды и азитромицин. Поскольку они действуют и на кокковую флору, эти средства можно использовать у лиц с аллергией на b-лактамы, однако их широкое применение нежелательно из-за стимуляции ими лекарственной устойчивости флоры.
При осложненной пневмонии лечение начинают с парентеральных препаратов, заменяя их на оральные при наступлении эффекта (ступенчатый метод).
Опыт показывает, что более 85% всех внебольничных пневмоний у детей можно излечить без единой инъекции антибиотика; в среднем за время лечения ребенок, больной пневмонией, получает менее 4 инъекций .
Дозы антибактериальных препаратов, используемые для лечения пневмонии, обычно подбираются в соответствии с рекомендациями производителей. С учетом возможности повышения устойчивости пневмококка оправданно назначение пенициллинов - как обычных, так и защищенных - в дозах порядка 100 мг/кг/сутки, при которых их уровень в тканях в несколько раз превысит МПК даже резистентных штаммов.
Оценка эффективности лечения проводится через 24, 36 и 48 ч лечения. Полный эффект регистрируется при падении температуры ниже 38,0°С (без жаропонижающих) и улучшении общего состояния, появлении аппетита; рентгенологическая картина при этом может улучшиться или остаться прежней. Это указывает на чувствительность возбудителя к препарату, следовательно, лечение этим лекарственным средством следует продолжать. Частичный эффект регистрируется при улучшении общего состояния и аппетита, а также отсутствии отрицательной динамики в очаге, но при сохранении фебрильной температуры; такая картина наблюдается при наличии гнойного очага (деструкция) или иммунопатологического процесса (метапневмонический плеврит). При этом антибиотик не меняют, полный эффект наступает позже - при опорожнении гнойника или назначении противовоспалительных средств. Если у больного сохраняется фебрильная температура, нарастает инфильтрация в легких и/или общие расстройства, принято считать, что эффект отсутствует; в этих случаях требуется немедленная смена антибиотика.
Длительность лечения нетяжелых пневмоний - 5 - 7 дней, осложненных форм - 10 - 14 дней (2 - 3 дня после падения температуры). При внутрибольничных пневмониях замена препарата проводится по бактериологическим данным или эмпирически уже через 24 - 36 ч - при первых признаках неэффективности. У детей старше 12 лет и в крайне тяжелых случаях у пациентов более младшего возраста при резистентности энтеробациллярной, синегнойной и атипичной флоры используют фторхинолоны. При анаэробных процессах используют метронидазол, при процессах грибковой этиологии - флуконазол, кетоконазол.
Другие виды терапии. В остром периоде дети практически не едят; восстановление аппетита - первый признак улучшения при тяжелых процессах с длительной лихорадкой. Витамины вводят детям, неправильно питавшимся до болезни, другие средства назначают при наличии соответствующих показаний. При правильном выборе антибактериального препарата быстрое улучшение состояния больного позволяет отказаться от применения других средств.
Важно соблюдение питьевого режима (1 л/сутки и более), при этом используют чай, соки, отвары или регидратационные растворы, разбавленные наполовину. Особенностью лечения тяжелых форм заболевания является ограничение внутривенного введения жидкости, поскольку пневмония сопровождается массивным выбросом антидиуретического гормона, что обусловливает олигурию. Снижение ОЦК (на 20–30%) также представляет собой компенсаторный механизм, не требующий немедленной коррекции. При необходимости внутривенно вводится не более 1/6 расчетной суточной потребности жидкости, то есть не более 15–20 мл/кг/сутки.
Имеющиеся в литературе рекомендации относительно «общеукрепляющего» лечения, как правило, не основаны на результатах строгих терапевтических испытаний. Применение при пневмонии средств так называемой патогенетической терапии - от витаминов до иммуномодуляторов, а также «дезинтоксикационных», «стимулирующих» и других аналогичных препаратов, в том числе вливания плазмы, крови, g-глобулина, гемодеза, не только не улучшает исход пневмонии, но часто являются причиной осложнений и суперинфекции, к тому же существенно повышая стоимость лечения. Такие средства следует применять по строгим показаниям; например, белковые препараты вводятся при гипопротеинемии, кровь - при резком падении гемоглобина (50 г/л, железо и витамины - при сохранении анемии и астенизации ребенка в период реконвалесценции. Физиотерапевтические процедуры на грудную клетку (ионофорез, СВЧ и т. д.), в том числе в период репарации, неэффективны.
Литература
- Таточенко В. К. (ред). Острые пневмонии у детей. Чебоксары, 1994, 323 с.
- Таточенко В. К., Катосова Л. К., Федоров А. М. Этиологический спектр пневмоний у детей // Пульмонология. 1997. 2: 29-35.
- Acute respiratory infections in children: Case management in small hospitals in developing countries. A manual for doctors and other senior health workers. WHO/ARI/90.5. World Health Organization. Geneva.
- Heiskanen-Kosma, Korppi M., Jokinen C., et al. Ethiology of childhood pneumonia: serologic results of a prospective, population-based study // Pediatr. Infect. Dis. J. 1998. 17: 986-991.
- Pechere J. C. (ed.). Community-acquired pneumonia in children: International Forum Series. Cambridge Medical Publication. 1995. 154 р.
- Gendrel D. Pneumonies communautaires de l"enfant: etiologie et traitement // Arch. Pediatr. 2002 ; 9 (3): 278 - 288.
- Hendricson K. J. Viral pneumonia in children: Seminar in Pediatric infectious Diseases. 1998. 9: 217 - 233.
- Wildin S. R., Chonmaitree T., Swischuk L. E. Roentgenographic features of common pediatric viral respiratory tract infections // Am. J. Dis. Child. 1988. 142: 43-46.
- Black S., Shinefield H. R., Ray P. et al. Efficacy of heptavalent conjugate pneumococcal vaccine in 37 000 infants and children: impact on pneumonia: otitis media and an update of the disease results in Northern California//39th Interscience Conference, Sept. 26-29, 1999, Washington D.C. Aqmerican Society for Microbiology, 1999: 379 (# 1398).
- Классификация клинических форм бронхолегочных заболеваний у детей // Вестник перинатол. и педиатрии. 1996. 41, 6: 52 - 55.
- Таточенко В. К., Середа Е. В., Федоров А. М. и др. Антибактериальная терапия пневмонии у детей // Consilium medicum, 2001. Прил.: 4 - 9.
- Союз педиатров России, Международный фонд охраны здоровья матери и ребенка. Научно-практическая программа "Острые респираторные заболевания у детей. Лечение и профилактика". М., 2002.
- Страчунский Л. С., Кречикова О. И., Решедько Г. К. и др. Чувствительность к антибиотикам пневмококков, выделенных от здоровых детей из организованных коллективов // Клин. микробиология и антимикробная терапия. 1999. 1(1): 31 - 39.
- Таточенко В. К., Федоров А. М., Хайрулин Б. Е. Об использовании оральных антибактериальных средств в лечении острой пневмонии у детей //Педиатрия. 1992. 4 - 6: 38 - 42.
- Страчунский Л. С., Белоусов Ю. Б., Козлов С. Н. (ред). Антибактериальная терапия. М., 2000.
Пневмония у детей - острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, - респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет - 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
По этиологии острые пневмонии подразделяют на:
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
Различают семь форм бактериальной пневмонии:
- пневмококковая;
- фриднендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
Из вирусных пневмоний чаще всего встречаются:
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-сонтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
Для возникновения пневмонии у ребенка, кроме бактериальных или вирусных агентов, необходим определенный комплекс факторов:
- попадание слизи в легкие из верхних дыхательных путей - аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
Характерными являются следующие симптомы:
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации - бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
Сегментарная пневмония
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда - в животе, кашель - редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Крупозная пневмония
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем - с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии - стадии прилива, - определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто - на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день - усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии - стадии разрешения, - снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. Более подробно про хрипы читайте здесь. На рентгенограммах также определяется стадийность процесса: в первой стадии - усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно - тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика пневмонии
Диагностика проводится на основании клинико-рентгенлогических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически - очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
Лечение пневмонии у детей
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни - при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем - с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов - спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокорригирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды - строфантин, а также сульфакамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
Отхаркивающие средства:
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем - два раза в месяц; с шести до двенадцати месяцев - раз в десять дней в течение первого месяца, затем - раз в месяц. После одного года до трех лет - раз в первый месяц, затем - раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста - через месяц после выписки из стационара, затем - раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеанат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
- активность воспалительного процесса в бронхо-легочной системе;
- признаки астматического состояния;
- наличие «легочного сердца».
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.