डिफ्यूज़ टॉक्सिक गोइटर एक ऑटो-आक्रामक बीमारी है, जो थायराइड हार्मोनल पदार्थों के उत्पादन में वृद्धि और कोशिकाओं के तेजी से गुणा के परिणामस्वरूप ग्रंथि के आकार में वृद्धि है। एक अन्य तरीके से, इस बीमारी को हाइपरथायरायडिज्म या ग्रेव्स, ग्रेव्स, पेरी, फ्लेयानी की बीमारी कहा जाता है। सबसे अधिक बार, इस विकृति का निदान एक महिला में किया जाता है।
एटियलजि और रोगजनन
हाइपरथायरायडिज्म के विकास में, आनुवंशिक प्रवृत्ति एक प्रमुख भूमिका निभाती है। बीमारी अक्सर एक पीढ़ी के माध्यम से प्रेषित होती है। निम्नलिखित कारक विकृति विज्ञान की शुरुआत को भड़काते हैं:
- तनावपूर्ण स्थितियां;
- एक वायरल प्रकृति के पुराने संक्रमण;
- लगातार गले में खराश;
- अंतःस्रावी तंत्र के अन्य रोग - हाइपोपैरैथायराइडिज्म, एडिसन रोग, मधुमेह मेलेटस।
आनुवंशिकता की पुष्टि इस तथ्य से होती है कि रोगी के आधे रिश्तेदारों के रक्त में एंटीथायरॉइड एंटीबॉडी हैं, और 15% में इस विकृति की पहचान और पुष्टि की गई है। यह महत्वपूर्ण है कि रोग स्वयं आनुवंशिक रूप से संचरित न हो, लेकिन इसका केवल एक ही कारण है। इस प्रकार, फैलाने वाले विषाक्त गण्डमाला के रोगजनन में अग्रणी भूमिका आनुवांशिक प्रवृत्ति, साथ ही उत्तेजक कारकों को सौंपी जाती है, जिसके कारण जीन में जानकारी विकसित होती है। प्रतिरक्षा प्रणाली की खराबी के कारण, टी-लिम्फोसाइट्स में एक उत्परिवर्तन होता है, और वे, ग्रंथि के ऊतक पर अभिनय करते हैं, इसके एंटीजन को विदेशी मानते हैं। इसके अलावा, हत्यारा टी कोशिकाएं स्वतंत्र रूप से अंग को नुकसान पहुंचाने में सक्षम हैं, थायरॉयड ग्रंथि पर एक विषाक्त प्रभाव डालती हैं। ग्रंथियों के ऊतकों पर एक अप्रत्यक्ष प्रभाव टी-लिम्फोसाइटों द्वारा बी-कोशिकाओं के माध्यम से प्रकट हो सकता है जो एंटीथायरॉइड एंटीबॉडी का संश्लेषण करते हैं। उत्तरार्द्ध थायरॉयड-उत्तेजक हार्मोन रिसेप्टर्स को थायरोसाइट्स, यानी थायरॉयड ग्रंथि की कोशिकाओं के बंधन के परिणामस्वरूप अंग को उत्तेजित करता है। फैलने वाले विषाक्त गण्डमाला के विकास के साथ, प्रतिरक्षा प्रतिक्रिया (टी-लिम्फोसाइट्स) के केंद्रीय नियामकों का कार्य बिगड़ा हुआ है।
विभिन्न वर्गीकरण
डॉक्टर रोगी के तालु और दृश्य परीक्षा का उपयोग करके थायरॉयड ग्रंथि का आकार निर्धारित करता है। डब्ल्यूएचओ वर्गीकरण के अनुसार, 1994 के बाद से, निम्न डिग्री को प्रतिष्ठित किया गया है:
- 0 - गण्डमाला नेत्रहीन दिखाई नहीं देता है, और इसे पालना असंभव है;
- 1 - गण्डमाला पपड़ीदार है, लेकिन नेत्रहीन, जब गर्दन अपनी प्राकृतिक स्थिति में होती है, तो यह दिखाई नहीं देता है;
- 2 - नेत्रहीन और पैल्पेशन गोइटर का आसानी से पता लगाया जा सकता है।
एक अन्य वर्गीकरण के अनुसार (निकोलेव के अनुसार), फैलाने वाले विषैले गोइटर की निम्न डिग्री प्रतिष्ठित हैं:
- ० - ग्रंथि द्वारा निर्धारित नहीं किया जा सकता है
- मैं - पैल्पेशन थायरॉयड ग्रंथि के इस्थमस को निर्धारित कर सकता है, यह नेत्रहीन दिखाई देता है;
- द्वितीय - पार्श्व पालियों को तालु द्वारा पाया जा सकता है; निगलने के दौरान, गण्डमाला को देखना आसान है;
- III - एक मोटी गर्दन नेत्रहीन दिखाई देती है;
- IV - ग्रंथि बढ़े हुए हैं, जिसके परिणामस्वरूप गर्दन के आकार की विकृति ध्यान देने योग्य है;
- वी - थायरॉयड ग्रंथि विशेष रूप से बड़े आकार तक पहुंचता है।

इसके अलावा, रोग की गंभीरता के अनुसार कई डिग्री प्रतिष्ठित की जा सकती हैं:
- हलका। विकृति के लक्षण तंत्रिका उत्तेजना, अनुपस्थित-दिमाग, अनिद्रा, अशांति से बढ़ जाते हैं। कम दक्षता काफी अक्सर देखी जाती है। सबसे पहले, हृदय प्रणाली ग्रस्त है। प्रति मिनट दिल की धड़कन की संख्या बढ़कर एक सौ हो जाती है। व्यक्ति का वजन कम होने लगता है।
- औसत। फैलने वाले विषाक्त गण्डमाला के लक्षण, एक हल्के डिग्री के साथ वर्णित हैं, उत्तेजित हैं। मौजूदा विकारों में ट्रेमर्स जोड़े जाते हैं। एक उत्कृष्ट भूख के बावजूद वजन कम जारी है। व्यक्ति को गंभीर पसीना, कमजोरी का अनुभव होता है। मल परेशान है, पेट में दर्द दिखाई देता है, जिसमें स्पष्ट स्थानीयकरण नहीं होता है।
- भारी। महत्वपूर्ण प्रणालियों और अंगों का काम विफल हो रहा है। साइकोसेस संभव हैं। रोगी के शरीर में पूरी तरह से कमी होती है।
एक अन्य वर्गीकरण को जाना जाता है, जिसके अनुसार रोग के पाठ्यक्रम को प्रतिष्ठित किया जाता है:
- सबक्लिनिकल - लक्षण मिट जाते हैं, निदान हार्मोनल पदार्थों के लिए रक्त परीक्षण के परिणामों के आधार पर किया जाता है।
- प्रकट - एक स्पष्ट क्लिनिक है। रक्त में थायराइड उत्तेजक हार्मोन निर्धारित नहीं होता है, थायराइड हार्मोनल पदार्थों की एकाग्रता को कम करके आंका जाता है।
- जटिल - मानसिक विकार शामिल होते हैं। हृदय और अन्य महत्वपूर्ण प्रणालियों का काम बाधित है। व्यक्ति को एक महत्वपूर्ण कम वजन का निदान किया जाता है।
प्रयोगशाला निदान के तरीके
"डिफ्यूज़-टॉक्सिक गोइटर" के निदान के लिए प्रयोगशाला और वाद्य विधियों का उपयोग करें। नि: शुल्क टी 3 (ट्राईआयोडोथायरोनिन) और टी 4 (थायरोक्सिन), साथ ही टीएसएच (थायरोट्रोपिन) निर्धारित करने के लिए एक रक्त परीक्षण मुख्य परीक्षण है। पहले दो हार्मोन की उच्च एकाग्रता और बाद की कम दर इस विकृति की विशेषता है। इसके अलावा, थायरोग्लोबुलिन और थायरॉयड पेरोक्सीडेस के एंटीबॉडी के परीक्षण निर्धारित हैं। अतिरिक्त अनुसंधान विधियों के रूप में, वे बाहर ले जाते हैं:
- थायरायड ग्रंथि की स्किंटिग्राफी, या रेडियोआइसोटोप परीक्षा, जिसमें कार्यों, साथ ही इसकी संरचना का अध्ययन किया जाता है।
- अल्ट्रासाउंड, जिसकी सहायता से वे अंग की संरचना के बारे में जानकारी प्राप्त करते हैं।
- एमआरआई नेत्रशोथ का निदान करने के लिए निर्धारित है, जो इस स्थिति में मौजूद है।

इसके अलावा, जब फैलने वाले विषैले गण्डमाला का निदान (ICD-10 इसे कोड E05.0 बताता है), गुर्दे, यकृत और अन्य अंगों के कार्य निर्धारित होते हैं, जो पर्याप्त चिकित्सा की नियुक्ति के लिए आवश्यक हैं।
कारण और बीमारी के संकेत
गर्भावस्था, स्तनपान, मासिक धर्म या रजोनिवृत्ति के दौरान हार्मोनल असंतुलन रोग के विकास में योगदान देता है। मुख्य कारणों में उत्तेजक हैं:
- मस्तिष्क की चोट;
- मानसिक विकार;
- आनुवंशिक प्रवृतियां;
- बुरी पारिस्थितिकी;
- शरीर की स्व-प्रतिरक्षित प्रतिक्रिया;
- प्रतिकूल निवास;
- एक वायरल प्रकृति के संक्रमण।

फैलने वाले विषैले गोइटर का मुख्य कारण प्रतिरक्षा प्रणाली का उल्लंघन माना जाता है। पैथोलॉजी या क्लासिक नैदानिक \u200b\u200bतस्वीर के लक्षण उभड़ा हुआ आँखें, गण्डमाला और तालु हैं। सामान्य जीवन के लिए महत्वपूर्ण अंगों और प्रणालियों की ओर से, विकृति के लक्षण दिखाई देते हैं:
- त्वरित चयापचय;
- गर्म मौसम के लिए असहिष्णुता;
- उत्कृष्ट भूख, लेकिन एक ही समय में एक तेज वजन घटाने है;
- दस्त;
- अस्वस्थता;
- शरीर और अंगों का कांपना;
- तेज थकान;
- सामान्य कमज़ोरी;
- अनिद्रा;
- शरीर की सूजन;
- अतालता;
- दिल की धड़कन रुकना;
- टैचीकार्डिया;
- पेट में वृद्धि;
- मोटर सजगता की सक्रियता;
- तापमान में वृद्धि;
- मौखिक गुहा में कैंडिडिआसिस;
- पसीने में वृद्धि;
- नाज़ुक नाखून।
पुरुष सेक्स में स्तंभन दोष, स्तन वृद्धि है। एक महिला में फैलने वाले विषैले गोइटर के लक्षण बांझपन, मासिक धर्म की अनियमितता और पेट के निचले हिस्से में गंभीर दर्द, फाइब्रोसिस्टिक स्तन रोग हैं। दृश्य अंगों की ओर से इंट्राओकुलर दबाव, नेत्रश्लेष्मलाशोथ, आंखों में रेत की भावना, पलकें का अधूरा बंद होना, दुर्लभ निमिष, नेत्रगोलक से निचली पलक की शिथिलता में वृद्धि होती है।
जटिलताओं और उनके उपचार
थायरॉयड ग्रंथि द्वारा हार्मोनल पदार्थों के अत्यधिक उत्पादन से व्यक्ति के शरीर के सभी अंगों और प्रणालियों पर नकारात्मक प्रभाव पड़ता है। फैलाने वाले जहरीले गण्डमाला की जटिलताओं में शामिल हैं:
- एक थायरोटॉक्सिक संकट बीमारी का एक विशेष रूप से गंभीर परिणाम है, जो जीवन के लिए वास्तविक खतरा पैदा करता है। सौभाग्य से, इन दिनों रोगियों की जांच और उपचार के नवीनतम तरीकों के कारण यह बीमारी दुर्लभ है। संकट के विकास को पूरी तरह से समझा नहीं गया है, लेकिन कई परिकल्पनाएं हैं। उनमें से एक के अनुसार, यह मुक्त ट्राइयोडोथायरोनिन और थायरोक्सिन में वृद्धि के कारण होता है। दूसरे पर - एड्रेनालाईन, नॉरपेनेफ्रिन, डोपामाइन के लिए शरीर की बढ़ती संवेदनशीलता के कारण। बीमारी के उत्तेजक लेखक तनाव या एक संक्रामक प्रक्रिया है। थायरोटॉक्सिकोसिस के लक्षण लक्षण बढ़ रहे हैं। संकट अचानक विकसित होता है। व्यक्ति एक मजबूर स्थिति लेता है, तथाकथित मेंढक मुद्रा, भाषण परेशान होता है, डर्मिस नम हो जाता है और स्पर्श करने के लिए गर्म होता है, हृदय गति प्रति मिनट 130 बीट तक बढ़ जाती है। तत्काल चिकित्सीय जोड़तोड़ में शरीर के डिटॉक्सीफिकेशन, बीटा-ब्लॉकर्स, हार्मोन, थायरोस्टैटिक्स की शुरूआत शामिल है। साइकोमोटर आंदोलन को कम करने के लिए, बार्बिट्यूरेट समूह की दवाओं, ओपिओइड एनाल्जेसिक्स का उपयोग किया जाता है। उठाए गए तत्काल उपायों का उद्देश्य अधिवृक्क प्रांतस्था की तीव्र अपर्याप्तता के लिए क्षतिपूर्ति करना, थायराइड हार्मोनल पदार्थों को बेअसर करना, सहानुभूति प्रणाली की गतिविधि को कम करना और चयापचय संबंधी विकारों को समाप्त करना है।
- अंतःस्रावी नेत्ररोग। थायरॉयड ग्रंथि के साथ इस जटिलता का कारण अपेक्षाकृत संबंधित है, और यह आंख के ऊतकों और मांसपेशियों पर एक ऑटोइम्यून हमले में निहित है जो नेत्रगोलक के पीछे स्थित हैं। इस प्रकार, क्षति का स्रोत वैसा ही है जैसा कि फैलने वाले जहरीले गोइटर के मामले में होता है। इसी समय, आंखें दृढ़ता से आगे बढ़ती हैं, उन्हें उभड़ा हुआ भी कहा जाता है। नैदानिक \u200b\u200bतस्वीर चरणों में विकसित होती है। प्रारंभ में, परिवर्तन केवल एक आंख को प्रभावित करते हैं, आगे बढ़ने के साथ, दूसरा भी प्रभावित होता है। थोड़ी देर के बाद, एक्सोफथाल्मोस दिखाई देता है। गंभीर क्षति के साथ, ऑप्टिक तंत्रिका ग्रस्त है, जो दृष्टि के लिए सीधा खतरा है। जटिल चिकित्सा दिखाया गया है। असामयिक या गलत उपचार के साथ, रोग प्रक्रिया अपरिवर्तनीय हो जाती है।
- प्रीतिबिअल मायक्सडेमा। यह जटिलता दुर्लभ है। यह अपने आप को निचले पैर की पूर्वकाल सतह पर खुजली, लालिमा, सूजन और डर्मिस टिशू को मोटा करने के रूप में प्रकट करता है। एक चिकित्सा के रूप में, सामयिक उपयोग के लिए हार्मोनल एजेंट निर्धारित हैं।

इसके अलावा, हाइपरथायरायडिज्म की प्रगति निम्नलिखित परिणाम हो सकती है:
- दिल की अनियमित धड़कन;
- फुफ्फुसीय शोथ;
- मनोविकार;
- दिल की धड़कन रुकना;
- ऑस्टियोपोरोसिस;
- विषाक्त हेपेटोसिस;
- एड्रीनल अपर्याप्तता;
- मायोपैथी;
- मधुमेह;
- एक रक्त के थक्के विकार।
वैकल्पिक चिकित्सा: व्यंजन विधि
रोग के पहले चरण में लोक उपचार के साथ फैलाना-विषाक्त गोइटर के उपचार की सिफारिश की जाती है। नीचे दी गई रेसिपी मुख्य पारंपरिक चिकित्सा के पूरक के रूप में काम करती हैं:
- पके चोकबेरी जामुन को 1 या 1 अनुपात में शहद या चीनी के साथ मिलाया जाता है, सात दिनों के लिए ठंडे स्थान पर जोर दिया जाता है। रोजाना खाली पेट 40 ग्राम लें, जो दो स्तर के चम्मच के बराबर है।
- 55 दिनों के लिए थायरॉयड ग्रंथि के क्षेत्र में समुद्री नमक का एक सेक लागू किया जाता है, जिसमें से 27 बार प्रक्रिया प्रतिदिन की जाती है, फिर हर दूसरे दिन।
- एक तीन-लीटर सॉस पैन युवा विलो पत्तियों से भरा होता है, पानी डाला जाता है, आग लगाई जाती है और जब तक जेली जैसा वेग प्राप्त नहीं हो जाता तब तक वाष्पित हो जाता है। परिणामस्वरूप मिश्रण सोने से पहले चार महीने के लिए गोइटर के साथ लिप्त होता है।
- हर शाम, एक आयोडीन जाल गोइटर क्षेत्र में लगाया जाता है। यदि आयोडीन के निशान सुबह दिखाई देते हैं, तो प्रक्रिया बंद कर दी जाती है।
- अखरोट के विभाजन का एक टिंचर तैयार किया जाता है, जिसे जागने से दो घंटे पहले पीना चाहिए, एक महीने के लिए 15 मिली, फिर 30 दिन का ब्रेक। यदि आवश्यक हो तो पाठ्यक्रम जारी रखें।
यह एक विशेष दस्तावेज है जो नियमित अंतराल पर जारी किया जाता है और डॉक्टरों के अभ्यास के लिए विकसित किया जाता है। नैदानिक \u200b\u200bदिशानिर्देशों में अद्यतित जानकारी शामिल है, जो निम्नलिखित मुद्दों पर अभ्यास में सिद्ध होती है:
- निदान;
- उपचार;
- पुनर्वास;
- रोकथाम।
यह दस्तावेज़ रोगी के प्रबंधन में कार्यों के एल्गोरिथ्म को परिभाषित करता है। डॉक्टर को व्यक्ति की व्यक्तिगत विशेषताओं, उसके लिंग, आयु, साथ ही पैथोलॉजी के पाठ्यक्रम के आधार पर नैदानिक \u200b\u200bऔर उपचार के तरीकों का चयन करने का अधिकार दिया जाता है। वर्तमान में, व्यावहारिक चिकित्सा में, नैदानिक \u200b\u200bदिशानिर्देशों में वर्णित चिकित्सा के तरीकों का उपयोग किया जाता है। विषैले गोइटर को तीन तरीकों से उपचारित करने की सलाह दी जाती है:
- अपरिवर्तनवादी;
- शल्य;
- रेडियोधर्मी आयोडीन।
प्रत्येक प्रजाति के लिए, साक्ष्य का एक स्तर दिया जाता है और टिप्पणियां प्रदान की जाती हैं जो विस्तृत उपचार आहार और आवश्यक परीक्षाएं प्रदान करती हैं। इसके अलावा, चिकित्सा के दौरान होने वाले दुष्प्रभाव और जटिलताओं का वर्णन किया गया है। दस्तावेज़ में एक विशेष खंड को हाइलाइट किया गया है, जो डॉक्टर के लिए अनिवार्य आवश्यकताओं को इंगित करता है, उनका कार्यान्वयन बीमारी के परिणाम को प्रभावित करता है, विशेष रूप से विषैले गोइटर में फैलता है।
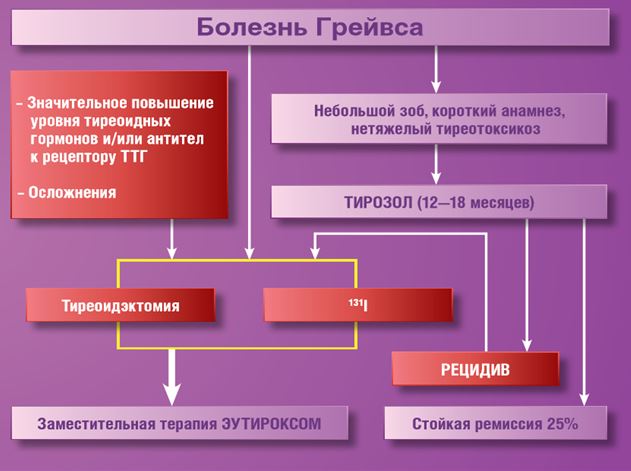
रूढ़िवादी उपचार
रोग की अभिव्यक्तियों को दूर करने के उद्देश्य से। टैबलेट की खुराक के रूपों का उपयोग आपको उपचार की शुरुआत से एक महीने में परिणाम प्राप्त करने की अनुमति देता है। हालांकि, व्यक्तिगत रूप से उन्हें लेने से रोकने के बाद, रिलेपेस होते हैं। चिकित्सा में दवाओं के कई समूहों का उपयोग किया जाता है:
- थायरोस्टैटिक्स - "प्रोपिटिल", "मरकज़ोलिल"। वे ग्रंथि के कार्य को अवरुद्ध करते हैं, परिणामस्वरूप, हार्मोनल पदार्थों का संश्लेषण कम हो जाता है। इन एजेंटों के साथ फैलाना विषाक्त गण्डमाला का उपचार थायरॉयड ग्रंथि को सामान्य करने में मदद करता है। इसके अतिरिक्त, दवा हाइपोथायरायडिज्म की घटना को रोकने के लिए दवा "यूट्रोक्स" निर्धारित है। ग्रंथि के कार्यों को बनाए रखने के लिए, थायरोस्टैटिक्स की छोटी खुराक का उपयोग करके मोनोथेरेपी किया जाता है।
- बीटा-ब्लॉकर्स और ग्लूकोकार्टिकोइड्स को सहवर्ती पैथोलॉजी (टैचीकार्डिया, उच्च रक्तचाप, धड़कन, नेत्ररोग, ऑस्टियोपोरोसिस) की उपस्थिति में रोगसूचक चिकित्सा के रूप में निर्धारित किया जाता है, जो अंतर्निहित बीमारी के साथ होता है।

मरीजों को डेढ़ साल तक ड्रग थेरेपी मिलती है।
शल्य चिकित्सा
इस पद्धति को अत्यधिक प्रभावी माना जाता है, लेकिन यह विभिन्न जटिलताओं से भरा है। इस प्रकार की चिकित्सा के लिए संकेत है:
- मध्यम और गंभीर बीमारी का रूप;
- अन्य उपचार से परिणाम की कमी;
- थायरोटॉक्सिक एडेनोमा;
- नोडल और रेटोस्टेरोनल रूप;
- relapses;
- गोइटर द्वारा अन्नप्रणाली और ट्रेकिआ का संपीड़न;
- बचपन;
- गर्भावस्था की पहली और दूसरी तिमाही;
- अलिंद फिब्रिलेशन के रूप में जटिलताओं की उपस्थिति।
सर्जरी के लिए विरोधाभास:
- फैलाना विषाक्त गण्डमाला, मानसिक बीमारी से जटिल;
- गुर्दे, फेफड़े और दिल की गंभीर सहवर्ती विकृति।
ऑपरेशन से पहले, रोगियों को थायरॉयड हार्मोन को सामान्य करने, विषाक्त लक्षणों को कम करने और सर्जरी के बाद थायरोटॉक्सिकोसिस के बहिष्कार को रोकने के लिए दवा "मरकज़ोलिल" निर्धारित की जाती है। ऑपरेशन के दौरान, थायरॉयड ग्रंथि को लगभग पूरी तरह से हटा दिया जाता है। केवल उन क्षेत्रों में जहां पैराथायरायड ग्रंथियां स्थित हैं।
रेडियोधर्मी आयोडीन का उपयोग
जब इस विधि द्वारा विषैले गोइटर को फैलाना होता है, तो रेडियोधर्मी आयोडीन I-131 के आइसोटोप को रोगी के शरीर में इंजेक्ट किया जाता है, जो ग्रंथि और बीटा किरणों के साथ ग्रंथि पर कार्य करता है, जिससे इसकी कोशिकाओं को नुकसान पहुंचता है। नतीजतन, हार्मोनल पदार्थों का संश्लेषण कम हो जाता है। उपचार एक स्थिर सेटिंग में किया जाता है। चिकित्सा के दौरान, आयोडीन युक्त खाद्य पदार्थों को सीमित करने की सिफारिश की जाती है।
उपचार के इस तरीके के लिए संकेत:
- बुजुर्ग उम्र;
- रूढ़िवादी चिकित्सा के लिए मजबूत दुष्प्रभाव या असहिष्णुता;
- ऑपरेशन से रोगी का इनकार;
- सर्जिकल हस्तक्षेप करने की असंभवता;
- पश्चात थायरोटॉक्सिकोसिस का विकास।
रेडियोधर्मी आयोडीन के उपयोग में अवरोध हैं:
- गर्भावस्था;
- दुद्ध निकालना;
- रेट्रोस्टेरल गोइटर;
- बचपन;
- रक्त, गुर्दे की बीमारियों।
क्या विषैले जहरीले गोइटर को ठीक किया जा सकता है?
उपचार की अनुपस्थिति में रोग का निदान बेहद खराब है। रोगी गंभीर जटिलताओं को विकसित करता है, रोग बढ़ता है। थायरॉयड ग्रंथि के सामान्य होने के साथ, रोग का निदान अच्छा है। रोग के सर्जिकल उपचार के मामले में, हाइपोथायरायडिज्म के गठन की एक उच्च संभावना है, जिसमें व्यक्ति के शरीर में चयापचय प्रक्रिया धीमा हो जाती है। इस घटना का कारण हार्मोनल पदार्थों (ट्राईआयोडोथायरोनिन और थायरोक्सिन) के अपर्याप्त उत्पादन में है। मरीजों को आयोडीन की उच्च सांद्रता वाले भोजन और दवाओं को बाहर करने की सलाह दी जाती है, और प्रत्यक्ष सूर्य के प्रकाश के संपर्क में आने की अवधि को कम करने के लिए भी।
निवारक उपायों में शामिल हैं:
- प्रतिरक्षा प्रणाली को बनाए रखना और मजबूत करना, जिसका अर्थ है सख्त, नियमित चलना, व्यायाम व्यायाम।
- आहार का अनुपालन। उन आहार खाद्य पदार्थों में शामिल करें जिनमें पशु और वनस्पति प्रोटीन होते हैं, सब्जियों और फलों को उनके कच्चे रूप में।
- तनाव का उन्मूलन, क्योंकि यह विकृति विज्ञान के विकास में एक प्रमुख भूमिका निभाता है। कुछ मामलों में, आपका डॉक्टर हर्बल शामक लेने की सलाह दे सकता है।
- वायरल संक्रमण का समय पर उपचार।

विषैले गोइटर को फैलाने के लिए कोई विशिष्ट प्रोफिलैक्सिस नहीं है। पैथोलॉजी को रोकने के लिए, निवास स्थान पर एक पॉलीक्लिनिक में एक एंडोक्रिनोलॉजिस्ट द्वारा डिस्पेंसरी अवलोकन दिखाया गया है।
थायरोटॉक्सिकोसिस का निदान विशेषता नैदानिक \u200b\u200bचित्र, प्रयोगशाला मापदंडों (उच्च स्तर के svT4 और svT3 और रक्त में TSH के निम्न स्तर) पर आधारित है। आरटीटीजी के एंटीबॉडी डीटीजी के एक विशिष्ट मार्कर हैं। थायरोटॉक्सिकोसिस के नैदानिक \u200b\u200bनिदान से थायरॉइड डिसफंक्शन के लक्षणों की पहचान, थायरॉयड ग्रंथि के आकार और संरचना का पता लगाना, थायरॉइड पैथोलॉजी (ईओपी, एक्रोपेथी, प्रीटीलियल मायक्सेडेमा) से जुड़े रोगों की पहचान, थायरोटॉक्सिकोसिस की जटिलताओं की पहचान होती है।
२.१ शिकायतें और आमनेसिस।
थायरोटॉक्सिकोसिस के मरीजों में वृद्धि की उत्तेजना, भावनात्मक अस्थिरता, अशांति, चिंता, नींद की गड़बड़ी, घबराहट, बिगड़ा एकाग्रता, कमजोरी, पसीना, धड़कन, शरीर में झटके, वजन में कमी की शिकायत होती है। अक्सर, रोगी थायरॉयड ग्रंथि में वृद्धि, लगातार मल त्याग, मासिक धर्म की अनियमितता, और शक्ति में कमी को नोट करते हैं। बहुत बार, मरीज मांसपेशियों की कमजोरी की शिकायत करते हैं। थायरोटॉक्सिकोसिस के हृदय संबंधी प्रभाव बुजुर्गों के लिए एक गंभीर खतरा पैदा करते हैं। आलिंद फिब्रिलेशन थायरोटॉक्सिकोसिस की एक दुर्जेय जटिलता है। आलिंद फिब्रिलेशन न केवल प्रकट होने वाले लोगों में विकसित होता है, बल्कि उपक्लाइनिक थायरोटॉक्सिकोसिस वाले लोगों में भी होता है, विशेष रूप से सहवर्ती हृदय विकृति वाले लोगों में। शुरुआत की शुरुआत में, आलिंद फिब्रिलेशन आमतौर पर पैरॉक्सिस्मल होता है, लेकिन लगातार थायरोटॉक्सिकोसिस स्थायी होता है। थायरोटॉक्सिकोसिस और एट्रियल फाइब्रिलेशन वाले मरीजों में थ्रोम्बोम्बोलिक जटिलताओं का खतरा बढ़ जाता है। लंबे समय तक थायरोटॉक्सिकोसिस के साथ, रोगी पतला कार्डियोमायोपैथी विकसित कर सकते हैं, जो हृदय के कार्यात्मक रिजर्व में कमी और दिल की विफलता के लक्षणों की उपस्थिति का कारण बनता है। डीटीजी के साथ लगभग 40 - 50% रोगियों में ईओपी विकसित होता है, जो कि कक्षा के नरम ऊतकों को नुकसान की विशेषता है: रेट्रोबुलबार ऊतक, ओकुलोमोटर मांसपेशियों; ऑप्टिक तंत्रिका और आंख (पलकें, कॉर्निया, कंजाक्तिवा, लैक्रिमल ग्रंथि) के सहायक उपकरण की भागीदारी के साथ। मरीजों में सहज रेट्रोबुलबार दर्द, आंखों के आंदोलनों के दौरान दर्द, पलकों की एरिथेमा, पलकों की एडिमा या सूजन, नेत्रश्लेष्मला हाइपरमिया, कीमोसिस, प्रोप्टोसिस, ओकुलोमोटर मांसपेशियों की गतिशीलता की सीमा का विकास होता है। छवि गहनता की सबसे गंभीर जटिलताएं हैं: ऑप्टिक तंत्रिका की न्यूरोपैथी, एक ल्यूकोरिया के गठन के साथ केराटोोपैथी, कॉर्नियल वेध, नेत्ररोग, डिप्लोमा।कार्यात्मक स्वायत्तता का विकास, मुख्य रूप से बुजुर्गों में, इस बीमारी की नैदानिक \u200b\u200bविशेषताएं निर्धारित करता है। नैदानिक \u200b\u200bतस्वीर में आमतौर पर हृदय और मानसिक विकारों का प्रभुत्व होता है: उदासीनता, अवसाद, भूख की कमी, कमजोरी, धड़कन, हृदय अतालता, संचार अपर्याप्तता के लक्षण। सहवर्ती हृदय रोग, पाचन तंत्र की विकृति, तंत्रिका संबंधी विकार रोग के अंतर्निहित कारण का कारण बनते हैं।
थायरॉइड नोड्यूल्स के कार्यात्मक स्वायत्तता के विपरीत, जिसमें नोडुलर / बहुकोशिकीय गण्डमाला का दीर्घकालिक दीर्घकालिक इतिहास होता है, डीटीजी का आमतौर पर एक छोटा इतिहास होता है: लक्षण तेजी से विकसित होते हैं और ज्यादातर मामलों में मरीज को 6-12 डॉक्टर के पास लाते हैं। बीमारी की शुरुआत के महीनों बाद।
२.२ शारीरिक परीक्षा।
बाहरी अभिव्यक्तियाँ।रोगी चिंतित, बेचैन, और काल्पनिक दिखाई देते हैं। त्वचा गर्म और नम है। त्वचा के कुछ क्षेत्रों में, विटिलिगो के अपचित फॉसी कभी-कभी निर्धारित होते हैं)। बाल पतले और भंगुर होते हैं, नाखून मुलायम, रूखे और भंगुर होते हैं। कुछ मामलों में, डर्मोपैथी या प्रीटिबल मायक्सेडेमा मनाया जाता है।पैल्पेशन पर, थायरॉयड ग्रंथि, एक नियम के रूप में (80% मामलों में), मध्यम घनत्व, दर्द रहित, मोबाइल की व्यापक रूप से बढ़ जाती है। जब एक फोनेंडोस्कोप इसे लागू किया जाता है, तो एक सिस्टोलिक बड़बड़ाहट सुनी जा सकती है, जो अंग को रक्त की आपूर्ति में उल्लेखनीय वृद्धि के कारण होती है।
सौहार्दपूर्वक।संवहनी प्रणाली - परीक्षा में, टैचीकार्डिया, नाड़ी के दबाव में वृद्धि, सिस्टोलिक बड़बड़ाहट, सिस्टोलिक उच्च रक्तचाप, अलिंद फैब्रिलेशन का पता चलता है। यद्यपि ये सभी परिवर्तन थायरोटॉक्सिकोसिस के अधिकांश रोगियों में मौजूद हैं, अलिंद का फिब्रिलेशन, जो 5-15% रोगियों में विकसित होता है, नैदानिक \u200b\u200bमहत्व के संदर्भ में सामने आता है। यह प्रतिशत पुराने रोगियों और पिछले कार्बनिक हृदय रोग के रोगियों के बीच अधिक है। इस्केमिक हृदय रोग, उच्च रक्तचाप, हृदय दोष खुद लय गड़बड़ी का कारण बन सकते हैं। ऐसे मामलों में, थायरोटॉक्सिकोसिस केवल इस प्रक्रिया को तेज करता है। रोग की गंभीरता और अवधि पर अलिंद फिब्रिलेशन की प्रत्यक्ष निर्भरता है। रोग की शुरुआत में, अलिंद तंतुविकसन पैरॉक्सिस्मल है, लेकिन थायरोटॉक्सिकोसिस की प्रगति के साथ, यह स्थायी हो सकता है। थायरोटॉक्सिकोसिस के प्रभावी उपचार के साथ, साइनस लय को अक्सर यूथायरायडिज्म तक पहुंचने के बाद बहाल किया जाता है। पिछले हृदय रोग या अलिंद तंतु के लंबे समय तक चलने वाले रोगियों में, साइनस ताल बहुत कम बार बहाल होता है। आलिंद स्पंदन काफी दुर्लभ है (1.2-2.3%), एक्सट्रैसिस्टोल - 5-7% मामलों में, पैरोक्सिमल टैचीकार्डिया - 0.2-3.3% मामलों में। दुर्लभ मामलों में, साइनस ब्रैडीकार्डिया होता है। यह जन्मजात परिवर्तनों के कारण या साइनस नोड फ़ंक्शन की कमी और इसकी कमजोरी के एक सिंड्रोम के विकास के कारण हो सकता है।
आलिंद फिब्रिलेशन रक्त वाहिकाओं के थ्रोम्बोइम्बोलिज्म का कारण बन सकता है, विशेष रूप से मस्तिष्क वाले, जिन्हें थक्कारोधी चिकित्सा की नियुक्ति की आवश्यकता होती है। बुजुर्ग रोगियों में, थायरोटॉक्सिकोसिस को इस्केमिक हृदय रोग के साथ जोड़ा जा सकता है। दिल की दर में वृद्धि और मायोकार्डियल ऑक्सीजन की मांग एनजाइना पेक्टोरिस के एक अव्यक्त रूप को प्रकट कर सकती है और दिल की विफलता के विघटन का कारण बन सकती है। थायरोटॉक्सिकोसिस में हृदय प्रणाली को नुकसान बीमारी की गंभीरता और रोग का निर्धारण करता है। इसके अलावा, थायरोटॉक्सिकोसिस के उन्मूलन के बाद कार्डियोवास्कुलर सिस्टम की स्थिति "बरामद" व्यक्ति की जीवन और कार्य क्षमता की गुणवत्ता निर्धारित करेगी। यह ज्ञात है कि थायरोटॉक्सिकोसिस के साथ, मायोकार्डियम पहले से ही आराम से हाइपरफंक्शन विकसित करता है और इसके कारण, शरीर को ऑक्सीजन की बढ़ती मांग प्रदान करता है। दूसरी ओर, शारीरिक परिश्रम के दौरान या गंभीर स्थिति में, मायोकार्डियम को तेजी से अपना काम बढ़ाना चाहिए, आदि। अपने कार्यात्मक रिजर्व का उपयोग करें। यह दिल के कार्यात्मक रिजर्व पर है कि थायरोटॉक्सिकोसिस में बढ़ती जरूरतों के लिए जीव का अनुकूलन निर्भर करता है। थायरोटॉक्सिकोसिस वाले रोगियों में, दिल का कार्यात्मक आरक्षित काफी कम हो जाता है, लेकिन जब यूथायरायडिज्म होता है, तो यह प्रारंभिक स्तर तक पहुंचने के बिना बढ़ जाता है, जो कुछ शर्तों के तहत भविष्य में दिल की विफलता के विकास को निर्धारित कर सकता है।
जठरांत्र।आंत्र पथ - बढ़ी हुई भूख के बावजूद, थायरोटॉक्सिकोसिस की विशेषता शरीर के वजन में प्रगतिशील कमी है। शायद ही कभी, असंबद्ध थायरोटॉक्सिकोसिस की पृष्ठभूमि के खिलाफ, वजन बढ़ सकता है, जबकि रोगियों में एक सामान्य स्तर के सी-पेप्टाइड के साथ इम्युनोरैक्टिव इंसुलिन का बढ़ा हुआ स्तर होता है।
सहारा देना।मोटर उपकरण - विकार बढ़ती कमजोरी, समीपस्थ पेशी शोष, पूरे शरीर के छोटे मांसपेशी समूहों के झटके (एक "टेलीग्राफ पोल" का एक लक्षण) से प्रकट होता है, आवधिक क्षणिक पक्षाघात और पैरेसिस के विकास, सामग्री में कमी। मायोग्लोबिन।
सीएनएस: रिफ्लेक्स के पारित होने की गति में वृद्धि हुई है, बाहरी बाहों की उंगलियों के झटके (मैरी)
थायरोटॉक्सिकोसिस के नेत्र लक्षण:
ग्रेफ का लक्षण ऊपरी पलक से ऊपरी पलक के नीचे की ओर होता है जब नीचे की ओर (ऊपरी पलक को ऊपर उठाने वाली पेशी की अतिसक्रियता के कारण) होता है।
कोचर का लक्षण ऊपरी पलक से ऊपरी पलक की शिथिलता है जब ऊपर की ओर देखा जाता है, ऊपरी पलक नेत्रगोलक की तुलना में तेजी से ऊपर जाती है।
क्रूस के लक्षण से आँखों की चमक बढ़ जाती है।
डाह्लिम्पल लक्षण - ऊपरी अंग के बीच एक सफेद लकीर के रूप में और ऊपरी पलक के किनारे (पलक के पीछे हटना) के साथ पैलिब्रल विदर का विस्तार।
रोसेनबैच का लक्षण ड्रॉपिंग या थोड़ा बंद पलकों का एक छोटा और तेजी से झटके है।
स्टेलवाग का लक्षण - पलक के विस्तार के साथ संयोजन में पलकें झपकाना दुर्लभ। आम तौर पर, स्वस्थ लोगों में प्रति मिनट 3 पलकें होती हैं।
2.3 प्रयोगशाला निदान।
थायरॉयड ग्रंथि की कार्यात्मक गतिविधि का अध्ययन रक्त में टीएसएच और थायराइड हार्मोन के बेसल स्तर के निर्धारण के आधार पर किए जाने की सिफारिश की जाती है: svT4 और sT3।मैं एक)।
टिप्पणियाँ।थायरोटॉक्सिकोसिस में टीएसएच की एकाग्रता कम होनी चाहिए (< 0,1 мЕ/л), содержание в сыворотке свТ4 и свТ3 повышено. У некоторых больных отмечается снижение уровня ТТГ без одновременного повышения концентрации тиреоидных гормонов в крови Такое состояние расценивается как “субклинический” тиреотоксикоз, если только оно не обусловлено иными причинами (приемом лекарственных препаратов).
थायरोटॉक्सिकोसिस के प्रतिरक्षाविज्ञानी मार्करों के अध्ययन की सिफारिश की गई थी। ...
(अनुशंसा ए की शक्ति (साक्ष्य का स्तर)मैं एक)।
टिप्पणी।DTT वाले 99-100% रोगियों में rTTG के एंटीबॉडी का पता लगाया जाता है। बीमारी के उपचार या सहज छूट के दौरान, एंटीबॉडी कम या गायब हो सकते हैं। विषाक्त गण्डमाला के नोडुलर रूपों में, आरटीटीजी, टीपीओ और टीजी के एंटीबॉडी का पता नहीं लगाया जाता है।
DTG के निदान के लिए TPO और TG को एंटीबॉडी के स्तर के नियमित निर्धारण की अनुशंसा नहीं की जाती है।
(सिफारिश बी की ताकत (साक्ष्य का स्तर)IIa)।
एक जैव रासायनिक रक्त परीक्षण की सिफारिश की जाती है।
सिफारिश डी की ताकत (सबूत का स्तर)।IV)।
समाप्ति के रूसी संघ
FGBU "रूसी वैज्ञानिक अनुसंधान केंद्र" रूसी संघ के स्वास्थ्य मंत्रालय
थायराइड विषाक्तता विसरित गण्डमाला के साथ (फैलाना विषाक्त गण्डमाला, ग्रेव्स-बेज़्नोव रोग), गांठदार / बहुकोशिकीय गण्डमाला
ट्रोशिना ई.ए., स्वेरीदेंको एन.यू., वानुशको वी.ई., रुम्यंतसेव पी.ओ., फादेव वी.वी., पेटुनिना एन.ए.
समीक्षक: जी.ए. मेलनीचेंको ग्रिनेवा ई.एन.
मास्को 2014
सीआईएस देशों की "एंडोक्रिनोलॉजी में नवीन प्रौद्योगिकियां" (25-28 मई, 2014) की भागीदारी के साथ द्वितीय अखिल रूसी कांग्रेस में स्वीकृत
संकेताक्षर की सूची
ऑटोइम्यून थायरॉयडिटिस |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
सीटी स्कैन |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
विषैले गोइटर को फैलाना |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
मल्टीस्पिरल गणना टोमोग्राफी |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
रेडियोआयोडीन चिकित्सा |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
थायराइड उत्तेजक हार्मोन रिसेप्टर |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
रेडियोफार्मास्युटिकल |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
मुक्त ट्राईआयोडोथायरोनिन |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
मुक्त थायरोक्सिन |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
thyroglobulin |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
थायराइड पेरोक्सीडेज |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
पिट्यूटरी ग्रंथि के थायराइड उत्तेजक हार्मोन |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
अल्ट्रासाउंड प्रक्रिया |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
थाइरोइड |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
अंतःस्रावी नेत्ररोग |
|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
एंडोक्राइन ऑप्थाल्मोपैथी क्लिनिकल एक्टिविटी स्केल (E05), अनिर्दिष्ट थायरोटॉक्सिकोसिस (E05.9), क्षणिक थायरॉयडिटिस क्षणिक थायरोटॉक्सिकोसिस (E06.2) के साथ अंतःस्त्राविका सामान्य जानकारीसंक्षिप्त वर्णन "थायरोटॉक्सिकोसिस विद डिफ्यूज़ गोइटर (फैलाना टॉक्सिक गोइटर, बीमारी) कब्र,आधारितोवा) "एक ऑटोइम्यून बीमारी है जो आरटीटीजी के लिए एंटीबॉडी के उत्पादन के परिणामस्वरूप विकसित होती है, नैदानिक \u200b\u200bरूप से थायरोटॉक्सिकोसिस सिंड्रोम के विकास के साथ थायरोटॉक्सिकोसिस सिंड्रोम के विकास में प्रकट होता है जो एक्सट्रैथायरॉइड पैथोलॉजी (एंडोक्राइन ऑप्थाल्मोपैथी (ईओपी), प्रीबियल मायक्सिडेमा, एक्रोपथी) दुर्लभ है। और निदान के लिए आवश्यक नहीं (ग्रेड ए) ज्यादातर मामलों में, फैलाने वाले गण्डमाला के साथ थायरोटॉक्सिकोसिस थायरॉयड रोग के लिए सबसे महत्वपूर्ण है। परिचय भाग ICD-10 कोड:
प्रोटोकॉल के विकास / संशोधन की तिथि:2013 (संशोधित 2017)। प्रोटोकॉल में प्रयुक्त संकेतन:
प्रोटोकॉल उपयोगकर्ता:एम्बुलेंस चिकित्सक, सामान्य चिकित्सक, चिकित्सक, एंडोक्रिनोलॉजिस्ट। साक्ष्य स्तर:
वर्गीकरण 2) थायरॉयड ग्रंथि के बाहर थायराइड हार्मोन के उत्पादन के कारण अतिगलग्रंथिता: 3) थायरोटॉक्सिकोसिस थायराइड हार्मोन के हाइपरप्रोडक्शन से जुड़ा नहीं है: तालिका 2: गण्डमाला के आकार का वर्गीकरण
:
निदान नैदानिक \u200b\u200bमानदंड शिकायतें और एनामनेसिस: में आमनेसिस:
शारीरिक परीक्षा: एचडी वाले लगभग 40-50% लोग विकसित होते हैं छवि गहन, जो कक्षा के नरम ऊतकों को नुकसान की विशेषता है: रेट्रोबुलबार ऊतक, ओकुलोमोटर मांसपेशियों; ऑप्टिक तंत्रिका और आंख (पलकें, कॉर्निया, कंजाक्तिवा, लैक्रिमल ग्रंथि) के सहायक उपकरण की भागीदारी के साथ। मरीज़ों में स्वस्फूर्त रिट्रोबुलबर दर्द, आंखों के हिलने-डुलने के दौरान दर्द, पलकों की एरीथेमा, पलकों की एडिमा या सूजन, कंजंक्टिवल हाइपरमिया, कीमोसिस, प्रॉपटोसिस, ओकुलोमोटर मांसपेशियों की गतिशीलता की सीमा विकसित होती है। छवि गहनता की सबसे गंभीर जटिलताएं हैं: ऑप्टिक तंत्रिका की न्यूरोपैथी, एक ल्यूकोरिया के गठन के साथ केराटोोपैथी, पेशी प्रणाली (मांसपेशियों की कमजोरी, शोष, मायस्थेनिया ग्रेविस, आवधिक पक्षाघात) से, एक ल्यूकोरिया, कॉर्नियल वेध, नेत्ररोग, डिप्लोमा के गठन के साथ। प्रयोगशाला अनुसंधान:
कुछ रोगियों में, रक्त (स्तर ए) में थायरॉयड हार्मोन की एकाग्रता में एक साथ वृद्धि के बिना टीएसएच स्तरों में कमी होती है। इस स्थिति को उपक्लेनिअल थायरोटॉक्सिकोसिस के रूप में माना जाता है, जब तक कि यह अन्य कारणों (दवाओं, गंभीर गैर-थायरॉयड रोगों को लेने) के कारण न हो। उच्च sT4 मानों की पृष्ठभूमि के खिलाफ एक सामान्य या ऊंचा TSH स्तर TSH- उत्पादक पिट्यूटरी एडिनोमा या थायराइड हार्मोन के लिए पिट्यूटरी ग्रंथि के चयनात्मक प्रतिरोध का संकेत दे सकता है। आरटीटीजी के एंटीबॉडी का पता ऑटोइम्यून थायरोटॉक्सिकोसिस (स्तर बी) के 99-100% रोगियों में लगाया जाता है। रोग के उपचार या सहज छूट के दौरान, एंटीबॉडी (ब्लॉक ए) गायब हो सकते हैं या अपनी कार्यात्मक गतिविधि को बदल सकते हैं, अवरुद्ध गुण (स्तर डी) प्राप्त कर सकते हैं। टीजी और टीपीओ के एंटीबॉडी का पता ऑटोइम्यून विषाक्त गण्डमाला (स्तर बी) के 40-60% रोगियों में लगाया जाता है। एक गैर-ऑटोइम्यून प्रकृति के थायरॉयड ग्रंथि में भड़काऊ और विनाशकारी प्रक्रियाओं में, एंटीबॉडी मौजूद हो सकते हैं, लेकिन कम मूल्यों (स्तर सी) में। टीपीओ और टीजी के एंटीबॉडी के स्तर का नियमित निर्धारण डीटीजी (स्तर बी) के निदान के लिए अनुशंसित नहीं है। पीटीओ और टीजी के लिए एंटीबॉडी का निर्धारण केवल ऑटोइम्यून और गैर-ऑटोइम्यून थायरोटॉक्सिकोसिस के विभेदक निदान के लिए किया जाता है। वाद्य अनुसंधान:
तालिका 6. थायरोटॉक्सिकोसिस के लिए अतिरिक्त नैदानिक \u200b\u200bतरीके:
तालिका 7 विशेषज्ञ परामर्श के लिए संकेत: · एक न्यूरोलॉजिस्ट / मिर्गी विशेषज्ञ का परामर्श - मिर्गी के साथ विभेदक निदान; · एक हृदय रोग विशेषज्ञ के साथ परामर्श - "थायरोटॉक्सिक हार्ट" के विकास के साथ, CHF, अतालता; · एक नेत्र रोग विशेषज्ञ के साथ परामर्श - ऑप्टिक तंत्रिका के कार्य का आकलन करने के लिए एक छवि गहनता के साथ संयोजन में, एक्सोफथाल्मोस की डिग्री का आकलन करें, अतिरिक्त मांसपेशियों के काम में असामान्यताओं की पहचान करें; · एक सर्जन का परामर्श - सर्जिकल उपचार के मुद्दे को हल करने के लिए; · एक ऑन्कोलॉजिस्ट का परामर्श - एक घातक प्रक्रिया की उपस्थिति में; · एक एलर्जिस्ट के साथ परामर्श - थायरोस्टेटिक्स लेते समय त्वचा की अभिव्यक्तियों के रूप में साइड इफेक्ट्स के विकास के साथ; · एक गैस्ट्रोएंटेरोलॉजिस्ट के साथ परामर्श - थायरोस्टैटिक्स लेने पर साइड इफेक्ट्स के विकास के साथ, प्रीबिबियल मायक्सेडेमा की उपस्थिति में; · प्रसूति-स्त्री रोग विशेषज्ञ का परामर्श - गर्भावस्था के दौरान; · हेमेटोलॉजिस्ट के साथ परामर्श - एग्रानुलोसाइटोसिस के विकास के साथ। नैदानिक \u200b\u200bएल्गोरिथ्म: क्रमानुसार रोग का निदान तालिका 8 थायरोटॉक्सिकोसिस का विभेदक निदान:
इसके अलावा, विभेदक निदान थायरोटॉक्सिकोसिस के लिए नैदानिक \u200b\u200bप्रस्तुति में समान शर्तों के साथ किया जाता है और थायरोटॉक्सिकोसिस के बिना टीएसएच स्तर के दमन के मामले हैं: · चिंता; फियोक्रोमोसाइटोमा; · यूथायरॉइड पैथोलॉजी के सिंड्रोम (गंभीर दैहिक गैर-थायरॉयड पैथोलॉजी में टीएसएच स्तरों का दमन) थायरोटॉक्सिकोसिस के विकास का कारण नहीं बनता है। विदेश में इलाज कोरिया, इजरायल, जर्मनी, अमेरिका में उपचारचिकित्सा पर्यटन पर सलाह लें इलाजउपचार में प्रयुक्त तैयारी (सक्रिय तत्व)उपचार में प्रयुक्त एटीसी के अनुसार दवाओं के समूहउपचार (आउट पेशेंट क्लिनिक) गैर-दवा उपचार: दवा से इलाज: थायरोस्टेटिक खुराक को टी 4 के स्तर के आधार पर समायोजित किया जाना चाहिए। उपचार शुरू होने के 3-4 सप्ताह बाद नि: शुल्क टी 4 का पहला नियंत्रण निर्धारित किया जाता है। नि: शुल्क टी 4 के सामान्य स्तर तक पहुंचने के बाद थायरॉस्टेटिक खुराक एक रखरखाव खुराक (7.5-10 मिलीग्राम) तक कम हो जाती है। फिर "ब्लॉक" योजना का उपयोग करके हर 4-6 सप्ताह में एक बार नि: शुल्क टी 4 का नियंत्रण किया जाता है और प्रत्येक 2-3 महीने में "ब्लॉक और प्रतिस्थापित (लेवोथायरोक्सिन 25-50 μg)" योजना पर्याप्त मात्रा में होती है। थायरोस्टेटिक थेरेपी को रद्द करने से पहले, स्तर निर्धारित करना उचित है टीएसएच रिसेप्टर के लिए एंटीबॉडी, क्योंकि यह उपचार के परिणाम की भविष्यवाणी करने में मदद करता है: एटी-आरटीटीजी के निम्न स्तर वाले रोगियों में स्थायी उपचार की बेहतर संभावना है। आराम करने वाले हृदय गति वाले अधिकांश रोगियों को प्रति मिनट 100 बीट या सहवर्ती हृदय रोग के साथ दिया जाना चाहिए β ब्लॉकर्स3-4 सप्ताह के भीतर (एनाप्रिलिन 40-120 मिलीग्राम / दिन, एटेनॉलोल 100 मिलीग्राम / दिन, बिसोप्रोलोल 2.5-10 मिलीग्राम / दिन)। ईओपी और अधिवृक्क अपर्याप्तता के लक्षणों की उपस्थिति के साथ संयुक्त होने पर सहारा लेना चाहिए कोर्टिकोस्टेरोइड थेरेपी: प्रेडनिसोलोन 10-15 मिलीग्राम या हाइड्रोकार्टिसोन 50-75 मिलीग्राम इंट्रामस्क्युलर। गर्भावस्था के दौरान थायरोटॉक्सिकोसिस का उपचार: पीटीयू और थियामाज़ोल स्वतंत्र रूप से प्लेसेंटल बाधा को भेदते हैं, भ्रूण के रक्तप्रवाह में प्रवेश करते हैं और हाइपोथायरायडिज्म और गण्डमाला के विकास और कम बुद्धि वाले बच्चे के जन्म का कारण बन सकते हैं। इसलिए, थायरोस्टैटिक्स सबसे कम संभव खुराक में निर्धारित किए जाते हैं, गैर-गर्भवती महिलाओं में स्तर की तुलना में 1.5 गुना अधिक स्तर पर थायरॉयड हार्मोन बनाए रखने के लिए पर्याप्त है, और गर्भवती महिलाओं के लिए विशिष्ट स्तर से नीचे टीएसएच। थायमेज़ोल की खुराक प्रति दिन 15 मिलीग्राम से अधिक नहीं होनी चाहिए, प्रोपीलियोट्रासिल * की खुराक - प्रति दिन 200 मिलीग्राम। SvT4 का नियंत्रण 2-4 सप्ताह के बाद किया जाता है। SvT4 के लक्ष्य स्तर तक पहुंचने के बाद, थायरोस्टैटिक खुराक एक रखरखाव खुराक (5-7 मिलीग्राम, थियाज़ोल से 50-75 मिलीग्राम) तक कम हो जाती है। SvT4 स्तर की मासिक निगरानी की जानी चाहिए। दूसरी और तीसरी तिमाही के अंत तक, प्रतिरक्षा में वृद्धि के कारण, एचडी की प्रतिरक्षाविज्ञानी छूट हो जाती है, और अधिकांश गर्भवती महिलाओं में, थायरोस्टैटिक को रद्द कर दिया जाता है। तालिका 9. गर्भवती महिलाओं में ग्रेव्स रोग का उपचार:
थायरॉयडेक्टॉमी या थायरॉयड ग्रंथि के अत्यधिक उप-योग के बाद, लेवोथायरोक्सिन के साथ प्रतिस्थापन चिकित्सा शरीर के वजन के 2.3 μg / kg की दर से निर्धारित की जाती है। बाहर ले जाना रेडियोआयोडीन चिकित्सागर्भवती contraindicated... यदि मुझे गलती से एक गर्भवती महिला को सौंपा गया था, तो उसे विकिरण जोखिम की सूचना दी जानी चाहिए, जिसमें भ्रूण में थायरॉयड ग्रंथि के विनाश का जोखिम भी शामिल है, अगर 131 मुझे गर्भावस्था के 12 सप्ताह बाद लिया गया था। गर्भावस्था की समाप्ति के लिए या उसके खिलाफ कोई सिफारिश नहीं है, जिसके दौरान महिला को 131 आई। प्रारंभिक गर्भावस्था में टीएसएच के स्तर में क्षणिक एचसीजी-प्रेरित कमी के साथ, थायरोस्टैटिक्स निर्धारित नहीं हैं। दवा-प्रेरित थायरोटॉक्सिकोसिस का उपचार: चिकित्सा की पृष्ठभूमि के खिलाफ ऐमियोडैरोन थायराइड फ़ंक्शन के मूल्यांकन की सिफारिश की जाती है, उपचार शुरू होने के 1 और 3 महीने पहले, फिर 3-6 महीनों के अंतराल के साथ। फ्रोलिंग थायरोटॉक्सिकोसिस की पृष्ठभूमि के खिलाफ एमियोडैरोन लेने को रोकने का निर्णय एक कार्डियोलॉजिस्ट के परामर्श और एक प्रभावी वैकल्पिक एंटीरैडमिक थेरेपी की उपस्थिति या अनुपस्थिति के आधार पर, व्यक्तिगत रूप से किया जाना चाहिए। थायमेज़ोल का उपयोग टाइप 1 एमियोडेरोन-प्रेरित थायरोटॉक्सिकोसिस, और ग्लूकोकॉर्टिकॉस्टिरॉइड्स टाइप 2 एमियोडैरोन-प्रेरित थायरोटॉक्सिकोसिस के उपचार के लिए किया जाना चाहिए। स्पष्ट एमियोडेरोन-प्रेरित थायरोटॉक्सिकोसिस के साथ, जो मोनोथेरेपी का जवाब नहीं देता है, साथ ही उन स्थितियों में जहां रोग के प्रकार को सटीक रूप से निर्धारित नहीं किया जा सकता है, थायरोस्टैटिक्स और ग्लुकोकोर्टिकोइड्स के संयोजन की नियुक्ति का संकेत दिया गया है। थायराज़ोल और प्रेडनिसोलोन के साथ आक्रामक संयोजन चिकित्सा के प्रभाव की अनुपस्थिति में थायराइडेक्टोमी को अमियोडेरोन-प्रेरित थायरोटॉक्सिकोसिस वाले रोगियों में किया जाना चाहिए। अंतःस्रावी नेत्ररोग के रोगियों में एचडी के उपचार के लिए दृष्टिकोण: एचडी और ईओपी वाले सभी रोगियों को सर्जरी के बाद 1 दिन से पश्चात हाइपोथायरायडिज्म के अनिवार्य चिकित्सा सुधार की आवश्यकता होती है, इसके बाद वर्ष में कम से कम एक बार टीएसएच स्तर का नियमित निर्धारण किया जाता है। रेडियोओपाइन थेरेपी को ईओपी वाले रोगियों में एचडी में थायरोटॉक्सिकोसिस के इलाज की एक सुरक्षित विधि के रूप में अनुशंसित किया जा सकता है, जो इसके पाठ्यक्रम को खराब नहीं करता है, बशर्ते कि प्रतिस्थापन चिकित्सा की पृष्ठभूमि के खिलाफ विकिरण के बाद एक स्थिर यूथायरॉयड राज्य प्राप्त किया जाता है लेवोथायरोक्सिन (स्तर सी) के साथ। सर्जिकल उपचार या राइट एचडी की योजना बनाते समय, इसे ध्यान में रखना आवश्यक है छवि गहनता की गतिविधि की डिग्री... छवि तीव्रता (सीएएस) के एक निष्क्रिय चरण के साथ रोगियों<3) предварительная подготовка не требуется, назначается только симптоматическое лечение (уровень А). В активную фазу (CAS≥5) до проведения хирургического лечения или РЙТ необходимо лечение глюкокортикоидами (уровень В). При низкой активности процесса (CAS=3-4) глюкокортикоиды назначаются, в основном, после радикального лечения. Пациентам с тяжелой степенью ЭОП и угрозой потери зрения проведение राइट को contraindicated है... एचडी और ईओपी वाले मरीजों को धूम्रपान बंद करने और वजन घटाने (स्तर बी) की आवश्यकता होती है। आवश्यक दवाओं की सूची (100% इस्तेमाल होने की संभावना):
अतिरिक्त दवाओं की सूची (100% से कम उपयोग किए जाने की संभावना): तालिका 10. अधिवृक्क अपर्याप्तता के लिए उपयोग की जाने वाली दवाएं: * कजाकिस्तान गणराज्य के क्षेत्र पर पंजीकरण के बाद आवेदन करें शल्य चिकित्सा संबंधी व्यवधान:नहीं। आगे की व्यवस्था[4-6]:
रेडियोधर्मी आयोडीन चिकित्सा के बादमैं 131 थायरॉयड ग्रंथि का कार्य उत्तरोत्तर कम होता जाता है। टीएसएच स्तर का नियंत्रण - प्रत्येक 3-6 महीने। हाइपोथायरायडिज्म आमतौर पर उपचार के 2-3 महीने बाद विकसित होता है, और यदि यह पता चला है, तो तुरंत लेवोथायरोक्सिन को निर्धारित करना आवश्यक है। थायरॉयडेक्टॉमी के बाद HD के लिए यह अनुशंसित है: विटामिन डी की न्यूनतम या अधिकतम खुराक पर कोई प्रतिबंध नहीं है। पर्याप्त खुराक मानदंड - आयनित कैल्शियम का स्तर 10 दिनों के लिए 1.2 मिमीोल / एल से अधिक नहीं है; पर्याप्त खुराक के चयन के बाद, हर 2-4 सप्ताह में एक बार कैल्शियम के स्तर की लगातार निगरानी की जाती है, यदि आवश्यक हो, तो दवा की खुराक को समायोजित किया जाता है। इसके अलावा, कैल्शियम की तैयारी 500-3000 मिलीग्राम / दिन की खुराक पर निर्धारित की जाती है। शरीर में कैल्शियम का पर्याप्त सेवन। भविष्य में, जिन रोगियों को थायरॉयडेक्टॉमी हुई है और लेवोथायरोक्सिन के साथ प्रतिस्थापन चिकित्सा प्राप्त कर रहे हैं, उनकी सामान्य तरीके से निगरानी की जानी चाहिए, जैसे कि हाइपोथायरायडिज्म (हाइपोपैरैथायरायडिज्म) के रोगियों के लिए। उपचार प्रभावशीलता संकेतक: उपचार (अस्पताल) रोगी अवलोकन चार्ट, रोगी मार्ग गैर-दवा उपचार:देखें रेडियोधर्मी आयोडीन चिकित्सा: एचडी के साथ रोगियों में, जिन्होंने थियामेजोल के साथ चिकित्सा के 1-2 साल बाद रोग का उपचार विकसित नहीं किया था, रेडियोधर्मी आयोडीन या थायरॉयडेक्टॉमी के साथ उपचार पर विचार करना आवश्यक है। दवा से इलाज:देखें थायरोटॉक्सिक संकट (टीसी)- 8% -25% मामलों में मल्टीसिस्टम की चोट और मृत्यु दर की विशेषता एक दुर्लभ बीमारी। टीसी के लिए नैदानिक \u200b\u200bमानदंड - एकीकृत नैदानिक \u200b\u200bमानदंड (BWPS स्केल)। टीसी वाले सभी रोगियों को गहन देखभाल इकाई में अवलोकन की आवश्यकता होती है, सभी महत्वपूर्ण कार्यों की निगरानी की जानी चाहिए। हार्मोनल रक्त परीक्षण के परिणामों की प्रतीक्षा किए बिना, उपचार तुरंत शुरू किया जाना चाहिए। तालिका 11. थायरोटॉक्सिक संकट का उपचार:
अमियोडेरोन के साथ उपचार थायरॉयड शिथिलता के विकास और इसके कार्यों के प्रयोगशाला मापदंडों में परिवर्तन से जुड़ा हुआ है। एमियोडेरोन-प्रेरित हाइपोथायरायडिज्म (एआईएच) और एमियोडैरोन-प्रेरित थायरोटॉक्सिकोसिस (एआईटी) प्रतिष्ठित हैं। मिश्रित / उदासीन रूप भी हैं। यद्यपि एआईएच सामान्य थायरॉयड ग्रंथि वाले रोगियों में विकसित हो सकता है और एक ऑटोइम्यून प्रतिक्रिया की कमी हो सकती है, यह अक्सर अव्यक्त पुरानी ऑटोइम्यून थायरॉयडिटिस के रोगियों में विकसित होता है, महिलाओं में प्रबल होता है, और आयोडीन-संतृप्त क्षेत्रों में भी। कीवर्ड: थायरॉइड ग्रंथि की शिथिलता, आयोडीन, एमियोडेरोन-प्रेरित हाइपोथायरायडिज्म, एमियोडेरोन-प्रेरित थायरोटॉक्सिकोसिस, थायरॉयडेक्टोमी, एमियोडैरोन। उद्धरण के लिए:डेमिडोवा टी। यू।, किशकोविच यू.एस., लेडीगिना डी.ओ. अमियोडेरोन-जुड़े थायरॉयड रोग के साथ रोगियों का प्रबंधन। यूरोपीय थायराइड एसोसिएशन 2018 // आरएमजे की खबर। 2018. नंबर 11 (II)। एस। 101-104 एमियोडैरोन से जुड़े थायरॉयड रोग के साथ रोगी प्रबंधन। यूरोपीय थायराइड एसोसिएशन 2018 की खबर Pirogov रूसी राष्ट्रीय अनुसंधान चिकित्सा विश्वविद्यालय, मास्को अमियोडेरोन के साथ उपचार थायरॉयड शिथिलता के विकास और इसके कार्यों के प्रयोगशाला मापदंडों में परिवर्तन से जुड़ा हुआ है। अमियोडेरोन-प्रेरित हाइपोथायरायडिज्म (एआईएच) और एमियोडैरोन-प्रेरित थायरोटॉक्सिकोसिस (एआईटी) हैं। मिश्रित / उदासीन रूप भी हैं। यद्यपि एआईएच सामान्य थायरॉयड वाले रोगियों में विकसित हो सकता है और एक ऑटोइम्यून प्रतिक्रिया की अनुपस्थिति में, यह अक्सर अव्यक्त क्रोनिक ऑटोइम्यून थायरॉयडिटिस के रोगियों में विकसित होता है, महिलाओं के साथ-साथ आयोडीन-संतृप्त क्षेत्रों में भी प्रबल होता है। मुख्य शब्द: थायराइड की शिथिलता, आयोडीन, एमियोडेरोन-प्रेरित हाइपोथायरायडिज्म, एमियोडेरोन-प्रेरित थायरोटॉक्सिकोसिस, थायराइडेक्टोमी, एमियोडैरोन। लेख यूरोपीय थायराइड एसोसिएशन 2018 की खबर प्रस्तुत करता है। एमियोडैरोन से जुड़े थायरॉइड डिसफंक्शन (हाइपोथायरायडिज्म, थायरोटॉक्सिकोसिस) के रोगियों के प्रबंधन की विशेषताओं पर प्रकाश डाला गया है। परिचयअमियोडेरोन एक बेंज़ोफ्यूरन व्युत्पन्न है, एक आयोडीन युक्त दवा है जो विशेष रूप से सुप्रावेंट्रिकुलर अतालता के उपचार में प्रभावी है। उच्च आयोडीन सामग्री और औषधीय गुणों (थायरोक्सिन, टी 4 के परिधीय मोनोडायोडिकेशन का दमन) के कारण, दवा थायराइड की शिथिलता और संकेतकों में परिवर्तन का कारण बनती है, जो इसके कार्य में बदलाव का संकेत देती है। एमियोडेरोन से इलाज किए जाने वाले लगभग 15-20% रोगियों में थायरोटॉक्सिकोसिस (एमियोडेरोन) विकसित होता है।प्रेरित थायरोटॉक्सिकोसिस, एआईटी) या हाइपोथायरायडिज्म (एमियोडैरोन-प्रेरित हाइपोथायरायडिज्म, एआईएच)। थायरॉइड डिसफंक्शन का प्रकार आयोडीन सेवन पर निर्भर करता है, उदाहरण के लिए, एआईएच आयोडीन-संतृप्त क्षेत्रों में अधिक आम है AIT - आयोडीन की कमी में। एआईओडारोन-प्रेरित थायरॉयड रोग का निदान, वर्गीकरण और प्रबंधन, अर्थात् एआईटी, अक्सर जटिल होते हैं। एमियोडैरोन से जुड़े थायरॉइड डिसफंक्शन का कोई विशिष्ट भविष्यवक्ता नहीं पाया गया था, हालांकि महिला सेक्स और एंटीथायरॉइड थायरॉयड पेरोक्सीडेस के प्रति एंटीबॉडी AIH की भविष्यवाणी करती है। थायराइड के रोगजनन अमियोडेरोन के साथ उपचार के दौरान बदलता है और इसके शिथिलता के उपचार की रणनीतियूथायरायड के रोगियों में थायराइड फंक्शन टेस्ट को अमियोडेरोन कैसे प्रभावित करता है?अधिकांश रोगियों को जो एमियोडेरोन प्राप्त करना शुरू करते हैं (आमतौर पर 200 मिलीग्राम / दिन), यूथायरायडिज्म होता है, भले ही उच्च खुराक का उपयोग किया जाता हो (400 मिलीग्राम / दिन)। हालांकि, सभी रोगियों में एमियोडेरोन के साथ इलाज किया गया, जल्दी (<3 мес.) или поздние (>3 महीने) विश्लेषण में सीरम थायराइड हार्मोन के स्तर में परिवर्तन। अमियोडेरोन में उच्च आयोडीन की मात्रा रक्त प्लाज्मा में अकार्बनिक आयोडीन की सांद्रता को 40 गुना बढ़ा देती है, मूत्र में आयोडीन का उत्सर्जन - 24 घंटे में 15 हजार mcg तक। वुल्फ-चाकोव प्रभाव के कारण, थायरॉयड ग्रंथि में बदलाव होता है। आयोडीन आयोजन को दबाने और हार्मोन के स्तर को कम करने से आयोडीन अधिभार थायराइड बाद का प्रभाव सीरम थायराइड-उत्तेजक हार्मोन (टीएसएच) की बढ़ती एकाग्रता का मुख्य कारण है। अमियोडेरोन (3 सप्ताह के लिए 400 मिलीग्राम / दिन) के साथ अल्पकालिक उपचार थायरोक्सिन उत्पादन (टी 4) की दर और टी 4 की चयापचय दर को कम करता है। अमियोडेरोन भी पिट्यूटरी ग्रंथि में इंट्रासेल्युलर टी 4 परिवहन और टाइप 2 आयोडोथायरोनिन डेयोडिनेज गतिविधि को रोकता है, इसके बाद पिट्यूटरी ग्रंथि में अपने संज्ञानात्मक रिसेप्टर के लिए इंट्रासेल्युलर ट्राइयोडोथायरोनिन (टी 3) उत्पादन और थायराइड हार्मोन के बंधन में कमी आती है। हालांकि, ये पिट्यूटरी प्रभाव लंबे समय तक उपचार के दौरान एमीडारोन के साथ पुरानी अवस्थाओं में भी दिखाई देते हैं और ये सबसे अधिक संभावना है कि वोल्फ-चीकॉफ प्रभाव की तुलना में TSH के स्तर को बदलने के लिए कम महत्वपूर्ण हैं। बाद में, वुल्फ-चाकोव प्रभाव गायब हो जाता है, और टी 4 और टीएसएच की सीरम एकाग्रता सामान्य हो जाती है। इस चरण के दौरान, T 4, मुक्त T 4 (swT 4) और परिवर्तित T 3 (pT 3) के स्तर में वृद्धि होती है, जबकि सीरम कुल T 3 और मुक्त T 3 (swT 3) के स्तर में हेपेटिक गोडीडोथायरोनिन के निषेध के कारण कमी आती है डेयोडिनेज 1-वें प्रकार।सीरम पीटी 3 एकाग्रता में वृद्धि आमतौर पर सीरम टी 3 एकाग्रता में कमी से बहुत अधिक है। सीरम टी 4, टी 3 और पीटी 3 में उपर्युक्त परिवर्तन एमियोडेरोन के साथ उपचार के दौरान जल्दी देखे गए और लंबे समय तक उपचार के दौरान बने रहे। 3 महीने के बाद। थेरेपी ने एक स्थिर स्थिति हासिल की जिसमें सीरम टीएसएच स्तर आधारभूत मूल्यों पर लौट आया। सीरम टीएसएच का सामान्यीकरण टी 4 उत्पादन की बढ़ी हुई दर और चयापचय दर में कमी के साथ जुड़ा हुआ है। टी 4 उत्पादन और चयापचय दर में परिवर्तन टी 3 उत्पादन की नाकाबंदी को दबाता है, इस प्रकार कम सामान्य सीमा में सीरम टी 3 का स्तर बढ़ जाता है। अमियोडेरोन की संचयी खुराक के साथ, सीरम कुल टी 4, एसटी 4 और पीटी 3 का स्तर ऊपरी सामान्य सीमा या थोड़ा ऊंचा रहता है, जबकि सीरम टी 3 (जैव रासायनिक रूप से सक्रिय हार्मोन) का स्तर निचली सीमा पर सामान्य सीमा में होता है। अमियोडेरोन के साथ इलाज किए गए रोगियों के इस जैव रासायनिक प्रोफ़ाइल को यूथायरॉयड माना जाता है। क्या सभी एआईएच रोगियों का इलाज किया जाना चाहिए? क्या इन रोगियों में अमियोडेरोन को बंद कर दिया जाना चाहिए? एयियोडैरोन के साथ इलाज किए गए रोगियों में एआईएच की व्यापकता 26% (उप-हाइपोथायरायडिज्म) और 5% (ओवरेट हाइपोथायरायडिज्म) तक पहुंच सकती है। यद्यपि एआईएच सामान्य थायरॉयड ग्रंथि वाले रोगियों में विकसित हो सकता है और एक ऑटोइम्यून प्रतिक्रिया की कमी हो सकती है, यह अक्सर अव्यक्त पुरानी ऑटोइम्यून थायरॉयडिटिस के रोगियों में विकसित होता है, महिलाओं में प्रबल होता है, और आयोडीन-संतृप्त क्षेत्रों में भी। नैदानिक \u200b\u200bरूप से, AIH के लक्षण अन्य एटियलजि के हाइपोथायरायडिज्म से भिन्न नहीं होते हैं, लेकिन यह उल्लेखनीय है कि गंभीर हाइपोथायरायडिज्म वेंट्रिकल्स की संवेदनशीलता को जीवन-धमकाने वाले अतालता में बढ़ा सकता है। एआईएच को अमियोडेरोन की वापसी की आवश्यकता नहीं है। ओवरवेट हाइपोथायरायडिज्म के सभी मामलों में लेवोथायरोक्सिन सोडियम (एलएन) के साथ उपचार की सिफारिश की जाती है, जबकि यह उप-कोशिकीय रूपों से बचा जा सकता है, विशेष रूप से बुजुर्गों में, लेकिन हाइपोथायरायडिज्म (छवि 1) की प्रगति का पता लगाने के लिए अक्सर थायरॉयड स्थिति का आकलन करना आवश्यक है। । कितने प्रकार के एआईटी को प्रतिष्ठित किया जा सकता है और नैदानिक \u200b\u200bमानदंड क्या हैं?AIT टाइप 1 आयोडीन-प्रेरित हाइपरथायरायडिज्म का एक रूप है, जो आयोडीन लोड के जवाब में स्वायत्त रूप से काम कर रहे थायरॉयड ग्रंथि द्वारा थायराइड हार्मोन के अत्यधिक, अनियंत्रित संश्लेषण के कारण होता है, जो आमतौर पर प्रारंभिक थायराइड नोड्यूल या अव्यक्त ग्रेव्स रोग की उपस्थिति में विकसित होता है। AIT टाइप 2 -यह एक विनाशकारी थायरॉयडिटिस है जो एक सामान्य थायरॉयड ग्रंथि के साथ विकसित होता है। एक मिश्रित / अविभाजित रूप भी स्थापित किया जाता है जब दोनों प्रकार के रोगी मौजूद होते हैं। टाइप 2 AIT आयोडीन की कमी वाले क्षेत्रों में प्रमुख है और AIT का सबसे सामान्य रूप है। AIT के निदान में आमतौर पर सीरम cwT 4 और cwT 3 स्तरों में वृद्धि और सीरम TSH स्तरों में कमी शामिल है। एंटीथायरॉइड एंटीबॉडी, साथ ही एंटीथायरॉइड थायरॉइड पेरोक्सीडेस के लिए एंटीबॉडी आमतौर पर एआईटी 1 के लिए सकारात्मक और एआईटी 2 के लिए नकारात्मक हैं, हालांकि एआईटी 1 के निदान के लिए उनकी उपस्थिति आवश्यक नहीं है। अल्ट्रासाउंड की मदद से, आप थायरॉयड ग्रंथि, नोड्यूल्स, पैरेन्काइमल इकोोजेनिक संरचनाओं और संवहनीकरण की मात्रा का आकलन कर सकते हैं। सामान्य तौर पर, अधिकांश डेटा बताते हैं कि थायरॉयड ग्रंथि के मानक अल्ट्रासाउंड में कम नैदानिक \u200b\u200bमूल्य है। डॉपलर अल्ट्रासाउंड वास्तविक समय में थायरॉयड संवहनीकरण का एक गैर-आक्रामक आकलन है, यह एआईटी 2 के विनाशकारी रूप (थायरॉइड हार्मोन के उच्च स्तर के साथ एक साथ हाइपरवास्कुलराइजेशन की अनुपस्थिति) के निदान में एक अच्छी मदद है।  क्या AIT हमेशा एक आपातकालीन स्थिति है?AIT एक खतरनाक स्थिति हो सकती है, क्योंकि यह मौजूदा कार्डियक पैथोलॉजी को बढ़ा सकती है। एआईटी बढ़ी हुई रुग्णता और मृत्यु दर के साथ जुड़ा हुआ है, विशेष रूप से बुजुर्ग रोगियों में बाएं बाएं निलय समारोह के साथ। इस प्रकार, ज्यादातर मामलों में, बुजुर्ग रोगियों में, तत्काल वसूली और यूथायरायडिज्म के रखरखाव की आवश्यकता होती है। एआईटी के साथ रोगियों को रुग्णता और मृत्यु दर के बढ़ते जोखिमों के कारण हर समय तत्काल उपचार प्राप्त करना चाहिए, विशेष रूप से बुजुर्गों और / या बाएं निलय शिथिलता के साथ। कुल थायराइडेक्टोमी को एआईटी के साथ रोगियों में देरी के बिना खराब हृदय समारोह और उन लोगों में किया जाना चाहिए, जिनमें थायरोटॉक्सिकोसिस चिकित्सा का जवाब नहीं देता है। यह निष्कर्ष एंडोक्रिनोलॉजिस्ट, कार्डियोलॉजिस्ट, एनेस्थेसियोलॉजिस्ट और सर्जन के एक बहु-विषयक टीम द्वारा व्यापक अनुभव द्वारा खींचा जा सकता है।क्या एआईटी के कुछ मामलों में एमियोडेरोन थेरेपी जारी रखी जा सकती है?एआईटी के रोगियों में एमियोडैरोन थेरेपी को जारी रखने या बंद करने के निर्णय के बारे में कोई सहमति या विश्वसनीय डेटा नहीं है। कार्डियोलॉजिस्ट और एंडोक्रिनोलॉजिस्ट द्वारा संयुक्त रूप से किए गए जोखिम स्तरीकरण को ध्यान में रखते हुए यह निर्णय व्यक्तिगत होना चाहिए।यादृच्छिक नैदानिक \u200b\u200bपरीक्षणों में, सभी 26 एआईटी 2 रोगियों को थियामेज़ोल (मिथिमेज़ोल) और प्रेडनिसोलोन या प्रेडनिसोलोन और सोडियम पेरोक्लोरेट के साथ इलाज किया गया, जो एमोक्सिडोन के बावजूद 8 से 14 सप्ताह में यूथायरायडिज्म हासिल किया। इसी तरह के परिणाम एआईटी 2 वाले 13 रोगियों के एक छोटे से संभावित अध्ययन में प्राप्त किए गए थे। जापान में, एआईटी 2 के साथ 50 रोगियों को जो एमाइडारोन प्राप्त करना जारी रखा गया था, का अध्ययन किया गया था; एआईटी के पहले एपिसोड के कई वर्षों बाद केवल तीन रोगियों में आवर्तक एआईटी 2 देखा गया था। दूसरी ओर, एआईटी 2 के साथ 83 रोगियों में एक बड़े पूर्वव्यापी कोहार्ट अध्ययन में, प्रेडनिसोलोन ने बहुमत में यूथायरायडिज्म को बहाल किया, चाहे निरंतरता या वापसी की परवाह किए बिना। एमियोडेरोन, लेकिन एमियोडेरोन के साथ निरंतर चिकित्सा ने थायरोटॉक्सिकोसिस की पुनरावृत्ति की दर में वृद्धि की, जिससे यूथायरायडिज्म की निरंतर वसूली में देरी हुई और हृदय पर थायराइड हार्मोन का लंबा संपर्क हुआ। यदि हृदय की स्थिति हल्की और स्थिर है, तो आवश्यक रूप से अमियोडेरोन को सावधानीपूर्वक वापस लिया जा सकता है, यदि यूथायरायडिज्म के ठीक होने के बाद इसे फिर से शुरू किया जा सकता है। एआईटी 1 में समस्या अधिक कठिन है और एआईटी के मिश्रित / अविभाज्य मामले हैं। कई एंडोक्रिनोलॉजिस्ट कार्डियोलॉजिकल रूप से संभव होने पर एमियोडेरोन को बंद करना पसंद करते हैं। इस प्रकार, यह निर्णय लिया जाना चाहिए कि क्या एमीडारोन को जारी रखना या वापस लेना जीवन के लिए अतालता में एमियोडेरोन के संभावित लाभों के मद्देनजर किया जाना चाहिए, अतिरिक्त हार्मोन के लंबे समय तक संपर्क का खतरा, और एआईटी का प्रकार। AIT 1 के लिए उपचार रणनीति क्या है?प्रमुख रोगज़नक़ तंत्र के मद्देनज़र, जब चिकित्सा उपयुक्त हो तो AIT 1 एंटीथायरॉइड ड्रग्स (कार्बिमाज़ोल (मेथिमाज़ोल के लिए एक प्रलोभन), मेथिमाज़ोल या प्रोपीलिथियोरेसिल) के साथ इलाज करने के लिए बेहतर प्रतिक्रिया करता है। कुछ मामलों में, आपातकालीन या निस्तारण थायरॉयडेक्टॉमी प्रारंभिक चिकित्सीय विकल्प हो सकता है। एआईटी के साथ रोगियों में आयोडीन-संतृप्त थायरॉयड ग्रंथि, थिओनामाइड्स के लिए असंवेदनशील है, इसलिए, दवाओं की उच्च दैनिक खुराक (40-60 मिलीग्राम मिथिमेज़ोल या प्रोपिलिथियोरेसिल के बराबर खुराक) के साथ, यूथायरायडिज्म को बहाल करने के लिए सामान्य से अधिक लंबी अवधि की आवश्यकता होती है। यह स्पष्ट रूप से अंतर्निहित हृदय रोग के रोगियों में एक आदर्श स्थिति नहीं है, जिसमें हाइपरथायरायडिज्म के लिए जल्दी से मुआवजा दिया जाना चाहिए। थायमाइड्स के प्रति थायरॉयड ग्रंथि की संवेदनशीलता को बढ़ाने के लिए, पोटेशियम परक्लोरेट का उपयोग किया जाता है, जो थायरॉयड ग्रंथि द्वारा आयोडीन के तेज को कम करता है। दवा के प्रतिकूल प्रभाव (विशेषकर गुर्दे और अस्थि मज्जा पर) को कम करने के लिए उपयोग किए गए खुराक 1 ग्राम / दिन से अधिक नहीं थे। इसके अलावा, यह अधिक से अधिक के लिए दवा का उपयोग नहीं करने की सिफारिश की है4-6 सप्ताह ... सोडियम परक्लोरेट एक वैकल्पिक विकल्प है क्योंकि पोटेशियम परक्लोरेट अब उपलब्ध नहीं है। सोडियम परक्लोरेट एक समाधान के रूप में उपलब्ध है - 21 बूंदें 300 मिलीग्राम प्रतिक्लोरेट से मेल खाती हैं। जब तक यह अंतर्निहित हृदय रोग और हृदय क्षतिपूर्ति के लिए स्वीकार्य नहीं है, तब तक थियोमाइड्स के साथ उपचार जारी रखा जा सकता है। यूथायरायडिज्म की वसूली के बाद, आमतौर पर थायरॉयड ग्रंथि के हाइपरफंक्शनिंग के लिए निश्चित चिकित्सा की सिफारिश की जाती है। यह आपको कार्डियक दृष्टिकोण से आवश्यक होने पर सुरक्षित रूप से फिर से शुरू करने और एमियोडेरोन लेने की अनुमति देता है। अगर एमियोडेरोन को बंद किया जा सकता है, तो आयोडीन संदूषण समाप्त होने पर रेडियोआयोडीन थेरेपी दी जा सकती है, 612 महीने तक। अमियोडेरोन के सेवन को रोकने के बाद, मूत्र में आयोडीन के उत्सर्जन को सामान्य करता है और रेडियोधर्मी आयोडीन के अवशोषण का पर्याप्त स्तर होता है। बेसलाइन थायराइड हाइपरफंक्शन के साथ एआईटी 1 के साथ निश्चित उपचार सहज हाइपरथायरायडिज्म के उपचार से अलग नहीं है। विनाशकारी थायरोटॉक्सिकोसिस के सबूतों के अभाव में, एआईटी 1 में जीसी के उपयोग की सिफारिश नहीं की जाती है। AIT 2 के लिए क्या रणनीति है?36 रोगियों में एक यादृच्छिक अध्ययन, जो प्रेडनिसोलोन (30 मिलीग्राम / दिन) और सोडियम परक्लोरेट (500 मिलीग्राम / दिन) या इन दवाओं के संयोजन की तुलना में एमियोडेरोन और मेथिमेज़ोल (30 मिलीग्राम / दिन) प्राप्त करते हैं। प्रेडनिसोलोन उपचार के साथ, सभी रोगियों में यूथायरायडिज्म को प्राप्त किया गया था, जबकि अकेले सोडियम परक्लोरेट के साथ इलाज करने वाले 30% रोगियों को यूथायरायडिज्म को प्राप्त करने के लिए अतिरिक्त प्रेडनिसोलोन उपचार की आवश्यकता थी। इस प्रकार, प्रेडनिसोन इन रोगियों के लिए सबसे प्रभावी उपचार माना जाता है। एआईटी के लिए मौखिक जीसी की प्रारंभिक खुराक प्रेडनिसोलोन की 2-30 मिलीग्राम / दिन है(या अन्य हा की एक बराबर खुराक), जब नैदानिक \u200b\u200bऔर / या जैव रासायनिक euthyroidism हासिल की है कम कर दिया। कुछ मामलों में, एआईटी 2 को उपचार की लंबी अवधि की आवश्यकता हो सकती है। यदि AIT 2 एक गंभीर स्थिति है, तो निस्तारण थायरॉयडेक्टोमी को AIT 1 या मिश्रित / उदासीन रूपों के लिए उसी तरह माना जा सकता है। AIT के मिश्रित / अविभाजित रूपों के लिए रणनीति क्या हैं?एआईटी 1, एआईटी 2 और मिश्रित / अविभाजित रूपों के बीच अंतर आगे के उपचार की रणनीति निर्धारित करने के लिए महत्वपूर्ण हो सकता है।मिश्रित / अविभाजित एआईटी (भले ही पूरी तरह से विशेषता नहीं है) नैदानिक \u200b\u200bअभ्यास में होता है और एआईटी 1 (आयोडीन-प्रेरित हाइपरथायरायडिज्म) और एआईटी 2 (विनाशकारी थायरॉयडिटिस) दोनों रोगजनक तंत्र के कारण होता है। यह अत्यधिक संभावना नहीं है कि एंटी-टीएसएच एंटीबॉडी-नकारात्मक रोगियों में एआईटी और मॉर्फोलॉजिकली सामान्य थायरॉयड ग्रंथि, अनुपस्थित संवहनीकरण के साथ, एआईटी के मिश्रित / अविभाजित रूप हैं। इन रोगियों में, शारीरिक परीक्षा के आधार पर, एंटी-टीएसएच रिसेप्टर्स के लिए एंटीबॉडी की संवेदनशीलता का मापन, एआईटी 2 का निदान करना और एचए के साथ इलाज करना संभव है। एआईटी 1 और एआईटी के मिश्रित / अविभाजित रूपों के बीच अंतर करना अधिक कठिन है, आमतौर पर बहिष्करण (एक गांठदार गण्डमाला की उपस्थिति में) का निदान। इस स्थिति में उपचारात्मक दृष्टिकोण स्पष्ट नहीं है। यदि एक सटीक निदान नहीं किया जा सकता है, तो 2 संभावित दृष्टिकोण प्रस्तावित किए जा सकते हैं। सबसे पहले, वे थियोमाइड्स (ch सोडियम परक्लोरेट) के साथ उपचार शुरू करते हैं, जैसे कि एआईटी 1 में, अपेक्षाकृत कम समय में जैव रासायनिक सुधार की अनुपस्थिति में (उचित रूप से 4-6 सप्ताह), एचए को इस धारणा के साथ जोड़ा जाता है कि ए विनाशकारी घटक मौजूदा विकृति में होता है। एक वैकल्पिक विधि को संयोजन चिकित्सा (थिओमाइड्स और हा) द्वारा शुरू से ही दर्शाया गया है। संयोजन चिकित्सा के लिए खराब प्रतिक्रिया के मामले में थायराइडेक्टोमी उचित है (छवि 2)।  क्या पिछले एआईटी वाले रोगियों में एमियोडेरोन को फिर से शुरू किया जा सकता है (यदि आवश्यक हो)?एक पूर्वव्यापी अध्ययन में जिसने एआईटी के इतिहास के साथ बार-बार एमियोडैरोन के प्रशासन की समस्या की जांच की, एआईटी के 172 में से 46 रोगियों को ड्रग छूट के बाद औसतन 2 साल बाद एमियोडैरोन के दूसरे कोर्स की आवश्यकता थी। एआईटी 46 में से 14 रोगियों (30%) में भर्ती हुई, 46 में से 12 में (26%) एआईएच विकसित हुई, शेष 20 रोगियों में यूथायरायडिज्म उपचार के बाद औसतन 6 साल तक बना रहा। आवर्तक AIT (14 में से 11) वाले अधिकांश रोगियों में, AIT 1 को वर्गीकृत किया गया था। रायना एट अल द्वारा लेख में उल्लिखित अन्य अप्रकाशित अध्ययन। 9% मामलों में एमियोडैरोन थेरेपी की वसूली के बाद एआईटी या नव विकसित हाइपरथायरायडिज्म से छुटकारा पाने की रिपोर्ट करें। एमीयोडारोन को फिर से शुरू करने से पहले एंटीथायरॉयड दवाओं के साथ निवारक चिकित्सा का उपयोग करने का सवाल सबूत की कमी के कारण अनुत्तरित रहता है।निष्कर्षजबकि एआईएच का इलाज करना आसान है, एआईटी एक नैदानिक \u200b\u200bऔर चिकित्सीय चुनौती प्रस्तुत करता है। एआईटी 2 (विनाशकारी थायरॉयडिटिस) वाले अधिकांश रोगियों का सफलतापूर्वक जीसी के साथ इलाज किया जाता है, उन्हें एमीओडरोन वापस लेने की आवश्यकता नहीं हो सकती है। एंटीथायरॉयड दवाओं के लिए आयोडीन युक्त ग्रंथि के प्रतिरोध के कारण एआईटी 1 (मिश्रित / उदासीन रूपों) का उपचार अधिक कठिन कार्य है। एआईटी 1 और मिश्रित / उदासीन रूपों के बीच नैदानिक \u200b\u200bभेदभाव की जटिलता को देखते हुए, संयोजन चिकित्सा का अक्सर उपयोग किया जाता है।साहित्य 1. बोगाज़ज़ी एफ।, बार्टालैना एल।, मार्टिनो ई। एमाडेरोन-प्रेरित थायरोटॉक्सिकोसिस // \u200b\u200bजे। क्लिनिकल के साथ रोगी को दृष्टिकोण। एंडोक्रिनॉल। मेटाब। 2010. वॉल्यूम। 95. पी। 2529–2535। | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||