Tulad ng anumang iba pang malubhang sakit, makabuluhang nakakaapekto sa katawan ng tao.
Sa pag-unlad ng diabetes mellitus, hindi lamang ang mga pagbabago sa hormonal, kundi pati na rin ang mga pathological na proseso na nakakaapekto sa iba't ibang mga panloob na organo at grupo ng mga katawan ay sinusunod.
Para sa pag-aaral ng anatomical na mga tampok ng organismo ng mga pasyente na naghihirap mula sa diyabetis, ang seksyon ng gamot na tinatawag na pathological anatomy ay responsable. Ano ang pagkakaiba sa pagitan ng kasamang diyabetis ng potanatomy?
Pathological Anatomy: Ano ito?
Ang panloob na istraktura ng isang tao, pati na rin ang mga tampok ng istraktura at pag-unlad ng mga organo nito, ay pinag-aralan ng morpolohiya ng tao.
Uncharacteristic para sa isang malusog na tao Baguhin ang mga organo na nagmumula sa pag-unlad ng isang sakit ay ang paksa ng pag-aaral ng pathological anatomya.
Ang mga tampok ng impluwensiya ng isa o ibang patolohiya bawat tao ang pinakamahalagang data na tumutulong sa pagbuo at pagpapatupad ng tamang paggamot. Mahalaga na maunawaan ang mekanismo ng pag-impluwensya sa sakit upang maunawaan ang mga sanhi ng isa o ibang edad.
Ang katumpakan ng pagkakaloob ng palatandaan na tulong, na sa ilang mga kaso ay nananatiling lamang ang tanging paraan ng kaligtasan ng buhay ng pasyente, higit sa lahat ay nakasalalay sa kaalaman na nakuha gamit ang patanatomy. Samakatuwid, ang pagbubukas at pag-aaral ng mga katawan, pati na rin ang isang komprehensibong pag-aaral ng surgical material, ay isa sa mga pangunahing paraan upang bumuo ng gamot.
Ang Paloanatomy ay isang mahalagang paraan ng pag-aaral ng mga bagong medikal na tauhan.
Panatun ng Sugar Diabetes: Pangkalahatang katangian.
 Ang pag-aaral ng anatomya ng mga pasyente na may diyabetis ay nakikibahagi sa subseksiyon ng gamot na tinatawag na Patanatomy ng Endocrine System.
Ang pag-aaral ng anatomya ng mga pasyente na may diyabetis ay nakikibahagi sa subseksiyon ng gamot na tinatawag na Patanatomy ng Endocrine System.
Kasabay nito, hindi macro-lesions, na nagiging sanhi ng cardiosclerosis, at, ngunit microangiopathy, kapag ang degenerative proseso daloy sa capillaries ay mas katangian. Kasabay nito, ang mga pathologies ay maaaring mangyari bilang pagkatalo ng mga capillary ng bato at.
Ang nakikitang kapansanan ng morpolohiya ay nagpapahiwatig ng pangmatagalang kurso ng sakit.
Sa mahaba at masinsinang pag-unlad ng diyabetis, isang paglabag sa morpolohiya ng mga panloob na organo ay ipinahayag, una sa lahat - ang pancreas. Ang mga pagbabago sa isang dystrophic o atrophic kalikasan ay maaari ring napansin sa iba pang mga glandula at organo, kabilang ang mga may kaugnayan sa central nervous system.
Pag-uuri
Ang sakit ay ginawa upang hatiin sa 4 na magkakaiba, depende sa inilaan na pinagmulan ng sakit.
Ang etiological forms ng diyabetis:
Sinusuri natin ang mga katangian ng bawat isa sa mga porma ng endocrine disease na ito. Para sa unang uri, ang ganap na pagkawasak ng mga espesyal na selula ng glandula na may kakayahang gumawa ng insulin ay nailalarawan.
Bilang resulta, ang produksyon ng mahahalagang hormone na ito ay ganap na huminto, at ang isang tao ay walang kakayahang maghatid ng glucose nang direkta sa mga selula ng katawan. Ang ikalawang uri ay nailalarawan sa pamamagitan ng pag-unlad ng kawalan ng pakiramdam sa insulin.
Kaya, ito ay kinakailangan para sa pagkakaroon ng isang normal o kahit na mas mataas na halaga ng hormon na ito - synthesized ng pancreas o kahit papasok mula sa labas. Ang patolohiya ng mga receptor ng insulin ay karaniwang lumalaki sa background.
 Ang gestational form ay kilala bilang "buntis na diyabetis". Ito ay characterized sa pamamagitan ng isang paglabag sa glucose tolerance, na nagmula sa panahon ng pagbubuntis, at makabuluhan.
Ang gestational form ay kilala bilang "buntis na diyabetis". Ito ay characterized sa pamamagitan ng isang paglabag sa glucose tolerance, na nagmula sa panahon ng pagbubuntis, at makabuluhan.
Pagkatapos ng kapanganakan, ang kalagayan ng katawan ay karaniwang normalized nang hindi naaapektuhan ang labas.
Ang latent diabetes ay, sa katunayan, ang katawan. Ito ay nailalarawan sa pamamagitan ng isang mabagal na pag-unlad ng insulin paglaban at ay medyo isang mahabang oras paglabas nang walang nasasalat sintomas. Kilalanin ang kundisyong ito na itinuturing ng maraming doktor ang yugto ng sakit, lamang sa tulong ng ilang mga pinag-aaralan sa antas ng glucose.
Kung ang tagapagpahiwatig ng dugo na ito ay umabot sa 120 mg, at ang resulta ay patuloy na gaganapin - may dahilan upang pag-usapan ang tungkol sa prediabet. Sinasabi rin nila. Ang pagpapakita ay ang unang clinical manifestation ng diyabetis.
Ang mga pahayag tungkol sa makabuluhang pag-unlad ng sakit.
Hindi kinakailangan na lituhin ang kundisyong ito at ang simula ng sakit, dahil ang isang makabuluhang pagbawas sa paglaban ng mga receptor ng insulin ay maaaring sapat na leaked nang mahabang panahon nang walang anumang mga sintomas.
Morphological sign at manifestations ng patolohiya
Sa pag-unlad ng sakit, isang unti-unting akumulasyon ng amyloid sa pancreas ay nangyayari. Sa kaso ng inilunsad na diyabetis, may kahit na isang kumpletong pagpapalit ng mga amyloid formations ng Langerhans islets.
Sa ilang mga kaso, ang pancreas fibrosis ay sinusunod kapag ang insulin tubercles ay pinalitan ng di-functional connective tissue.

Mga yugto ng pag-unlad ng atherosclerosis ng mga vessel
Ang capillary patolohiya na inilarawan sa itaas ay humantong sa paglipas ng panahon sa mas malubhang paglabag sa pag-andar ng sistema ng sirkulasyon. Kaya, binibigkas atherosclerosis ay isa sa mga kahihinatnan ng pag-unlad ng sakit.
Hindi pagiging isang tiyak na karamdaman, diabetic, ito ay nagsisimula nang mas maaga at umuunlad nang mas mabilis, struggling higit sa lahat malaking daluyan ng dugo.
Mga komplikasyon ng diabetes
 Bilang karagdagan sa mga vessel, ang iba pang mga komplikasyon ng sakit na ito ay bumubuo - matalim, huli at talamak.
Bilang karagdagan sa mga vessel, ang iba pang mga komplikasyon ng sakit na ito ay bumubuo - matalim, huli at talamak.
Ang talamak ay ang akumulasyon ng mga metabolic product at ketone bodies sa dugo, na humahantong sa mga paglabag sa mga organo ng mga organo.
Video sa paksa
Sa mga sanhi ng paglitaw at pamamaraan ng pagpapagamot ng diyabetis sa video:
Sa karamihan ng mga kaso, ang isang mapanganib na patolohiya ng pancreas ay umalis ng isang kapansin-pansin na morphological mark sa katawan na ito, ang pag-aaral na tumutulong upang mas mahusay na maunawaan ang likas na katangian ng sakit at pamamaraan ng paggamot nito.
7.1. Pag-uuri ng diyabetis
Diyabetis(SD) ay isang pangkat ng mga metabolic disease na nailalarawan sa pamamagitan ng hyperglycemia dahil sa isang paglabag sa pagtatago at / o pagiging epektibo ng insulin. Ang talamak na hyperglycemia, pagbuo sa SD, ay sinamahan ng pag-unlad ng mga komplikasyon ng maraming mga organo at mga sistema, una sa lahat, mula sa puso, mga daluyan ng dugo, mga mata, bato at nerbiyos. May kabuuang 5-6% ng populasyon ang nagdurusa. Sa ekonomikong binuo bansa sa mundo tuwing 10-15 taon, ang bilang ng mga pasyente na may CD ay nagdaragdag ng 2 beses. Ang pag-asa sa buhay sa CD ay nabawasan ng 10-15%.
Ang mga sanhi ng pag-unlad ng SD ay malawak na naiiba. Sa napakaraming kaso ng CD, alinman dahil sa ganap na kakulangan ng insulin (type 1 diabetes -SD-1), o dahil sa pagbawas sa sensitivity ng mga peripheral tissues sa insulin na kumbinasyon sa dysfunction ng secreter ng pancreatic β-cells (type 2 diabetes -SD-2). Sa ilang mga kaso, ang pagtatalaga ng pasyente sa SD-1 o SD-2 ay mahirap, gayunpaman, ang CD compensation ay mas makabuluhan, at hindi ang eksaktong pagtatatag ng uri nito. Ang etiological classification ay naglalaan ng apat na pangunahing klinikal na klase ng SD (Table 7.1).
Ang pinaka-karaniwang SD-1 (Clause 7.5), SD-2 (p. 7.6) at ang Gestational SD (Clause 7.9) ay tinalakay sa magkakahiwalay na mga kabanata. Sa iba pang partikular na urimayroon lamang 1% ng mga kaso ng SD. Ang etiology at pathogenesis ng mga uri ng SD ay tila mas pinag-aralan kumpara sa SD-1 at lalo na SD-2. Ang isang bilang ng mga variant ng SD ay dahil sa monogenically minana genetic defects ng function.β Bote.Kabilang dito ang iba't ibang mga pagpipilian para sa autosomal dominant na minana mody syndrome (Ingles. ang pagtatapos ng diyabetis ng Young.- Adult Diyabetis sa Young), na kung saan ay characterized sa pamamagitan ng isang paglabag, ngunit hindi ang kakulangan ng insulin pagtatago na may normal na sensitivity sa mga ito peripheral tisyu.
Talahanayan. 7.1.Pag-uuri ng diyabetis
Casualically bihira natagpuan insulin genetic defects.konektado insulin receptor mutation (leprechaunism, rack mandehell syndrome). CD natural na bubuo sa. mga sakit ng bahagi ng exocryan ng pancreas,na humahantong sa pagkawasak ng β-cells (pancreatitis, pancoratectomy, cystic fibrosis, hemochromatosis), pati na rin sa ilalim ng isang bilang ng mga endocrine disease, kung saan ang mga labis na produkto ng pagpapatuloy hormones mangyari (acromegaly, cushing syndrome). Nakapagpapagaling na paghahanda at kemikal(Vakor, Pentamidine, nicotinic acid, diazoxide, atbp.) Ay bihira ang sanhi ng SD, ngunit maaaring magbigay ng kontribusyon sa demonstration at decompensation ng sakit sa mga indibidwal na may insulin paglaban. Hilera nakakahawang sakit(Rubella, cytomegaly, cokes at adenoviral infection) ay maaaring sinamahan ng pagkawasak ng β cells, habang ang karamihan sa mga pasyente ay tumutukoy sa immunogogenetic marker SD-1. To. bihirang mga paraan ng diabetes na mediated immunoang SD, pagbuo sa mga pasyente na may "matigas-rnan" -sindrome (autoimmune neurological disease), pati na rin ang isang diyabetis dahil sa mga epekto ng autoantibodes sa insulin receptors. Iba't ibang mga variant ng SD na may nadagdagang dalas ay matatagpuan sa
maraming genetic syndromes, lalo na, sa down syndromes, klinfelter, turner, tungsten, prader-willie at isang bilang ng iba pa.
7.2. Klinikal na aspeto ng metabolismo ng karbohidrat.
Insulin.ito ay synthesized at secreted sa pamamagitan ng β-cells ng mga isla ng Langerhans ng pancreas (PJZ). Bilang karagdagan, ang mga isla ng Langerhans ay naglunsad ng glucagon (α-cell), somatostatin (δ cell) at pancreatic polypeptide (PP cell). Ang mga hormone ng mga cell ng islet ay nakikipag-ugnayan sa bawat isa: ang glucagon ay karaniwang nagpapalakas ng pagtatago ng insulin, at sinusuportahan ng Somatostatin ang pagtatago ng insulin at glucagon. Ang molekula ng insulin ay binubuo ng dalawang chain ng polypeptide (a-chain - 21 amino acid; in-chain - 30 amino acids) (Larawan 7.1). Ang synthesis ng insulin ay nagsisimula sa pagbuo ng preproinsulin, na naghihiwa sa protease sa edukasyon proinsulin.Sa Secretory Granules ng Machine, Golgi, Pinsulin splits sa insulin at C-peptide,na kung saan ay inilabas sa dugo sa proseso ng exocytosis (Larawan 7.2).
Ang pangunahing stimulant ng insulin secretion ay glucose. Ang pagpapalabas ng insulin bilang tugon sa pagtaas ng glucose ng dugo dalawang yugto(Larawan 7.3). Ang una, o talamak na yugto ay tumatagal ng ilang minuto, at ito ay nauugnay sa pagpapalabas ng akumulasyon
 Larawan. 7.1.Ang diagram ng pangunahing istraktura ng molecule ng insulin
Larawan. 7.1.Ang diagram ng pangunahing istraktura ng molecule ng insulin
 Larawan. 7.2.Insulin biosynthesis scheme.
Larawan. 7.2.Insulin biosynthesis scheme.
shegne sa isang β-cell insulin sa panahon sa pagitan ng pagkain. Ang ikalawang yugto ay patuloy hanggang sa ang antas ng glycemia ay umabot sa normal na merchant (3.3-5.5 mmol / l). Katulad nito, ang β-cell ay nakakaapekto sa mga paghahanda ng sulfonylurea.
Ayon sa portal insulin system ay umaabot atay- Ang pangunahing target na organ nito. Ang mga receptor ng hepatic ay nagbubuklod sa kalahati ng secreted hormone. Isa pang kalahati, bumabagsak sa systemic bloodstream, umabot sa mga kalamnan at adipose tissue. Karamihan sa mga insulin (80%) ay napapailalim sa pagkabulok ng proteolytic sa atay, ang natitira ay nasa mga bato, at isang maliit na halaga lamang ang direktang tinutugunan ng kalamnan at taba ng mga selula. Norma pjz.
 Larawan. 7.3.Dalawang-phase insulin release sa ilalim ng impluwensiya ng glucose
Larawan. 7.3.Dalawang-phase insulin release sa ilalim ng impluwensiya ng glucose
ang adult man ay naglalagay ng 35-50 yunit bawat araw, na 0.6-1.2 mga yunit bawat 1 kg ng timbang ng katawan. Ang pagtatago na ito ay nahahati sa nutritional at basal. Pagkain pagtatagoang insulin co ay kumunsulta sa postprandial lifting level ng glucose, i.e. Dahil dito, natiyak ang neutralisasyon ng mga hyperglycimizing na pagkain. Ang halaga ng pagkain insulin na humigit-kumulang tumutugma sa bilang ng mga carbohydrates na kinuha - tungkol sa 1-2.5
sa pamamagitan ng 10-12 g ng carbohydrates (1 bread unit - hee). Basal Secretion Insulin.ay nagbibigay ng pinakamainam na antas ng glycemia at anabolism sa mga agwat sa pagitan ng pagkain at sa panahon ng pagtulog. Ang saligan na insulin ay itinatag sa isang bilis ng tungkol sa 1 UN / H, na may pang-matagalang ehersisyo o mahabang gutom, bumababa ito nang malaki. Mga insulin ng pagkain para sa hindi bababa sa 50-70% ng pang-araw-araw na produksyon ng insulin (Larawan 7.4).
Ang pagtatago ng insulin ay hindi lamang sa pagkain, kundi pati na rin araw-araw
 Larawan. 7. .4.
Araw-araw na produksyon Insulin Norma.
Larawan. 7. .4.
Araw-araw na produksyon Insulin Norma.
oscillations:ang pangangailangan para sa insulin ay tumataas sa mga oras ng umaga, at sa hinaharap ay unti-unting bumaba sa araw. Kaya, 2.0-2,5 sneakers ay secreted para sa almusal sa 1 Heb, para sa tanghalian - 1.0-1.5 yunit, at para sa hapunan - 1.0 mga yunit. Ang isa sa mga dahilan para sa naturang pagbabago sa sensitivity ng insulin ay isang mataas na antas ng isang bilang ng mga conjunral hormones (lalo na cortisol) sa oras ng umaga, na unti-unting bumaba sa minimum sa simula ng gabi.
Basic. physiological Effects Insulin.may mga pagpapasigla ng glucose transfer sa pamamagitan ng insulin-dependent tissue membranes. Ang mga pangunahing katawan ng insulin ay atay, adipose tissue at kalamnan. Sa mga tisyu na umaasa sa insulin, ang daloy ng glucose na hindi nakasalalay sa mga epekto ng insulin, lalo na ang sentral at peripheral nervous system, ang endothelium ng mga daluyan ng dugo, mga selula ng dugo, atbp. Instulin stimulates ang synthesis ng glycogen sa atay at mga kalamnan, ang pagbubuo ng taba sa atay at adipose tissue, synthesis proteins sa atay, kalamnan at iba pang mga organo. Ang lahat ng mga pagbabagong ito ay nakadirekta sa paggamit ng glucose, na humahantong sa pagbawas sa antas nito sa dugo. Physiological insulin antagonist ay glucagon.na nagpapasigla sa pagpapakilos ng glycogen at taba mula sa depot; Karaniwan, ang antas ng glucagon ay nagbabago sa mga reciprocal na mga produkto ng insulin.
Ang mga insulin biological effect ay pinamamahalaan ng. receptorsna matatagpuan sa mga target na selula. Ang receptor ng insulin ay isang glycoprotein na binubuo ng apat na subunits. Sa isang mataas na antas ng insulin sa dugo, ang bilang ng mga receptors nito sa prinsipyo ng mas mababang regulasyon ay nabawasan, na sinamahan ng pagbawas sa sensitivity ng cell sa insulin. Pagkatapos ng may-bisang insulin na may isang cellular receptor, ang complex ay nasa loob ng cell. Sa tabi ng loob ng kalamnan at taba cell, ang insulin ay nagiging sanhi ng pagpapakilos ng intracellular vesicles, na naglalaman glucose conveyor.Glut-4. Bilang resulta, lumipat ang mga vesicle sa ibabaw ng cell, kung saan ang glut-4 ay gumaganap ng pag-andar ng pumapasok para sa glucose. Ang isang katulad na epekto sa glut-4 ay may pisikal na pagsusumikap.
7.3. Lab Diagnostics at pamantayan para sa kabayaran ng diyabetis
Ang mga diagnostic ng laboratoryo ng SD ay batay sa pagpapasiya ng antas ng glucose ng dugo, habang ang pamantayan para sa mga diagnostic ay nagkakaisa para sa lahat
mga uri at variant ng SD (Table 7.2). Ang data ng iba pang mga pag-aaral sa laboratoryo (ang antas ng glucosuria, ang kahulugan ng antas ng glycated hemoglobin) ay hindi dapat gamitin upang i-verify ang diagnosis ng diagnosis. Ang diagnosis ng SD ay maaaring itakda sa batayan ng dalawang-oras na pagtuklas ng isa sa tatlong pamantayan:
1. Na may malinaw na SD sintomas (polyuria, polydipsy) at antas ng glucose sa solidong maliliit na dugo, higit sa 11.1 mmol / L, hindi alintana ang oras ng araw at naunang pagkain.
2. Sa antas ng glucose sa isang solidong maliliit na dugo, isang walang laman na tiyan ng higit sa 6.1 mmol / l.
3. Sa antas ng glucose sa solid capillary blood 2 oras pagkatapos matanggap ang 75 gramo ng glucose (oral glucose-bearing test) higit sa 11.1 mmol / l.
Talahanayan. 7.2.Pamantayan para sa pag-diagnose ng diyabetis
 Ang pinakamahalaga at makabuluhang pagsubok sa diagnosis ng CD ay upang matukoy ang antas ng glycemia sa isang walang laman na tiyan (minimum na 8 oras ng pag-aayuno). Sa Russian Federation, ang antas ng glycemia ay karaniwang tinatayang sa solidong dugo. Maraming mga bansa ang malawakang ginagamit upang matukoy ang antas ng glucose
Ang pinakamahalaga at makabuluhang pagsubok sa diagnosis ng CD ay upang matukoy ang antas ng glycemia sa isang walang laman na tiyan (minimum na 8 oras ng pag-aayuno). Sa Russian Federation, ang antas ng glycemia ay karaniwang tinatayang sa solidong dugo. Maraming mga bansa ang malawakang ginagamit upang matukoy ang antas ng glucose
sa plasma ng dugo. Oral glucose-bearded test.(Ogtt; pagpapasiya ng antas ng glucose 2 oras pagkatapos ng administrasyon sa loob ng 75 gramo ng glucose dissolved sa tubig) sa bagay na ito, mayroong isang mas maliit na halaga. Gayunpaman, batay sa OGTT ay diagnosed na. glucose tolerance violation.(NTG). Nth ay diagnosed kung ang antas ng solid capillary blood glykemia ay hindi lumampas sa 6.1 mmol / L, at 2 oras pagkatapos ng load, glucose ay mas mataas kaysa sa 7.8 mmol / L, ngunit mas mababa sa 11.1 mmol / l. Ang isa pang sagby ng carbohydrate exchange ay lumabag sa glycemia sa isang walang laman na tindahan(NGN). Ang huli ay itinatag kung ang antas ng glycemia ng solid capillary blood ay nasa walang laman na tiyan sa hanay na 5.6-6.0 mmol / l, at 2 oras pagkatapos ng load na may glucose na mas mababa sa 7.8 mmol / l). Ang NTG at NGNT ay kasalukuyang nagkakaisa sa termino prediabet.dahil ang parehong mga kategorya ng mga pasyente ay mataas ang panganib ng pagpapakita ng SD at ang pag-unlad ng diabetic macroangiopathy.
Upang masuri ang SD, ang antas ng Glycemia ay dapat matukoy ng karaniwang mga pamamaraan ng laboratoryo. Sa interpretasyon ng mga tagapagpahiwatig ng glycemia, dapat itong isipin na ang isang walang laman na antas ng tiyan ng glucose sa solid venous blood ay tumutugma sa antas nito sa isang solid capillary. Pagkatapos matanggap ang pagkain o ogtt, ang antas nito sa venous blood ay tungkol sa 1.1 mmol / l mas mababa kaysa sa maliliit na ugat. Ang nilalaman ng glucose sa plasma ay tungkol sa 0.84 mmol / l mas mataas kaysa sa solidong dugo. Upang masuri ang kompensasyon at kasapatan ng CD therapy, ang antas ng glycemia ay tinatayang sa capillary blood gamit ang portable glucometer.mga pasyente mismo, ang kanilang mga kamag-anak o medikal na tauhan.
Sa anumang uri ng diyabetis, pati na rin sa isang makabuluhang pag-load ng glucose ay maaaring bumuo glucosuriana kung saan ay isang resulta ng labis sa glucose reabsorption threshold mula sa pangunahing ihi. Ang glucose reabsorption threshold ay magkakaiba-iba (≈ 9-10 mmol / l). Bilang isang hiwalay na tagapagpahiwatig ng glucosuria para sa diagnosis ng SD ay hindi dapat gamitin. Karaniwan, maliban sa mga kaso ng makabuluhang pagkarga ng pagkain na pinong carbohydrates, ang glucosuria ay hindi natagpuan.
Mga produkto ketone Tel.(Acetone, acetoacetate, β-hydroxybutyrate) ay makabuluhang intensified sa isang ganap na kakulangan ng insulin. Kapag ang decompensation, SD-1 ay maaaring tukuyin ang binibigkas ketonuria(Explores ang pagsubok strips, na kung saan ay binabaan sa ihi). Madaling (Trace) Ketonuria ay maaaring matukoy sa malusog na mga tao na may gutom at isang fermented diyeta.
Isang mahalagang tagapagpahiwatig ng laboratoryo, na ginagamit para sa kaugalian diagnosis ng mga uri ng SD, pati na rin upang makilala ang pagbuo ng kakulangan sa insulin sa mga pasyente na may SD-2, ay ang antas C-peptide.Sa mga tuntunin ng antas ng C-peptide sa dugo, hindi mapag-aalinlanganan upang hatulan ang pagpasok ng kakayahan ng β-cells ng PJZ. Ang huli ay gumawa ng proinsulin, mula sa kung saan ang C-peptide ay nakasakay bago ang pagtatago, na bumagsak sa dugo sa parehong halaga ng insulin. Ang insulin ay 50% na nakipag-ugnay sa atay at may kalahating buhay sa paligid ng dugo tungkol sa 4 na minuto. Ang C-peptide mula sa daloy ng dugo ay hindi inalis at may kalahating buhay sa dugo ng mga 30 minuto. Bilang karagdagan, hindi ito nauugnay sa mga receptor ng cell sa paligid. Samakatuwid, ang kahulugan ng antas ng C-Peptide ay isang mas maaasahan na pagsubok upang tantiyahin ang pag-andar ng aparatong insular. Ang antas ng C-peptide ay pinaka-impormal na napagmasdan laban sa background ng mga halimbawa ng pagpapasigla (pagkatapos kumain o pangangasiwa ng glucagon). Ang pagsubok ay di-nakapagtuturo kung ito ay isinasagawa laban sa background ng isang malinaw na decompensation ng SD, dahil ang binibigkas hyperglycemia ay may nakakalason epekto sa β-cells (glucosotoxicity). Ang insulin therapy para sa ilang naunang araw sa mga resulta ng pagsubok ay hindi makakaapekto.
Pangunahing ang layunin ng paggamotanumang uri ng CD ay upang maiwasan ang huli na mga komplikasyon, na maaaring makamit laban sa background ng matatag na kabayaran nito sa isang bilang ng mga parameter (Table 7.3). Ang pangunahing criterion para sa kalidad ng kabayaran para sa metabolismo ng karbohidrat sa ilalim ng CD ay ang antas glycated (glycosylated) hemoglobin (HbA1c).Ang huli ay hemoglobin, na hindi nauugnay sa glucose. Sa erythrocytes ng glucose ay malaya sa insulin, at ang glycosylation ng hemoglobin ay isang hindi maibabalik na proseso, at ang degree nito ay direktang proporsyonal sa konsentrasyon ng glucose kung saan ito ay nakipag-ugnay sa loob ng 120 araw ng pagkakaroon nito. Ang isang maliit na bahagi ng hemoglobin ay glycosylated at normal; Gamit ang CD, maaari itong makabuluhang tumaas. Ang antas ng HBA1C, sa kaibahan sa antas ng glucose, na patuloy na nagbabago, ang integral ay sumasalamin sa glycemia sa nakalipas na 3-4 na buwan. Ito ay sa agwat na ito na ang HBA1C antas ay inirerekomenda upang masuri ang kabayaran ng SD.
Ang talamak na hyperglycemia ay malayo sa tanging kadahilanan ng panganib para sa pagpapaunlad at pag-unlad ng mga huli na komplikasyon ng SD. Tungkol sa pagsusuri ng Compensation SD.batay sa complex
laboratory and instrumental research methods (Table 7.3). Bilang karagdagan sa mga tagapagpahiwatig na nagpapakilala sa kondisyon ng metabolismo ng karbohidrat, ang antas ng presyon ng dugo at lipid spectrum ng dugo ay ang pinakamahalaga.
Talahanayan. 7.3.Criteria ng kababaan ng asukal sa diyabetis
 Bilang karagdagan sa pamantayan ng kabayaran sa itaas, kinakailangan ang isang indibidwal na diskarte kapag pinaplano ang mga layunin ng paggamot ng CD. Ang posibilidad ng pag-unlad at pag-unlad ng mga huling komplikasyon ng SD (lalo na microangiopathy) ay nagdaragdag sa isang pagtaas sa tagal ng sakit. Kaya, kung sa mga bata at mga kabataang pasyente, ang haba ng diyabetis sa hinaharap ay maaaring umabot ng ilang dekada, kinakailangan upang makamit ang pinakamainam na tagapagpahiwatig ng Glycemia, pagkatapos ay sa mga pasyente na may CD manifest sa matatanda at katandaan, matigas na euglecemic compensation, makabuluhang Pagpapabuti ng panganib ng hypoglycemia, hindi laging naaangkop.
Bilang karagdagan sa pamantayan ng kabayaran sa itaas, kinakailangan ang isang indibidwal na diskarte kapag pinaplano ang mga layunin ng paggamot ng CD. Ang posibilidad ng pag-unlad at pag-unlad ng mga huling komplikasyon ng SD (lalo na microangiopathy) ay nagdaragdag sa isang pagtaas sa tagal ng sakit. Kaya, kung sa mga bata at mga kabataang pasyente, ang haba ng diyabetis sa hinaharap ay maaaring umabot ng ilang dekada, kinakailangan upang makamit ang pinakamainam na tagapagpahiwatig ng Glycemia, pagkatapos ay sa mga pasyente na may CD manifest sa matatanda at katandaan, matigas na euglecemic compensation, makabuluhang Pagpapabuti ng panganib ng hypoglycemia, hindi laging naaangkop.
7.4. Insulin at Insulin Therapy Preparations.
Ang mga paghahanda sa insulin ay mahalaga sa mga pasyente na may SD-1; Bilang karagdagan, nakatanggap sila ng hanggang 40% ng mga pasyente na may SD-2. Sa karaniwan mga indikasyon para sa appointment ng insulin therapy sa SD,marami sa kanila ang aktwal na nagsasapawan ng isa pang iba:
1. Type 1 diabetes.
2. Panketectomy
3. Ketoacidotic at hyperosmolar coma.
4. May diabetes mellitus type 2:
Tahasang palatandaan ng kakulangan sa insulin, tulad ng progresibo ng timbang at ketosis ng katawan, ipinahayag ang hyperglycemia;
Malaking kirurhiko interbensyon;
Talamak na macro-komplikadong komplikasyon (stroke, myocardial infarction, gangrene, atbp.) At malubhang nakakahawang sakit, sinamahan ng decompensation ng karbohidrat metabolismo;
Ang antas ng glycemia ay isang walang laman na tiyan ng higit sa 15-18 mmol / l;
Ang kakulangan ng pagbabayad ng kabayaran, sa kabila ng reseta ng maximum na araw-araw na dosis ng iba't ibang tableted saccharining drug;
Mga huling yugto ng huli na komplikasyon ng SD (malubhang polyneuropathy at retinopathy, talamak na kabiguan ng bato).
5. Ang kawalan ng kakayahan na gumawa ng kabayaran ng gestational diabetes gamit ang diyeta at therapy.
Sa pamamagitan ng pinagmulanang mga paghahanda sa insulin ay maaaring iuri sa tatlong grupo:
Hayop insulins (baboy);
Mga insulins ng tao (semi-sintetiko, genetic engineering);
Analogs ng insulins (lizpro, aspart, glargin, demide).
Progreso ng mga teknolohiya para sa produksyon ng mga insulins ng tao na humantong sa paggamit ng pork Insulin.(naiiba mula sa tao isang amino acid) ay kamakailan-lamang ay bumaba nang malaki. Ang baboy insulin ay maaaring gamitin para sa produksyon ng tao insulin semi-sintetikong pamamaraanna nagpapahiwatig ng kapalit ng isang iba't ibang mga amino acid sa molekula nito. Naiiba ang pinakamataas na kalidad genetically engineering.mga insulins ng tao. Upang makuha ang mga ito, ang genome site ng tao na responsable para sa insulin synthesis ay nauugnay sa genome E.coli.o lebadura kultura, bilang isang resulta ng kung saan ang huli ay nagsisimula upang makabuo ng tao insulin. Creature. analogs Insulin.sa tulong ng mga permutasyon ng iba't ibang mga amino acids, ang layunin ng pagkuha ng mga gamot na may ibinigay at pinaka-kanais-nais na pharmacokinetics ay hinabol. Kaya, ang insulin lizpro (hiGalog) ay analogue.
insulin ng pagkilos ng ultrashort, habang ang epekto nito sa sakop ay bumubuo pagkatapos ng 15 minuto pagkatapos ng iniksyon. Ang isang analogue ng glargin insulin (Lantus), sa kabaligtaran, ay nailalarawan sa pamamagitan ng isang mahabang pagkilos na patuloy sa buong araw, habang ang tampok ng mga kinetika ng gamot ay ang kakulangan ng mga binibigkas na peak ng konsentrasyon ng plasma. Karamihan sa kasalukuyang ginagamit na paghahanda ng insulin at ang mga analogues nito ay ginawa sa konsentrasyon100 U / ML. Sa pamamagitan ng. tagal ng pagkilosang mga insulines ay nahahati sa 4 pangunahing grupo (Table 7.4):
Talahanayan. 7.4.Pharmacokinetics ng droga at analogs insulin
 1.
Ultrashort Action (LizPro, Aspart).
1.
Ultrashort Action (LizPro, Aspart).
2. Maikling pagkilos (simpleng insulin ng tao).
3. Ang average na tagal ng pagkilos (insulins sa neutral na protamine hagedorn).
4. Pangmatagalang pagkilos (glagagin, detech).
5. Mga mixtures ng mga insulins ng iba't ibang tagal ng pagkilos (Novomix-30, humulin-mh, humalog mix-25).
Paghahanda ultrashort Action.[LizPro (HiGalog), Aspart (Novorad)] ay analogs ng insulin. Ang kanilang mga pakinabang ay ang mabilis na pag-unlad ng epekto ng asukal pagkatapos ng iniksyon (pagkatapos ng 15 minuto), na nagbibigay-daan sa iyo upang gumawa ng isang iniksyon kaagad bago kumain o kahit na pagkatapos ng pagkain, pati na rin ang isang maikling tagal ng pagkilos (mas mababa sa 3 oras) , na binabawasan ang panganib ng hypoglycemia. Paghahanda maikling pagkilos(Simpleng insulin, insulin-regular) ay isang solusyon na naglalaman ng insulin sa isang konsentrasyon ng 100 yunit / ml. Ang iniksyon ng simpleng insulin ay ginawa ng 30 minuto bago kumain; Ang tagal ng pagkilos ay tungkol sa 4-6 na oras. Ang mga paghahanda ng ultra-tornilyo at maikling pagkilos ay maaaring ibibigay subcutaneously, intramuscularly at intravenously.
Sa mga droga average na tagal ng pagkiloskaramihan sa mga madalas na paghahanda ay ginagamit sa Neutral Protamine Hagedorn (NPH). NPH ay isang protina na hindi kilala adsorb insulin, pagbagal nito higop mula sa subcutaneous depot. Ang epektibong tagal ng pagkilos ng mga insulins ng NPH ay karaniwang tungkol sa 12 oras; Ang mga ito ay ipinasok lamang subcutaneously. Ang insulin nph ay isang suspensyon, na may kaugnayan sa kung saan, sa kaibahan sa simpleng insulin sa maliit na bote, ito ay maputik, at may matagal na nakatayo ay may suspensyon, na dapat lubusang halo bago mag-iniksyon. Ang mga insulins ng NPH ay hindi tulad ng iba pang mga paghahanda ng matagal na pagkilos ay maaaring halo-halong may isang maikling-kumikilos na insulin (simpleng insulin), habang ang mga pharmacokinetics ng mga bahagi ng halo ay hindi magbabago, dahil ang NPH ay hindi magbubuklod ng mga karagdagang halaga ng simpleng insulin (Larawan 7.5). Bilang karagdagan, ang Protamin ay ginagamit upang maghanda ng mga karaniwang mix ng insulin analog (Novomix-30, Humalog-Mix-25).
Kabilang sa mga gamot ng pangmatagalang pagkilos ay kasalukuyang aktibong gumagamit ng mga analogue ng insulin glargin.(Lantus) at detemerary.(Leewemir). Ang kanais-nais na tampok ng mga pharmacokinetics ng mga gamot na ito ay, sa kaibahan sa mga insulins ng NPC, nagbibigay sila ng mas pare-pareho at pangmatagalang daloy ng gamot mula sa subcutaneous depot. Sa bagay na ito, ang Glargin ay maaaring italaga nang isang beses lamang sa isang araw, habang halos walang oras anuman ang oras ng araw.
 Larawan. 7.5.Pharmacokokinetics ng iba't ibang mga paghahanda sa insulin:
Larawan. 7.5.Pharmacokokinetics ng iba't ibang mga paghahanda sa insulin:
a) monoComponent; b) karaniwang insulin mixtures.
Bilang karagdagan sa monocomponent drugs insulin, ang klinikal na kasanayan ay malawakang ginagamit standard mixtures.Bilang isang patakaran, pinag-uusapan natin ang mga maikling o ultrashort insulin mixtures na may insulin ng average na tagal ng pagkilos. Halimbawa, ang gamot na "humulin-mw" ay naglalaman ng isang bote ng 30% ng simpleng insulin at 70% insulin nph; Ang gamot na "Novomiks-30" ay naglalaman ng 30% na insulin aspeto at 70% ng kristal na protamine suspensyon ng insulin aspart; Ang gamot na "HUMALA-MIX-25" ay naglalaman ng 25% insulin lyspro at 75% prothnce suspension ng insulin leasing. Kalamangan
ang karaniwang insulin mixtures ay ang kapalit ng dalawang iniksyon ng isa at maraming malaking katumpakan ng mga bahagi ng halo; Ang kawalan ay ang imposibilidad ng indibidwal na dosing ng mga indibidwal na bahagi ng timpla. Tinutukoy nito ang kagustuhan ng paggamit ng karaniwang mga insulin mixtures para sa CD-2 therapy o sa tinatawag na tradisyonal na insulin therapy(Pagtatalaga ng mga nakapirming dosis ng mga insulins), samantalang para sa intensive insulin therapy.(Flexible dose selection depende sa mga tagapagpahiwatig ng glycemia at ang halaga ng carbohydrates sa pagkain) ay lalong kanais-nais sa paggamit ng mga gamot na monocomponent.
Ang susi sa matagumpay na insulin therapy ay isang malinaw na pagtalima mga diskarte sa pag-iniksyon.Mayroong maraming mga paraan upang ipakilala ang insulin. Ang pinakamadaling at pinakamadaling ng maaasahang pamamaraan - iniksyon sa insulin hiringgilya.Isang mas maginhawang paraan upang ipakilala ang insulin ay ginagamit ng mga injection syringe knobs.na kung saan ay isang pinagsamang aparato na naglalaman ng isang insulin tangke (kartutso), isang sistema ng dosing at isang injector karayom.
Para sa pagsuporta sa therapy (pagdating sa isang malinaw na decompensation ng SD o tungkol sa mga kritikal na estado), ang insulin ay ipinakilala subcutaneously. Iniksyon ng insulin ng isang maikling pagkilos ay inirerekomenda na gawin sa subcutaneous mataba tisyu ng tiyan, insulin ng matagal na pagkilos - sa hibla ng balakang o balikat (Larawan 7.6 a). Ang mga injection ay ginawa malalim sa subcutaneous tissue sa pamamagitan ng malawak na naka-compress na balat sa isang anggulo ng 45 ° (Larawan 7.6 B). Ang pasyente ay kailangang magrekomenda ng pang-araw-araw na pagbabago ng mga site ng iniksyon ng insulin sa loob ng parehong lugar upang maiwasan ang pag-unlad ng lipodystropph.
To. mga kadahilanan na nakakaapekto sa bilis ng pagsipsip ng insulinmula sa subcutaneous depot, ang dosis ng insulin ay dapat maiugnay (ang pagtaas sa dosis ay nagdaragdag ng tagal ng pagsipsip), ang iniksyon na site (pagsipsip ay mas mabilis mula sa fiber ng tiyan), ang temperatura ng ambient (pag-init at masahe ng iniksyon ay nagpapabilis ng pagsipsip ).
Isang mas kumplikadong paraan ng pangangasiwa na, gayon pa man, sa maraming mga pasyente ay nagbibigay-daan sa iyo upang makamit ang mahusay na mga resulta ng paggamot, ay ang paggamit ng dispenser ng insulino mga sistema para sa patuloy na pang-subcutaneous insulin administration. Ang dispenser ay isang portable na aparato na binubuo ng isang computer na nagtatakda ng mode ng supply ng insulin, pati na rin ang isang sistema ng supply ng insulin, na isinagawa sa isang catheter at isang maliit na karayom \u200b\u200bsa subcutaneous
 Larawan. 7.6.Iniksyon injections: a) tipikal na mga lugar ng iniksyon; b) ang posisyon ng karayom \u200b\u200bng insulin syringe sa panahon ng iniksyon
Larawan. 7.6.Iniksyon injections: a) tipikal na mga lugar ng iniksyon; b) ang posisyon ng karayom \u200b\u200bng insulin syringe sa panahon ng iniksyon
taba tissue. Sa tulong ng dispenser, isang tuloy-tuloy na basal na pagpapakilala ng isang maikling o ultrashort insulin (ang rate ng tungkol sa 0.5-1 e / oras) ay isinasagawa, at bago kumain, depende sa nilalaman ng carbohydrates at ang antas ng glycemia, Ipinakikilala ng pasyente ang kinakailangang dosis ng bolus ng parehong insulin ng isang maikling pagkilos. Ang bentahe ng insulin therapy na may tulong ng dispenser ay ang pagpapakilala ng isang insulin ng isang maikling (o kahit na ultrashort) na pagkilos, na sa sarili ay medyo mas physiologically, dahil ang pagsipsip ng matagal na paghahanda ng insulin ay nakalantad sa malalaking pagbabagu-bago; Sa pagsasaalang-alang na ito, ang patuloy na pagpapakilala ng isang maikling insulin ng pagkilos ay nagiging isang mas madaling pamahalaan na proseso. Ang kawalan ng insulin therapy sa tulong ng dispenser ay ang pangangailangan para sa isang pare-pareho ang dala na aparato, pati na rin ang pang-matagalang pundasyon ng isang iniksyon karayom \u200b\u200bsa subcutaneous tissue, na nangangailangan ng pana-panahong kontrol sa proseso ng pagbibigay ng insulin. Ang insulin therapy sa tulong ng isang dispenser ay pangunahing ipinapakita sa mga pasyente na may SD-1, na handa nang makabisado sa pamamaraan ng pagpapanatili nito. Lalo na sa pagsasaalang-alang na ito, dapat mong bigyang-pansin ang mga pasyente na may malinaw na kababalaghan ng "umaga liwayway", pati na rin para sa mga buntis na kababaihan at pagpaplano ng mga pasyente ng pagbubuntis na may SD-1 at Paris
ents na may disordered paraan ng buhay (ang posibilidad ng isang mas nababaluktot kapangyarihan mode).
7.5. Type 1 diabetes.
SD-1 - Pagiging tiyak autoimmuneang sakit na humahantong sa pagkawasak ng produksyon ng insulin β-cells ng pjz islets, na ipinakita ng isang ganap na kakulangan sa insulin. Sa ilang mga kaso, ang mga pasyente na may malinaw na SD-1 ay kulang sa mga marker ng autoimmune lesion ng β-cells (Idiopathic SD-1).
Etiology
Ang SD-1 ay isang sakit na may namamana na predisposition, ngunit ang kontribusyon nito sa pag-unlad ng sakit ay maliit (tinutukoy ang pag-unlad nito sa pamamagitan ng tungkol sa 1 / s). Ang kasunduan ng single-person twins sa SD-1 ay 36% lamang. Ang posibilidad ng pag-unlad ng SD-1 sa isang bata na may may sakit na ina ay 1-2%, Ama - 3-6%, kapatid na lalaki o babae - 6%. Ang ilan o ilang mga humoral marker ng autoimmune lesions ng β-cells, kung saan ang antibodies isama antibodies sa PJZ, antibodies sa glutamate decarboxylase (GAD65) at antibodies sa Tyrosine Phosphatase (IA-2 at ια-2β) ay matatagpuan sa 85-90% ng mga pasyente.. Gayunpaman, ang mga kadahilanan ng kaligtasan sa sakit ay naka-attach sa pagkawasak ng mga selula ng β. Ang SD-1 ay nauugnay sa HLA Haplotypes tulad ng DQA.at Dqb,sa parehong oras nag-iisa allele. HLA-DR / DQ.ay maaaring maging predisposing sa pag-unlad ng sakit, habang ang iba ay protesta. Sa isang mas mataas na dalas ng SD-1, na sinamahan ng iba pang mga autoimmune endocrines (autoimmune thyroiditis, addison disease) at mga sakit sa alkohol, tulad ng alopecia, vitiligo, sakit sa korona, mga sakit sa reumatik (Table 7.5).
Pathogenesis.
Ang SD-1 ay nagpapakita sa panahon ng pagkawasak ng isang proseso ng autoimmune 80-90% β-cells. Ang bilis at intensity ng prosesong ito ay maaaring mag-iba nang malaki. Madalas tipikal na daloymga sakit sa mga bata at kabataan Ang prosesong ito ay mabilis na nagpapatuloy, na sinusundan ng isang marahas na paghahayag ng sakit, kung saan ang hitsura ng unang mga klinikal na sintomas sa pag-unlad ng ketoacidosis (hanggang sa ketoacidotic coma) ay maaaring pumasa lamang ng ilang linggo.
Talahanayan. 7.5.Type 1 diabetes.
 Pagpapatuloy ng talahanayan. 7.5.
Pagpapatuloy ng talahanayan. 7.5.
 Sa iba, makabuluhang mas bihirang mga kaso, bilang isang panuntunan, sa mga may sapat na gulang na mahigit 40 taong gulang, ang sakit ay maaaring dumaloy tago (Latent Autoimmune Diabetes Adults - Lada),kasabay nito, sa pasinaya ng sakit, ang mga pasyente ay madalas na nagtatatag ng isang diagnosis ng SD-2, at sa paglipas ng ilang taon, ang CD compensation ay maaaring makamit sa pamamagitan ng appointment ng mga gamot ng sulfonylurea. Ngunit sa hinaharap, karaniwang 3 taon mamaya, may mga palatandaan ng ganap na kakulangan ng insulin (pagbaba ng timbang, Ketonuria, ipinahayag hyperglycemia, sa kabila ng pagtanggap ng mga tableted sacchamining gamot).
Sa iba, makabuluhang mas bihirang mga kaso, bilang isang panuntunan, sa mga may sapat na gulang na mahigit 40 taong gulang, ang sakit ay maaaring dumaloy tago (Latent Autoimmune Diabetes Adults - Lada),kasabay nito, sa pasinaya ng sakit, ang mga pasyente ay madalas na nagtatatag ng isang diagnosis ng SD-2, at sa paglipas ng ilang taon, ang CD compensation ay maaaring makamit sa pamamagitan ng appointment ng mga gamot ng sulfonylurea. Ngunit sa hinaharap, karaniwang 3 taon mamaya, may mga palatandaan ng ganap na kakulangan ng insulin (pagbaba ng timbang, Ketonuria, ipinahayag hyperglycemia, sa kabila ng pagtanggap ng mga tableted sacchamining gamot).
Ang batayan ng pathogenesis ng SD-1, tulad ng ipinahiwatig, ay ang ganap na kakulangan ng insulin. Ang imposibilidad ng pagpasok ng glucose sa mga tela na umaasa sa insulin (taba at maskulado) ay humahantong sa pagkabigo ng enerhiya na nagreresulta sa intensifies lipolysis at proteolysis, na kung saan ang pagkawala ng timbang ng katawan ay nauugnay. Ang pagtaas sa antas ng glycemia ay nagiging sanhi ng hyperosmolarity, na sinamahan ng osmotic diuresis at binibigkas na pag-aalis ng tubig. Sa ilalim ng mga kondisyon ng kakulangan ng insulin at pagkabigo ng enerhiya, ang mga produkto ng conjunral hormone ay binuo (glucagon, cortisol, hormon ng paglago), na, sa kabila ng pagtaas ng glycemia, tinutukoy ang pagpapasigla ng glukeesis. Ang pagtaas sa lipolysis sa adipose tissue ay humahantong sa isang makabuluhang pagtaas sa konsentrasyon ng libreng mataba acids. Na may kakulangan sa insulin, ang kakayahan ng liposynthetic ng atay ay pinigilan, at
ang mataba acids ay nagsisimula upang i-on sa ketogenesis. Ang akumulasyon ng ketone bodies ay humahantong sa pag-unlad ng diabetic ketosis, at sa hinaharap - ketoacidosis. Gamit ang progresibong pagtaas sa pag-aalis ng tubig at acidosis, ang isang estado ng komatos ay bumubuo (tingnan ang talata 7.7.1), na, sa kawalan ng insulin therapy at rehydration, hindi maaaring hindi nagtatapos sa kamatayan.
Epidemiology.
Sa SD-1, mayroong tungkol sa 1.5-2% ng lahat ng mga kaso ng diyabetis, at ang kamag-anak na ito ay patuloy na bumaba dahil sa mabilis na paglago ng saklaw ng SD-2. Ang panganib ng pagbuo ng SD-1 sa buong buhay ng kinatawan ng puting lahi ay tungkol sa 0.4%. Ang insidente ng SD-1 ay nagdaragdag ng 3% bawat taon: sa 1.5% dahil sa mga bagong kaso at isa pang 1.5% dahil sa pagtaas sa pag-asa ng buhay ng mga pasyente. Ang pagkalat ng SD-1 ay nag-iiba depende sa komposisyon ng etniko ng populasyon. Para sa 2000, umabot ito sa 0.02% sa Africa, 0.1% sa South Asia, pati na rin sa South at Central America at 0.2% sa Europa at Hilagang Amerika. Ang pinaka mataas na saklaw ng SD-1 sa Finland at Sweden (30-35 kaso bawat 100,000 populasyon bawat taon), at ang pinakamababa sa Japan, China at Korea (ayon sa pagkakabanggit 0.5-2.0 kaso). Ang peak na may kaugnayan sa edad ng manifestation ng SD-1 ay tumutugma sa mga 10-13 taon. Sa napakaraming kaso, ang SD-1 ay nagpapakita ng hanggang 40 taon.
Clinical manifestations.
SA karaniwang mga kasolalo na sa mga bata at kabataan, ang SD-1 ay nag-debut ng isang maliwanag na klinikal na larawan, na bumubuo ng ilang buwan o kahit na linggo. Ang pagpapakita ng SD-1 ay maaaring pukawin ang nakakahawa at iba pang mga kasabay na sakit. Katangian karaniwan para sa lahat ng uri ng mga sintomas ng SD,kaugnay sa hyperglycemia: polydipsy, polyuria, balat itch, ngunit sa SD-1 ang mga ito ay napaka binibigkas. Kaya, sa buong araw, ang mga pasyente ay maaaring uminom at kumuha ng hanggang 5-10 litro ng likido. Tiyakpara sa SD-1, ang sintomas, na kung saan ay dahil sa ganap na kakulangan ng insulin, ay pagbaba ng timbang, umaabot sa 10-15 kg sa loob ng 1-2 buwan. Ito ay nailalarawan sa pamamagitan ng malubhang pangkalahatang at maskulado kahinaan, nabawasan ang pagganap, pag-aantok. Sa simula ng sakit, ang ilang mga pasyente ay maaaring mangyari ng isang pagtaas sa gana, na pinalitan ng anorexia habang bumubuo ang ketoacidosis. Ang huli ay nailalarawan sa pamamagitan ng hitsura ng amoy ng acetone (o amoy ng prutas) mula sa bibig, tosh
nota, pagsusuka, madalas na sakit sa tiyan (pseudoperitonite), malubhang dehydration at nagtatapos sa pag-unlad ng isang estado ng komatos (tingnan ang talata 7.7.1). Sa ilang mga kaso, ang unang pagpapakita ng SD-1 sa mga bata ay isang progresibong disorder ng kamalayan hanggang sa pagkawala ng malay laban sa background ng magkakatulad na sakit, bilang isang panuntunan, nakakahawa o talamak na surgical patolohiya.
Sa relatibong bihirang mga kaso ng pag-unlad ng SD-1 sa mga taong mahigit sa 35-40 taon (Latent autoimmune adult diabetes)ang sakit ay maaaring manifest hindi kaya maliwanag (katamtaman polydipsy at polyuria, kakulangan ng pagbaba ng timbang ng katawan) at kahit na ibunyag sa pamamagitan ng pagkakataon na may karaniwang kahulugan ng antas ng glycemia. Sa mga kasong ito, ang pasyente ay madalas na nagtatatag ng diagnosis ng SD-2 at itinakdang mga paghahanda sa kalupkop (tsp) ay inireseta, na para sa ilang oras ay nagbibigay ng katanggap-tanggap na kompensasyon ng CD. Gayunpaman, sa loob ng maraming taon (madalas sa loob ng taon), ang pasyente ay lumilitaw na mga sintomas na dulot ng lumalaking absolute deficit ng insulin: pagbaba ng timbang, ang imposible ng pagpapanatili ng normal na glycemia sa background ng tsp, ketosis, ketoacidosis.
Diagnostics.
Given na ang SD-1 ay may isang maliwanag na klinikal na larawan, at isang medyo bihirang sakit, ang kahulugan ng screening ng antas ng glycemia upang masuri ang SD-1 ay hindi ipinapakita. Ang posibilidad ng pag-unlad ng sakit na malapit sa pinakamalapit na kamag-anak ng mga pasyente ay mababa, na, kasama ang kakulangan ng epektibong pamamaraan ng pangunahing prophylaxis, tinutukoy ng SD-1 ang kawalan ng kakayahan ng pag-aaral ng mga marker ng immunogedetic disease. Ang diagnosis ng SD-1 sa napakaraming mayorya ay batay sa pagkakakilanlan ng makabuluhang hyperglycemia sa mga pasyente na may malubhang clinical manifestations ng ganap na kakulangan ng insulin. Ang OGTT para sa layunin ng Diagnostics SD-1 ay dapat na bihira napaka-bihira.
Differential Diagnosis
Sa mga pagdududa kaso (pagtuklas ng katamtamang hyperglycemia sa kawalan ng tahasang clinical manifestations, manifestation sa isang medyo matatanda), pati na rin para sa layunin ng mga diagnostic diagnostic sa iba pang mga uri ng SD, ay ginagamit upang matukoy ang antas C-peptide(Basal at 2 oras pagkatapos kumain). Ang di-tuwirang diagnostic na halaga sa mga nagdududa na mga kaso ay maaaring magkaroon ng kahulugan immunological markers.SD-1 - Antibodies sa Oral.
Pjz, sa glutamatdekarboxylase (GAD65) at tyrosine phosphatase (IA-2 at IA-2β). Ang differential diagnosis ng SD-1 at SD-2 ay iniharap sa talahanayan. 7.6.
Talahanayan. 7.6.Kaugalian diagnosis at mga pagkakaiba sa pagitan ng SD-1 at SD-2
 Paggamot
Paggamot
Ang paggamot ng anumang uri ng CD ay batay sa tatlong pangunahing mga prinsipyo: Sakharosyncing therapy (may SD-1 - insulin therapy), pagkain at pagsasanay sa pasyente. Insulinotherapy.sa SD-1 wears. pagpapalitat ang layunin nito ay ang pinakamataas na imitasyon ng mga produkto ng physiological ng hormon upang makamit ang pinagtibay na pamantayan ng kompensasyon (Table 7.3). Sa physiological secretion ng insulin ay ang pinaka-approximate intensive insulin therapy.Ang pangangailangan para sa insulin na naaayon dito basal pagtatago,ito ay ibinigay ng dalawang insulin injections ng average na tagal ng pagkilos (sa umaga at gabi) o isang pang-kumikilos insulin iniksyon (GLARGY). Kabuuang dosis ng basal inso-
ang Lina ay hindi dapat lumagpas sa kalahati ng buong pang-araw-araw na pangangailangan para sa paghahanda. Pagkain o bolus insulin secretion.ito ay pinalitan ng mga injection ng insulin ng isang maikling o ultrashort pagkilos bago ang bawat paggamit ng pagkain, habang ang dosis nito ay kinakalkula, batay sa halaga ng carbohydrates, na kung saan ay dapat na kinuha sa panahon ng paparating na pagkain paggamit, at ang umiiral na antas ng Ang Glycemia ay tinutukoy ng pasyente na may glucometter bago ang bawat iniksyon ng insulin (Larawan 7.7).
Humigit-kumulang intensive insulin therapy scheme,na mag-iiba halos araw-araw, maaaring katawanin bilang mga sumusunod. Nagpatuloy sila mula sa katotohanan na ang pang-araw-araw na pangangailangan para sa insulin ay tungkol sa 0.5-0.7 mga yunit ng bawat 1 kg ng timbang ng katawan (para sa isang pasyente na may timbang na katawan ng 70 kg tungkol sa 35-50 yunit). Tungkol sa 1 / s - 1/2 ng dosis na ito ay magiging insulin ng matagal na pagkilos (20-25 yunit), 1/2 - 2 / s insulin ng maikling o ultrashort action. Ang dosis ng insulin nph ay nahahati sa 2 injection: sa umaga 2 / s ng dosis nito (12 yunit), sa gabi - 1 / s (8-10 units).
Layunin ang unang yugtoang sealing insulin therapy ay ang normalisasyon ng antas ng glucose sa isang walang laman na tiyan. Ang dosis ng gabi ng insulin NPH ay karaniwang ipinakilala sa 22-23 oras, umaga kasama ang iniksyon ng isang maikling pagkilos insulin sa harap ng almusal. Kapag pumipili ng isang dosis ng gabi ng insulin nph, kinakailangan upang tandaan ang posibilidad ng pagbuo ng isang numero
 Larawan. 7.7.Scheme ng intensive insulin therapy.
Larawan. 7.7.Scheme ng intensive insulin therapy.
medyo karaniwang phenomena. Ang sanhi ng umaga hyperglycemia ay maaaring hindi sapat na dosis ng insulin prolonged action, dahil sa umaga ang pangangailangan para sa insulin ay nagdaragdag ng makabuluhang (Ang "Morning Dawn" phenomenon).Bilang karagdagan sa kakulangan ng dosis, ang labis nito ay maaaring humantong sa umaga hyperglycemia. pHENOMENON SOMOGA.(Somogyi), postgoglycemic hyperglycemia. Ang hindi pangkaraniwang bagay na ito ay ipinaliwanag sa pamamagitan ng ang katunayan na ang maximum na sensitivity ng tisyu sa insulin ay minarkahan sa pagitan ng 2 at 4 na oras ng gabi. Sa oras na ito na ang antas ng mga pangunahing conjun hormones (cortisol, paglago hormone, atbp.) Ay normal. Kung ang dosis ng gabi ng insulin ng prolonged action ay labis, pagkatapos ay bubuo ang oras na ito hypoglycemia.Sa clinically, maaari itong ipakilala ang kanilang mga sarili ng isang masamang pagtulog na may mga nag-aalala pangarap, walang malay na pagkilos sa isang panaginip, umaga sakit ng ulo at isang breakdown. Ang pag-unlad sa oras na ito ng hypoglycemia ay nagiging sanhi ng isang makabuluhang bayad na glucagon compensatory emission at iba pang conjun hormones sinundan hyperglycemia sa orasan ng umaga.Kung sa sitwasyong ito, ito ay hindi nabawasan, ngunit upang madagdagan ang dosis ng matagal na insulin, namuhunan sa gabi, gabi hypoglycemia at umaga hyperglycemia ay exacerbated na sa dulo maaari itong humantong sa syndrome ng talamak insulin syndrome (Somoga syndrome) , na kung saan ay isang kumbinasyon ng labis na katabaan na may malalang decompensation ng SD, madalas hypoglycemia at progresibong late komplikasyon. Para sa diagnosis ng kababalaghan ng somoga, kinakailangan upang pag-aralan ang antas ng glycemia tungkol sa 3 h, na isang mahalagang bahagi ng pagpili ng insulin therapy. Kung ang pagtanggi sa gabi hypoglycemia ay sinamahan sa mga tuntunin ng pag-unlad ng gabi hypoglycemia, ay sinamahan ng hyperglycemia sa umaga (ang kababalaghan ng umaga dawn), ang pasyente ay kailangang magrekomenda ng mas maaga tumaas (6-7 sa umaga) , habang ipinakilala ng insulin ang magdamag ay patuloy na mapanatili ang normal na antas ng glycemia.
Ang pangalawang iniksyon ng insulin nph ay karaniwang ginagawa bago ang almusal kasama ang iniksiyon ng umaga ng insulin ng isang maikling (ultrashort) na pagkilos. Sa kasong ito, ang dosis ay pinili lalo na batay sa antas ng glycemia sa harap ng pangunahing pagkain sa araw (tanghalian, hapunan); Bilang karagdagan, maaari itong limitahan ang pag-unlad ng hypoglycemia sa mga agwat sa pagitan ng mga pagkain, halimbawa, sa tanghali, sa pagitan ng almusal at tanghalian.
Lahat ng dosis insulin prolonged action.(GLARGIN) ay ipinakilala isang beses sa isang araw, habang hindi sa panimula, sa anong oras. Kinetics
ang mga insulins at detech ng Glargin ay mas kanais-nais sa mga tuntunin ng panganib ng hypoglycemia, kabilang ang gabi.
Ang isang maikling o ultrashort na dosis ng insulin kahit na sa unang pasyente, ang destinasyon ng insulin ay nakasalalay sa halaga ng carbohydrates na ginamit (mga yunit ng tinapay) at ang antas ng glycemia bago ang iniksyon. Ang kondisyon, batay sa pang-araw-araw na ritmo ng insulin secretion, tungkol sa 1/4 ng short-acting insulin (6-8 units) ay ibinibigay sa hapunan, ang natitirang dosis ng humigit-kumulang na pantay na nahahati sa almusal at tanghalian (10-12 yunit). Ang mas mataas ang unang antas ng glycemia, mas mababa ito ay bumaba sa pamamagitan ng yunit ng ipinasok na insulin. Iniksyon ng isang maikling pagkilos insulin ay ginawa 30 minuto bago kumain, ultrashort pagkilos kaagad bago kumain o kahit kaagad pagkatapos kumain. Ang kasapatan ng isang maikling-kumikilos na dosis ng insulin ay tinatantya sa mga tuntunin ng glycemia 2 oras pagkatapos kumain at bago ang susunod na pagkain.
Upang makalkula ang dosis ng insulin na may masinsinang insulin therapy, ito ay sapat na pagbibilang ng numero X, batay sa bahagi ng karbohidrat. Kasabay nito, hindi lahat ng mga produkto ng carbohydrate ay isinasaalang-alang, ngunit tanging ang tinatawag na kinakalkula. Kabilang sa huli ang mga patatas, mga produkto ng butil, prutas, likidong pagawaan ng gatas at matamis na mga produkto. Ang mga produkto na naglalaman ng kulang sa mga carbohydrates (karamihan sa mga gulay) ay hindi isinasaalang-alang. Ang mga espesyal na talahanayan ng palitan ay binuo, sa tulong nito, na nagpapahayag ng halaga ng carbohydrates sa kanya, maaari mong kalkulahin ang kinakailangang dosis ng insulin. Ang isang XE ay tumutugma sa 10-12 g ng carbohydrates (Table 10.7).
Pagkatapos kumain ng pagkain na naglalaman ng 1 x, ang antas ng glycemia ay nagdaragdag ng 1.6-2.2 mmol / l, i.e. Humigit-kumulang hangga't ang antas ng glucose ay nabawasan kapag ang pagpapakilala ng 1 U. insulin. Sa ibang salita, sa bawat hee na nakapaloob sa pagkain, na pinlano na kumain, ay dapat na ipinakilala nang maaga (depende sa oras ng araw) tungkol sa 1 mga yunit ng insulin. Bilang karagdagan, kailangan naming i-record ang mga resulta ng pagpipigil sa sarili ng antas ng Glycemia, na ginagampanan bago ang bawat iniksyon, at oras ng araw (mga 2 yunit ng insulin sa 1 Heb sa umaga at sa tanghalian, 1 yunit sa 1 x - para sa hapunan). Kaya, kung ang hyperglycemia ay ipinahayag, ang dosis ng insulin, na kinakalkula alinsunod sa paparating na pagkain (sa mga tuntunin ng bilang ng XE), ay dapat na tumaas, at vice versa, kung ang hypoglycemia ay ipinahayag, ang insulin ay hindi ipinakilala.
Talahanayan. 7.7.Katumbas na kapalit ng mga produkto na bumubuo ng 1 X.
 Halimbawa, kung ang isang pasyente ay 30 minuto sa nakaplanong hapunan na naglalaman ng 5 hehe, ang antas ng glycemia ay 7 mmol / l, dapat itong ipakilala 1 mga yunit sa glycemia upang bumaba sa isang normal na antas: mula sa 7 mmol / L sa tungkol sa 5 mmol / l. Bilang karagdagan, 5 uzinulin ay dapat na ipinakilala sa patong 5 x. Kaya, ang pasyente sa kasong ito ay magpapakilala ng 6 na yunit ng isang maikling o ultrashort na pagkilos.
Halimbawa, kung ang isang pasyente ay 30 minuto sa nakaplanong hapunan na naglalaman ng 5 hehe, ang antas ng glycemia ay 7 mmol / l, dapat itong ipakilala 1 mga yunit sa glycemia upang bumaba sa isang normal na antas: mula sa 7 mmol / L sa tungkol sa 5 mmol / l. Bilang karagdagan, 5 uzinulin ay dapat na ipinakilala sa patong 5 x. Kaya, ang pasyente sa kasong ito ay magpapakilala ng 6 na yunit ng isang maikling o ultrashort na pagkilos.
Matapos ang pagpapakita ng SD-1 at ang simula ng insulin therapy, sa loob ng mahabang panahon, ang pangangailangan para sa insulin ay maaaring maliit at mas mababa sa 0.3-0.4 yunit / kg. Ang panahong ito ay ipinahiwatig bilang isang bahagi ng pagpapatawad, o "Honeymoon".Matapos ang panahon ng hyperglycemia at ketoacidosis, na ginugulo ang insulin secretion ay 10-15% sa pamamagitan ng napanatili β-cells, ang kabayaran ng mga hormonal-metal disorder sa pamamagitan ng pagpapakilala ng insulin ay nagpapabalik sa function ng mga cell na ito, na kung saan ay ipinapalagay ang pagkakaloob ng isang katawan ng insulin sa isang minimum na antas. Ang panahong ito ay maaaring magpatuloy mula sa ilang linggo hanggang ilang taon, ngunit sa huli, dahil sa pagkawasak ng autoimmune ng natitirang β-cell, ang "honeymoon" ay nagtatapos.
Diyetasa SD-1 sa mga sinanay na pasyente na nagmamay-ari ng mga kasanayan sa pagpipigil sa sarili at pagpili ng dosis ng insulin, ay maaaring liberalized, i.e. papalapit na libre. Kung ang pasyente ay walang labis o kakulangan ng timbang ng katawan, ang diyeta ay dapat
isocalorian. Ang pangunahing bahagi ng pagkain sa SD-1 ay carbohydrates, na dapat magkaroon ng tungkol sa 65% ng araw-araw na calorage. Ang kagustuhan ay dapat ibigay sa mga produkto na naglalaman ng kumplikado, mabagal na pagsipsip ng carbohydrates, pati na rin ang mga produkto na mayaman sa tisyu ng pagkain. Ang mga produkto na naglalaman ng carbohydrates (harina, matamis), ay dapat na iwasan. Ang proporsyon ng mga protina ay dapat mabawasan sa 10-35%, na tumutulong upang mabawasan ang panganib ng pagbuo ng microangiopathy, at ang bahagi ng taba - hanggang sa 25-35%, at ang limitasyon ng taba ay dapat na account para sa hanggang sa 7% ng calorage , na binabawasan ang panganib ng atherosclerosis. Bilang karagdagan, ito ay kinakailangan upang maiwasan ang pagkuha ng mga inuming nakalalasing, lalo na malakas.
Isang mahalagang bahagi ng pagtatrabaho sa isang pasyente na may SD-1 at isang pangako ng epektibong kompensasyon nito pagsasanay ng mga pasyente.Sa buong buhay, ang pasyente ay dapat araw-araw na nakapag-iisa depende sa maraming mga kadahilanan upang baguhin ang dosis ng insulin. Malinaw, nangangailangan ito ng pagkakaroon ng ilang mga kasanayan na kailangang sinanay ng pasyente. Ang "Patient SD-1 School" ay nakaayos sa mga endocrinological hospital o outpatient at kumakatawan sa 5-7 na nakabalangkas na mga klase, kung saan ang isang doktor o isang espesyal na sinanay na nars sa interactive na mode gamit ang iba't ibang mga visual na benepisyo ay nagsasagawa ng mga prinsipyo sa pagsasanay ng pasyente selfoStrol.
Forecast
Sa kawalan ng insulin therapy, ang pasyente ng SD-1 ay hindi maaaring hindi namatay mula sa ketoacidotic coma. Sa hindi sapat na insulin therapy, laban sa background na kung saan ang CD Compensation criteria ay hindi nakamit at ang pasyente ay nasa isang estado ng talamak na hyperglycemia (Table 7.3), ang huli na komplikasyon (§ 7.8) ay nagsisimula upang bumuo at umunlad. Sa SD-1, ang pinakamalaking klinikal na kahalagahan sa pagsasaalang-alang na ito ay may mga manifestations ng diabetic microdgium (nephropathy at retinopathy) at neuropathy (diabetic foot syndrome). Ang Macroangiopathy na may SD-1 sa harapan ay medyo bihira.
7.6. Type 2 diabetes
Type 2 diabetes- Ang isang malalang sakit na nagpapakita ng isang paglabag sa mga palitan ng karbohidrat sa pagpapaunlad ng hyperglycemia dahil sa insulin resistance at secretory β-cell dysfunction,
pati na rin ang lipid metabolismo sa pag-unlad ng atherosclerosis. Dahil ang pangunahing sanhi ng kamatayan at kapansanan ng mga pasyente ay komplikasyon ng systemic atherosclerosis, ang SD-2 ay minsan ay tinutukoy bilang isang cardiovascular disease.
Talahanayan. 7.8.Type 2 diabetes
 Etiology
Etiology
Ang SD-2 ay isang multifactorial disease na may namamana na predisposition. Ang concordability sa SD-2 sa single-time twins ay umabot sa 80% o higit pa. Karamihan sa mga pasyente na may SD-2 ay nagpapahiwatig ng pagkakaroon ng SD-2 para sa pinakamalapit na kamag-anak; Sa pagkakaroon ng SD-2 sa isa sa mga magulang, ang posibilidad ng kanyang inapo sa panahon ng buhay ay 40%. Aling isang gene, na tinutukoy ng polymorphism ang predisposition sa SD-2, ay hindi nakita. Ang mga kadahilanan ng kapaligiran ay may malaking kahalagahan sa pagpapatupad ng namamana na predisposition sa SD-2. Ang mga panganib sa panganib ng SD-2 ay:
Labis na katabaan, lalo na visceral (tingnan ang talata 11.2);
Etniko (lalo na kapag binabago ang tradisyonal na pamumuhay sa kanluran);
Sedentary lifestyle;
Mga Tampok ng Diet (mataas na pagkonsumo ng pinong carbohydrates at mababang nilalaman ng hibla);
Arterial hypertension.
Pathogenesis.
Ang pathogenetically SD-2 ay isang heterogeneous na grupo ng mga metabolic disorder, tiyak na tinutukoy nito ang malaking heterogeneity ng klinikal. Ang batayan ng pathogenesis nito ay ang paglaban ng insulin (pagbaba sa mediated insulin ng paggamit ng glucose sa pamamagitan ng mga tisyu), na ipinatupad laban sa background ng secretory dysfunction ng β-cells. Kaya, may paglabag sa balanse ng sensitivity sa insulin at insulin secretion. Secretor Dysfunction.β - armadaito ay upang pabagalin ang "maagang" secretory paglabas ng insulin bilang tugon sa isang pagtaas sa glucose ng dugo. Kasabay nito, ang ika-1 (mabilis) na bahagi ng pagtatago, na namamalagi sa pag-alis ng mga vesicle na may naipon na insulin, ay talagang wala; Ang ika-2 (mabagal) yugto ng pagtatago ay isinasagawa bilang tugon sa patuloy na hyperglycemia, sa tonic mode, at sa kabila ng labis na pagtatago ng insulin, ang antas ng glycemia laban sa background ng insulin resistance ay hindi normalized (Larawan 7.8).
Ang kinahinatnan ng hyperinsulinemia ay upang mabawasan ang sensitivity at bilang ng mga receptors ng insulin, pati na rin ang pagsupil
mga mekanismo ng post-receptor na naghihikayat sa mga epekto ng insulin (insulin resistance).Ang nilalaman ng pangunahing conveyor ng glucose sa kalamnan at taba ng mga cell (glut-4) ay nabawasan ng 40% sa mga taong may visceral na labis na katabaan at 80% sa mga taong may SD-2. Dahil sa insulin resistance ng hepatocytes at portal hyperinsulinemia, glucose hyperproduction, atay,at ang hyperglycemia ay bumubuo, na nakita sa karamihan ng mga pasyente na may SD-2, kabilang sa mga unang yugto ng sakit.
Ang hyperglycemia mismo ay nakakaapekto sa kalikasan at antas ng aktibidad ng sekretarya ng β-cells (glucosotoxicity). Sa loob ng mahabang panahon, sa paglipas ng mga taon at dekada, ang umiiral na hyperglycemia sa huli ay humahantong sa pag-ubos ng mga produktong insulin β-cell at ang ilang mga sintomas ay maaaring lumitaw sa pasyente. kakulangan ng insulin- Slimming, ketosis na may kaugnay na mga nakakahawang sakit. Gayunpaman, ang mga residual na mga produkto ng insulin, na sapat upang maiwasan ang ketoacidosis, ay halos palaging napanatili sa SD-2.
Epidemiology.
Tinutukoy ng SD-2 ang epidemiology ng SD bilang isang buo, dahil ito ay nagkakahalaga ng tungkol sa 98% ng mga kaso ng sakit na ito. Ang pagkalat ng SD-2 ay nag-iiba sa iba't ibang bansa at etnikong grupo. Sa Europa
 Larawan. 7.8.Secretor dysfunction ng β-cells na may type 2 diabetes mellitus (pagkawala ng 1st fast insulin secretion phase)
Larawan. 7.8.Secretor dysfunction ng β-cells na may type 2 diabetes mellitus (pagkawala ng 1st fast insulin secretion phase)
mga bansa, USA at Russian Federation, ito ay tungkol sa 5-6% ng populasyon. Sa edad, ang saklaw ng SD-2 ay nagdaragdag: sa mga may sapat na gulang ang pagkalat ng SD-2 ay 10%, kabilang sa mga taong higit sa 65 ang umabot sa 20%. Ang saklaw ng SD-2 ay 2.5 beses na mas mataas sa mga Indigenous People of America at ng Hawaiian Islands; Kabilang sa mga Indian ng Pima Tribe (Arizona) ito umabot sa 50%. Kabilang sa rural populasyon ng India, China, Chile at African na mga bansa na humantong sa tradisyonal na pamumuhay, ang pagkalat ng SD-2 ay napakababa (mas mababa sa 1%). Sa kabilang banda, kabilang sa mga imigrante sa mga bansa sa industriya ng kanluran ay umaabot ito ng isang makabuluhang antas. Kaya, kabilang sa mga imigrante mula sa India at Tsina, na naninirahan sa Estados Unidos at sa UK, ang pagkalat ng SD-2 ay umabot sa 12-15%.
Sino ang hinuhulaan ang isang pagtaas sa bilang ng mga pasyente ng diyabetis sa mundo sa pamamagitan ng 122% sa susunod na 20 taon (mula 135 hanggang 300 milyon). Ito ay dahil sa parehong progresibong pag-iipon ng populasyon at sa pamamahagi at paglala ng urbanized lifestyle. Sa nakalipas na mga taon, nagkaroon ng isang makabuluhang "pagbabagong-buhay" ng SD-2 at ang paglago ng saklaw nito sa mga bata.
Clinical manifestations.
Sa karamihan ng mga kaso, binibigkas ang mga klinikal na manifestations ay wala,at ang diagnosis ay itinatag sa panahon ng karaniwang kahulugan ng antas ng glycemia. Ang sakit ay karaniwang nagpapakita sa edad na 40 taon, habang ang napakalaki ng mga pasyente ay may labis na katabaan at iba pang mga bahagi ng metabolic syndrome (tingnan ang talata 11.2). Ang mga pasyente ay hindi nagpapataw ng mga reklamo tungkol sa kapasidad ng pagtatrabaho kung walang iba pang mga dahilan para dito. Ang mga reklamo ng uhaw at polyuria ay bihirang makamit ang malaking kalubhaan. Kadalasan ang mga pasyente ay nag-aalala tungkol sa balat at vaginal na pangangati, at samakatuwid ay bumaling sila sa mga dermatologist at ginekologo. Dahil maraming taon (sa karaniwan, mga 7 taon), maraming mga pasyente sa oras ng pagtuklas ng sakit sa klinikal na larawan, sa panahon ng pagkakakilanlan ng sakit sa klinikal na larawan, ay kadalasang pinangungunahan mula sa aktwal na pagpapakita ng SD-2 bago ang diagnosis. mga sintomas at manifestations ng late komplikasyon ng SD.Bukod dito, ang unang apela ng pasyente na may SD-2 para sa medikal na tulong ay kadalasan dahil sa huli na komplikasyon. Kaya, ang mga pasyente ay maaaring maospital sa mga kirurhiko ospital na may peptic lesions ng mga binti (diabetic foot syndrome),makipag-ugnay sa pag-uugnay ng progresibong paningin sa mga ophthalmologists. (diabetic retinopathy),naospital sa pag-atake ng puso, stroke
tami, pahilig ang pagkatalo ng mga vessel sa paa sa institusyon, kung saan sila unang nakakahanap ng hyperglycemia.
Diagnostics.
Ang diagnostic criteria, uniporme para sa lahat ng uri ng SD, ay iniharap sa Clause 7.3. Ang diagnosis ng SD-2 sa napakaraming mayorya ay batay sa pagtuklas ng hyperglycemia sa mga indibidwal na may tipikal na klinikal na palatandaan ng SD-2 (labis na katabaan, edad na mahigit 40-45 taon, positibong kasaysayan ng pamilya ng SD-2, iba pang mga bahagi ng metabolic syndrome ), sa kawalan ng klinikal at laboratoryo palatandaan absolute insulin kakulangan (binibigkas pagbaba ng timbang, ketosis). Ang kumbinasyon ng mataas na pagkalat ng SD-2, katangian ng isang mahabang asymptomatic daloy at ang posibilidad ng pagpigil sa kanyang mabigat na komplikasyon, napapailalim sa maagang diyagnosis, predetermine ang pangangailangan screening.mga iyon. Pagsusuri upang ibukod ang SD-2 sa mga indibidwal nang walang anumang mga sintomas ng sakit. Ang pangunahing pagsubok, tulad ng ipinahiwatig, ay ang kahulugan ang antas ng glycemia ay isang walang laman na tiyan.Ito ay ipinapakita sa mga sumusunod na sitwasyon:
1. Ang lahat ng mga tao ay higit sa edad na 45, lalo na sa labis na timbang ng katawan (CMT higit sa 25 kg / m 2) sa mga agwat bawat 3 taon.
2. Sa pinakamaliit na edad sa pagkakaroon ng labis na timbang ng katawan (BMI na may higit sa 25 kg / m 2) at karagdagang mga kadahilanan ng panganib na kinabibilangan ng:
Sedentary lifestyle;
SD-2 para sa pinakamalapit na kamag-anak;
Kabilang sa pambansang panganib ng pagpapaunlad ng SD-2 (African American, Latin Americans, Indigenous Americans, atbp.);
Kababaihan na nagbigay ng kapanganakan sa isang bata na may timbang na higit sa 4 kg at / o sa pagkakaroon ng gestational na diyabetis bilang isang kasaysayan;
Arterial hypertension (≥ 140/90 mm hg);
Antas ng HDL\u003e 0.9 mmol / l at / o triglycerides\u003e 2.8 mmol / l;
Polycystic ovarian Syndrome;
NTG at NGN;
Cardiovascular diseases.
Ang makabuluhang pagtaas sa saklaw ng SD-2 sa mga bata ay nagpapahiwatig ng pangangailangan para sa screening kahulugan ng antas ng glycemia kabilang sa mga bata at mga kabataan(nagsisimula mula sa 10 taon na may pagitan ng 2 taon o sa simula
pubertata, kung naganap siya sa isang naunang edad) na kabilang sa mga grupo ng mas mataas na panganib kung saan nabibilang ang mga bata na may kasaganaan ng timbang ng katawan(BMI at / o timbang ng katawan\u003e 85 percentile, naaangkop na edad, o timbang ng higit sa 120% na may kaugnayan sa perpektong) sa kumbinasyon ng anumang dalawang nakalista karagdagang mga kadahilanan ng panganib:
SD-2 sa mga kamag-anak ng una o pangalawang linya ng pagkakamag-anak;
Na kabilang sa mga nasyonalidad na may mataas na panganib;
Klinikal na manifestations na nauugnay sa insulin resistance. (Acanthosis nigricans,arterial hypertension, dyslipidemia);
SD, kabilang ang gestational, ina.
Differential Diagnosis
Ang kaugalian diagnosis ng SD-2 at SD-1, ang mga prinsipyo na inilarawan sa talata 7.5 ay inilarawan sa talata 7.5 (Table 7.6). Tulad ng ipinahiwatig, sa karamihan ng mga kaso ito ay batay sa data ng klinikal na larawan. Sa mga kaso kung saan ang pagtatatag ng uri ng CD ay nakakatugon sa mga paghihirap, o mayroong isang hinala ng ilang mga bihirang variant ng SD, kabilang sa balangkas ng namamana syndromes, ang pinakamahalagang praktikal na tanong na kung saan ito ay kinakailangan upang sagutin ay kung ang pasyente Kailangan ng isang pasyente sa insulin therapy.
Paggamot
Ang mga pangunahing bahagi ng paggamot ng SD-2 ay: Diet therapy, extension ng pisikal na aktibidad, therapy ng asukal, pag-iwas at paggamot ng mga komplikasyon ng CD ng CD. Dahil ang karamihan sa mga pasyente na may SD-2 ay nagdurusa ng labis na katabaan, ang diyeta ay dapat na naglalayong mabawasan ang timbang (hypochalorial) at ang pag-iwas sa mga late na komplikasyon, lalo na ang macroangiopathy (atherosclerosis). Hypolarian Diet.ito ay kinakailangan para sa lahat ng mga pasyente na may labis na timbang ng katawan (BMI 25-29 kg / m 2) o labis na katabaan (BMI\u003e 30 kg / m 2). Sa karamihan ng mga kaso, dapat itong inirerekomenda upang mabawasan ang pang-araw-araw na gilid ng pagkain sa 1000-1200 kcal para sa mga kababaihan at hanggang sa 1200-1600 kcal para sa mga lalaki. Ang inirerekumendang ratio ng mga pangunahing bahagi ng pagkain sa SD-2 ay katulad ng na may SD-1 (carbohydrates - 65%, protina 10-35%, taba hanggang 25-35%). Paggamit alkoholito ay kinakailangan upang limitahan dahil sa ang katunayan na ito ay isang mahalagang mapagkukunan ng karagdagang calories, bilang karagdagan, ang pagpasok ng alak sa background ng tera
ang FDI na may sulfonylurea at insulin ay maaaring pukawin ang pag-unlad ng hypoglycemia (tingnan ang talata 7.7.3).
Mga rekomendasyon para sa. palawakin ang pisikal na aktibidaddapat na indibidwal. Sa simula, ang aerobic load (paglalakad, swimming) ng katamtamang intensity tagal ng 30-45 minuto 3-5 beses sa isang araw (tungkol sa 150 minuto bawat linggo) ay inirerekomenda. Sa hinaharap, ito ay kinakailangan upang unti-unting dagdagan ang pisikal na pagsusumikap, na makabuluhang tumutulong upang mabawasan at gawing normal ang timbang ng katawan. Bilang karagdagan, ang pisikal na pagsusumikap ay tumutulong upang mabawasan ang paglaban ng insulin at magkaroon ng isang hypoglycimizing effect. Ang kumbinasyon ng dietotherapy at extension ng pisikal na pagsisikap nang hindi ang pagtatalaga ng mga gamot sa asukal ay ginagawang posible upang mapanatili ang kompensasyon ng SD alinsunod sa itinatag na mga layunin (Table 7.3) humigit-kumulang 5% ng mga pasyente na may SD-2.
Paghahanda para sa. sugulong therapy.kapag ang SD-2 ay maaaring nahahati sa apat na pangunahing grupo.
I. Mga paghahanda na nag-aambag sa pagbawas ng insulin resistance (sensitizer).Kasama sa grupong ito ang metformin at thiazolidindions. Metformin.ay ang tanging isa na kasalukuyang ginagamit ng gamot mula sa grupo biguanids.Ang mga pangunahing bahagi ng mekanismo ng pagkilos nito ay:
1. Pagsusupil ng gluconeogenesis sa atay (pagbaba sa mga produkto ng glucose na may atay), na humahantong sa isang pagbaba sa antas ng glycemia sa isang walang laman na tiyan.
2. Pagbabawas ng insulin resistance (pagtaas sa pagtatapon ng glucose sa pamamagitan ng peripheral tissues, lalo na sa mga kalamnan).
3. Avnaobic glycolysis activation at pagbabawas ng glucose suction sa maliit na bituka.
Metformin.ito ay isang paghahanda ng unang pagpipilian ng asukal therapy sa mga pasyente na may SD-2, labis na katabaan at hyperglycemia sa isang walang laman na tiyan. Ang unang dosis ay 500 mg bawat gabi o sa panahon ng hapunan. Sa hinaharap, unti-unting lumalaki ang dosis sa 2-3 gramo para sa 2-3 receptions. Kabilang sa mga epekto ay medyo madalas may mga dyspeptic phenomena (diarrhea), na, bilang isang panuntunan, lumilipas at pumasa nang nakapag-iisa pagkatapos ng 1-2 linggo ng pagtanggap ng gamot. Dahil ang metformin ay walang isang stimulating effect sa mga produkto ng insulin, sa background ng monotherapy sa pamamagitan ng gamot hypoglycemia
bumuo (ang pagkilos nito ay itinalaga bilang antihyperglycemic, at hindi bilang hypoglycemic). Ang contraindications sa appointment ng metformin ay pagbubuntis, matinding puso, hepatic, bato at iba pang kabiguan ng organ, pati na rin ang mga hypoxic na estado ng isa pang Genesis. Isang napakabihirang komplikasyon, na nangyayari kapag itinalaga ang metformin nang hindi isinasaalang-alang ang ipinakita na contraindications ay lactatacidosis, na isang resulta ng anaerobic glycolysis hyperactivation.
Thiazolidindions.(Pioglitazone, Rosigtyazon) ay mga agonista ng γ-receptors na aktibo ng Peroxiz (PPAR-γ). Ang mga thiazolidindion ay sinaktan ang metabolismo ng glucose at lipids sa kalamnan at adipose tisyu, na humahantong sa isang pagtaas sa aktibidad ng endogenous insulin, i.e. Upang maalis ang insulin resistance (insulin sensitizers). Ang pang-araw-araw na dosis ng Pioglitazone ay 15-30 mg / araw, Rosglitazone - 4-8 mg (bawat 1-2 reception). Ang kumbinasyon ng mga thiazolidindiones na may metformin ay napaka-epektibo. Ang contraindication sa layunin ng thiazolidindion ay isang pagtaas (2.5 beses o higit pa) antas ng hepatic transaminases. Bilang karagdagan sa hepatotoxicity, ang mga side effect ng Thiazolidine Edion ay kinabibilangan ng pagkaantala sa likido at pamamaga, na mas madalas na umuunlad sa panahon ng kumbinasyon ng mga paghahanda sa insulin.
II. Paghahanda na nakakaapektoβ - Mas mahusay at nag-aambag sa pagpapalakas ng pagtatago ng insulin.Kasama sa grupong ito ang sulfonylurea at clay paghahanda (prandial glykemia regulators), na ginagamit pangunahin upang gawing normal ang antas ng glycemia pagkatapos kumain. Pangunahing target paghahanda ng sulfonylmochevines.(PSM) ay β-cells ng pancreatic islands. Ang PSM ay nagbubuklod sa β-cell membrane na may mga tukoy na receptor. Ito ay humahantong sa pagsasara ng ATP-dependent potassium channels at depolarization ng cell membrane, na naman nag-aambag sa pagbubukas ng mga calcium channel. Ang daloy ng kaltsyum sa loob ng β-cell ay humahantong sa kanilang degranulation at insulin paglabas sa dugo. Sa klinikal na kasanayan, medyo maraming psm ang ginagamit, na naiiba sa tagal at kalubhaan ng Sugar Effect (Table 7.9).
Talahanayan. 7.9.Paghahanda ng sulfonylmochevines.
 Ang pangunahing at medyo madalas na side effect ng PSM ay hypoglycemia (tingnan ang talata 7.7.3). Maaaring mangyari ito sa labis na dosis ng droga, ang cumulation nito (kabiguan ng bato),
Ang pangunahing at medyo madalas na side effect ng PSM ay hypoglycemia (tingnan ang talata 7.7.3). Maaaring mangyari ito sa labis na dosis ng droga, ang cumulation nito (kabiguan ng bato),
di-pagsunod sa pagkain (paglipas ng mga pagkain, alkohol na paggamit) o \u200b\u200bmode (makabuluhang pisikal na pagsusumikap, bago kung saan ang dosis ng PSM ay hindi nabawasan o carbohydrates ay hindi nakuha).
Sa grupo hinides.(Prandial regulators ng glycemia) repaglinide.(Benzoic acid derivative; araw-araw na dosis 0.5-16 mg / araw) at nateglinida.(D-phenylalanine derivative; araw-araw na dosis ng 180-540 mg / araw). Pagkatapos ng pagkuha ng mga droga, mabilis at nababaligtad ang mga paghahanda sa Receptor ng Sulfonylurevine sa β cell, bilang isang resulta kung saan ang isang maikling pagtaas sa antas ng insulin ay nangyayari, na ginagaya ang unang yugto ng pagtatago nito ay normal. Ang mga paghahanda ay tinatanggap sa 10-20 minuto sa pangunahing pagkain, karaniwang 3 beses sa isang araw.
III. Paghahanda na nagbabawas ng glucose absorption sa bituka.
Kasama sa grupong ito ang Akaboz at guar dagta. Ang mekanismo ng pagkilos ng acarbosis ay ang reversible blockade ng α-glycosidases ng maliit na bituka, bilang isang resulta ng kung saan ang mga proseso ng sequential fermenting at pagsipsip ng carbohydrates mabagal, ang bilis ng resorption at glucose admission sa atay bumababa at ang Ang antas ng postprandial glycemia ay nabawasan. Ang unang dosis ng acarbosis ay 50 mg 3 beses sa isang araw, sa hinaharap, ang dosis ay maaaring tumaas sa 100 mg 3 beses sa isang araw; Ang gamot ay tinanggap kaagad bago kumain o sa panahon ng pagkain. Ang pangunahing epekto ng acarbosa ay bituka dyspepsia (pagtatae, utot), na nauugnay sa pagtanggap ng mga di-natuklasan na carbohydrates sa colon. Ang epekto ng paglakop ng acarbosis ay napaka katamtaman (Table 7.10).
Sa clinical practice, ang mga gamot na may mga gamot sa sakya ay epektibong pinagsama sa bawat isa at may mga paghahanda sa insulin, dahil ang karamihan sa mga pasyente ay sabay-sabay na tinukoy bilang Mercular at Postprandial Hyperglycemia. Mayroong maraming. fixed chombinations.paghahanda sa isang tablet. Kadalasan sa isang tablet, metformin na may iba't ibang mga pms, pati na rin ang metformin sa thiazolidinediones, ay pinagsama.
Talahanayan. 7.10.Ang mekanismo ng pagkilos at ang potensyal na kahusayan ng mga tablet na gamot sa asukal
 IV. Mga insulins at analogs ng insulins
IV. Mga insulins at analogs ng insulins
Sa isang tiyak na yugto, ang mga paghahanda sa insulin ay nagsisimulang tumanggap ng hanggang 30-40% ng mga pasyente na may SD-2. Ang mga indikasyon para sa insulin therapy sa SD-2 ay iniharap sa simula ng talata 7.4. Ang pinaka-karaniwang opsyon para sa pagsasalin ng mga pasyente na may SD-2 sa insulin therapy ay magtalaga ng insulin ng matagal na pagkilos (insulin NPH, GLARGIN o DETECH) kasama ang natanggap na mga gamot na nakabatay sa asukal. Sa isang sitwasyon kung saan ang antas ng glycemia ay hindi posible na kontrolin ang appointment ng metformin o ang huling contraindicated, ang pasyente ay itinalaga sa gabi (magdamag) Insulin Injection. Kung imposibleng kontrolin ang tulong ng mga tabletaic na gamot bilang isang mercury at postprandial glycemia, ang pasyente ay isinalin sa monoinsulinatherapy. Karaniwan, may SD-2 insulin therapy ay isinasagawa sa tinatawag na "Tradisyonal" na pamamaraan,na nagpapahiwatig ng appointment ng fixed doses ng insulin prolonged at maikling pagkilos. Sa planong ito
ang karaniwang mga mixtures ng mga insulins na naglalaman ng isang maikling (ultrashort) at prolonged action sa isang bote ay maginhawa. Ang pagpili ng tradisyonal na insulin therapy ay tinutukoy ng katotohanan na sa ilalim ng SD-2, madalas na itinalaga sa mga matatandang pasyente na ang pag-aaral sa isang independiyenteng pagbabago sa dosis ng insulin ay mahirap. Bilang karagdagan, ang intensive insulin therapy, ang layunin ng kung saan ay upang mapanatili ang kabayaran ng carbohydrate exchange sa antas na papalapit sa Normoglycemia, ay nagdaragdag ng panganib ng hypoglycemia. Kung para sa mga batang pasyente, ang liwanag hypoglycemia ay hindi kumakatawan sa isang malubhang panganib, sa matatandang mga pasyente na may pinababang threshold ng pang-amoy ng hypoglycemia, maaari silang magkaroon ng napaka hindi kanais-nais na mga epekto mula sa cardiovascular system. Ang mga batang pasyente na may SD-2, pati na rin ang mga pasyente sa mga tuntunin ng epektibong mga pagkakataon sa pag-aaral, ang isang masinsinang bersyon ng insulin therapy ay maaaring italaga.
Forecast
Ang pangunahing dahilan para sa kapansanan at kamatayan ng mga pasyente na may SD-2 ay ang huli na komplikasyon (tingnan ang talata 7.8), kadalasang diabetic macroangiopathy. Ang panganib ng pagbuo ng ilang mga huli na komplikasyon ay tinutukoy ng kumplikadong mga kadahilanan na tinalakay sa may-katuturang mga kabanata. Ang isang unibersal na panganib na kadahilanan para sa kanilang pag-unlad ay talamak na hyperglycemia. Kaya, ang pagbaba sa antas ng HBA1C sa mga pasyente na may SD-2 bawat 1% ay humahantong sa pagbawas sa kabuuang dami ng namamatay sa pamamagitan ng tungkol sa 20%, sa pamamagitan ng 2% at 3% - sa pamamagitan ng tungkol sa 40%, ayon sa pagkakabanggit
7.7. Talamak na komplikasyon ng diyabetis
7.7.1. Diabetic Ketoacidosis.
Diabetic Ketoacidosis (DCA)- Decompensation ng SD-1, dahil sa absolute kakulangan ng insulin, sa kawalan ng napapanahong paggamot ng isang pagtatapos Ketoacidotic coma (QC) at kamatayan.
Etiology
Ang sanhi ng DCA ay isang ganap na kakulangan sa insulin. Ito o ang kalubhaan ng DCA ay tinutukoy sa karamihan ng mga pasyente sa panahon ng pagpapakita ng SD-1 (10-20% ng lahat ng mga kaso ng DCA).
Ang pasyente na may diagnosed diagnosis ng SD-1 DCA ay maaaring bumuo kapag ang insulin ay tumigil, madalas sa pamamagitan ng pasyente mismo (13% ng mga kaso ng DCA), sa background ng magkakatulad na sakit, lalo na nakakahawa, sa kawalan ng isang pagtaas sa insulin dosis
Talahanayan. 7.11.Diabetic Ketoacidosis.
 Hanggang sa 20% ng mga kaso ng pag-unlad ng DC-1 sa mga batang pasyente na may SD-1 ay nauugnay sa mga sikolohikal na problema at / o mga karamdaman ng pag-uugali ng pagkain (takot sa timbang, takot sa hypoglycemia, mga problema sa malabata). Medyo madalas na sanhi ng DCA sa isang bilang ng mga bansa ay
Hanggang sa 20% ng mga kaso ng pag-unlad ng DC-1 sa mga batang pasyente na may SD-1 ay nauugnay sa mga sikolohikal na problema at / o mga karamdaman ng pag-uugali ng pagkain (takot sa timbang, takot sa hypoglycemia, mga problema sa malabata). Medyo madalas na sanhi ng DCA sa isang bilang ng mga bansa ay
kanselahin ang insulin ng pasyente mismo dahil sa mataas na halaga ng droga para sa ilang mga sektor ng populasyon (Table 7.11).
Pathogenesis.
Sa gitna ng pathogenesis ng DCA ay namamalagi ang ganap na kakulangan ng insulin na kumbinasyon ng pagtaas sa mga produkto ng conjunral hormones, tulad ng glucagon, catecholamines at cortisol. Bilang isang resulta, mayroong isang makabuluhang pagtaas sa mga produkto ng glucose atay at isang kaguluhan ng pagtatapon nito sa pamamagitan ng mga tisyu sa paligid, ang pagtaas sa hyperglycemia at ang pagkagambala ng osmolarity ng extracellular space. Ang kakulangan ng insulin sa kumbinasyon sa isang kamag-anak na labis na kontrinasyon hormones sa DCA ay humahantong sa isang release ng libreng mataba acids (lipolysis) at ang kanilang hindi naka-compress na oksihenasyon sa atay sa ketone katawan (β-hydroxybutyrate, acetoacetate, acetone), bilang isang resulta ng kung saan hypercohememia bubuo, at sa hinaharap na metabolic acidosis. Bilang resulta ng binibigkas na glucose, ang osmotic diuresis ay bubuo, pag-aalis ng tubig, pagkawala ng sosa, potasa at iba pang mga electrolyte (Larawan 7.9).
Epidemiology.
Ang dalas ng mga bagong kaso ng DCA ay 5-8 bawat 1000 mga pasyente na may SD-1 bawat taon at direktang nakasalalay sa antas ng organisasyon ng mga pasyenteng medikal na pangangalaga na may SD. Bawat taon sa Estados Unidos ay nangyayari ang tungkol sa 100,000 mga ospital tungkol sa DCA, habang isinasaalang-alang ang mga gastos ng isang pasyente para sa ospital ng 13,000 dolyar, higit sa $ 1 bilyon bawat taon ay ginugol taun-taon sa nakatigil na paggamot ng DCA. Sa Russian Federation noong 2005, ang DKA ay naitala sa 4.31% ng mga bata, 4.75% ng mga kabataan at 0.33% ng mga pasyenteng may sapat na gulang na may SD-1.
Clinical manifestations.
Depende sa sanhi ng dahilan, depende sa dahilan na dulot ng dahilan nito, ay maaaring tumagal mula sa ilang linggo hanggang araw. Sa karamihan ng mga kaso, ang DCA ay sinundan ng mga sintomas ng decompensation ng diyabetis, ngunit kung minsan ay hindi sila maaaring magkaroon ng panahon upang bumuo. Ang mga klinikal na sintomas ng DCA ay kinabibilangan ng polyuria, polydipsy, slimming, bubo na sakit ng tiyan ("diabetic pseudoperithonite"), pag-aalis ng tubig, binibigkas na kahinaan, amoy ng acetone mula sa bibig (o amoy ng prutas), unti-unting lumulubog na kamalayan. Ang tunay na pagkawala ng malay sa DCA ay nag-develop kamakailan ay medyo bihira dahil sa maagang pagsusuri. Sa pisikal na pananaliksik, ang mga palatandaan ng pag-aalis ng tubig ay nakita: pagbabawas
 Larawan. 7.9. Pathogenesis ng Ketoacidotic Coma.
Larawan. 7.9. Pathogenesis ng Ketoacidotic Coma.
turgor ng balat at density ng eyeballs, tachycardia, hypotension. Sa mga umuusbong na kaso, ang paghinga ng Kussmouul ay bubuo. Higit sa 25% ng mga pasyente na may DCA bumuo ng pagsusuka, na maaaring maging katulad ng kape makapal sa kulay.
Diagnostics.
Ito ay batay sa klinikal na data ng larawan, mga indikasyon ng pagkakaroon ng pasyente SD-1, pati na rin ang data ng pag-aaral ng laboratoryo. Para sa DCA, ang hyperglycemia ay nailalarawan (sa ilang mga kaso, hindi gaanong mahalaga), ketonuria, metabolic acidosis, hyperosmolarness (Table 7.12).
Talahanayan. 7.12.Mga diagnostic ng laboratoryo ng matalim na komplikasyon ng diyabetis
 Kapag sinusuri ang mga pasyente na may matinding decompensation ng SD, kinakailangan upang matukoy ang antas ng glycemia, creatinine at urea, electrolytes, batay sa kung aling epektibong osmolarity ang kinakalkula. Bilang karagdagan, kailangan ang isang escort at estado ng lupa. Epektibong osmolarity.(EO) ay kinakalkula ayon sa sumusunod na formula: 2 *. Norma EO ay 285 - 295 mosm / l.
Kapag sinusuri ang mga pasyente na may matinding decompensation ng SD, kinakailangan upang matukoy ang antas ng glycemia, creatinine at urea, electrolytes, batay sa kung aling epektibong osmolarity ang kinakalkula. Bilang karagdagan, kailangan ang isang escort at estado ng lupa. Epektibong osmolarity.(EO) ay kinakalkula ayon sa sumusunod na formula: 2 *. Norma EO ay 285 - 295 mosm / l.
Ang karamihan sa mga pasyente na may DCA ay tinutukoy leukocytosisang kalubhaan na kung saan ay proporsyonal sa antas ng ketone katawan sa dugo. Level sosabilang isang patakaran, ito ay nabawasan dahil sa osmotic fluid outflow mula sa intracellular space sa extracellular bilang tugon sa hyperglycemia. Mas madalas na antas ng sosa ay maaaring mabawasan ang maling bilang isang resulta ng isang malinaw na hyper-
triglyceridemia. Level potassiumang serum ay maaaring umabot sa una dahil sa kilusan nito mula sa mga ekstracellular space.
Differential Diagnosis
Iba pang mga dahilan para sa pagkawala ng kamalayan sa mga pasyente na may SD. Ang differential diagnosis na may hyperosmolar coma, bilang isang panuntunan, ay hindi nagiging sanhi ng mga paghihirap (bubuo sa mga matatandang pasyente na may SD-2) at walang malaking klinikal na halaga, dahil Ang mga prinsipyo ng paggamot ng parehong estado ay magkatulad. Kung imposibleng mabilis na malaman ang dahilan para sa pagkawala ng kamalayan ng pasyente sa SD, ang pagpapakilala ng glucose ay ipinapakita, dahil Ang mga hypoglycemic states ay mas madalas na natagpuan, at ang isang mabilis na positibong dynamics laban sa background ng pagpapakilala ng glucose mismo ay nagpapahintulot sa amin na malaman ang dahilan para sa pagkawala ng kamalayan.
Paggamot
Ang paggamot ng DKA ay nagpapahiwatig ng rehydration, pagwawasto ng hyperglycemia, electrolyte disorder, pati na rin ang paggamot ng mga sakit na nagdulot ng decompensation ng diabetes. Ang paggamot ay pinaka-mahusay na isinasagawa sa Resuscitation Department ng isang espesyal na medikal na institusyon. Sa mga pasyenteng may sapat na gulang na walang malubhang katumbas na patolohiya sa puso, pa rin sa isang yugto ng pre-hospital bilang pangunahing panukalang-batas para sa layunin ng reydratement.inirerekomenda na ipakilala ang isang isotonic solusyon (0.9% NACL) humigit-kumulang sa bilis ng isang litro kada oras (mga 15-20 ml bawat kilo ng timbang kada oras). Ang isang kumpletong pagbabayad ng isang kakulangan sa likido, na may DCA ay 100-200 ML bawat kg ng timbang, ay dapat na makamit sa loob ng unang araw ng paggamot. Sa kasabay na puso o pagkabigo ng bato, ang panahong ito ay dapat tumaas. Para sa mga bata, ang inirekumendang dami ng Isotonic Solution para sa rehydration therapy ay 10-20 mL bawat kg ng timbang ng katawan kada oras, at sa unang 4 na oras ay hindi dapat lumagpas sa 50 ml bawat kg ng timbang. Ang buong rehydration ay inirerekomenda upang makamit ang humigit-kumulang 48 oras. Pagkatapos ng background ng parallel insulin therapy, ang antas ng glycemia ay bumaba sa tungkol sa 14 mmol / L, pumunta sa pagsasalin ng pagsasalin ng 10% glucose solution, na patuloy na rehydration.
Kasalukuyang pinagtibay ang konsepto ng "maliit na dosis" insulin.sa paggamot ng DCA. Ang isang maikling action insulin ay ginagamit. Ang pinaka-pinakamainam na paggamit ng intravenous insumption
lina. Ang intramuscular na pagpapakilala ng insulin, na mas mababa, posibleng may katamtamang kalubhaan ng DCA, na may matatag na hemodynamics at kung imposible para sa intravenous therapy. Sa huling kaso, ang mga iniksiyon ay ginawa sa tuwid na kalamnan ng tiyan, habang ang karayom \u200b\u200bpara sa intramuscular injection ay inilalagay sa isang insulin syringe (para sa isang maaasahang intramuscular hit), at sa karayom \u200b\u200bna ito, ang insulin ay hinikayat mula sa bote sa hiringgilya .
Mayroong ilang mga pagpipilian para sa intravenous insulin administration. Una, ang insulin ay maaaring ipakilala "sa goma band" ng sistema ng pagbubuhos, habang ang kinakailangang halaga ng insulin ay nakakuha sa isang insulin syringe, pagkatapos ay 1 ml ng isotonic solusyon ay nakuha. Hanggang sa pag-abot sa antas ng glycemia, 14 mmol / L ay isang oras-oras na pasyente na ipinakilala 6-10 mga yunit ng maikling pagkilos; higit pa (Kahanay sa pagbabago ng rehydration solution na may isotonic sa pamamagitan ng 10% glucose)depende sa oras ng mga defetable indicator ng glycemia, ang dosis ng insulin ay nabawasan sa 4-8 yunit kada oras. Ang inirekumendang pagbawas ng antas ng antas ng glycemia ay hindi dapat lumagpas sa 5 mmol / l kada oras. Ang isa pang sagisag ng intravenous insulin therapy ay nagpapahiwatig ng paggamit ng perfuzor. Para sa paghahanda ng perpetuator, 2 ML ng isang 20% \u200b\u200bna solusyon ng human albumin solusyon ay idinagdag sa 50 mg ng 0.9% isotonic solusyon. Kung ang intramuscular na landas ng administrasyon ng insulin ay napili, ang 20 na yunit ng isang maikling pagkilos ay unang ipinakilala sa simula, pagkatapos nito ay 6 na yunit, at pagkatapos maabot ang antas ng glycemia, 14 mmol / l dosis ay nabawasan sa 4 na yunit kada oras. Pagkatapos ng kumpletong pag-stabilize ng hemodynamics at kabayaran para sa acid-base disorder, ang pasyente ay isinalin sa subcutaneous injections insulin.
Tulad ng ipinahiwatig, sa kabila ng makabuluhang. potassium deficiency.sa katawan (pangkalahatang pagkawala ng 3-6 mmol / kg), na may antas ng DCA bago ang pagsisimula ng insulin therapy ay maaaring maging mataas. Gayunpaman, ang simula ng transfusion ng solusyon ng potassium chloride ay inirerekomenda na isagawa nang sabay-sabay sa simula ng insulin therapy, kung ang antas ng plasma potassium ay mas mababa sa 5.5 mmol / l. Ang matagumpay na pagwawasto ng potassium deficiency ay nangyayari lamang laban sa background ng normalisasyon ng pH. Sa pamamagitan ng isang mababang pH, potassium intake ay makabuluhang nabawasan makabuluhang, may kaugnayan sa ito, kung maaari, ang dosis ng overflowing potassium chloride ay kanais-nais upang umangkop sa isang partikular na ph indicator (talahanayan 7.13).
Talahanayan. 7.13.Potassium deficit correction scheme.
 * Para sa pagkalkula, ang sumusunod na data ay gumagamit ng:
* Para sa pagkalkula, ang sumusunod na data ay gumagamit ng:
1 g kcl \u003d 13.4 mmol; 1 mmol KCL \u003d 0.075 g. Sa isang 4% na solusyon ng KS1: sa 100 ML - 4 g KS1, sa 25 ML - 1 g ng KS1, sa 10 ML ng 0.4 g ng KS1.
Ang dahilan para sa decompensation ng diyabetis ay madalas nakakahawang sakit(pyelonephritis, nahawaang ulser na may diabetic foot syndrome, pneumonia, sinusitis, at iba pa.). May isang panuntunan ayon sa kung saan, sa DCA antibyotiko therapy, ito ay inireseta sa halos lahat ng mga pasyente na may isang subfebilitation o lagnat, kahit na sa kawalan ng isang nakikitang pokus ng impeksiyon, dahil talaga para sa DCA, isang pagtaas sa temperatura ng katawan ay hindi tipikal.
Forecast
Ang dami ng dami ng DCA ay 0.5-5%, habang ang karamihan sa mga kaso ay dahil sa huli at walang kasanayan na pangangalagang medikal. Ang mortalidad ay pinakamataas (hanggang 50%) sa mga mas lumang pasyente.
7.7.2. Hyperosmolar Coma.
Hyperosmolar Coma.(GOK) - isang bihirang talamak na komplikasyon ng SD-2, pagbuo dahil sa binibigkas na pag-aalis ng tubig at hyperglycemia laban sa kawalan ng isang ganap na kakulangan sa insulin, sinamahan ng mataas na dami ng namamatay (Table 7.14).
Etiology
Gok, bilang isang panuntunan, bubuo sa mga matatandang pasyente na may SD-2. Ang mga pasyente na ito ay madalas na nag-iisa, mabuhay nang walang pag-aalaga, napapabayaan ng kanilang kalagayan at pagpipigil sa sarili at hindi sapat ang likido. Kadalasan, ang impeksiyon (diabetic foot syndrome, pneumonia, talamak na pyelonephritis), ang mga disorder ng utak ay humantong sa decompensation
circulatory at iba pang mga kondisyon, bilang isang resulta ng kung aling mga pasyente ay masama gumagalaw, hindi kumuha ng mga gamot na batay sa asukal at likido.
Talahanayan. 7.14.Hyperosmolar coma (gok)
 Pathogenesis.
Pathogenesis.
Ang pagtaas ng hyperglycemia at osmotic diuresis ay tumutukoy sa binibigkas na pag-aalis ng tubig, na sa mga dahilan na tinukoy sa itaas ay hindi napunan mula sa labas. Ang resulta ng hyperglycemia at dehydration ay ang plasma hyperosmolity. Ang isang mahalagang bahagi ng pathogenesis ng Gok ay ang kamag-anak na kakulangan ng insulin at ang labis sa mga counter-pol hormones, gayunman, na nagpapatuloy sa SD-2, ang natitirang pagtatago ng insulin ay sapat upang sugpuin ang lipolase at ketogenesis, bilang isang resulta kung saan ang ketoacidosis ay hindi mangyayari.
Sa ilang mga kaso, ang katamtamang induksiyon ng acidosis ay maaaring matukoy bilang isang resulta ng hyperlactatemia laban sa background ng tissue hypoperfusion. Sa binibigkas na hyperglycemia upang mapanatili ang osmotikong balanse sa cerebrospinal fluid, ang nilalaman ng sosa na nagmumula sa mga selula ng utak ay nagdaragdag kung saan ang potasa ay nakapaloob. Ang mga potensyal na transmembrane ng mga nervous cell ay nabalisa. Ang progresibong paghihiwalay ng kamalayan sa kumbinasyon ng kumbinseng syndrome ay bumubuo (Larawan 7.10).
Epidemiology.
Ang GOK account para sa 10-30% ng talamak na mga estado ng hyperglycemic sa mga matatanda at matatandang pasyente na may SD-2. Humigit-kumulang 2/3 ng mga kaso ng Gok ang bumubuo sa mga taong hindi nalalaman sa DIA na ito.
Clinical manifestations.
Ang mga tampok ng klinikal na larawan ng hyperosmolar coma ay:
Isang kumplikadong mga palatandaan at komplikasyon ng pag-aalis ng tubig at hypoperfusion: uhaw, pagkatuyo ng mga mucous membranes, tachycardia, arterial hypotension, pagduduwal, kahinaan, pagkabigla;
Focal at generalized convulsions;
Lagnat, pagduduwal at pagsusuka (40-65% ng mga kaso);
Ng magkakatulad na sakit at komplikasyon, ang trombosis ng malalim na mga ugat ay madalas na natagpuan, pneumonia, brainwater disorder, gastroparesis.
Diagnostics.
Ito ay batay sa data ng klinikal na larawan, ang edad ng pasyente at ang kasaysayan ng SD-2, binibigkas hyperglycemia sa kawalan ng ketonuria at ketoacidosis. Ang mga tipikal na palatandaan ng laboratoryo ng GOK ay iniharap sa talahanayan. 7.12.
 Larawan. 7. .10.
Pathogenesis ng Hyperosmolar Coma.
Larawan. 7. .10.
Pathogenesis ng Hyperosmolar Coma.
Differential Diagnosis
Iba pang mga talamak na estado na bumubuo sa mga pasyente na may diyabetis, kadalasan ay may kasamang patolohiya na humahantong sa isang malinaw na decompensation ng SD.
Paggamot
Paggamot at pagsubaybay sa Gok, maliban sa ilang mga tampok, hindi naiiba mula sa mga inilarawan para sa Ketoacidotic Diabetic Coma (Clause 7.7.1):
Mas malaking halaga ng unang rehydration ng 1.5-2 liters bawat 1st oras; 1 l - para sa ika-2 at ika-3 oras, pagkatapos ay 500 ML / H Isotonic solusyon ng sosa klorido;
Ang pangangailangan para sa pagpapakilala ng mga solusyon na naglalaman ng potassium ay karaniwang mas malaki kaysa sa isang ketoacidotic coma;
Ang insulin therapy ay katulad ng sa CC, ngunit ang pangangailangan para sa insulin ay mas mababa at ang antas ng glycemia ay dapat mabawasan nang hindi mas mabilis kaysa sa 5 mmol / l bawat oras upang maiwasan ang pag-unlad ng utak edema;
Ang pagpapakilala ng isang hypotonic solusyon (NACL 0.45%) ay mas mahusay na maiwasan (lamang sa binibigkas hypernatremia:\u003e 155 mmol / l at / o mahusay na osmolarity\u003e 320 mos / l);
Sa pagpapakilala ng bikarbonate ay hindi na kailangan (lamang sa mga espesyal na resuscitation compartments na may acidosis na may pH< 7,1).
Forecast
Ang dami ng namamatay sa gok ay mataas at 15-60%. Ang pinakamasamang pagbabala sa mga matatandang pasyente na may malubhang kasamang patolohiya, na kadalasang ang sanhi ng decompensation ng SD at pag-unlad ng Gok.
7.7.3. Hypoglycemia.
Hypoglycemia.- Pagbawas ng antas ng glucose sa serum ng dugo (<2,2- 2,8 ммоль/л), сопровождающее клинический синдром, характеризующийся признаками активации симпатической нервной системы и/или дисфункцией центральной нервной системы. Гипогликемия как лабораторный феномен не тождественен понятию «гипогликемическая симптоматика», поскольку лабораторные данные и клиническая картина не всегда совпадают.
Etiology
Isang labis na dosis ng mga paghahanda ng insulin at mga analogo nito, pati na rin ang mga droga ng sulfonylurea;
Kawalan ng pagkain sa background ng hindi nabago na therapy ng asukal;
Pagtanggap ng mga inuming nakalalasing;
Pisikal na pagsisikap sa background ng hindi nabago na therapy ng asukal at / o walang karagdagang carbohydrate reception;
Pag-unlad ng late complications ng SD (autonomous neuropathy na may gastroparesis, pagkabigo ng bato) at isang bilang ng iba pang mga sakit (adrenal hindi sapat na kabiguan, hypothyroidism, pagkabigo ng atay, malignant tumor) na may hindi nabago na therapy ng asukal (pagpapatuloy ng pagtanggap at cumulation ng TSPs sa background ng pagkabigo ng bato, pagpapanatili ng dating dosis ng insulin);
Paglabag sa insulin administration (intramuscular injection sa halip na subcutaneous);
Artipisyal hypoglycemia (nakakamalay na labis na dosis ng mga gamot sa asukal sa pamamagitan ng pasyente mismo);
Organic Hyperinsulinism - Insulin (Tingnan ang parapo 10.3).
Pathogenesis.
Ang pathogenesis ng hypoglycemia ay lumalabag sa balanse sa pagitan ng daloy ng glucose sa dugo, pagtatapon nito, antas ng insulin at mga conjun hormone. Karaniwan, sa antas ng glycemia, sa loob ng 4.2-4.7 mmol / L, ang mga produkto at pagpapalabas ng insulin mula sa β-cell ay pinigilan. Ang pagbawas sa antas ng glycemia na mas mababa sa 3.9 mmol / L ay sinamahan ng pagpapasigla ng mga produkto ng conjun hormone (glucagon, cortisol, hormone ng paglago, adrenaline). Ang mga sintomas ng neuroglycopenic ay babawasan na may pagbawas sa antas ng glycemia na mas mababa sa 2.5-2.8 mmol / l. Para sa labis na dosis insulin.at / o droga sulfonylmochina.ang hypoglycemia ay bumubuo dahil sa direktang hypoglycimizing epekto ng isang exogenous o endogenous hormone. Sa kaso ng labis na dosis ng mga paghahanda ng sulfonylurea, ang mga sintomas ng hypoglycemic ay maaaring paulit-ulit na magbalik-balik pagkatapos ng pagbubuklod ng pag-atake dahil sa ang katunayan na ang tagal ng hanay ng mga gamot ay maaaring maabot ang araw o higit pa. Tsp, na walang stimulating effect sa mga produkto ng insulin (metformin, thiazolidindions), ang hypoglycemia mismo ay hindi maaaring sanhi ng kanilang sarili, ngunit kapag idagdag nila sulfonylurea o insulin, ang pagtanggap ng huli sa parehong dosis ay maaaring maging sanhi ng hypoglycemia dahil sa parehong dosis ay maaaring maging sanhi ng hypoglycemia dahil sa ang parehong dosis ay maaaring maging sanhi ng hypoglycemia dahil sa Cumulation ng shah-surging effect ng kumbinasyon therapy (talahanayan 7.15).
Talahanayan. 7.15.Hypoglycemia.
 Nagtatapos na talahanayan. 7.15.
Nagtatapos na talahanayan. 7.15.
 Kapag natanggap alkoholito ay nangyayari ang pagsupil ng glukeesis sa atay, na siyang pinakamahalagang kadahilanan laban sa hypoglycemia. Pisikal na ehersisyoprotektahan ang paggamit ng insulin-dependent glucose, dahil sa kung saan may mga sanhi ng hypoglycemia sa background ng hindi nagbabagong asukal-sakramento therapy at / o sa kawalan ng karagdagang pagtanggap ng carbohydrates.
Kapag natanggap alkoholito ay nangyayari ang pagsupil ng glukeesis sa atay, na siyang pinakamahalagang kadahilanan laban sa hypoglycemia. Pisikal na ehersisyoprotektahan ang paggamit ng insulin-dependent glucose, dahil sa kung saan may mga sanhi ng hypoglycemia sa background ng hindi nagbabagong asukal-sakramento therapy at / o sa kawalan ng karagdagang pagtanggap ng carbohydrates.
Epidemiology.
Ang liwanag, mabilis na bubble hypoglycemia sa mga pasyente na may SD-1, pagtanggap ng masinsinang insulin therapy, ay maaaring bumuo ng maraming beses sa isang linggo, at medyo hindi nakakapinsala. Sa bawat pasyente na nasa intensive insulin therapy, bawat taon na account para sa 1 kaso ng malubhang hypoglycemia. Sa karamihan ng mga kaso, ang hypoglycemia ay bumubuo sa gabi. Sa SD-2 sa 20% ng mga pasyente na tumatanggap ng insulin, at sa 6% na tumatanggap ng mga paghahanda ng sulfonylurea, para sa hindi bababa sa isang episode ng malubhang hypoglycemia ay bubuo ng hindi bababa sa isang episode.
Clinical manifestations.
Dalawang pangunahing grupo ng mga sintomas ang nakikilala: adrenergic, na nauugnay sa pag-activate ng sympathetic nervous system at paglabas ng adrenaline adrenalines, at neuroglycopenic, na nauugnay sa may kapansanan sa central nervous system laban sa background ng depisit ng pangunahing substrate ng enerhiya nito. To. adrenergic.ang mga sintomas ay kinabibilangan ng: tachycardia, mydriasis; pagkabalisa, aggressiveness; shiver, malamig na pawis, paresthesia; pagduduwal, malakas na gutom, hypersalization; Diarrhea, masaganang pag-ihi. To. neuroglycopenic.kabilang sa mga sintomas ang asthenia,
pagbabawas ng konsentrasyon ng pansin, sakit ng ulo, pakiramdam ng takot, pagkalito, disorientation, guni-guni; Speech, visual, behavioral disorders, amnesia, paglabag sa kamalayan, convulsions, transient paralysis, kanino. Ang isang malinaw na pagtitiwala ng kalubhaan at pagkakasunud-sunod ng pag-unlad ng mga sintomas bilang hypoglycemia ay maaaring hindi. Ang mga adrenergic o tanging mga sintomas ng neuroglycopenic ay maaaring mangyari. Sa ilang mga kaso, sa kabila ng pagpapanumbalik ng Normoglycemia at patuloy na therapy, ang mga pasyente ay maaaring nasa isang sliding o kahit na comatose estado sa loob ng ilang oras at kahit na araw. Ang pangmatagalang hypoglycemia o ang mga madalas na episode nito ay maaaring humantong sa mga hindi mababagong pagbabago sa central nervous system (lalo na sa cortex ng mga malalaking hemispheres), ang mga manifestations na kung saan ay makabuluhang iba-iba mula sa masarap at hallucinatory-paranoid episodes sa tipikal na epileptic seizures, na kung saan ay ang hindi maiiwasang resulta ng kung saan ay lumalaban dementia.
Ang hyperglycemia ay subjectively inilipat sa mga pasyente mas magaan kaysa episodes kahit light hypoglycemia. Samakatuwid, maraming mga pasyente dahil sa takot ng hypoglycemia isaalang-alang ito kinakailangan upang mapanatili ang glycemia sa isang relatibong mataas na antas, na talagang tumutugma sa decompensation ng sakit. Ang pag-overcoming ng estereotipo na ito ay nangangailangan ng ilang mga pagsisikap ng mga doktor at tauhan ng pagsasanay.
Diagnostics.
Ang klinikal na larawan ng hypoglycemia sa isang pasyente na may SD kasama ang laboratoryo (bilang isang panuntunan, na may isang glucose meter) na nakikita ang isang mababang antas ng glucose ng dugo.
Differential Diagnosis
Iba pang mga dahilan na humahantong sa pagkawala ng kamalayan. Kung ang sanhi ng pagkawala ng kamalayan ng pasyente ng SD ay hindi kilala at imposibleng magsagawa ng ekspresyon sa pagtatasa ng antas ng Glycemia, ipinapakita nito ang pagpapakilala ng glucose. Kadalasan ay may isang pangangailangan upang malaman ang mga sanhi ng pag-unlad ng madalas hypoglycemia sa mga pasyente na may SD. Kadalasan ay isang resulta ng hindi sapat na therapy na nakabatay sa asukal at kaalaman ng mababang antas ng pasyente sa kanilang sakit. Dapat tandaan na upang mabawasan ang pangangailangan para sa therapy ng asukal hanggang sa kumpletong pagkansela nito ("nawala sd") ay maaaring humantong sa isang bilang ng mga sakit (adrenal kakulangan, hypothyroidism, bato at pagkabigo ng atay), kabilang ang malignant tumors.
Paggamot
Para sa paggamot ng liwanag hypoglycemia, kung saan ang pasyente ay may malay at maaaring makatulong sa kanyang sarili, ito ay karaniwang sapat upang kumuha ng pagkain o isang likido na naglalaman ng carbohydrates sa halagang 1-2 tinapay yunit (10-20 g ng glucose). Ang ganitong numero ay nakapaloob, halimbawa, sa 200 ML ng matamis na juice ng prutas. Ang mga inumin ay mas epektibong itigil ang hypoglycemia, dahil sa likidong anyo ng glucose ay makabuluhang hinihigop. Kung ang mga sintomas ay patuloy na lumalaki, sa kabila ng patuloy na pagtanggap ng carbohydrates, ito ay kinakailangan sa intravenous administration ng glucose o intramuscular glucagon. Sa parehong paraan, ang malubhang hypoglycemia ay ginagamot na may pagkawala ng kamalayan. Sa kasong ito, ang pasyente ay ipinakilala tungkol sa 50 ML 40% glucose solution intravenously.Ang pagpapakilala ng glucose ay dapat ipagpatuloy hanggang sa ang pagbubuklod ng pag-atake at ang normalisasyon ng glycemia, bagaman higit pang dosis ay hanggang sa 100 ML at higit pa, bilang isang panuntunan, ay hindi kinakailangan. Glucagon.ipinakilala ito (bilang isang panuntunan, na inihanda sa mga kondisyon ng pabrika na puno ng isang hiringgilya) intramuscularly o subcutaneously. Pagkatapos ng ilang minuto, ang antas ng glykemia dahil sa induction ng glucoenolysis glucagon ay normalized. Gayunpaman, hindi ito laging nangyayari: na may mataas na antas ng insulin sa glucagon ng dugo ay hindi epektibo. Ang kalahating buhay ng glucagon ay mas maikli kaysa sa insulin. Sa alkoholismo at sakit sa atay, ang synthesis ng glycogen ay nabalisa, at ang pangangasiwa ng glucagon ay hindi maaaring hindi epektibo. Ang isang side effect ng glucagon administration ay maaaring pagsusuka na lumilikha ng panganib ng aspirasyon. Isara ang Pasyente Mas mahusay na Pag-aari ng Glucagon Injection Technique.
Forecast
Ang light hypoglycemia sa mga sinanay na pasyente laban sa background ng magandang kompensasyon sa sakit ay ligtas. Ang madalas na hypoglycemia ay isang tanda ng mahihirap na kompensasyon ng SD; Sa karamihan ng mga kaso, ang mga pasyente sa panahon ng natitirang bahagi ng araw ay natutukoy ang araw ng higit pa o mas malinaw na hyperglycemia at mataas na antas ng glycated hemoglobin. Ang mga matatandang pasyente na may huli na komplikasyon ng SD hypoglycemia ay maaaring pukawin ang mga komplikasyon ng vascular tulad ng myocardial infarction, stroke, retina hemorrhage. Ang hypoglycemic coma ay huling 30 minuto na may sapat na paggamot at ang mabilis na pagbabalik ng kamalayan, bilang isang panuntunan, ay walang anumang komplikasyon at mga kahihinatnan.
7.8. LATE COMPLICATIONS OF DIABETES.
Ang mga late complication ay bumubuo sa parehong uri ng SD. Klinikal na maglaan ng limang pangunahing huli na komplikasyon ng SD: Macroangiopathy, nephropathy, retinopathy, neuropathy at diabetic foot syndrome. Ang hindi nonspecificity ng huli na komplikasyon para sa mga indibidwal na uri ng SD ay tinutukoy ng katotohanan na ang kanilang pangunahing pathogenetic link ay talamak na hyperglycemia. Sa pagsasaalang-alang na ito, sa panahon ng pagpapakita ng SD-1, ang mga huli na komplikasyon sa mga pasyente ay halos hindi nakakatugon, na bumubuo sa mga taon at dekada, depende sa pagiging epektibo ng therapy. Ang pinakamalaking klinikal na halaga sa SD-1, bilang isang panuntunan, nakakuha diabetic microangiopathy.(neuropathy, retinopathy) at neuropathy (diabetic foot syndrome). Sa SD-2, sa kabaligtaran, ang mga late na komplikasyon ay madalas na napansin sa oras ng diagnosis. Una, ito ay dahil sa ang katunayan na ang SD-2 manifests mahaba bago ang diagnosis ay itinatag. Pangalawa, atherosclerosis, clinically manifested macroangiopathy, ay may maraming pathogenesis karaniwang sa SD. Na may SD-2, ang pinakamalaking klinikal na kahalagahan, bilang isang panuntunan, nakakuha ng diabetes macroangiopathy,na kung saan sa oras ng diagnosis ay nakita mula sa napakalaki karamihan ng mga pasyente. Sa bawat partikular na kaso, ang hanay at kalubhaan ng mga indibidwal na mga komplikasyon ay nag-iiba mula sa kanilang kabalintunaan na kumpletong kawalan, sa kabila ng makabuluhang tagal ng sakit hanggang sa isang kumbinasyon ng lahat ng posibleng mga pagpipilian sa mabigat na anyo.
Huli komplikasyon ang pangunahing sanhi ng kamatayanang mga pasyente na may SD, at isinasaalang-alang ang kanyang pagkalat - ang pinakamahalagang medikal at panlipunang problema ng pangangalagang pangkalusugan ng karamihan sa mga bansa. Tungkol sa ang pangunahing layunin ng paggamotat ang mga obserbasyon ng mga pasyente na may CD ay pag-iwas (pangunahing, pangalawang, tertiary) ng mga huli na komplikasyon nito.
7.8.1. Diabetic macroangiopathy.
Diabetic macroangiopathy.- isang kolektibong konsepto na pinagsasama ang atherosclerotic sugat ng mga malalaking arteries sa SD,
klinikal na ipinakita ng ischemic heart disease (IBS), oblique atherosclerosis ng mga vessel ng utak, mas mababang mga paa't kamay, mga panloob na organo at arterial hypertension (talahanayan 7.16).
Talahanayan. 7.16.Diabetic macroangiopathy.
 Etiology at Pathogenesis.
Etiology at Pathogenesis.
Marahil katulad ng etiology at ang pathogenesis ng atherosclerosis sa mga indibidwal na walang SD. Ang atherosclerotic plaques ay hindi naiiba sa mikroskopikong istraktura sa mga indibidwal mula sa SD at wala ito. Gayunpaman, kasama ang SD sa harapan, ang mga karagdagang kadahilanan ng panganib ay maisasagawa, o ang SD ay nagpapalala ng mga kilalang di-tiyak na mga kadahilanan. Dahil dito, dapat isama ng SD ang:
1. Hyperglycemia.Ito ay isang panganib na kadahilanan para sa atherosclerosis. Isang pagtaas sa antas ng HBA1C sa pamamagitan ng 1% sa mga pasyente na may SD-2 na pagtaas
ang panganib ng pagbuo ng myocardial infarction ng 15%. Ang mekanismo ng aksyon ng atherogenic ng hyperglycemia ay hindi malinaw, posible na ito ay nauugnay sa glycosing ng mga huling produkto ng metabolismo ng LDL at ang collagen ng vascular wall.
2. Arterial hypertension.(AG). Sa pathogenesis, ang malaking kahalagahan ay naka-attach sa bahagi ng bato (diabetic nephropathy).AG na may SD-2 - walang mas makabuluhang infarction at stroke risk factor kaysa sa hyperglycemia.
3. Dislipidemia.Ang Hyperinsulamia, na kung saan ay isang hindi maiiwasang bahagi ng insulin resistance sa SD-2, nagiging sanhi ng pagbawas sa antas ng HDL, pagtaas ng antas ng triglycerides at pagbaba sa density, i.e. Pagpapalakas ng atherogenic ldl.
4. Labis na katabaan,kung saan ang karamihan sa mga pasyente na may SD-2 ay nagdurusa, ay isang independiyenteng panganib na kadahilanan atherosclerosis, myocardial infarction at stroke (tingnan ang talata 11.2).
5. Insulin resistance.Ang hyperinsulamia at mataas na antas ng insulin-proinsulin-tulad ng mga molecule ay nagdaragdag ng panganib ng atherosclerosis, na maaaring nauugnay sa endothelial dysfunction.
6. Dugo coagulation disorder.Sa SD, ang pagtaas sa antas ng fibrinogen, ang activator ng platelet inhibitor at ang willebrand factor, bilang isang resulta ng kung saan ang prothrombotic estado ng coagulated dugo sistema ay nabuo.
7. Endothelial dysfunction,nailalarawan sa pamamagitan ng isang pagtaas sa pagpapahayag ng activator ng plasminogen inhibitor at cell molecules.
8. Oxidative stress.na humahantong sa isang pagtaas sa konsentrasyon ng oxidized LDL at F2-ISO-Perts.
9. Systemic inflammation.kung saan ang pagpapahayag ng fibrinogen at c-reaktibo protina ay nagdaragdag.
Ang pinaka-makabuluhang mga kadahilanan para sa panganib ng pagbuo ng IWC sa SD-2 ay isang mataas na antas ng LDL, nabawasan ang HDL, arterial hypertension, hyperglycemia at paninigarilyo. Ang isa sa mga pagkakaiba ng proseso ng atherosclerotic sa SD ay mas karaniwan at ang distal na katangian ng occlusal lesion,mga iyon. Ang proseso ay mas madalas na kasangkot sa medyo mas maliit na mga arterya, na ginagawang mahirap sa kirurhiko paggamot at worsens ang forecast.
Epidemiology.
Ang panganib ng pagbuo ng IBS sa mga taong may SD-2 6 na beses na mas mataas kaysa sa mga walang diyabetis, habang ito ay pareho para sa mga kalalakihan at kababaihan. Ang arterial hypertension ay nakita sa 20% ng mga pasyente na may SD-1 at 75% mula sa SD-2. Sa pangkalahatan, sa mga pasyente na may SD ito ay nakakatugon sa 2 beses na mas madalas kaysa sa mga wala siya. Ang Obricultural atherosclerosis ng peripheral vessels ay bumubuo sa 10% ng mga pasyente na may SD. Ang thromboembolism ng mga vessel ng utak ay bumubuo sa 8% ng mga pasyente na may SD (2-4 beses na mas madalas kaysa sa mga walang SD).
Clinical manifestations.
Karamihan ay hindi naiiba mula sa mga walang SD. Sa klinikal na larawan ng mga komplikasyon ng Macrovascular ng SD-2 (myocardial infarction, stroke, occlusive pinsala sa mga vessel ng paa) madalas na i-play ang unahan, at ito ay tiyak sa unang pagkakataon ng isang hyperglycemia sa kanilang pag-unlad sa isang pasyente. Marahil dahil sa kasamang autonomous neuropathy sa 30% ng myocardial infarction sa mga taong may CD ay dumadaloy nang walang tipikal na angiosky attack (bureauless infarction).
Diagnostics.
Ang mga prinsipyo ng diagnosis ng mga komplikasyon ng atherosclerosis (IBS, impairment ng brainwater, occlusive pinsala sa mga arteries ng mga binti) ay hindi naiiba mula sa mga indibidwal na walang SD. Sukatin arterial pressure.(AD) ay dapat isagawa sa bawat pagbisita sa pasyente sa SD sa doktor, at ang kahulugan ng mga tagapagpahiwatig lipid spectrum.ang dugo (kabuuang kolesterol, triglycerides, LDL, HDL) sa SD ay dapat na isagawa nang hindi bababa sa isang beses sa isang taon.
Differential Diagnosis
Iba pang mga cardiovascular disease, symptomatic arterial hypertension, pangalawang dlypidemia.
Paggamot
♦ Pagkontrol ng presyon ng dugo.Ang tamang antas ng systolic presyon ng dugo sa SD ay mas mababa sa 130 MMHG, at ang diastolic 80 mmng (Table 7.3). Karamihan sa mga pasyente ay nangangailangan ng ilang mga hypotensive na gamot upang makamit ang layuning ito. Ang mga gamot para sa pagpili ng hypotensive therapy sa CD ay mga inhibitor ng ACE at angiotensin receptor blockers, kung saan, kung kinakailangan, ay kinumpleto ng mga diuretics ng Thiazide. Ang mga paghahanda sa pagpili para sa mga pasyente na may mga SD na dumaranas ng myocardial infarction ay β-Adrenobllays.
♦ Dislipidemia pagwawasto.Ang mga antas ng target ng lipid spectrum indicator ay iniharap sa talahanayan. 7.3. Ang mga paghahanda ng pagpili ng hypolipidemic therapy ay inhibitors ng 3-hydroxy-3-methylglu-co-reductase (statins).
♦ Antiagregant therapy.Ang aspirin therapy (75-100 mg / araw) ay ipinapakita sa mga pasyente na may SD mas matanda kaysa sa 40 taong gulang na may mas mataas na panganib ng pagbuo ng cardiovascular patolohiya (nabigyan ng kasaysayan ng pamilya, arterial hypertension, paninigarilyo, dyslipidemia, microalbuminuria), pati na rin sa lahat ng mga pasyente na may clinical manifestations ng atherosclerosis bilang pangalawang prophylaxis.
♦ Screening at paggamot ng IBS.Ang mga pagsusulit sa pag-load para sa pagbubukod ng IBS ay ipinapakita sa mga pasyente na may mga sintomas ng cardiovascular diseases, pati na rin kapag tinutukoy ang patolohiya sa ECG.
Forecast
75% ng mga pasyente na may SD-2 at 35% ng mga pasyente na may SD-1 ay namamatay mula sa cardiovascular diseases. Humigit-kumulang 50% ng mga pasyente na may SD-2 ang namamatay mula sa mga komplikasyon ng CHD, 15% ng Brain Vessel Thromboembolism. Ang mortalidad mula sa myocardial infarction sa mga taong may SD ay lumampas sa 50%.
7.8.2. Diabetic retinopathy.
Diabetic retinopathy.(DR) - microangiopathy ng retinal vessels ng mata, nailalarawan sa pamamagitan ng pag-unlad ng microenvironment, hemorrhages, exudative pagbabago at paglaganap ng mga bagong nabuo vessels, na humahantong sa bahagyang o kumpletong pagkawala ng paningin (talahanayan 7.17).
Etiology
Ang pangunahing etiological factor sa pag-unlad ng Dr ay talamak hyperglycemia. Ang iba pang mga kadahilanan (arterial hypertension, dyslipidemia, paninigarilyo, pagbubuntis, atbp.) Ay hindi gaanong mahalaga.
Pathogenesis.
Ang mga pangunahing link ng pathogenesis ng Dr ay:
Network vessel microangiopathy, na humahantong sa isang pagpapaliit ng pagsubaybay ng mga vessel na may pag-unlad ng hypoperfusion;
Pagkabulok ng mga vessel na may pagbuo ng micronevity;
Progressive hypoxia, stimulating vessel proliferation at humahantong sa mataba dystrophy at pagtitiwalag ng kaltsyum salts sa retina;
Talahanayan. 7.17.Diabetic retinopathy.
 microindarcts na may exudation, na humahantong sa pagbuo ng malambot na "cotton spot";
microindarcts na may exudation, na humahantong sa pagbuo ng malambot na "cotton spot";
Ang pagtitiwalag ng lipids na may pagbuo ng mga siksik na exudates;
Ang paglago sa retina ng mga proliferating vessel upang bumuo ng mga shunt at aneurysm, na humahantong sa pagluwang ng veins at exacerbation ng retinal hypoperfusion;
Ang kababalaghan ng pagtitiwala sa karagdagang pag-unlad ng ischemic, na kung saan ay ang sanhi ng pagbuo ng mga infiltrates at scars;
Retinal detachment bilang isang resulta ng ischemic disintegration at pagbuo ng vitreoretinal tracts;
Hemorrhages sa vitreous body bilang isang resulta ng hemorrhagic atake ng puso, napakalaking vascular pagsalakay at rosing aneurysm;
Paglaganap ng mga sisidlan ng iris (diabetic rubles), na humahantong sa pagpapaunlad ng pangalawang glaucoma;
Maculopathy na may pamamaga ng pamamaga.
Epidemiology.
Ang iba ay ang pinaka-karaniwang sanhi ng pagkabulag sa mga nagtatrabaho populasyon ng mga binuo bansa, at ang panganib ng pag-unlad ng pagkabulag sa mga pasyente na may diyabetis 10-20 beses na mas mataas kaysa sa pangkalahatang populasyon. Sa panahon ng diagnosis ng SD-1, si Dr ay hindi nakita ng halos lahat ng mga pasyente, pagkatapos ng 5 taon, ang sakit ay nakita sa 8% ng mga pasyente, at may tatlumpung taon na panahon ng diyabetis - sa 98% ng mga pasyente. Sa panahon ng mga diagnostic, ang SD-2 DR ay nakita sa 20-40% ng mga pasyente, at sa mga pasyente na may labinlimang taon ng karanasan, SD-2 - sa 85%. Sa SD-1, ang proliferative retinopathy ay nag-aalala nang mas madalas, at sa SD-2 - Maculopathy (75% ng mga kaso ng maculopathy).
Clinical manifestations.
Ayon sa karaniwang tinatanggap na pag-uuri, ang 3 yugto ng Dr ay nakikilala
(Table 7.18).
Diagnostics.
Kumpletuhin ang ophthalmologic examination, na kinabibilangan ng direktang ophthalmoscopy na may photographing ng retina, ay ipinapakita sa mga pasyente na may SD-1 pagkatapos ng 3-5 taon pagkatapos ng pagpapakita ng sakit, at mga pasyente na may SD-2 kaagad pagkatapos na ito ay napansin. Sa hinaharap, ang naturang pananaliksik ay dapat na paulit-ulit taun-taon.
Talahanayan. 7.18.Pag-uuri ng diabetic retinopathy
 Differential Diagnosis
Differential Diagnosis
Iba pang sakit sa mata sa mga pasyente na may diyabetis.
Paggamot
Ang pangunahing prinsipyo ng paggamot ng diabetes retinopathy, pati na rin ang iba pang mga huli na komplikasyon, ay ang pinakamainam na kabayaran ng SD. Ang pinaka-epektibong paraan ng pagpapagamot ng diabetes retinopathy at maiwasan ang pagkabulag ay laser photocoagulation.Layunin
 Larawan. 7.11.Diabetic Retinopathy:
Larawan. 7.11.Diabetic Retinopathy:
a) di-proliferative; b) prepolytematic; c) Proliferative.
ang laser photocoagulation ay ang pagtigil ng paggana ng mga bagong nabuo vessels, na kumakatawan sa pangunahing banta sa pag-unlad ng mga mabigat na komplikasyon, tulad ng hemophthalm, retinal traksyon retinal detachment, iris rubbing at sekundaryong glaucoma.
Forecast
Ang pagkabulag ay naitala sa 2% ng mga pasyente na may CD (3-4% ng mga pasyente na may SD-1 at 1.5-2% ng mga pasyente na may SD-2). Ang tinatayang dalas ng mga bagong kaso ng pagkabulag na nauugnay sa Dr ay 3.3 kaso bawat 100,000 populasyon bawat taon. Sa panahon ng SD-1, ang pagbaba sa HBA1C hanggang 7.0% ay humahantong sa pagbawas sa panganib ng DR development sa pamamagitan ng 75% at bawasan ang panganib ng pag-unlad ng 60%. Sa SD-2, ang pagbaba sa HBA1C ng 1% ay humahantong sa pagbawas sa panganib ng DR development sa pamamagitan ng 20%.
7.8.3. Diabetic nephropathy.
Diabetic nephropathy.(DNF) ay tinukoy bilang albuminuria (higit sa 300 mg ng albumin bawat araw o protina ng higit sa 0.5 g ng protina bawat araw) at / o pagbawas sa pag-filter ng mga bato sa mga impeksiyon mula sa mga impeksiyon ng ihi , pagkabigo sa puso o iba pang sakit sa bato. Ang microalbuminuria ay tinukoy bilang excretion ng albumin 30-300 mg / araw o 20-200 μg / min.
Etiology at Pathogenesis.
Ang pangunahing panganib na mga kadahilanan ng DNF ay ang tagal ng SD, talamak na hyperglycemia, arterial hypertension, dyslipidemia, sakit sa bato mula sa mga magulang. Kapag ang DNF ay naapektuhan lamang cluster apparatus.bato.
1. Isa sa mga posibleng mekanismo para sa kung saan hyperglycemia.itinataguyod ang pag-unlad ng sugat ng glomers, ay ang akumulasyon ng sorbitol dahil sa pag-activate ng polyol path ng glucose metabolism, pati na rin ang isang bilang ng mga may hangganan gyricing produkto.
2. Hemodynamic violations, lalo introluKok arterial hypertension.(Ang pagpapalaki ng presyon ng dugo sa loob ng gloms ng bato) ay ang pinakamahalagang bahagi ng pathogenesis
Ang sanhi ng intraclude hypertension ay isang paglabag sa tono ng arteriole: ang pagpapalawak ng nagreresulta at pagpapaliit ng pagtatapos.
Talahanayan. 7.19.Diabetic nephropathy.
 Ito naman ay nangyayari sa ilalim ng impluwensya ng isang bilang ng mga humoral na kadahilanan, tulad ng angiotensin-2 at endothelin, pati na rin dahil sa paglabag sa mga katangian ng electrolyte ng basal membrane ng glomeruli. Bilang karagdagan, ang intracralobic hypertension ay nag-aambag sa systemic hypertension, na tinutukoy ng karamihan sa mga pasyente na may DNF. Dahil sa intracralobic hypertension, may pinsala sa basal membranes at filtration pores,
Ito naman ay nangyayari sa ilalim ng impluwensya ng isang bilang ng mga humoral na kadahilanan, tulad ng angiotensin-2 at endothelin, pati na rin dahil sa paglabag sa mga katangian ng electrolyte ng basal membrane ng glomeruli. Bilang karagdagan, ang intracralobic hypertension ay nag-aambag sa systemic hypertension, na tinutukoy ng karamihan sa mga pasyente na may DNF. Dahil sa intracralobic hypertension, may pinsala sa basal membranes at filtration pores,
kung saan ang mga track ay nagsimulang tumagos (microalbuminuria),at pagkatapos ay makabuluhang halaga ng albumin (Proteinuria).Ang pampalapot ng basal membranes ay nagiging sanhi ng pagbabago sa kanilang mga katangian ng electrolyte, na kung saan mismo ay humahantong sa isang mas malaking halaga ng albumin sa ultrafiltrate kahit na sa kawalan ng pagbabago ng mga pores ng pagsasala.
3. Genetic predisposition.Ang mga kamag-anak ng mga pasyente na may DNF na may mas mataas na dalas ay nangyayari arterial hypertension. May mga data sa koneksyon ng DNF kasama ang polymorphism ng gene ng ACE. Microscopically, sa panahon ng DNF, ang pampalapot ng basal lamad ng glomers, pagpapalawak ng mezanygia, pati na rin ang mahibla pagbabago na nagdadala at pagtitiis arteriol ay ipinahayag. Sa huling yugto, na clinically tumutugma sa talamak bato kabiguan (CPN), ang focal (kimmelistil-wilson) ay tinutukoy, at pagkatapos ay nagkakalat glomerosclerosis.
Epidemiology.
Ang microalbuminuria ay tinutukoy sa 6-60% ng mga pasyente na may SD-1 5-15 taon matapos ang pagpapakita nito. Ang DNF ay tinutukoy ng 35% mula sa SD-1, mas madalas sa mga lalaki at mga tao na binuo sa edad na 15 taong gulang. Sa SD-2, DNF ay bumuo ng 25% ng mga kinatawan ng lahi ng Europa at sa 50% ng lahi ng Asya. Ang pangkalahatang pagkalat ng DNF sa SD-2 ay 4-30%.
Clinical manifestations.
Ang isang relatibong maagang clinical manifestation, na hindi direktang konektado sa DNF, ay arterial hypertension. Ang iba pang mga malinaw na manifestations ay nabibilang sa huli. Kabilang dito ang mga manifestations ng nephrotic syndrome at talamak na kabiguan ng bato.
Diagnostics.
Ang screening sa DNF sa mga taong may CD ay nagpapahiwatig ng taunang pagsubok sa microalbuminuria.sa SD-1 5 taon pagkatapos ng pagpapakita ng sakit, at sa SD-2 kaagad pagkatapos na makita ito. Bilang karagdagan, ito ay kinakailangan ng hindi bababa sa isang taunang kahulugan ng mga antas ng creatinine upang makalkula bilis ng glomerular filtration (SCF).Ang SCF ay maaaring kalkulahin gamit ang iba't ibang mga formula, halimbawa, sa pamamagitan ng Cocroft-Golta formula:
Para sa mga lalaki: A \u003d 1,23 (NOP ng SCF 100 - 150 ML / min) para sa mga kababaihan: A \u003d 1.05 (ang pamantayan ng SCF 85 - 130 ML / min)
Sa unang yugto ng DNF, ang pagtaas sa SCF ay maaaring ihayag, na unti-unting bumagsak habang binuo ang CPN. Ang microalbuminuria ay nagsisimula na matukoy 5-15 taon matapos ang pagpapakita ng SD-1; Sa SD-2 sa 8-10% ng mga kaso, ito ay natagpuan kaagad pagkatapos na ito ay napansin, marahil dahil sa isang mahabang asymptomatic kurso ng sakit hanggang sa diagnosis. Ang rurok ng pag-unlad ng tahasang protina o albuminuria sa SD-1 ay bumaba sa pagitan ng 15 at 20 pagkatapos magsimula. Nagpapatotoo ang Proteinuria O. hindi maibabalikDNF, na maaga o huli ay humantong sa CPN. Ang uremia ay nasa average na 7-10 taon pagkatapos ng hitsura ng tahasang protina. Dapat pansinin na ang SCF ay hindi nauugnay sa Proteinuria.
Differential Diagnosis
Iba pang mga dahilan ng protina at pagkabigo ng bato sa mga indibidwal mula sa SD. Sa karamihan ng mga kaso, ang DNF ay pinagsama sa arterial hypertension, diabetic retinopathy o neuropathy, sa kawalan ng kung saan ang diagnosis ng kaugalian ay dapat na lalo na masinsin. Sa 10% ng mga kaso, na may SD-1 at sa 30% ng mga kaso, sa panahon ng SD-2, ang Proteinuria ay hindi nauugnay sa DNF.
Paggamot
♦ ang mga pangunahing kondisyon ng pangunahin at pangalawang prevention.
Dnf.ay kompensasyon ng SD at pagpapanatili ng normal na sistema ng presyon ng dugo. Bilang karagdagan, ang pangunahing pag-iwas sa DNF ay nagpapahiwatig ng pagbawas sa pagkonsumo ng pagkain ng protina - mas mababa sa 35% ng araw-araw na calorage.
♦ sa mga yugto microalbuminuria.at proteinuria.ang mga pasyente ay ipinapakita ang appointment ng mga inhibitors ng ACE o angiotensin receptor blockers. Sa magkakatulad na arterial hypertension, sila ay inireseta sa hypotensive doses, kung kinakailangan sa kumbinasyon ng iba pang mga hypotensive drugs. Sa normal na presyon ng arteriya, ang mga gamot na ito ay inireseta sa dosis na hindi humantong sa pag-unlad ng hypotension. Ang parehong ACE inhibitors (sa SD-1 at SD-2) at angiotensin receptor blockers (sa SD-2) ay nakakatulong sa pagpigil sa paglipat ng microalbuminuria sa Proteinuria. Sa ilang mga kaso, laban sa background ng therapy na ito, kasama ang kabayaran ng diyabetis para sa iba pang mga parameter, ang microalbuminuria ay eliminated. Bilang karagdagan, simula sa yugto ng microalbuminuria na kinakailangan
ang pagbawas ng pagkonsumo ng mga protina ay mas mababa sa 10% ng araw-araw na calorage (o mas mababa sa 0.8 gramo bawat kg ng timbang) at mga asing-gamot na mas mababa sa 3 gramo bawat araw.
♦ sa entablado CPN.bilang isang panuntunan, kinakailangan ang pagwawasto ng therapy ng asukal. Karamihan sa mga pasyente na may SD-2 ay dapat isalin sa insulin therapy, dahil ang TSP cumulation ay nagdadala ng panganib ng malubhang hypoglycemia. Karamihan sa mga pasyente na may SD-1 ay may pagbawas sa pangangailangan ng insulin, dahil ang bato ay isa sa mga pangunahing lugar ng metabolismo nito. Sa pagpapataas ng antas ng serum ng creatinine sa 500 μmol / L at higit pa ay kailangang itaas ang tanong ng paghahanda ng pasyente sa extracorporeural (hemodialysis, peritoneal dialysis) o pamamaraan ng paggamot ng kirurhiko (kidney)). Ang paglipat ng bato ay ipinapakita sa mga antas ng creatinine hanggang 600-700 μmol / L at bawasan ang bilis ng glomerular filtration na mas mababa sa 25 mL / min, hemodialysis - 1000-1200 μmol / L at mas mababa sa 10 mL / min, ayon sa pagkakabanggit.
Forecast
Sa 50% ng mga pasyente na may SD-1 at 10% na may SD-2, na nakakakita ng Proteinuria, ang CPN ay lumalaki sa susunod na 10 taon. 15% ng lahat ng pagkamatay ng pasyente na may SD-1 sa ilalim ng edad na 50 ay nauugnay sa CPN dahil sa DNF.
7.8.4. Diabetic neuropathy.
Diabetic neuropathy.(DN) ay isang kumbinasyon ng nervous system lesions syndromes, na maaaring iuri depende sa laganap na paglahok sa proseso ng iba't ibang mga kagawaran nito (sensorny, autonomous), pati na rin ang pagkalat at kalubhaan ng sugat (talahanayan 7.20).
I. Sensomotor neuropathy:
Simetriko;
Focal (mononereropathy) o polyphocal (cranial, proximal motor, mononereroid limbs at torso).
II. Autonomous (vegetative) neuropathy:
Cardiovascular (orthostatic hypotension, cardiac denervation syndrome);
Gastrointestinal (tiyan atony, dyskinesia ng biliary tract, diabetic enteropathy);
Urogenital (na may kapansanan sa mga function ng pantog at sekswal na function);
Paglabag sa kakayahan ng pasyente na kilalanin ang hypoglycemia;
Paglabag sa pag-andar ng mag-aaral;
Paglabag sa mga function ng mga glandula ng pawis (distal anhydrosis, hyperhydrosis kapag kumakain).
Talahanayan. 7.20.Diabetic neuropathy.
 Etiology at Pathogenesis.
Etiology at Pathogenesis.
Ang pangunahing sanhi ng araw ay hyperglycemia. Ang ilang mga mekanismo ng pathogenesis nito ay ipinapalagay:
Pag-activate ng polyol ruta ng glucose metabolism, bilang isang resulta ng kung saan sorbitol, fructose at pagbabawas ng mioindose at glutathione ay nangyayari sa mga cell nerve. Ito, sa turn, ay humahantong sa pag-activate ng mga libreng radikal na proseso at pagbawas ng antas ng nitrogen oxide;
Non-enzymatic glycosylation ng lamad at cytoplasmic protina ng mga cell nerve;
Microangiopathy. vasa nervorum,na humahantong sa isang paghina sa capillary daloy ng dugo at nerbiyos hypoxia.
Epidemiology.
Ang pagkalat sa ilalim na may parehong uri ng SD ay tungkol sa 30%. Sa SD-1 5 taon mamaya, ito ay nagsisimula na napansin mula sa 10% ng mga pasyente. Ang dalas ng mga bagong kaso ng ibaba sa SD-2 ay tungkol sa 6% ng mga pasyente bawat taon. Ang pinaka-madalas na pagpipilian ay ang distal symmetrical sensitor araw.
Clinical manifestations.
Sensomotor dn.manifested sa pamamagitan ng isang complex ng motor at sensitive disorder. Madalas sintomas ng distal form. paresthesia.na nagpapakita ng kanilang sarili sa pakiramdam ng "pag-crawl ng goosebumps", pamamanhid. Ang mga pasyente ay madalas na nagreklamo tungkol sa ulo ng mga paa, bagaman mananatiling mainit ang mga ito sa touch, na isang tanda na nagbibigay-daan upang makilala ang polyneeropathy mula sa mga pagbabago sa ischemic kapag ang mga paa sa touch ay malamig. Ang isang maagang pagpapakita ng pandama neuropathy ay isang paglabag sa pagiging sensitibo ng panginginig ng boses. Ang katangian ay ang "hindi mapakali paa" syndrome, na kung saan ay isang kumbinasyon ng gabi paresthesia at mataas na sensitivity. Sakit sa mga bintimas madalas na nag-aalala sa gabi, habang kung minsan ay maaaring alisin ng pasyente ang pagpindot ng kumot. Sa isang tipikal na kaso ng sakit, kumpara sa tulad ng mga sakit na obliterating, ang mga arterya ay maaaring bumaba kapag naglalakad. Pagkatapos ng mga taon, ang sakit ay maaaring spontaneously terminated dahil sa pagkamatay ng maliit na fibers nerve na responsable para sa sakit sensitivity. Hypoesthesia.ito ay ipinakita sa pagkawala ng sensitivity sa pamamagitan ng uri ng "stocking" at "guwantes". Ang paglabag sa malalim, proprioceptive sensitivity ay humahantong sa isang paglabag sa koordinasyon at ang kahirapan ng paggalaw (sensory ataxia). Ang pasyente ay nagreklamo tungkol sa "iba pang mga paa", ang pakiramdam ng "nakatayo sa koton". Ang paglabag sa trophic innervation ay humahantong sa mga degenerative na pagbabago sa balat, mga buto at tendon. Ang paglabag sa sensitivity ng sakit ay humahantong sa madalas, hindi isang kapansin-pansin na pasyente na may stop microtraummamm na madaling impeksyon. Ang paglabag sa koordinasyon at paglalakad ay humahantong sa di-physiological redistribution ng load sa mga joints ng paa. Bilang resulta, ang isang anatomical na relasyon sa legistering apparatus ng mga binti ay nabalisa.
Ang arko ng paa ay deformed, pamamaga, fractures, talamak purulent proseso bumuo (tingnan ang sugnay 7.8.5).
Ilang mga anyo ng autonomous na araw. Sanhi cardiovascular form.- Pinahina ang innervation ng cardiovascular complex at malaking vessels. Ang wandering nerve ay ang pinakamahabang nerve, na may kaugnayan sa kung saan ito ay namangha bago ang iba. Bilang isang resulta ng pamamayani ng mga nagkakasundo na impluwensya ay bubuo tahcardia pahinga.Hindi sapat na tugon sa orthostasis manifests mismo ortostatic hypotension.at mga estado ng syncopal. Ang vegetative denervation ng pulmonary complex ay humahantong sa kawalan ng pagkakaiba-iba ng cardiac rhythm. Sa autonomous neuropathy, ang mas mataas na pagkalat sa mga pasyente na may Miocardial Incecades SD ay nauugnay.
Mga sintomas gastrointestinal shape.Ang mga araw ay gastroplaz na may isang mabagal o, sa kabilang banda, ang mabilis na walang laman ng tiyan, na maaaring lumikha ng mga paghihirap sa pagpili ng insulin therapy, dahil ang oras at dami ng pagsipsip ng carbohydrates vaguely iba-iba; Atony ng esophagus, reflux-esophagitis, dysphagia; Tubig diarrhea. Para sa urogenital form.Ang ibaba ay nailalarawan sa pamamagitan ng atony ng mga ureter at pantog, na humahantong sa pagkahilig sa mga impeksyon sa ihi; Erectile Dysfunction (mga 50% ng mga pasyente na may SD); Retrograde ejaculation.
Iba pang mga posibleng manifestations ng hindi aktibo araw - isang paglabag sa kakayahan upang makilala hypoglycemia, paglabag sa pag-andar ng mag-aaral, paglabag sa mga function ng mga glandula ng pawis (anhydrosis), diabetic amyotrophyry.
Diagnostics.
Ang pagsusuri ng neurological ng mga pasyente na may SD ay dapat isagawa taun-taon. Sa pinakamaliit, nagpapahiwatig ito ng mga pagsusulit na naglalayong makilala ang distal sensorin neuropathy. Para sa mga ito, ang pagtatantya ng pagiging sensitibo ng panginginig ng boses ay ginagamit gamit ang graded Chateneton, sensitivity ng pandamdam na may monofilament, pati na rin ang temperatura at sensitivity ng sakit. Ayon sa patotoo, ang estado ng vegetative nervous system ay pinag-aralan: Para sa pag-diagnose ng kakulangan ng parasympathetic heart innervation, ang isang bilang ng mga functional na sample ay ginagamit, tulad ng pagsukat ng rate ng puso na may malalim na paghinga na may pagsusuri ng pagkakaiba-iba
cardiac rhythm at sample waltasalva; Ang isang ortostatic sample ay ginagamit upang masuri ang kakulangan ng nagkakasundo na innervation ng puso.
Differential Diagnosis
Neuropathy ng iba pang Genesis (alkohol, uremic, na may 12-identical anemia, atbp.). Ang diagnosis ng dysfunction ng isa o ibang organ bilang isang resulta ng vegetative neuropathy ay itinatag lamang pagkatapos ng pagbubukod ng organic na patolohiya.
Paggamot
1. Pag-optimize ng therapy ng asukal.
2. Pangangalaga sa mga binti (tingnan ang Clause 7.8.5).
3. Ang pagiging epektibo ng neurotropic drugs (α-lipoic acid) ay hindi nakumpirma sa lahat ng pag-aaral.
4. Symptomatic therapy (anesthesia, siltenafil na may erectile dysfunction, floccortisis na may orthostatic hypotension, atbp.).
Forecast
Sa unang yugto, ang araw ay maaaring baligtarin laban sa background ng rack compensation ng SD. Ang ibaba ay natutukoy sa 80% ng mga pasyente na may ulcerative lesions at ang pangunahing panganib na amputation
7.8.5. Diabetic Foot Syndrome.
Diabetic Foot Syndrome.(SDS) - ang pathological estado ng paa sa isang SD na nagmumula sa background ng pinsala sa paligid nerbiyos, balat at malambot na tisyu, mga buto at joints at manifest mismo sa talamak at malalang ulcers, buto-joint lesions at purulent proseso ( Talahanayan 7.21).
Etiology at Pathogenesis.
Ang pathogenesis ng SDS ay multicomponent, at kinakatawan ng isang kumbinasyon ng mga neuropathic at perfusion disorder na may malinaw na pagkahilig sa impeksiyon. Batay sa pamamayani ng pathogenesis ng isa o isa sa mga nakalistang mga kadahilanan, 3 pangunahing mga form
Talahanayan. 7.21.Diabetic Foot Syndrome.
 I. Neuropathic form.(60-70 %):
I. Neuropathic form.(60-70 %):
Walang osteoarthropathy;
Na may diabetic osteoarthropathy.
II. Neuriecemic (mixed) form.(15-20 %).
III. Ischemic form.(3-7 %).
Neuropathic hugis ng SDS. Sa diabetes neuropathy, ang distal departments ng pinakamahabang nerbiyos ay apektado lalo na. Ang isang mahabang depisit ng trophic impulsation ay humahantong sa hypotrophy ng balat, mga buto, ligaments, tendons at kalamnan. Ang resulta ng hypotrophy ng mga kaugnay na istruktura ay ang pagpapapangit ng paa na may di-physiological redistribution ng reference load at ang labis na pagtaas nito sa magkakahiwalay na lugar. Sa mga lugar na ito, halimbawa sa lugar ng projection heads ng mga buto ng kurbatang, pampalapot sa balat at ang pagbuo ng hyperkeratosis ay nabanggit. Ang patuloy na presyon sa mga lugar na ito ay humahantong sa nagpapasiklab na autolysis ng toed soft tissues, na lumilikha ng mga kinakailangan para sa pagbuo ng isang ulcerative depekto. Bilang isang resulta ng pagkasayang at kaguluhan, ang balat ay nagiging tuyo, madali itong i-crack. Dahil sa pagbabawas ng sensitivity ng sakit, ang pasyente ay madalas na hindi binibigyang pansin ang mga pagbabago na nagaganap. Hindi ito maaaring napansin na ang abala ng sapatos, na humahantong sa pagbuo ng mga scuffs at corns, ay hindi napapansin ang pagpapakilala ng mga banyagang katawan, maliliit na sugat sa mga lugar ng pag-crack. Ang sitwasyon ay nagpapalala sa kapansanan ng malalim na sensitivity, na ipinakita sa paglabag sa lakad, hindi wastong footage. Ang pinaka-madalas na ulcerative depekto ay nahawaan ng Staphylococci, Streptococci, bituka bakterya ng grupo; Madalas na sumali sa anaerobic flora. Ang neuropathic osteoarthropathy ay resulta ng malubhang pagbabago sa dystrophic sa bonestossert ng paa (osteoporosis, osteolysis, hyperostosis).
Ischemic SDS form. ito ay isang resulta ng atherosclerosis ng mga arteries ng mas mababang paa't kamay, na humahantong sa isang paglabag sa pangunahing daloy ng dugo, i.e. Ito ay isa sa mga variant ng diabetic macroangiopathy.
Epidemiology.
Ang SDS ay sinusunod sa 10-25%, at ayon sa ilang data, sa isang form o iba pa, sa 30-80% ng mga pasyente na may diyabetis. Sa US, ang taunang paggastos sa paggamot ng mga pasyente na may SD C CD ay 1 bilyong dolyar.
Clinical manifestations.
Para sa neuropathic form.Ang mga SD ay naglalaan ng dalawang pinaka-madalas na uri ng mga sugat: neuropathic ulcer at osteoarthropathy (na may pag-unlad
 Larawan. 7.12.Neuropathic ulcer na may diabetic foot syndrome.
Larawan. 7.12.Neuropathic ulcer na may diabetic foot syndrome.
 Larawan. 7.13.Warcot joint na may diabetic foot syndrome.
Larawan. 7.13.Warcot joint na may diabetic foot syndrome.
charco joint). Neuropathic ulcers,kadalasan, naisalokal sa rehiyon ng mga pagitan at interpal na pagitan, i.e. Sa mga seksyon ng paa na nakakaranas ng pinakadakilang presyon (Larawan 7.12).
Ang mga mapanirang pagbabago ng aparatong pang-paa paa ay maaaring umunlad sa maraming buwan at humantong sa malubhang pagpapapangit ng buto - diabetic Osteo Arthropathy.at pagbuo joint ng Charcotkasabay nito, ang paa ay pormal na inihambing sa "bag na may mga buto"
Para sa ischemic form ng SDS.
ang katad sa paa ay malamig, maputla o syanotiko; Mas madalas ay may isang kulay-red-pulang lilim ng pagpapalawak ng mga mababaw na mga capillary bilang tugon sa iSchemia. Ulcerative defects lumitaw ayon sa uri ng akral nekrosis - sa mga tip ng mga daliri, ang gilid ibabaw ng takong (Larawan 7.14).
Ang pulso sa mga arteries ng paa, popliteal at femoral arteries ay weakened o hindi palpable.
Sa mga tipikal na kaso, ang mga pasyente ay nagpapataw ng mga reklamo sa "intersecting chromium". Ang kalubhaan ng ischemic lesions ng paa ay tinutukoy ng tatlong pangunahing mga kadahilanan: ang kalubhaan ng stenosis, ang pag-unlad ng collateral daloy ng dugo, ang kalagayan ng sistema ng pagbuo ng dugo.
Diagnostics.
Ang inspeksyon ng mga paa ng pasyente ng SD ay dapat gawin sa bawat oras sa isang pagbisita sa doktor, hindi bababa sa isang beses para sa kalahating taon. Kabilang sa SDS diagnostics ang:
 Larawan. 7.14.Akral nekrosis sa ischemic form ng diabetic foot syndrome
Larawan. 7.14.Akral nekrosis sa ischemic form ng diabetic foot syndrome
Inspeksyon ng mga binti;
Pagsusuri ng katayuan sa neurological - Iba't ibang uri ng sensitivity, tendon reflexes, electromyography;
Pagtatasa ng kondisyon ng daloy ng dugo ng arterya - angiography, dopplerometry, dopplerography;
X-ray ng stop at ankle joints;
Bacteriological examination ng wound discharge.
Differential Diagnosis
Isinasagawa ito ng mga proseso ng sugat sa mga yapak ng isa pang Genesis, pati na rin ang iba pang mga sakit sa occlusive ng mga sisidlan ng mas mababang paa't kamay at ang patolohiya ng mga joint joints. Bilang karagdagan, ang mga klinikal na anyo ng SD ay dapat na naiiba (Table 7.22).
Paggamot
Paggamot neuropathic-impeksyonkabilang sa mga form ng SDS ang isang kumplikadong mga sumusunod na kaganapan:
Pag-optimize ng CD Compensation, bilang isang panuntunan, isang pagtaas sa dosis ng insulin, at may SD-2 - paglipat dito;
Systemic antibiotic therapy;
Ganap na pagbaba ng paa (ito ay maaaring maging sanhi ng pagpapagaling ng mga ulser sa loob ng ilang linggo);
Lokal na pagproseso ng mga sugat na may pag-aalis ng mga seksyon ng hyperkeratose;
Pag-aalaga sa mga binti, ang tamang pagpili at pagsusuot ng mga espesyal na sapatos. Ang napapanahong isinasagawa na konserbatibong therapy ay nagbibigay-daan
iwasan ang interbensyon sa pagpapatakbo sa 95% ng mga kaso.
Talahanayan. 7.22.Differential Diagnosis ng Clinical SDS Forms.
 Paggamot ischemickabilang sa mga form ng SDS ang:
Paggamot ischemickabilang sa mga form ng SDS ang:
Pag-optimize ng CD Compensation, bilang isang panuntunan, isang pagtaas sa dosis ng insulin, at may SD-2 - paglipat dito;
Sa kawalan ng ulser-necrotic lesyon, ergotherapy (1-2-oras na paglalakad bawat araw na nag-aambag sa pagpapaunlad ng daloy ng dugo ng collateral);
Revascularization operations sa mga apektadong vessels;
Konserbatibong therapy: anticoagulants, aspirin (hanggang sa 100 mg / araw), kung kinakailangan - fibrinolitics, paghahanda ng prostaglandin e1 at prostacyclin.
Sa pag-unlad ng malawak na purulent-necrotic lesyon, kasama ang lahat ng variant ng VDS, isang amputation ay itinaas.
Forecast
Mula sa 50 hanggang 70% ng kabuuang bilang ng pagkabalisa ng mga paa ay isinasaalang-alang ng mga pasyente na may diyabetis. Paa amputation sa mga pasyente na may SD ay ginawa 20-40 beses mas madalas kaysa sa mga walang diyabetis.
7.9. Asukal sa diyabetis at pagbubuntis
Gestational diabetes.(GSD) ay isang paglabag sa glucose tolerance, sa unang pagkakataon na inihayag sa panahon ng pagbubuntis (talahanayan 7.23). Ang kahulugan na ito ay hindi nagbubukod na ang patolohiya ng carbohydrate exchange ay maaaring mauna ang simula ng pagbubuntis. Ang GHS ay dapat na nakikilala mula sa mga sitwasyon kapag ang isang babaeng may diagnosed na diyabetis (sa pamamagitan ng edad, mas madalas kaysa sa SD-1) ay isang pagbubuntis.
Etiology at Pathogenesis.
Ang GEs ay katulad ng sa SD-2. Ang mataas na antas ng ovarian at placental steroid, pati na rin ang pagtaas sa pagbuo ng cortisol ng adrenal cortex ay humahantong sa panahon ng pagbubuntis sa pagpapaunlad ng physiological insulin resistance. Ang pag-unlad ng DVS ay nauugnay sa ang katunayan na ang insulin resistance, natural na pagbuo sa panahon ng pagbubuntis, at, samakatuwid, ang isang mas mataas na pangangailangan para sa insulin sa predisposed tao ay lumampas sa pagganap na kakayahan ng β cells ng PJZ. Pagkatapos ng paghahatid sa pagbabalik ng hormonal at metabolic relasyon sa unang antas, ito ay karaniwang pumasa.
Talahanayan. 7.23.Gestational diabetes.
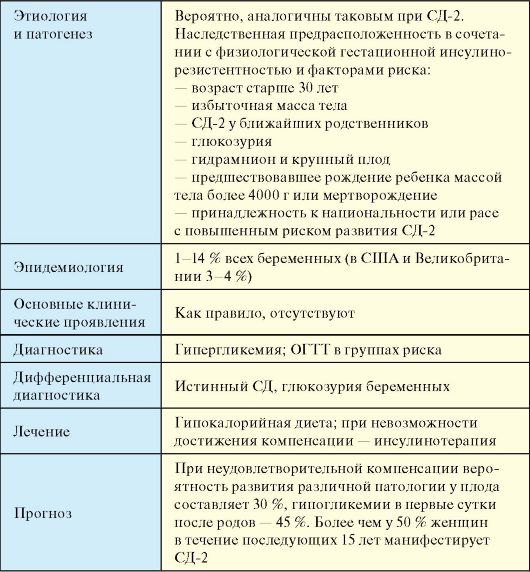 Ang GSD ay karaniwang bumubuo sa gitna ng 2 trimester, sa pagitan ng 4 at 8 buwan ng pagbubuntis. Ang napakaraming mga pasyente ay may labis na timbang ng katawan at kasaysayan ng ae-burdened. Ang mga panganib na kadahilanan ng GDG, pati na rin ang mga grupo ng mga kababaihan na may mababang panganib ng pagpapaunlad ng mga DV, ay ipinapakita sa talahanayan. 7.24.
Ang GSD ay karaniwang bumubuo sa gitna ng 2 trimester, sa pagitan ng 4 at 8 buwan ng pagbubuntis. Ang napakaraming mga pasyente ay may labis na timbang ng katawan at kasaysayan ng ae-burdened. Ang mga panganib na kadahilanan ng GDG, pati na rin ang mga grupo ng mga kababaihan na may mababang panganib ng pagpapaunlad ng mga DV, ay ipinapakita sa talahanayan. 7.24.
Talahanayan. 7.24.Mga kadahilanan ng panganib para sa pagpapaunlad ng gestational diabetes
 Ang ina hyperglycemia ay humahantong sa hyperglycemia sa sistema ng sirkulasyon ng dugo ng bata. Ang glucose ay madaling pumasok sa inunan at patuloy na gumagalaw sa bunga ng dugo ng ina. Ang aktibong transportasyon ng mga amino acids at ang paglipat ng ketone bodies ng prutas ay nangyari din. Sa kaibahan sa insulin na ito, glucagon at ang libreng mataba acids ng ina sa dugo ng sanggol ay hindi mahulog. Sa unang 9-12 na linggo ng pagbubuntis, ang PJZ Fetal ay hindi pa gumawa ng sarili nitong insulin. Ang oras na ito ay tumutugma sa yugto ng organisyunal na pangsanggol, kapag ang iba't ibang malformations ng pag-unlad (puso, gulugod, spinal cord, gastroy) ay maaaring mabuo sa permanenteng hyperglycemia ng ina. Mula noong ika-12 linggo ng pagbubuntis, nagsisimula ang PJZ Fetal upang i-synthesize ang insulin, at bilang tugon sa hyperglycemia, reaktibo hypertrophy at hyperplasia ng β-cells ng fetal pjz bumuo. Dahil sa hyperinsulinmia, ang mga macros ng fetus ay bumubuo, pati na rin ang pang-aapi ng synthesis ng Lecithin, na nagpapaliwanag ng mataas na dalas ng pag-unlad ng paghinga ng respiratory sa mga bagong silang. Bilang isang resulta ng hyperplasia ng β-cells at hyperinsulinmia, isang ugali sa mabigat at mahabang hypoglycemia ay lilitaw.
Ang ina hyperglycemia ay humahantong sa hyperglycemia sa sistema ng sirkulasyon ng dugo ng bata. Ang glucose ay madaling pumasok sa inunan at patuloy na gumagalaw sa bunga ng dugo ng ina. Ang aktibong transportasyon ng mga amino acids at ang paglipat ng ketone bodies ng prutas ay nangyari din. Sa kaibahan sa insulin na ito, glucagon at ang libreng mataba acids ng ina sa dugo ng sanggol ay hindi mahulog. Sa unang 9-12 na linggo ng pagbubuntis, ang PJZ Fetal ay hindi pa gumawa ng sarili nitong insulin. Ang oras na ito ay tumutugma sa yugto ng organisyunal na pangsanggol, kapag ang iba't ibang malformations ng pag-unlad (puso, gulugod, spinal cord, gastroy) ay maaaring mabuo sa permanenteng hyperglycemia ng ina. Mula noong ika-12 linggo ng pagbubuntis, nagsisimula ang PJZ Fetal upang i-synthesize ang insulin, at bilang tugon sa hyperglycemia, reaktibo hypertrophy at hyperplasia ng β-cells ng fetal pjz bumuo. Dahil sa hyperinsulinmia, ang mga macros ng fetus ay bumubuo, pati na rin ang pang-aapi ng synthesis ng Lecithin, na nagpapaliwanag ng mataas na dalas ng pag-unlad ng paghinga ng respiratory sa mga bagong silang. Bilang isang resulta ng hyperplasia ng β-cells at hyperinsulinmia, isang ugali sa mabigat at mahabang hypoglycemia ay lilitaw.
Epidemiology.
Ang CD ay nagdurusa mula sa 0.3% ng lahat ng kababaihan ng edad ng reproduktibo, 0.2-0.3% ng mga buntis na kababaihan ay may sakit na sa simula, at sa 1-14% ng mga pregnancies, ang GSD ay bumubuo o nagpapakita ng tunay na SD. Ang pagkalat ng SD ay nag-iiba sa iba't ibang populasyon, kaya, sa US, nakita ito sa halos 4% ng mga buntis na kababaihan (135,000 kaso bawat taon).
Clinical manifestations.
Na may mga gps ay nawawala. Maaaring may mga di-tiyak na sintomas ng decompensation ng SD.
Diagnostics.
Ang pagtukoy sa antas ng glucose ng dugo sa isang walang laman na tiyan ay ipinapakita sa lahat ng mga buntis na kababaihan sa loob ng biochemical blood test. Mga kababaihan na nabibilang sa panganib na grupo (talahanayan 7.24), nagpapakita oral glucose-beaded test.(Ogtt). Maraming mga pagpipilian para sa mga buntis na kababaihan nito. Ang pinakamadaling sa kanila ay nagpapahiwatig ng mga sumusunod na alituntunin:
3 araw bago ang pagsusuri, ang babae ay nasa ordinaryong nutrisyon at sumusunod sa karaniwang pisikal na aktibidad;
Ang pagsubok ay isinasagawa sa umaga sa isang walang laman na tiyan, pagkatapos ng gutom na gabi ng hindi bababa sa 8 oras;
Pagkatapos kumuha ng sample ng dugo, isang walang laman na tiyan babae inumin isang solusyon para sa 5 minuto, na binubuo ng 75 gramo ng dry glucose dissolved sa 250-300 ML ng tubig; Ang muling pagtukoy sa antas ng Glycemia ay isinasagawa pagkatapos ng 2 oras.
Ang diagnosis ng GSD ay nakatakda sa sumusunod. pamantayan:
Glucose solid blood (venous, capillary) walang laman na tiyan\u003e 6.1 mmol / l o.
Glucose plasma ng venous blood ≥ 7 mmol / l o.
Glucose solid capillary blood o plasma ng venous blood 2 oras pagkatapos mag-load ng 75 g ng glucose ≥ 7.8 mmol / l.
Kung ang isang babae na kabilang sa grupo ng panganib, ang mga resulta ng pag-aaral ay tumutugma sa pamantayan, ang pagsubok ay muling ginagamit sa 24-28 linggo ng pagbubuntis.
Differential Diagnosis
GSD at TRUE SD; Glucosuria ng mga buntis na kababaihan.
Paggamot
Ang panganib para sa ina at fetus, pati na rin ang mga diskarte sa paggamot ng SD at ang mga tampok ng kontrol sa ibabaw nito sa GDG at sa tunay na SD ay pareho. Ang huli na komplikasyon ng SD sa panahon ng pagbubuntis ay maaaring umunlad nang malaki, ngunit may mataas na kalidad na kabayaran para sa mga indikasyon ng SD para sa pag-interrupting ng pagbubuntis. Isang babae na naghihirap mula sa SD (bilang isang panuntunan, pinag-uusapan natin ang tungkol sa SD-1), dapat magplano ng pagbubuntis sa isang batang edad kapag ang panganib ng mga komplikasyon ng pinakamababa. Kung ang pagbubuntis ay pinlano, inirerekomenda na kanselahin ang contact
nakakakuha ng ilang buwan pagkatapos ng tagumpay ng pinakamainam na kabayaran. Ang mga kontraindiksyon para sa pagpaplano ng pagbubuntis ay malubhang nephropathy na may progresibong kabiguan ng bato, malubhang mga CD, malubhang proliferative retinopathy, non-pagwawasto, ketoacidosis sa maagang pagbubuntis (ketone bodies ay teratogenic factors).
Ang layunin ng paggamotGSD at TRUE SD Sa panahon ng pagbubuntis ay ang tagumpay ng mga sumusunod na tagapagpahiwatig ng laboratoryo:
Spool glycemia.< 5-5,8 ммоль/л;
Glycemia 1 oras pagkatapos kumain< 7,8 ммоль/л;
Glycemia 2 oras pagkatapos kumain< 6,7 ммоль/л;
Ang average na halaga ng araw-araw na profile ng glycemic< 5,5 ммоль/л;
HBA1C Level na may buwanang pagmamanman, tulad ng malusog (4-6%).
Sa SD-1, tulad ng sa labas ng pagbubuntis, ang isang babae ay dapat tumanggap ng intensive insulin therapy, ngunit ang antas ng glycemia sa panahon ng pagbubuntis ay inirerekomenda upang suriin ang 7-8 beses sa isang araw. Kung imposibleng makamit ang kompensasyon ng Normoglycemic laban sa background ng mga ordinaryong injection, kinakailangan upang isaalang-alang ang pagsasalin ng pasyente sa insulin therapy gamit ang dispenser ng insulin.
Sa unang yugto paggamot ng GSD.ang pagkain therapy ay itinalaga, na binubuo sa paglilimita sa pang-araw-araw na calorage ng tungkol sa 25 kcal / kg ng aktwal na timbang, lalo na dahil sa pinakamadaling karbohidrat at mga taba ng hayop, pati na rin ang pagpapalawak ng pisikal na pagsusumikap. Kung laban sa background ng pagkain therapy, hindi posible na makamit ang mga layunin ng paggamot, ang pasyente ay dapat na itinalaga ng intensive insulin therapy. Anumang tablet na gamot sa asukal (tsp) sa panahon ng pagbubuntis contraindicated.Ang insulin therapy ay kailangang i-translate ang tungkol sa 15% ng mga kababaihan.
Forecast
Sa hindi kasiya-siya na kabayaran ng DV at SD sa panahon ng pagbubuntis, ang posibilidad ng iba't ibang patolohiya sa fetus ay 30% (panganib ay 12 beses na mas mataas kaysa sa pangkalahatang populasyon). Higit sa 50% ng mga kababaihan, na sa panahon ng pagbubuntis, ang GDS ay nakita, sa susunod na 15 taon, ay nagpapakita ng SD-2.
Panimula
Konsepto at species
Etiology at Pathogenesis.
Diet Pattern.
Pananaliksik sa laboratoryo
Panganib na mga kadahilanan at forecast.
Diagnosis at differential diagnosis
Mga komplikasyon
Mga sintomas at palatandaan
Prevention.
Pagmamanman ng dispensaryo ng mga pasyente na may diyabetis
Pathological anatomy ng diyabetis
Diabetic coma at paggamot
Konklusyon
Literatura
Panimula
Ang asukal sa diyabetis ay isang sakit dahil sa ganap o kamag-anak na kakulangan ng insulin at nailalarawan sa pamamagitan ng isang kabuuang paglabag sa metabolismo ng carbohydrate na may hyperglycemia at glycosuria, pati na rin ang iba pang mga metabolic disorder.
Sa etiologies, ang namamana predisposition, autoimmune, vascular disorder, labis na katabaan, mental at pisikal na pinsala, mga impeksyon sa viral ay mahalaga.
Sa ganap na pagkabigo ng insulship, ang antas ng insulin sa dugo ay nabawasan dahil sa paglabag sa pagbubuo nito o mga secretion ng mga beta cell ng Langerhans islets. Ang kamag-anak na kakulangan ng insulin ay maaaring resulta ng pagbawas sa aktibidad ng insulin dahil sa nadagdagan nito na umiiral sa protina, reinforced destroying enzymes ng atay, pamamayani ng mga epekto ng hormone at non-coronal insulin antagonists (glucagon, hormones ng adrenal cortex, thyroid Gland, paglago hormone, di-inteterified mataba acids), pagbabago sa sensitivity ng insulin-dependent tisyu sa insulin.
Ang kakulangan ng insulin ay humahantong sa isang paglabag sa karbohidrat, taba at protina metabolismo. Ang pagkamatagusin para sa glucose cell membranes sa taba at muscular tissue bumababa, glycogenolysis at gluchegenesis ay pinahusay, hyperglycemia, glycosuria, na sinamahan ng polyuria at polydipsey. Ang pagbuo ng pagbuo at ang paghiwalay ng mga taba ay nabawasan, na humahantong sa isang pagtaas sa antas ng ketone bodies (acetoxus, beta-hydroxyma at ang condensation ng acetoacetic acid condensation - acetone). Ito ay nagiging sanhi ng isang paggupit ng acid-alkalina estado patungo sa acidosis, nagtataguyod ng nadagdagan excretion ng potasa ions, sosa, magnesium na may ihi, break ang function ng bato.
Ang isang makabuluhang pagkawala ng likido dahil sa polyuria ay humahantong sa pag-aalis ng tubig ng katawan. Ang pagpapalabas ng potasa, chlorides, nitrogen, posporus, kaltsyum ay pinahusay.
Konsepto at uri.
Diyabetis- Ito ay isang endocrine disease na nailalarawan sa pamamagitan ng isang talamak pagtaas sa asukal sa dugo dahil sa absolute o kamag-anak insulin kakulangan - pancreatic hormone. Ang sakit ay humahantong sa paglabag sa lahat ng uri ng metabolismo, pinsala sa mga vessel, nervous system, pati na rin ang iba pang mga organo at mga sistema. Pag-uuri
Kilalanin: .Ang diabetes na umaasa sa insulin (uri 1 diabetes mellitus) ay bumubuo ng higit sa lahat sa mga bata at kabataan; .Ang diabetes na umaasa sa insulin (uri 2 diabetes mellitus) ay kadalasang bumubuo sa mga taong mahigit sa 40 taon ng sobra sa timbang. Ito ang pinaka-karaniwang uri ng sakit (nangyayari sa 80-85% ng mga kaso); .Pangalawang (o palatandaan) diyabetis; .Buntis na diyabetis. .Diabetes na sanhi ng pagkabigo ng kapangyarihan Para sa type 1 diabetes.may ganap na kakulangan ng insulin dahil sa isang paglabag sa pancreas. Para sa mga uri ng asukal sa diyabetis 2mga Tala kamag-anak na kakulangan ng insulin. Ang mga cell ng pancreas sa parehong oras ay gumagawa ng sapat na insulin (minsan kahit na isang mas mataas na halaga). Gayunpaman, ang bilang ng mga istraktura ay hinarangan sa ibabaw ng cell o nabawasan, na nagbibigay ng kontak nito sa cell at tumutulong sa glucose mula sa dugo upang pumasok sa cell. Ang kakulangan ng glucose sa mga selula ay isang senyas para sa mas mataas na produksyon ng insulin, ngunit hindi ito nagbibigay ng epekto, at may oras, ang mga produkto ng insulin ay makabuluhang nabawasan. Etiology at Pathogenesis.
Ang namamana na predisposition, autoimmune, vascular disorder, labis na katabaan, mental at pisikal na pinsala, impeksiyon ng virus ay mahalaga. Pathogenesis. 1.hindi sapat na produksyon ng insulin sa pamamagitan ng endocrine cells ng pancreas; 2. Pakikipag-ugnayan ng insulin sa mga selula ng tisyu ng katawan (paglaban ng insulin<#"justify">May isang namamana predisposition sa diyabetis. Kung ang isa sa mga magulang ay may sakit, kung gayon ang posibilidad na magmana ng diyabetis ng unang uri ay katumbas ng 10%, at ang diyabetis ng ikalawang uri ay 80% Diet Pattern.
Wastong pandiyeta pandiyeta dilation. Mahalaga ito. Tama pick up ang diyeta sa madaling (at madalas sa katamtaman kalubhaan) form ng uri 2 diabetes mellitus, maaari mong i-minimize ang paggamot sa droga, at kahit na gawin ito. Inirerekomenda At may diabetes mellitus, gamitin ang mga sumusunod na produkto: · Tinapay - hanggang sa 200 gramo bawat araw, higit sa lahat itim o espesyal na diabetes. · Soups, karamihan ay gulay. Ang mga sopas na luto sa mahina karne o isda sabaw ay maaaring natupok ng hindi hihigit sa dalawang beses sa isang linggo. · Non-taba karne, ibon (hanggang sa 100 gramo bawat araw) o isda (hanggang sa 150 gramo bawat araw) sa pinakuluang o masikip form. · Ang mga pinggan at panig ng croup, legumes, pasta ay maaaring mabigyan paminsan-minsan, sa mga maliliit na dami, na binabawasan ang pagkonsumo ng tinapay sa mga araw na ito. Mula sa crush ito ay mas mahusay na gamitin ang oatmeal at buckwheat, mas pinahihintulutan, perlas, rice cereal. Ngunit ang gunka ay mas mahusay na ibukod. · Mga gulay at mga gulay. Patatas, beets, carrots ay inirerekomenda na gumamit ng hindi hihigit sa 200 gramo bawat araw. Ngunit ang iba pang mga gulay (repolyo, salad, radishes, cucumber, zucchini, kamatis) at mga gulay (maliban sa maanghang) ay maaaring matupok na halos walang mga limitasyon sa keso at pinakuluang anyo, paminsan-minsan sa atay. · Mga itlog - hindi hihigit sa 2 piraso bawat araw: Skeyka, sa anyo ng isang torta o gamit kapag naghahanda ng iba pang mga pinggan. · Mga prutas at berries ng acidic at maasim-matamis na varieties (Antonvka mansanas, mga dalandan, limon, cranberries, pulang kurbon ...) - hanggang sa 200-300 gramo bawat araw. · Gatas - na may pahintulot ng doktor. Equal Milk Products (Kefir, Prostokvasha, Savy Yogurt) - 1-2 baso bawat araw. Keso, kulay-gatas, cream - paminsan-minsan at sa isang maliit na bit. · Ang cottage cheese na may diyabetis ay inirerekomenda na gamitin araw-araw, hanggang sa 100-200 gramo bawat araw sa uri o sa anyo ng mga cottage, cheesecake, puddings, kaserol. Cottage cheese, pati na rin ang oatmeal at buckwheat cereal, bran, rosehip ay nagpapabuti sa fat exchange at normalize ang pag-andar ng atay, makahadlang sa mga pagbabago sa taba sa atay. · Inumin. Pinapayagan ang berde o itim na tsaa, maaari mong may gatas, pangkabit na kape, tomato juice, juice mula sa berries at prutas ng varieties ng acid. Kumuha ng pagkain na may diyabetis Ito ay kinakailangan hindi mas mababa sa 4 beses sa isang araw, ngunit mas mahusay - 5-6 beses, sa parehong oras. Ang pagkain ay dapat na mayaman sa mga bitamina, micro at macroelement. Subukan upang pag-iba-ibahin ang iyong mga pagkain hangga't maaari, dahil ang listahan ng mga produkto na pinapayagan sa panahon ng diyabetis ay hindi maliit. Mga paghihigpit § Una sa lahat, malamang na ito ay para sa isang pagtuklas ng isang tao, na may diabetes mellitus na kinakailangan upang limitahan ang paggamit ng madaling matibay na carbohydrates. Ito ay asukal, honey, jam at jams, kendi, duff at iba pang mga sweets, matamis na prutas at berries: mga ubas, saging, pasas, petsa. Ito ay madalas na natagpuan kahit na mga rekomendasyon upang ganap na alisin ang mga produktong ito mula sa diyeta, ngunit ito ay talagang kinakailangan lamang sa panahon ng malubhang anyo ng diyabetis. Gamit ang banayad at daluyan, napapailalim sa regular na kontrol ng asukal sa dugo, ang paggamit ng isang maliit na halaga ng asukal at matamis ay lubos na katanggap-tanggap. § Hindi pa matagal na ang nakalipas, dahil sa isang bilang ng mga pag-aaral, natagpuan na sa pag-unlad ng diyabetis, ang isang malaking kontribusyon sa mataas na taba na nilalaman ng dugo ay ginawa. Samakatuwid, ang paghihigpit ng madulas na pagkain sa panahon ng diyabetis ay hindi mas mahalaga kaysa sa paghihigpit ng mga Matatamis. Ang kabuuang bilang ng mga taba na ginagamit sa libre at pagluluto (creamy at langis ng gulay, taba, culinary fats) ay hindi dapat lumagpas sa 40 gramo bawat araw, kinakailangan din upang mapakinabangan ang pagkonsumo ng iba pang mga produkto na naglalaman ng isang malaking halaga ng taba (mataba karne, sausages, salad, sausage, cheeses, kulay-gatas, mayonesa). § Kinakailangan din upang seryoso na limitahan, ngunit ito ay mas mahusay na hindi gamitin ang pinirito, matalim, inasnan, maanghang at pinausukang pinggan, de-latang pagkain, paminta, mustasa, alkohol na inumin. § At ito ay ganap na di-magandang para sa mga produkto ng paghihirap ng asukal na naglalaman sa parehong oras ng maraming taba at carbohydrates: tsokolate, mag-atas na ice cream, cream cake at cake ... mas mahusay na ibukod ang mga ito nang ganap mula sa diyeta. Pananaliksik sa laboratoryo
· Pag-aaral ng glucose ng dugo sa isang walang laman na tiyan<#"justify">Panganib na mga kadahilanan at forecast.
Ang pagmamana ng pagmamana ay ang panganib ng type 1 na diyabetis. Kung ang isang bata ay may isang genetic predisposition sa pag-unlad ng diabetes mellitus, ito ay halos imposible upang maiwasan ang kurso ng hindi kanais-nais na mga kaganapan. Type 2 mga kadahilanan sa panganib ng diyabetis Hindi tulad ng uri ng diyabetis, 2 uri ng sakit ay dahil sa mga katangian ng buhay at nutrisyon ng pasyente. Dahil dito, kung alam mo ang mga kadahilanan ng panganib ng uri ng diyabetis, pati na rin subukan upang maiwasan ang marami sa kanila, kahit na sa pamumuhay ng pagmamana, posible upang mabawasan ang panganib ng pagbuo ng sakit na ito sa isang minimum. I-type ang mga kadahilanan ng panganib ng diabetes mellitus: · ang panganib ng pagbuo ng diabetes ay nagdaragdag, kung ang pinakamalapit na kamag-anak ay masuri ang sakit na ito; · edad na mas matanda sa 45 taon; · Presensya ng insulin resistance syndrome.<#"justify">Ang panganib na mga kadahilanan ng diyabetis ay kinabibilangan ng: · genetic predisposition, · neuropsychic at pisikal na pinsala, · labis na katabaan, · pancreatic duct stone. · kanser sa pancreas, · sakit ng iba pang mga glandula ng panloob na pagtatago, · pagpapalaki ng antas ng hypothalamic-pituitary hormones, · menopause, · pagbubuntis, · iba't ibang mga impeksyon sa viral, · ang paggamit ng ilang gamot, · pag-abuso sa Alkohol · non-balancing nutrition. Forecast Sa kasalukuyan, ang forecast para sa lahat ng uri ng diyabetis ay kundisyon na kanais-nais, na may sapat na pagsasagawa ng paggamot at pagsunod sa mode ng kapangyarihan ay nananatiling kapasidad. Ang pagpapatuloy ng mga komplikasyon ay pinabagal nang malaki o ganap na tumitigil. Gayunpaman, dapat itong pansinin na sa karamihan ng mga kaso, bilang isang resulta ng paggamot, ang sanhi ng sakit ay hindi eliminated, at therapy ay lamang ng palatandaan. Diagnosis at differential diagnosis
Pag-diagnose ng diyabetis 1 at ika-2 uri na pinadali ng pagkakaroon ng mga pangunahing sintomas: Polyuria<#"justify">· ang konsentrasyon ng asukal (glucose) sa capillary blood ng isang walang laman na tiyan ay lumampas sa 6.1 mmol / l (millimol bawat litro), at 2 oras pagkatapos ng pagtanggap ng pagkain (postprandial glycemia) ay lumampas sa 11.1 mmol / l; · Bilang resulta ng pagsusulit ng glucose-beaded<#"justify">Differential (DIF) Diagnosis ng Diabetes. Ang problema ng diyabetis ay kamakailan ay kumakalat sa mundo ng gamot. Ito ay tungkol sa 40% sa lahat ng mga kaso ng sakit ng endocrine system. Ang sakit na ito ay kadalasang humahantong sa mataas na dami ng namamatay at maagang kapansanan. Upang magsagawa ng diagnosis sa mga pasyente na may diabetes mellitus, kinakailangan upang makilala ang kondisyon ng pasyente, na kinuha sa isa sa mga klase: isang neuropathic, angiopathic, pinagsamang variant ng diyabetis. Ang mga pasyente na may katulad na nakapirming bilang ng mga tampok ay itinuturing na may kaugnayan sa isang klase. Sa gawaing ito, dif. Ang diagnosis ay iniharap bilang isang gawain sa pag-uuri. Bilang isang paraan ng pag-uuri, ang pagtatasa ng kumpol at ang median median na pamamaraan ay ginagamit, na kung saan ay mga formula sa matematika. Gamit ang differential diagnosis ng diyabetis, sa anumang kaso ay hindi maaaring gabayan ng mga antas ng GC. Kung magduda ka, ilagay ang paunang pagsusuri at siguraduhing tukuyin ito. Ang isang tahasang o manifest form ng diabetes mellitus ay may malinaw na nagtakda ng klinikal na larawan: polyuria, polydipsy, pagbaba ng timbang. Sa pag-aaral ng laboratoryo ng dugo, ang nadagdagan na nilalaman ng glucose ay sinusunod. Sa pag-aaral ng ihi - glucosuria at acety. Kung walang mga sintomas ng hyperclime, ngunit sa panahon ng pag-aaral ng asukal sa dugo, natagpuan ang nadagdagang nilalaman ng glucose. Sa kasong ito, upang ibukod o kumpirmahin ang diagnosis sa laboratoryo, isang espesyal na pagsubok para sa reaksyon sa glucose ay isinasagawa. Kinakailangan na bigyang-pansin ang proporsyon ng ihi (kamag-anak na densidad), na nakita sa mga pinag-aaralan na isinasagawa sa paggamot ng iba pang mga sakit o klinikal na pagsusuri. Para sa dif. Ang mga diagnostic ng mga form ng diyabetis, ang pagpili ng therapy at therapeutic na gamot ay lubhang kinakailangang pagpapasiya ng antas ng konsentrasyon ng insulin sa dugo. Ang kahulugan ng insulin ay posible sa mga pasyente na hindi kumuha ng mga paghahanda sa insulin. Ang nadagdag na nilalaman ng insulin sa mababang konsentrasyon ng glucose ay isang tagapagpahiwatig ng pathological hyperinsulamia. Ang mataas na antas ng nilalaman ng insulin sa dugo sa panahon ng gutom na may nadagdagan at normal na konsentrasyon ng glucose ay isang tagapagpahiwatig ng glucose intolerance at asukal sa diabetes, ayon sa pagkakabanggit Ang isang komprehensibong diagnosis ng sakit ay kinakailangan, na naglalayong isang malubhang pagsusuri sa katawan. Ang differential diagnosis ay hindi magpapahintulot sa pag-unlad ng diabetes mellitus at magpapahintulot sa iyo na magreseta ng kinakailangang paggamot sa oras. Paggamot sugar Diabetes insulin disease. Paggamot ng diyabetisSiyempre, isang doktor ang nagtatalaga. Kabilang sa paggamot ng diabetes mellitus ang: .espesyal na diyeta: kinakailangan upang maalis ang asukal, alkohol na inumin, syrups, pastry, cookies, matamis na prutas. Kailangan ng pagkain na dadalhin sa maliliit na bahagi, mas mahusay kaysa sa 4-5 beses sa isang araw. Mga produkto na naglalaman ng iba't ibang mga substitutes ng asukal (aspartame, sakarin, xylitis, sorbitol, fructose, atbp.) Ay inirerekomenda. .ang pang-araw-araw na paggamit ng insulin (insulin therapy) ay kinakailangan sa mga pasyente na may diyabetis ng unang uri at sa pag-unlad ng pangalawang uri ng diyabetis. Ang gamot ay ginawa sa mga espesyal na syringe knobs, na kung saan ito ay madaling gumawa ng injections. Sa paggamot ng insulin, ito ay kinakailangan upang malayang kontrolin ang antas ng glucose sa dugo at ihi (gamit ang mga espesyal na piraso). .ang paggamit ng mga tablet na nag-aambag sa pagbawas sa mga antas ng asukal sa dugo. Bilang isang panuntunan, ang mga naturang gamot ay nagsisimula sa paggamot ng isang asukal sa diyabetis ng ikalawang uri. Kapag umuunlad ang sakit, kinakailangan ang insulin. Ang mga pangunahing gawain ng doktor sa paggamot ng diyabetis ay: · Carbohydrate compensation. · Pag-iwas at paggamot ng mga komplikasyon. · Normalisasyon ng timbang ng katawan. · Pagsasanay ng pasyente<#"justify">Ang mga taong naghihirap mula sa diabetes mellitus, kapaki-pakinabang na ehersisyo. Ang papel na nagpapagaling ay mayroon ding pagbawas sa timbang sa mga pasyente na may labis na katabaan. Ang paggamot ng diabetes mellitus ay isinasagawa para sa buhay. Ang pagsubaybay sa sarili at tumpak na pagpapatupad ng mga rekomendasyon ng doktor ay nagbibigay-daan sa amin upang maiwasan o makabuluhang mabagal ang pag-unlad ng mga komplikasyon ng sakit. Mga komplikasyon
Ang asukal sa diyabetis ay dapat na patuloy na sinusubaybayan !!! Sa mahihirap na kontrol at hindi ang kaukulang pamumuhay ay maaaring mangyari madalas at matalim pagbabagu-bago sa mga antas ng glucose ng dugo. Kung ano ang humahantong sa mga komplikasyon. Una sa talamak, tulad ng hypo at hyperglycemia, at pagkatapos ng isang talamak na komplikasyon. Ang pinakamasama bagay ay na sila ay ipinahayag sa 10-15 taon pagkatapos ng pagsisimula ng sakit, sila ay pagbuo ng hindi napapansin at sa una hindi sila nakakaapekto sa kagalingan. Dahil sa mas mataas na nilalaman ng asukal sa dugo, unti-unti silang lumitaw at napakabilis na progresibo para sa diabetes na komplikasyon mula sa mata, bato, paa, pati na rin ang hindi nonspecific - mula sa gilid ng cardiovascular system. Ngunit, sa kasamaang-palad, nakayanan ang mga komplikasyon na nagpakita na mismo, napakahirap. o. hypoglycemia - isang pagbaba sa asukal sa dugo ay maaaring humantong sa isang hypoglycemic koma; o. ang hyperglycemia ay isang pagtaas sa mga antas ng asukal sa dugo, ang kinahinatnan nito ay maaaring maging isang hyperglycemic coma. Mga sintomas at palatandaan
Ang parehong mga uri ng diyabetis ay may katulad na mga sintomas. Ang unang sintomas ng diyabetis, bilang isang panuntunan, ay lumilitaw dahil sa mataas na antas ng glucose sa dugo. Kapag ang konsentrasyon ng glucose ng dugo ay umabot sa 160-180 mg / dl (higit sa 6 mmol / L), nagsisimula itong tumagos sa ihi. Sa paglipas ng panahon, na may lumalalang kondisyon ng pasyente, ang antas ng glucose sa ihi ay nagiging napakataas. Bilang isang resulta ng mga bato, mas maraming tubig ay nakikilala upang maghalo ng isang malaking halaga ng glucose, highlight sa ihi. Kaya, ang unang sintomas ng diyabetis ay polyuria (laang-gugulin ng higit sa 1.5-2L ihi bawat araw). Ang susunod na sintomas, na kung saan ay isang resulta ng madalas na pag-ihi, ay isang polydipsy (pare-pareho ang pakiramdam ng uhaw) at ang paggamit ng malaking halaga ng likido. Dahil sa ang katunayan na ang ihi ay nawala ang isang malaking bilang ng mga calories, ang mga tao ay nawalan ng timbang sa timbang. Bilang resulta, ang mga tao ay nakakaranas ng isang pakiramdam ng gutom (mataas na gana). Kaya, para sa diyabetis, ang isang klasikong sintomas ng triad ay katangian: · Polyuria (higit sa 2L ihi bawat araw). · Polydipsia (pakiramdam ng uhaw). · Polyphagia (nadagdagan ang gana). Gayundin, para sa bawat uri ng diyabetis, may mga tampok. Para sa mga taong naghihirap mula sa type 1 na diyabetis, bilang isang panuntunan, ang mga unang sintomas ay biglang, sa isang maikling panahon. At tulad ng isang estado bilang diabetic ketoacidosis ay maaaring bumuo ng masyadong mabilis. Sa mga pasyente na naghihirap mula sa type 2 na diyabetis, sa loob ng mahabang panahon ang kurso ng sakit ay asymptomatic. Kahit na may ilang mga reklamo, ang kanilang intensity ay hindi gaanong mahalaga. Minsan sa maagang yugto ng pag-unlad ng diabetes mellitus 2, ang antas ng glucose ng dugo ay maaaring mabawasan. Ang estado na ito ay tinatawag na hypoglycemia. Dahil sa ang katunayan na sa katawan ng tao ay may isang tiyak na halaga ng insulin, sa mga pasyente na may uri 2 diyabetis sa maagang yugto ketoacidosis karaniwang hindi mangyayari. Iba pa, mas tiyak na mga palatandaan ng diabetes mellitus ay maaaring: · Kahinaan, nadagdagan ang pagkapagod · Madalas na sipon · Purulent skin disease, furunculosis, ang hitsura ng mga ulser sa trabaho · Malakas na pangangati sa larangan ng mga genital organs Ang mga pasyente na may uri ng diyabetis ay kadalasang natututunan ang tungkol sa kanilang sakit sa pamamagitan ng pagkakataon, ilang taon na ang lumipas matapos itong magsimula. Sa ganitong mga kaso, ang diagnosis ng diyabetis ay itinatag sa batayan ng pagtukoy ng mataas na antas ng glucose sa dugo, o batay sa pagkakaroon ng mga komplikasyon ng diyabetis. Prevention.
Ang asukal sa diyabetis ay, higit sa lahat, ang namamana sakit. Ang mga inihayag na mga grupo ng panganib ay nagbibigay-daan sa iyo upang irehistro ang mga tao ngayon, balaan sila mula sa bulagsak at walang pag-iisip na mga saloobin sa iyong kalusugan. Ang diabetes ay nangyayari parehong minana at buo. Ang isang kumbinasyon ng ilang mga kadahilanan ng panganib ay nagdaragdag ng posibilidad ng diyabetis: para sa isang pasyente na may labis na katabaan, kadalasang naghihirap mula sa mga impeksyon sa viral - influenza, atbp., Ang posibilidad na ito ay halos kapareho ng para sa mga taong may pinalubha na pagmamana. Kaya lahat ng tao na pumapasok sa mga grupo ng panganib ay dapat maging mapagbantay. Dapat itong maingat na tumutukoy sa estado nito sa panahon mula Nobyembre hanggang Marso, dahil ang karamihan sa mga kaso ng diyabetis ay nangyayari sa panahong ito. Ang sitwasyon ay kumplikado sa pamamagitan ng katotohanan na sa panahong ito ang iyong kalagayan ay maaaring makuha bilang isang impeksyon sa viral. Sa pangunahing pag-iwas sa mga aktibidad ay naglalayong pigilan ang diyabetis: Pagbabago ng lifestyle at pag-aalis ng mga kadahilanan ng panganib ng diyabetis, mga hakbang sa pag-iwas lamang sa mga indibidwal o grupo na may mataas na panganib ng diyabetis sa hinaharap. Pagbabawas ng labis na timbang ng katawan. Pag-iwas sa atherosclerosis. Pag-iwas sa stress. Pagbawas ng pagkonsumo ng labis na mga produkto ng asukal na naglalaman ng asukal (gamit ang isang likas na kapalit ng asukal) at taba ng hayop. Katamtaman pagpapakain ng mga sanggol na may layuning maiwasan ang diyabetis ng isang bata. Sekundaryong pag-iwas sa diyabetis Ang sekundaryong prophylaxis ay nagbibigay ng mga panukala na naglalayong pigilan ang mga komplikasyon ng diyabetis - maagang kontrol sa sakit, na pumipigil sa pag-unlad nito. Pagmamanman ng dispensaryo ng mga pasyente na may diyabetis
Ang diabetes pasyente dispensarization ay isang sistema ng preventive at therapeutic na mga panukala na naglalayong maagang pagtuklas ng sakit, na pumipigil sa pag-unlad nito, sistematikong paggamot ng lahat ng mga pasyente, pagpapanatili ng isang mahusay na pisikal at espirituwal na estado, pagpapanatili ng kapasidad at pag-iwas sa mga komplikasyon at mga kasabay na sakit. Ang mahusay na organisadong pagsubaybay sa dispensaryo ng mga pasyente ay dapat magbigay sa kanila ng pag-aalis ng mga klinikal na sintomas ng diyabetis - uhaw, polyuria, pangkalahatang kahinaan at iba pang, pagpapanumbalik at pangangalaga ng workability, pag-iwas sa mga komplikasyon: ketoacidase, hypoglycemia, diabetic microangiopathy at neuropathy at iba pa sa pamamagitan ng pagkamit Sugar diabetes at normalization body mass. Dispensary Group - D-3. Ang mga tinedyer na may IZD mula sa dispensary accounting ay hindi nag-aalis. Ang sistema ng dispensaryo ay dapat batay sa data sa immunopathological kalikasan ng diabetes mellitus. Kinakailangan na ilagay ang mga kabataan na may IDG na nakarehistro bilang mga immunopathological na tao. Ang sensitizing interventions ay contraindicated. Ito ang batayan para sa gamot mula sa pagbabakuna upang limitahan ang pagpapakilala ng mga antigenic na gamot. Ang patuloy na paggamot ng insulin ay isang mahirap na gawain at nangangailangan ng pasensya ng isang binatilyo at isang doktor. Ang asukal sa diyabetis ay nakakatakot sa isang masa ng mga paghihigpit, nagbabago ang pamumuhay ng isang tinedyer. Kailangan mong magturo ng isang binatilyo upang mapagtagumpayan ang takot sa insulin. Halos 95% ng mga kabataan na may IDFS ay walang tamang pagtatanghal ng diyeta, hindi nila alam kung paano baguhin ang dosis ng insulin kapag nagbabago ang kapangyarihan, na may pisikal na pagsusumikap na binabawasan ang Glycemia. Ang pinaka-optimal - mga klase sa "Mga Paaralan ng Sugar Diyabetis" o "Mga Unibersidad ng Kalusugan para sa Diyabetis ng Sugar". Hindi bababa sa 1 oras bawat taon ay isang nakapirming pagsusuri sa pagwawasto ng mga dosis ng insulin. Pagmamasid sa pamamagitan ng endocrinologist polyclinic - hindi kukulangin sa 1 oras bawat buwan. Ang mga permanenteng tagapayo ay dapat na isang optalmolohista, therapist, isang neuropathologist, at kung kinakailangan, isang urologist, isang gynecologist, nephrologist. Ang anthropometry ay isinasagawa, ang presyon ng dugo ay sinusukat. Regular na tuklasin ang mga antas ng glycemia, glucosuria at acetionalura, pana-panahon - mga lipid ng dugo at pag-andar ng bato. Ang lahat ng mga pasyente na may diabetes tinedyer ay nangangailangan ng phthisiatric examination. Na may pinababang toleransiya ng glucose - 1 oras sa 3 buwan na dynamic na pagmamasid, inspeksyon ng oculist 1 oras sa 3 buwan, ECG - 1 oras bawat anim na buwan, at may normal na mga tagapagpahiwatig ng glycemic para sa 3 taon - deregistration. Pathological anatomy ng diyabetis
Macroscopically, ang pancreas ay maaaring mabawasan sa lakas ng tunog, shrouded. Ang mga pagbabago sa departamento ng excretory nito ay hindi pantay-pantay (pagkasayang, lipomatosis, muling pagsilang ng cystoid, pagdurugo, atbp.) At kadalasang lumitaw sa katandaan. Histologically, in-sulin-dependent diabetes, ang lymphocytic infiltration ng pancreas islands (insulites) ay natagpuan. Ang huli ay napansin pangunahin sa mga islet na naglalaman ng P-cells. Tulad ng tagal ng sakit ay nagdaragdag ng progresibong pagkawasak ng P-cells, ang kanilang fibrosis at pagkasayang, pseudo-atrophic na mga pulo na walang p-cells. Ang diffuse fibroids ng pancreatic islands ay nabanggit (mas madalas na may isang kumbinasyon ng insulin-dependent diabetes mellitus sa iba pang mga autoimmune sakit). Madalas na obserbahan ang Hyaline Islands at ang akumulasyon ng hyaline masa sa pagitan ng mga cell at sa paligid ng mga vessel ng dugo. Ang foci ng pagbabagong-buhay ng P-cells (sa maagang yugto ng sakit), na ganap na nawawala sa isang pagtaas sa mga tuntunin ng sakit ay nabanggit. Sa kaso ng diabetes na umaasa sa insulin, ang ilang pagbaba sa bilang ng mga selula ay sinusunod. Sa ilang mga kaso, ang mga pagbabago sa aparatong pulo ay nauugnay sa likas na katangian ng nakapailalim na sakit (hemochromatosis, talamak na pancreatitis, atbp.). Namatay mula sa diabetic coma sa panahon ng pathological analytical na pag-aaral, lipomatosis, namumula o necrotic pagbabago sa pancreas, mataba atay dystrophy, glomerosclerosis, oksomation phenomena, dumudugo sa gastrointestinal tract, pagtaas at hyperemia ng mga bato, at sa ilang mga kaso, myocardial infarction , Mesenteric thrombosis vessels, pulmonary artery embolism, baga pamamaga. Markahan ang utak ng pamamaga, madalas na walang mga pagbabago sa morphological sa tela nito. Diabetic coma at paggamot
Ang asukal sa diyabetis sa ilang mga pasyente ay may mahirap na kurso, at nangangailangan ito ng maingat, maayos na paggamot sa insulin, na sa ganitong mga kaso ay injected sa malaking dami. Malubhang, pati na rin ang average na kalubhaan ng diabetes mellitus ay maaaring magbigay ng komplikasyon sa anyo ng isang pagkawala ng malay<#"justify">Konklusyon
Ang diabetic coma ay nangyayari sa mga pasyente na may diabetes mellitus na may isang magaspang na paglabag sa diyeta, mga pagkakamali sa paggamit ng insulin at pagwawakas ng paggamit nito, sa mga intercurrent disease (pneumonia, myocardial infarction, atbp.), Mga pinsala at pagpapatakbo ng mga interbensyon, pisikal at neuropsychiatric overvoltage. Ang hypoglycemic coma ay madalas na umuunlad dahil sa labis na dosis ng insulin o iba pang mga gamot na surging ng asukal. Ang hypoglycemia ay maaaring matukoy ang hindi sapat na pagtanggap ng carbohydrates kapag ang karaniwang dosis ng insulin o pang-matagalang break sa paggamit ng pagkain, pati na rin ang malaking pisikal na trabaho, paglalasing ng alak, ang paggamit ng mga block plactor ng P-adrenergic receptors, salicylates, anticoagulants, hilera ng tuberculosis drugs . Bilang karagdagan, ang hypoglycemia (koma) ay nangyayari sa kaso ng hindi sapat na daloy ng carbohydrates sa katawan (gutom, enteritis) o sa kanilang matalim na paggastos (pisikal na labis na karga), pati na rin sa kabiguan ng atay. Dapat agad na i-render ang pangangalagang medikal. Ang kanais-nais na kinalabasan ng diabetic at hypoglycemic coma ay depende sa panahon na nag-expire dahil ang pasyente ay nahulog sa walang malay na estado, hanggang sa ang termino kapag ang tulong ay ibinigay. Ang mga naunang hakbang na kinuha upang maalis ang estado ng komatos, mas kanais-nais na kinalabasan. Ang pagkakaloob ng pangangalagang medikal sa diabetes at hypoglycemic coma ay dapat isagawa sa ilalim ng kontrol ng pananaliksik sa laboratoryo. Posible na ipatupad sa mga kondisyon ng isang medikal na institusyong nakatigil. Ang mga pagtatangka na gamutin ang gayong pasyente sa bahay ay maaaring hindi matagumpay Literatura
Mga algorithm para sa diagnosis at paggamot ng mga sakit ng endocrine system ed. I. I. Dadova. - M., 2005 - 256 p. Balabolkin M. I. Endocrinology. - M.: Gamot, 2004 - 416 p. Davlitsarov k.e. Mga Pangunahing Kaalaman ng Pangangalaga para sa mga Pasyente. Unang tulong medikal: Tutorial. - M.: Forum: Infa - M, 2004-386c. Klinikal na endocrinology: gabay para sa mga doktor / ed. T. Starkova. - M.: Gamot, 1998 - 512 p. M.i. Balabolkin, hal. Klecomova, v.m. Kreminskaya. Pathogenesis ng Angiopathies na may diabetes mellitus. 1997. Ang sinaunang A. V. Diyabetis ng asukal at iba pang mga endocrinopathies ng pancreas (lektura). Moscow Regional Research Clinical Institute. Andreeva L. P. at iba pa. Diagnostic na halaga ng protina na may diabetes mellitus. // Soviet medicine. 1987. Hindi. 2. P. 22-25. Balabolkin M. I. Sugar Diabetes. M.: Gamot, 1994. P. 30-33. Belalamva I. M., Knyazeva A. P. at iba pa. Pag-aaral ng pagtatago ng pancreatic hormones sa mga pasyente na may unang napansin na diabetes mellitus. // mga problema ng endocrinology. 1988. Hindi. 6. P. 3-6.
Asukal sa diyabetis (diabetes mellitus.; Griyego, diyabetis, mula sa diabaino ay dumaan; Syn.: diyabetis ng asukal, sakit sa asukal) - Ang sakit ay batay sa absolute o kamag-anak na kakulangan ng insulin sa katawan, na nagiging sanhi ng mga karamdaman ng metabolismo, ch. arr. Carbohydrate.
Kasaysayan
Ang asukal sa diyabetis ay kilala mula noong sinaunang panahon. Tungkol sa sakit na nagaganap sa paglalaan ng isang malaking halaga ng ihi, ay binabanggit sa Ebers Papyrus (humigit-kumulang 17 V. BC. E.). Noong 1756, natuklasan ng Dobson (M. Dobson) ang sakit sa ihi ng asukal, na nagsilbing batayan para sa umiiral na pangalan ng sakit. Ang papel na ginagampanan ng pancreas sa pathogenesis ng diyabetis ng asukal ay unang itinatag noong 1889 mering (J. Mehring) at O. Minkowski, na tinatawag na pang-eksperimentong D. sa. Sa mga aso sa pamamagitan ng pag-alis ng pancreas. Ipinakita ni L. V. Sobolev noong 1901 na ang produksyon ng antidiabetic substance, na tinatawag na insulin pagkatapos (tingnan), ay nangyayari sa Langerhans Islands. Noong 1921, F. Banting at Best (Ch. Pinakamahusay), paglalapat ng mga pamamaraan na inirerekomenda ni L. V. Sobolev, natanggap na katutubong insulin. Ang isang mahalagang yugto sa paggamot ng mga pasyente na may diyabetis ay ipinakilala sa isang wedge, pagsasanay sa kalagitnaan ng 20 siglo. oral antidiabetic drugs.
Statistics.
Diyabetis na asukal - karaniwang malalang sakit. Sa karamihan ng mga bansa sa mundo, 1-2% ng populasyon ay nakakatugon, sa Asya - medyo mas madalas. Karaniwan, na may aktibong pagtuklas ng bawat kilalang pasyente, ang isang pasyente ay may pasyente na hindi nakilala tungkol sa pagkakaroon ng sakit na ito. D. s. Sa adulthood at katandaan nakakatugon mas madalas kaysa sa mga bata at kabataan. Sa lahat ng mga bansa mayroong isang progresibong pagtaas sa morbidity; Sa GDR, ang bilang ng mga pasyente D. s. Sa loob ng 10 taon (mula 1960 hanggang 1970), humigit-kumulang tatlong beses [Schliack (V. Schliack) nadagdagan, 1974].
Malawak na pamamahagi, paglago ng insidente, madalas na pag-unlad ng mga komplikasyon ng vascular na inilagay sa D. S. Sa antas ng mga nangungunang problema ng gamot at nangangailangan ng malalim na pag-aaral.
Ang sanhi ng pagkamatay ng mga pasyente D. may. Ang isang matatanda ay ang pagkatalo ng cardiovascular system, sa mga taong batang edad - kabiguan ng bato bilang resulta ng diabetic glomerulosclerosis. Sa panahon mula 1965 hanggang 1975, ang dami ng namamatay mula sa diabetic coma ay bumaba mula 47.7 hanggang 1.2%; Ang mga komplikasyon na nauugnay sa pinsala sa sistema ng cardiovascular ay nadagdagan nang malaki.
Etiology at Pathogenesis.
Sa pag-unlad ng D. s. Ito ay napakahalaga sa namamana predisposition. Ngunit ang likas na katangian ng likas na depekto at ang likas na katangian ng mana sa D. Hindi eksaktong naka-install. May mga data sa autosomal-recessive, autosomal dominant manherants landas; Ito ay pinahihintulutan na maging isang multifactor inheritance, na may isang predisposition sa D. s. Depende sa kumbinasyon ng ilang mga gene.
Nagsiwalat ng isang bilang ng mga kadahilanan na nakakaapekto sa pag-unlad ng D. sa. Gayunpaman, dahil sa mataas na dalas ng namamana predisposition at ang imposibilidad ng pagkuha sa account ang pagkalat ng isang genetic depekto ay hindi malulutas, ang mga kadahilanang ito ay pangunahing sa pag-unlad ng D. sa. O sila lamang ang kontribusyon sa paghahayag ng namamana predisposition.
Basic sa pathogenesis D. may. - Kamag-anak o absolute insulin kakulangan, na kung saan ay isang resulta ng pinsala sa isla apparatus ng pancreas o sanhi ng isang extraparacond dahilan, na humahantong sa isang paglabag sa mga iba't ibang uri ng palitan at pathol, mga pagbabago sa mga organo at tisyu.
Kabilang sa mga salik na nakakagulat o nagdudulot ng D. p., Ito ay kinakailangan upang ituro ang mga nakakahawang sakit, higit sa lahat sa mga anak ng mga bata at kabataan. Gayunpaman, ang tukoy na sugat ng aparatong produksyon ng insulin ay hindi itinatag. Ang ilang mga tao ay may mga sintomas D. s. lumitaw sa ilang sandali matapos ang kaisipan at pisikal. pinsala. Madalas ang pag-unlad ng D. s. Nauna nang sobra sa paggamit ng pagkonsumo ng isang malaking bilang ng mga produkto na mayaman sa carbohydrates. Madalas d. may. Ito ay nangyayari sa mga pasyente na may talamak na pancreatitis (tingnan). Ang tanong ng etiological role ng atherosclerosis ng mga arterya na nagpapakain sa pancreas, sa pag-unlad ng D. s. Hindi nalutas. D. s. Ito ay mas madalas na sinusunod sa mga pasyente na may hypertensive disease kaysa sa mga may normal na presyon ng dugo.
Ito ay itinatag na malaking kahalagahan sa paglitaw ng D. s. Mayroon itong labis na katabaan (tingnan). Ayon sa A. M. Sitnikova, L. I. Conradi (1966), sa pangkat ng edad na 45-49 taong gulang sa mga kababaihan na may labis na timbang na higit sa 20% D. sa. Ito ay sinusunod ng 10 beses na mas madalas kaysa sa mga kababaihan na may normal na timbang ng katawan.
Babae D. may. Maaari munang makita sa panahon ng pagbubuntis dahil sa hormonal perestroika, reinforcing ang epekto ng conjunral hormones.
Sa potensyal na diyabetis, ang reaksyon ng insular apparatus upang pasiglahin ang glucose ay mas mahina kaysa sa malusog, ang pagtaas ng antas ng immunoreactive insulin sa dugo at napansin lamang sa mataas na load sa glucose bawat OS - 200 g o intravenous, lalo na na may matagal na glucose.
Sa mga pasyente na may nakatagong D. s. Ang pagbagal ng antas ng immunoreactive insulin ay mas malinaw kaysa sa mga may potensyal na diyabetis, at nakita na ang isang karaniwang sample sa glucose tolerance. Habang nasa malusog pagkatapos ng oral loading glucose, ang peak ng immunoreactive insulin ay sinusunod pagkatapos ng 30-60 minuto, sa mga pasyente na may nakatagong D. s. Ito ay nabanggit sa ibang pagkakataon - pagkatapos ng 90-120 min; Ito ay hindi mas mababa kaysa sa malusog. Gayunpaman, ang pagtaas ng antas ng immunoreactive insulin sa mga pasyente na may nakatagong D. may. Hindi sapat ang pagtaas sa mga antas ng asukal sa dugo, lalo na sa unang oras pagkatapos matanggap ang glucose.
Sa mga pasyente na may halata D. s. Ang tugon ng insular bilang tugon sa pagbubuhos ng glucose ay nabawasan sa lahat ng oras ng sample para sa glucose tolerance, at sa isang malubhang yugto D. may. Na may mataas na digit ng hyperglycemia sa isang walang laman na tiyan, ang pagkakaroon ng acetonemia (tingnan) at acidosis (tingnan) ang reaksyon ng insular ay karaniwang wala. Mayroon ding pagbaba sa antas ng immunoreactive insulin sa walang laman na tiyan.
Ito ay kilala na ang libreng fatty k-mo impede insulin sa kalamnan tissue. Ang kanilang antas ng dugo ay nadagdagan sa D. may. Ngunit ang pagtaas na ito ay isang resulta ng kakulangan sa insulin, dahil ito ay inalis kapag ang Normoglycemia ay naabot.
May d. s. Walang paglabag sa mga pagbabago ng Epsulin sa insulin; Ang inactivation ng insulin ay hindi pinabilis kumpara sa malusog na tao. Hindi ito nakatanggap ng nakakumbinsi na kumpirmasyon na hinirang ng Antoniadis (H. N. Antoniades, 1965) na teorya tungkol sa nadagdagan na umiiral na mga protina ng insulin ng dugo. Mayroon ding hindi mapag-aalinlanganang data sa pag-unlad ng isang proseso ng autoimmune bilang mga sanhi ng pagbuo ng kakulangan sa insulin.
Ang insulin ay isang anabolic hormone, isang pagtaas sa pagtatapon ng glucose, glycogen biosynthesis, lipids, protina. Pinipigilan nito ang glycogenolysis, lipolysis, glukeesis. Ang pangunahing lugar para sa pagkilos nito ay ang mga lamad ng mga tisyu na sensitibo sa insulin.
Gamit ang binuo kakulangan insulin, kapag ang insulin bumababa o bumagsak, ang mga epekto ng antagonist hormones ay nagsisimula upang mananaig, kahit na ang kanilang konsentrasyon ng dugo ay hindi nadagdagan. May de bayad na D. s. Ang nilalaman ng hormon ng dugo, catecholamines, glucocorticoids, glucagon ay nagdaragdag. Ang pagtaas sa kanilang pagtatago ay isang reaksyon sa intracellular na kakulangan ng glucose, ang K-Paradise ay nagaganap sa mga tisyu na sensitibo sa insulin sa D. Ang nilalaman ng mga hormone na ito sa dugo ay nadagdagan din sa hypoglycemia (tingnan). Pagdating bilang isang reaksyon ng kabayaran, ang pagtaas sa antas ng antagonist antagonists ay humahantong sa pagtaas ng mga diabetic disorder ng exchange at insulin resistance.
Ang anti-zulin effect ng paglago hormone ay nauugnay sa isang pagtaas sa lipolysis at isang pagtaas sa antas ng libreng mataba k, sa dugo, ang pag-unlad ng insulin paglaban at isang pagbaba sa disposal ng glucose na may kalamnan tissue. Sa ilalim ng pagkilos ng glucocorticoid hormones (tingnan), ang catabolism ng mga protina at gluconeogenesis sa atay ay pinahusay, ang labiolysis ay nagdaragdag, ang glucose capture ng insulin-sensitive tissues ay nabawasan. Catecholamines (tingnan) suppress insulin pagtatago, dagdagan ang glycogenolysis sa atay at kalamnan, mapahusay ang lipolysis. Ang antagonistic na may insulin Ang pagkilos ng glucagon (tingnan) ay upang pasiglahin ang glycogenolysis, lipolysis, catabolism proteins.
Sa kakulangan ng insulin, ang glucose ay nabawasan sa mga muscular cell at adipose tissues, na binabawasan ang pagtatapon ng glucose. Bilang resulta, binabawasan ng fathest tissue ang rate ng synthesis ng libreng fatty kt at triglyceride. Kasama nito, may pagpapalakas ng mga proseso ng lipolysis. Libreng taba k-ipasok mo ang dugo sa malaking dami.
Synthesis triglycerides sa adipose tissue sa d. s. Ito ay nabawasan, sa atay ito ay hindi nabalisa at kahit na pinahuhusay dahil sa mas mataas na admission ng libreng mataba k, t. Ang atay ay may kakayahang phosphorylate gliserol at bumuo ng alpha-glycelophosphate na kinakailangan para sa synthesis ng triglycerides, habang nasa kalamnan at adipose tisyu alpha-glycera phosphate ay nabuo lamang bilang isang resulta ng pagtatapon ng glucose. Ang pagpapataas ng synthesis ng triglycerides sa atay na may d. s. Ito ay humahantong sa kanilang mas mataas na pagpasok sa dugo, pati na rin sa mataba atay katawan paglusot. Dahil sa hindi kumpletong oksihenasyon ng libreng taba k, sa atay, isang pagtaas sa mga produkto ng ketone beta beta-hydoxymacal, acetosuscus kt, acetone) at kolesterol, na humahantong sa kanilang akumulasyon (tingnan ang acetonemia) at nagiging sanhi ng nakakalason na estado - tinatawag na. ketosis. Bilang isang resulta ng akumulasyon ng mga acids, acidic equilibrium ay nabalisa - metabolic acidosis arises (tingnan). Ang kondisyong ito na tinatawag na Ketoacidosis, ay nagpapakilala sa decompensation ng mga disorder ng palitan na may D. sa. Makabuluhang pagtaas sa dugo ng gatas k, mula sa mga kalamnan ng kalansay, pali, dingding ng bituka, bato at baga (tingnan ang lactat-acidosis). Sa mabilis na pag-unlad ng ketoacidosis, ang katawan ay nawawala ang maraming tubig at asing-gamot, na humahantong sa isang paglabag sa balanse ng tubig at electrolyte (tingnan ang water-salt exchange, patolohiya; mineral exchange, patolohiya).
May d. s. Ang isang protina palitan ay nilabag din sa pagbawas sa protina synthesis at isang pagtaas sa pagkabulok nito, at may kaugnayan sa kung saan ang pagbuo ng glucose mula sa amino acids ay nagdaragdag (glukeesis - makita glycoliz).
Ang isang pagtaas sa mga produkto ng glucose sa pamamagitan ng gluconeogenesis ay isa sa mga pangunahing metabolic disorder sa atay sa panahon ng insulin kakulangan. Ang pinagmulan ng pagbuo ng glucose ay nagiging mga produkto ng interstitial exchange ng mga protina, taba at carbohydrates na may maikling carbon chain. Bilang isang resulta ng pagbaba sa pagtatapon ng glucose at hyperglycemia ay bubuo.
Ang daloy ng glucose sa mga selula ng atay, ang P-cells ng mga isla ng pancreas, ang matangkad, ang nervous tissue, mga bula ng binhi, erythrocytes, ang pader ng aorta ay nangyayari nang walang impluwensya ng insulin at depende sa konsentrasyon ng glucose sa ang dugo. Ngunit ang kakulangan ng insulin ay humahantong sa mga paglabag sa palitan at sa mga organo at tisyu. Bilang resulta ng hyperglycemia, ang nilalaman ng glucose sa mga selula ng mga tisyu ng "insulin-dependent" ay lumampas sa kanilang kakayahang phosphorylation at ang mga proseso ng conversion nito sa sorbitol at fructose ay pinahusay. Ang pagtaas sa konsentrasyon ng mga osmotically aktibong sangkap sa mga selula ay itinuturing na malamang na sanhi ng pinsala sa tissue, sa partikular na mga beta cell na hindi nangangailangan ng insulin para sa transportasyon ng glucose ng transmembrane.
May d. s. Ang pagbubuo sa atay ng Glyco-Proteids, sa mga bahagi ng carbohydrate kung saan ang glucose at glucosamine na nabuo mula dito ay hindi nababagabag. Bilang resulta ng hyperglycemia, ang synthesis na ito ay maaaring maging accelerated. Ang paglabag sa kanilang palitan ay naka-attach sa pag-unlad ng diabetic microangiopathy.
Pathological anatomy.
Sa mga sugat ng balat na may D. s. Ay tumutukoy sa lindoid necrobiosis. Ito ay unang ipinakita sa anyo ng isang bahagyang matayog sa balat ng mga formations na hindi nawawala kapag pagpindot, moderately erythematous, na may scaly pagbabalat. Namangha ch. arr. Katad ng mga shins (tingnan ang necrobiosis lipoid).
Bilang resulta ng paglabag sa metabolismo ng lipid, ang Xanthoma ay maaaring bumuo, na kung saan ay papulas ng madilaw-dilaw na kulay, na karaniwang nangyayari sa balat ng bisig, sa lugar ng mga elbows at tuhod (tingnan ang xanthome). Ang gingivitis ay madalas na sinusunod (tingnan), periodontal disease (tingnan).
Sa mga pasyente na may malubhang porma, mayroong isang rubekyosis - hyperemia ng balat sa rehiyon ng mga buto ng zoom, abrasion arc, baba, na nauugnay sa pagpapalawak ng mga capillary ng balat at arterioles.
Na may mahabang decompensated D. s. Ang pagtaas ng mga proseso ng pagkabulok at pagbaba sa synthesis ng protina ay humantong sa mga pagbabago sa atrophic sa mga kalamnan. May pagbaba sa kanilang masa, at palpation, kahinaan ng kalamnan at nadagdagan ang pagkapagod. Ang muscular atrophy ay maaaring nauugnay sa diabetic polyneuropathy, circulatory disorders. Sa ilang mga pasyente, ang diabetic amyotrophy ay bumubuo (tingnan ang muscular atrophy) - walang simetrya pagkawala ng pelvic belt muscles, hips, mas madalas na may balikat belt. Sa kasong ito, ang paggawa ng malabnaw ng mga indibidwal na fibers ng kalamnan ay sinusunod na sabay-sabay na pampalapot ng sarkrol. Ang diabetic amyotrophy ay nauugnay sa mga pagbabago sa peripheral motioneerone.
Ang mga diabetic exchange disorder ay maaaring humantong sa pag-unlad ng osteoporosis (tingnan), osteolysis (tingnan).
Sa mga pasyente d. s. Madalas na sumali sa tuberculosis ng baga. Sa panahon ng decompensation, lalo na sa diabetic coma, mayroong isang mas mataas na pagkahilig sa pag-unlad ng focal pneumonia.
Pagkatalo ng cardiovascular system na may D. s. Ito ay nailalarawan sa pamamagitan ng progresibong pag-unlad ng atherosclerosis ng mga malalaking arterya at tiyak na mga pagbabago sa mga maliliit na sisidlan - microangiopathy. Klinikal na manifestations ng atherosclerosis sa mga pasyente D. may. Katulad ng mga manifestations ng atherosclerosis sa mga pasyente na hindi nagdurusa mula sa D. may. Ang mga tampok ay binubuo lamang sa katotohanan na ang mga pasyente D. may. Ang atherosclerosis ay bumubuo, bilang isang panuntunan, sa isang mas bata, mabilis na umuunlad, ang mga kalalakihan at kababaihan ay pantay na apektado. Lalo na madalas ay may paglabag sa sirkulasyon ng dugo ng mas mababang paa't kamay.
Ang isa sa mga unang sintomas ng atherosclerosis ng mga vessel ng mas mababang paa't kamay ay pasulput-sulpot na chromota.
Sa panahon ng pag-unlad ng proseso, ang sakit sa mga kalamnan ng guya ay lumilitaw, nagiging persistent, paresthesia, paglamig at huminto sa maputla. Sa hinaharap, ang bugvo-cyanotic na kulay ng paa ay bumubuo, kadalasan sa rehiyon ng hinlalaki at takong. Pulsation sa isang. Dorsalis pedis, a. Tibalis post, at, bilang isang panuntunan, sa isang. Ang Poplithea ay hindi natutukoy ng maagang wedge, mga yugto ng mga sakit sa sirkulasyon, ngunit sa ilang mga pasyente sa kawalan ng pulso sa mga arterya, ang mga paglabag sa tropa ay hindi lumitaw dahil sa pag-unlad ng collateral na sirkulasyon ng dugo. Ang pinaka-malubhang pagpapakita ng atherosclerosis ng mas mababang mga arterya ng paa ay tuyo o basa gangrene (tingnan).
Medyo madalas na sinusunod ang isang pagbawas sa nilalaman o ang kawalan ng asin sa-mo sa gastric juice. Ang sakit na ulceal ay bihira. Sa mga matatandang pasyente, lalo na ang mga nagdurusa sa labis na katabaan, ay kadalasang nagpapasiklab na proseso sa mga biliary na paraan at sa bustling bubble.
Ang pagtatae ay maaaring nauugnay sa Achilia, kasama ang gastroenterocolite, may depekto na nutrisyon, na may pagkonsumo ng isang malaking bilang ng mga gulay, prutas, taba, pati na rin ang pagkakaroon ng diabetic polyneuropathy. Na may decompensited d. s. Ito ay madalas na isang pagtaas sa atay dahil sa kanyang mataba paglusot. Ang mga functional na mga sample atay ay karaniwang hindi nilabag.
Mabigat na daloy D. s. nailalarawan sa pamamagitan ng pag-unlad at pagpapatuloy ng diabetic glomerosclerosis (tingnan ang glomerosclerosis diabetic); Ang pinakamaagang palatandaan ay isang maliit na protina (tingnan), na maaaring manatili lamang ang tanging sintomas sa loob ng maraming taon. Sa hinaharap, ang larawan ng kakulangan ng mga bato na may edema, ang paglipat sa uremia (tingnan) ay bumubuo. Ang mga frection ay matalim at hon, nagpapasiklab na proseso sa ihi. Kasama ang karaniwang daloy ng pyelitis, ang mga nabura at mga porma ng asymptomatic ay sinusunod. Sa mas bihirang mga lesyon sa bato sa ilalim ng D. s. Ang medullary necrosis ay kabilang sa pattern ng matinding septic state, hematuria, strong renal colic type pain, pagdaragdag ng azotemia.
Ang diabetic retinopathy ay ang pinaka-madalas at mabigat na pinsala sa mga mata (tingnan), K-Paradium ay clinically ipinakita sa progresibong pagbabawas ng pangitain sa pag-unlad ng buong pagkabulag. Bilang karagdagan, maaaring may lumilipas na pagbabago sa repraksyon, ang kahinaan ng tirahan, depigmentation ng iris. May mas mabilis na pagkahinog ng elder cataract (tingnan). Sa kabataan, ang metabolic cataracts ay maaaring bumuo, na may isang nakakabigo lens, simula sa subcapsular rehiyon, ay may isang uri ng snow flakes. Sa mga taong may D. s. Mas madalas na bumuo ng glaucoma (tingnan).
Sa mga pasyente d. s. Sa panahon ng decompensation, mayroong isang lumilipas na pagtaas sa pag-andar ng isang serye ng mga panloob na gland ng pagtatago (isang pagtaas sa pagtatago ng paglago hormone, catecholamines, glucocorticoids) na may naaangkop na mga sintomas ng laboratoryo.
Humigit-kumulang 10% ng mga pasyente na may kabataan na uri D., pagtanggap ng insulin treatment, isang labile na kurso ng sakit ay sinusunod. Ang mga pasyente na ito ay pana-panahong minarkahan ng decompensation ng mga paglabag sa palitan kahit na may mahigpit na pagsunod sa kapangyarihan mode, may mga pagbabago sa glycemia na may mabilis na mga transition mula sa hypoglycemia sa hyperglycemia. Ito ay mas madalas na sinusunod sa mga pasyente na may normal na timbang, mahaba-friendly, sa simula ng sakit sa mga bata at kabataan. Ito ay pinaniniwalaan na ang batayan ng lability ay ang kumpletong pag-asa ng mga pasyente mula sa injected insulin, ang konsentrasyon ng dugo sa dugo ay nag-iiba nang dahan-dahan at hindi tumutugma sa mga pagbabago sa Glycemia (form ng depende sa insulin).
Hindi sapat ang sapat na paggamot, pisikal at mental na overvoltage, nakakahawang sakit, purulent pamamaga ay maaaring mabilis na lumala ang daloy ng D. sa., Humantong sa decompensation at isang precompetusive estado. May isang matalim kahinaan, malubhang uhaw, polyuria, pagbaba ng timbang; Ang balat ay tuyo, patumpungan, nakikitang mucous membranes tuyo, matalim amoy ng acetone mula sa bibig. Ang pagsasalita ay pinabagal, hindi malinaw. Ang mga pasyente ay may kahirapan, hindi pinagana; Ang kamalayan ay nai-save. Ang nilalaman ng asukal sa dugo sa isang walang laman na tiyan ay karaniwang lumalampas sa 300 mg%. Ang ganitong estado sa wedge, ang pagsasanay ay tinatawag ding diabetic ketoacidosis. Maliban kung ang mga kagyat na hakbang sa paggamot ay kinuha, ang isang diabetic coma ay bumubuo (tingnan). Sa labile d. S. Ang hypoglycemic coma (tingnan ang hypoglycemia) ay maaaring bumuo.
Sa ilang mga pasyente, ang insulin resistance ay sinusunod, sa ilalim ng Q-Roy ay karaniwang nauunawaan ang pangangailangan para sa insulin, na lumalampas sa 120 yunit bawat araw, upang makamit ang kabayaran. Ang insulin resistance ay sinusunod sa mga pasyente sa isang estado ng diabetic ketoacidosis at koma.
Ang mga sanhi ng insulin resistance sa karamihan ng mga pasyente ay hindi malinaw. Ito ay sinusunod sa labis na katabaan. Ang bahagi ng mga pasyente na paglaban ng insulin ay maaaring nauugnay sa isang mataas na titer ng mga antibodies sa insulin sa dugo.
Ang pinsala sa nervous system ay isang mahalagang bahagi ng wedge, manifestations ng diyabetis. Kasabay nito, maaari silang sundin sa unang panahon (nakatagong) sakit at sa ilang mga lawak upang pagyamanin ang iba pang mga unang sintomas D. may.
Sa mga ito, ang neurasthenic syndrome at diabetic polyneuropathy ay sinusunod, na nangyayari sa halos kalahati ng mga pasyente, lalo na sa mga matatanda, mahabang pagtitiis D. s. Klinika ng neurasthenic syndrome (sakit ng ulo, pagpapahina ng tulog, pagkapagod, pagkamayamutin) pati na rin ang diabetic polyneuropathy syndrome (sakit sa mga limbs, sakit sa sensitivity ng balat, atbp.), Hindi mahigpit na tinukoy. Sa diabetic neurability, ang mga sintomas ng asthenic ay medyo mas karaniwan - kalungkutan, kahinaan, nabawasan ang kalooban, kawalan ng interes sa nakapalibot. Kasabay nito, ang pagkalat ng pangangati o pinsala sa pinsala ay nakasalalay sa isang malaking lawak at mula sa mga premoric na katangian ng personalidad ng pasyente.
May mga bilang ng mga limbs, paresthesia, polyneurite, nailalarawan sa pamamagitan ng sakit, at sa matinding form - pagbaba at pagkawala ng tendon reflexes, ang mga pagbabago sa atrophic sa mga kalamnan ay maaaring mangyari. Para sa D. s. Ang mga karamdaman sa tropeo ay katangian (dry at pagbabalat ng balat sa paa at binti, kuko hina, hypotrichoz). Ang mga disorder ng motor ay hindi madalas, sa paglipas ng panahon, ang mga reflexes ng tendon ay nabawasan o nahulog; May mga paresses ng mga indibidwal na nerbiyos, halimbawa, ang paglabas, oksido, facial, femoral.
Ang syndrome ng talamak na encephalopathy ay maaaring bumuo ng paglabag sa paggamot ng pamumuhay na insulin. Ito ay ipinakita sa pamamagitan ng isang matalim sakit ng ulo, pagkabalisa, kabuuang kahinaan, pagduduwal, pagsusuka, kompormoraryo kondisyon, minsan focal sintomas (paresesis, aphasia, hemigipesthesia). Ang tono ng muscular ay binabaan, ang mga mag-aaral ay makitid. Ang antas ng asukal sa dugo ay medyo mababa, at sa cerebrospinal fluid - nakataas at halos katumbas ng antas ng asukal sa dugo.
Ang Chron Syndrome, ang encephalopathy ay karaniwang bumubuo sa mga pasyente na may madalas na hyperglycemic at hypoglycemic states at comams sa kasaysayan. Moderately binibigkas pseudobulbar disorder lumitaw dahan-dahan pagtanggi, pansin, ubo, ubo sa panahon ng pagkain, na may isang ilong tint, hypersivation, pagtaas ng mga reflexes ng oral automatismo at kalamnan tono sa plastic uri, patol, reflexes sa panahon ng pagkain. Mayroon ding ilang mga tampok ng kurso ng mga disorder ng sirkulasyon ng utak sa D. S.: Non-homework ischemic stroke predominate (tingnan), hemorrhage ay bihirang, ang pang-matagalang sopistikadong-comatous estado. Minsan ang mga karamdaman sa sirkulasyon ng dugo ay iniharap sa isang uri ng alternating syndrome: Sa loob ng ilang linggo, ang bahagyang paresis ng glazation nerves ay bumubuo sa isang gilid, sa kabaligtaran - maliit na pyramid at sensitibong mga karamdaman. Sa myelopathy syndrome (tingnan) - bilang ng mga sakit at liwanag na mga paresses ng mas mababang paa't kamay, kalamnan pagkasayang. Paminsan-minsan, may mga kaso na may namamalaging paglahok ng hulihan na haligi (pseudotabes diabetica).
Maaaring mangyari ang mga sakit sa isip; Ang klinikal na larawan ng mga ito ay magkakaiba. Ang iba't ibang mga kondisyon ng asthenic ay madalas, na sa mga kaso ng liwanag ay ipinakita sa pamamagitan ng mas mataas na pagkamayamutin, luha, sobra-sobra na takot, hindi pagkakatulog, at mas mabigat - karaniwang adamisses, antok, kawalang-interes, kapasiyahan. Pagbabawas ng kapansanan ng iba't ibang antas ng patuloy na degree.
Ang mga affective na paglabag ay mas madalas na sinusunod sa anyo ng mababaw na nakakagambalang depressions, kung minsan ay may mga ideya ng self-evidence. Mas madalas na nakakatugon sa estado ng mas mataas na mood na may lilim ng fussiness. Psychosis sa D. may. Bihira. Ang isang kondisyon ng talamak na psychomotor arousal ay maaaring mangyari laban sa background ng nabagong kamalayan. Ang pagkabalisa ng motor na may visual at auditory hallucinations ay maaaring makamit ang makabuluhang intensity. Ang estado ng paggulo ay maaaring tumagal ng isang alon-tulad, paulit-ulit na daloy kalikasan. Na may mga malubhang paraan ng D. may. Posibleng talamak na psychosis sa anyo ng pagpuntirya o naglalayong masarap na paghihiwalay ng kamalayan.
Na may kumbinasyon ng D. s. Sa hypertension o tserebral atherosclerosis, ang mga sintomas ng demensya ay lumitaw: pagbabawas ng pagpuna, memorya laban sa background ng isang kasiya-siyang kalagayan.
Mga paglabag sa sekswal na function sa mga lalaki, mga pasyente D. S., Sa edad na 25-55 taon, mayroong humigit-kumulang 25% ng mga kaso. Minsan ito ay nangyayari ang unang sintomas ng D. may. Makilala ang matalim, o pansamantalang, impotence at talamak. Ang pansamantalang impotence ay tumataas dahil sa matalim na karamdaman sa metabolismo kapag pinalala ang daloy ng D. sa. at nagpapakita ng sarili sa pagpapahina ng sekswal na atraksyon. Ang libido ay naibalik na may epektibong paggamot ng antidiabetic. Hon, ang kawalan ng lakas ay nailalarawan sa pamamagitan ng isang progresibong pagpapahina ng erections, mas madalas - napaaga bulalas, pagbaba sa libido at orgasm. Ang form na ito ng kawalan ng lakas ay hindi nakasalalay sa tagal ng D.., Antas ng hyperglycemia at karaniwang lumitaw bilang resulta ng pakikipag-ugnayan ng metabolic, innervational, vascular at hormonal disorder. Ang papel na ginagampanan ng mga metabolic disorder ay nakumpirma ng paglitaw ng pansamantalang anyo ng kawalan ng lakas, isang napakadalas na pagkagambala ng mga sekswal na pag-andar sa mga pasyente na sumailalim sa paulit-ulit na diabetic at lalo na hypoglycemic coma. Ang hypoglycemia ay nakakaapekto sa mga spinal security center, na kung saan ay nailalarawan sa paglaho ng kusang erections, at mamaya sa paglipas ng sapat na erections, disorder ng bulalas. Ang pinsala sa paligid ng vegetative at somatic nerves innervating ang mga genitals ay madalas na magsuot ng character ng mixed polyneurite. Sa ilang mga pasyente, ang sensitivity ng balat ng ulo ng titi ay nabawasan, nabawasan o wala ang bolboclemless reflex, iba't ibang mga palatandaan ng visceral neuropathies ay natagpuan, bukod sa kung saan ang paglabag sa function ng pantog ay ang pinaka-natural na naka-install na cystography. Ang likas na relasyon sa pagitan ng kalubhaan ni Nephlohangiopathy, retinopathy, isang pagbaba sa pagkamatagusin ng mga capillary ng balat, ang thermolabilicness ng mga vessel ng mga limbs at ang dalas ng impedinasyon ay nabanggit. Sa pagkakaroon ng atherosclerosis, ang bifurcation ng aorta ay maaaring mangyari. Sa huli kaso, ang kawalan ng kakayahan ay pinagsama sa intermittent chromota (lerish syndrome). Mula sa hormonal disorder, ang kakulangan ng androgenic function ng testicles ay minsan natagpuan, ngunit mas madalas ang konsentrasyon ng testosterone sa plasma at ang tugon sa pagpapasigla ng gonadotropin sa mga pasyente D. s. Huwag baguhin. Ang isang mas natural na bawasan ang nilalaman ng gonadotropins, na ipinaliwanag sa pamamagitan ng morphol, mga pagbabago sa sistema ng hypothalamus - pitiyuwitari.
Ang mga komplikasyon na maaaring humantong sa kamatayan ay isang malubhang pinsala sa cardiovascular system (kapansin-pansin sa uri ng kabataan D. may.), Glomerulosclerosis at isang diabetic coma na nailalarawan sa pamamagitan ng pagtaas sa nilalaman ng asukal sa dugo (higit sa 300 mg%), isang pagtaas ang nilalaman ng ketone bodies sa dugo (higit sa 25 mg%) at acetionary; Ito ay sinamahan ng pagpapaunlad ng noncompensated acidosis, na nagdaragdag ng psychoneurol, sintomas, pagkawala ng kamalayan - tingnan ang koma.
Diagnosis
Pag-diagnose D. s. I-install sa batayan ng wedge, sintomas at tagapagpahiwatig ng laboratoryo: uhaw, polyuria, pagbaba ng timbang, hyperglycemia sa isang walang laman na tiyan o sa araw at glycosuria, isinasaalang-alang ang anamnesis (ang presensya sa pamilya ng mga pasyente D.. Alinman sa mga paglabag sa panahon Pagbubuntis - ang kapanganakan ng mga malalaking prutas na higit sa 4.5 kg, patay na panganganak, toxicosis, multi-way). Minsan d. s. na-diagnosed na may oculist, urologist, gynecologist at iba pang mga espesyalista.
Kapag nakita ang Glycosuria, kinakailangan upang tiyakin na ito ay dahil sa hyperglycemia. Kadalasan, lumilitaw ang glycosuria kapag ang asukal sa dugo ay nasa hanay na 150-10 mg%. Ang glecemic sa isang walang laman na tiyan sa mga malusog na tao ay hindi lalampas sa 100 mg%, at ang mga oscillation nito sa araw ay nasa hanay na 70-140 mg% ng glucose oxidase method. Ayon sa paraan ng Hagedorn - Yanesen, ang normal na nilalaman ng asukal sa dugo sa isang walang laman na tiyan ay hindi lalampas sa 120 mg%, at ang mga oscillation nito sa araw ay 80-160 mg%. Kung ang nilalaman ng asukal sa dugo sa isang walang laman na tiyan at sa araw ay bahagyang lumampas sa normal na mga halaga, pagkatapos ay paulit-ulit na pananaliksik at pagsubok para sa glucose tolerance ay kinakailangan upang kumpirmahin ang diagnosis.
Ang pinaka-karaniwang ay isang pagsubok para sa glucose tolerance na may isang solong pangangasiwa ng bawat OS glucose. Sa loob ng tatlong araw bago ang pagkuha ng sample, ang pinag-aralan ay dapat na nasa diyeta na naglalaman ng 250-300 g ng carbohydrates. Para sa 15 min. Bago ang pag-aaral at sa buong pagsubok para sa pagpapaubaya ng glucose, dapat itong maging isang nakakarelaks na kapaligiran, sa isang maginhawang posisyon na nakaupo o nakahiga. Pagkatapos ng pagkuha ng dugo, ang walang laman na tiyan ay ibinigay upang uminom ng glucose, dissolved sa 250 ML ng tubig, pagkatapos ay kumuha sila ng dugo tuwing 30 minuto. sa loob ng 21 2-3 oras. Ang karaniwang pag-load ay 50 g ng glucose (na mga rekomendasyon).
Cortisone (prednisone) -Glucose sample ay isinasagawa sa parehong paraan tulad ng dati, ngunit para sa 8.5 at 2 oras bago ito tumatagal ng cortisone 50 mg o prednisone ng 10 mg. Ang mga pasyente na may timbang na higit sa 72.5 kg conn at fayans (J. Conn, S. Fajans, 1961) ay inirerekomenda upang magtalaga ng cortisone sa isang dosis ng 62.5 mg. Alinsunod dito, ang dosis ng prednisolone ay dapat na tumaas sa 12.5 mg.
Ang pamantayan para sa normal at diabetic sample para sa glucose tolerance na pinagtibay sa USSR ay malapit sa pamantayan ng Konn at Faans. Ang pagsubok para sa glucose tolerance ay itinuturing na isang diabetic, kung ang antas ng asukal sa dugo, na kinuha mula sa daliri ng isang walang laman na tiyan, higit sa 110 mg%, pagkatapos ng 1 oras pagkatapos ng pagtanggap ng glucose - higit sa 180 mg%, pagkatapos ng 2 oras - higit sa 180 mg%, pagkatapos ng 2 oras - higit pa 130 mg% (gamit ang isang glucose oxidase paraan at paraan ng summode - nelson).
Ang cortisone (prednisone) ay itinuturing na diabetic kung ang hyperglycemic level ng asukal sa dugo sa isang walang laman na tiyan ay higit sa 110 mg%, pagkatapos ng 1 oras pagkatapos ng pagtanggap ng glucose - higit sa 150 mg%, pagkatapos ng 2 oras - higit sa 150 mg%. Lalo na nakakumbinsi, ang pagkakaroon ng glycemia 2 oras pagkatapos matanggap ang glucose higit sa 180 mg%.
Kapag tinutukoy ang asukal sa dugo sa paraan ng Hagedorn - Jensen, ang lahat ng mga tagapagpahiwatig ay 20 mg% mas mataas. Kung ang asukal sa dugo ay umaabot lamang ng hyperglycemic level pagkatapos lamang ng 1 o 2 oras pagkatapos matanggap ang glucose, ang sample sa glucose tolerance ay itinuturing na nagdududa na may kaugnayan sa D. s. (Tingnan ang carbohydrates, mga pamamaraan ng kahulugan).
Paggamot
Ang pangunahing prinsipyo ng paggamot D. may. ay ang normalisasyon ng may kapansanan sa metabolismo. Ang probisyon na ito sa USSR ay inilagay ni V. G. Baranov noong 1926 at binuo sa maraming kasunod na mga gawa. Ang mga pangunahing tagapagpahiwatig ng kabayaran para sa mga karamdaman ay: normalisasyon ng mga antas ng asukal sa dugo sa araw at pag-aalis ng Glycosuria.
Ang paggamot ay naglalayong kabayaran para sa nabalisa sa D. may. Metabolismo at kapansanan, pati na rin ang pag-iwas sa vascular, Ophthalmol., Renal, Neurol, at iba pang mga karamdaman.
Paggamot ng mga pasyente na may nakatagong D. s. magsagawa ng diyeta; Sa labis na katabaan - ang pagkain na sinamahan ng Biguanids. Ang paggamot ng isang diyeta lamang ay maaari ring ilapat sa mga pasyente na may liwanag na anyo ng tahasang D.
Ang mga pasyente na may normal na timbang ng katawan sa simula ng paggamot ay inireseta ng isang diyeta na mayaman sa mga protina, na may normal na nilalaman ng taba at isang limitasyon ng carbohydrates (Table 1).
Talahanayan 1. Tinatayang paunang komposisyon ng diyeta para sa mga pasyente na may diyabetis na may normal na timbang
* Ang bigat ng mga hilaw na pagkain ay ipinahiwatig.
Ang diyeta na ito ay may calorie na nilalaman ng 2260 kcal. Kabilang dito ang 116 g ng mga protina, 136 g ng taba, 130 g ng carbohydrates.
Ang pagpapalit ng isang produkto ng iba ay maaaring isaalang-alang ang calorie value ng pagkain at ang nilalaman ng carbohydrates. Sa pamamagitan ng halaga ng carbohydrates, 25 g ng itim na tinapay ay halos katumbas ng 70 g ng patatas o 15 g ng siryal. Ngunit ang mga produkto tulad ng bigas, semolina cereal, puting mga produkto ng harina, ay naglalaman ng mas mabilis na carbohydrates, at pinalitan ang itim na tinapay ay hindi kanais-nais. Maaari itong maisagawa sa pagkakaroon ng magkakatulad na sakit ng paglalakbay. tract. Ganap na hindi kasama ang asukal. Inirerekomenda na gamitin ang sorbitol, xylitol sa isang halaga na hindi hihigit sa 30 g bawat araw. Sa kaso ng mga deviations mula sa isang nagpapahiwatig na diyeta, imposibleng bawasan ang mga protina ng pagkain, dahil ito ay maaaring maging sanhi ng isang negatibong balanse ng nitrogen at humantong sa kapansanan sa kagalingan at kalusugan. Kapag nagtalaga ng isang diyeta, ang likas na katangian ng paggawa ay dapat isaalang-alang, edad, kasarian, timbang, paglago at iba pang mga kadahilanan.
Mula sa paggamot ng isang diyeta lamang, kinakailangan upang tanggihan kung sa unang 5-7 araw walang pagbawas sa asukal sa asukal at asukal sa ihi at kung para sa 10 araw ng paggamot ay hindi makamit ang normalisasyon ng glycemia at ang pagkawala ng asukal sa ihi. Sa isang normal na antas ng asukal sa dugo, isang walang laman na tiyan na matatag na gaganapin sa loob ng 2-3 linggo, maaari kang pumunta sa extension ng pagsasanay ng diyeta - idagdag ang bawat 5 araw hanggang 25 g ng itim na tinapay (o 70 g ng patatas, o 15 g ng cereal). Bago ang bawat bagong pagtaas sa mga produkto na mayaman sa carbohydrates, kinakailangan upang suriin ang araw-araw na ihi sa asukal at tukuyin ang nilalaman ng asukal sa dugo sa walang laman na tiyan. Karaniwang kinakailangan na gumawa ng 4-6 tulad ng mga add-on sa diyeta. Ang pagpapalawak ng diyeta ay ginanap sa ilalim ng kontrol ng timbang ng katawan - kinakailangan upang makamit ang pag-stabilize nito sa antas na naaayon sa rate ng paglago, kasarian at edad (tingnan ang timbang ng katawan).
Diyeta sa mga pasyente D. s. Sa labis na katabaan ay dapat na mababa ang calorie, na may limitadong taba at carbohydrates. Ang halaga ng langis ay bumababa sa 5 g bawat araw, itim na tinapay - mas mababa sa 100 g bawat araw.
Ang tagumpay ng paggamot ay higit sa lahat ay depende sa kung ang timbang ay posible. Dahil sa ang katunayan na ang pagkain ng mga pasyente D. s. Sa labis na katabaan, naglalaman ito ng maliit na bitamina na natutunaw sa taba, kinakailangan upang magtalaga ng mga bitamina A at D sa mga dami na nagbibigay ng pang-araw-araw na pangangailangan. Mahalaga na ang pagkain ay tinanggap ng hindi bababa sa 4 na beses sa isang araw sa pantay na agwat. Ang likido ay hindi limitado kung walang indikasyon para sa paghihigpit nito.
Kung bumababa ang timbang ng katawan, pagkatapos ay pagkatapos ng 1 buwan. Maaari kang magdagdag ng 50 g ng itim na tinapay at 5 g ng langis at sa patuloy na patak ng timbang upang gumawa ng dalawa pang karagdagan na may mga agwat sa 1 buwan. Pagkatapos nito, ang komposisyon ng diyeta ay dapat manatili hanggang sa makuha ang nais na pagbaba ng timbang. Sa hinaharap, ang pagtaas sa pagkain ng mga produkto na mayaman sa carbohydrates at taba ay ginawa sa ilalim ng kontrol ng bigat ng pasyente at mga pagsusuri sa dugo at ihi sa asukal.
Sa kawalan ng patotoo sa insulin therapy sa mga pasyente D. may. Ang liwanag at katamtamang kalubhaan ay karaniwang ang paggamot ng isang diyeta na may paggamit ng oral antidiabetic agent - sugarponizing sulfanylmorate paghahanda (tingnan ang sulfonamide drugs) at biguenides (tingnan).
Sugarraphonic paghahanda ng sulfanylurea pasiglahin beta cells, dagdagan ang pagtatago ng insulin at potentiate ang pagkilos nito. Ang mga ito ay hindi epektibo sa mga pasyente na may malubhang anyo D. s. na may ganap na kakulangan sa insulin. Gamit ang mga gamot na ito, posible na magbayad para sa mga paglabag sa palitan na nakararami sa mga pasyente D., na kinilala sa edad na 35 taon. Sa paggamot ng mga sulfanylmorate na gamot, ang normalisasyon ng glycemia ay nakamit sa unang linggo, ngunit sa ilang mga pasyente - pagkatapos ng 2 - 3 linggo.
Mga paghahanda na may tagal ng pagkilos hanggang sa 12 oras. - Tolbulamid (Butamide), Carbututamide (Buccarban), ang amide cycle - Mag-apply 2 beses sa isang araw (karaniwang sa 7-8 at 17-18 na oras., 1 oras bago kumain). Sa una, ang mga gamot ay inireseta sa isang dosis ng 1 g 2 beses sa isang araw, pagkatapos ay ang dosis ay maaaring mabawasan sa 1 g sa umaga at 0.5 g sa gabi, at habang pinapanatili ang normal na mga tagapagpahiwatig ng asukal sa dugo - hanggang sa 0.5 g sa umaga at 0.5 g. Kung walang mga hypoglycemic states, pagkatapos ay ang dosis na ito ay nai-save sa buong taon at higit pa.
Mga paghahanda na may tagal ng asukal-aksyon sa araw - chloropramide, chloclamide - mag-apply 1 oras sa bawat araw sa umaga. Maaari din silang italaga sa dalawang reception, ngunit ang bulk ng araw-araw na dosis ay dapat tanggapin sa umaga. Ang epektibong therapeutic doses ng chlorpropamide, chloocyclamide ay 0.25-0.5 g bawat araw. Ang chlorpropamide ay may pinakamalakas na epekto sa asukal. Ang Tolbulamd ay gumaganap ng weaker, ngunit ang toxicity ay mas mababa.
Sa paggamot ng mga paghahanda ng sugar-imaging ng sulfanylmoys, ang mga hypoglycemic states minsan ay lumitaw, na karaniwang hindi mabigat. Ang lahat ng mga paghahanda sa Saccharpponent ng Sulfanyl winds ay maaaring maging sanhi ng balat-allergic at dyspeptic disorder (pantal, pangangati ng balat, pagpapababa ng gana, pagduduwal, pagsusuka). Paminsan-minsan ay mayroon silang nakakalason na epekto sa utak ng buto, atay, bato. Sa kaso ng mga sakit sa utak ng buto, ang parenchymathous lesion ng atay at paggamot sa bato sa mga gamot na ito ay kontraindikado. Ang mga ito ay din contraindicated sa pagbubuntis (tumagos ang inunan!), Na may mga nagpapaalab na proseso at ang pagkakaroon ng mga concretions sa urinary tract. Ang kanilang paggamit ay hindi ipinapakita sa malubhang anyo ng D. Na may decompensation at pagkahapo.
Ang paggamot ng sulfanyluma sugarrapponent drugs ay dapat isagawa sa isang buwanang kontrol ng komposisyon ng paligid ng dugo at pag-aaral ng ihi sa protina, urobilin at unipormeng elemento. Kung ang mga droga ay hindi nag-aalis ng hyperglycemia at glycosuria), pagkatapos ay maaaring sinubukan ang kanilang pinagsamang paggamit sa mga biguenide. Kung ang hindi epektibo ay dapat pumunta sa insulin therapy.
Ang pag-unlad ng kawalan ng pakiramdam sa mga paghahanda ng SacchHarpponent ng Sulfanylmoam ay, bilang isang panuntunan, ang resulta ng pag-unlad ng D. sa.
Ipinapakita ng paggamot sa insulin ang pasyente D. s. Sa pagkakaroon ng acetonemia, acidosis, acetoneuria, isang saklaw ng pagkain, na may kasamang mga sakit, halimbawa, pyelonephritis, pneumonia, carbunkul, atbp, sa kawalan ng sapat na epekto sa paggamot na may diyeta at oral anti-diabetic na gamot o sa contraindications sa paggamit ng mga gamot na ito. Kung posible upang mabawasan ang dosis ng insulin sa 2-8 yunit bawat araw habang pinapanatili ang kabayaran D. S., ang paglipat sa mga paghahanda sa bibig ay posible.
Sa mga pasyenteng may sapat na gulang sa pagkakaroon ng glycemia, isang walang laman na tiyan ng 250 mg% at sa itaas ay maipapayo na agad na magsimula ng paggamot sa insulin, na hindi nagbubukod ng posibilidad ng paglipat kasunod sa mga paghahanda ng sulfanylmic.
Ang isang pagtatangka na isalin sa paggamot sa mga gamot ng sulfanylurea sa mga pasyenteng may sapat na gulang ay maaaring gawin sa araw-araw na dosis ng insulin hanggang 20 yunit, at sa pagkakaroon ng labis na katabaan at sa isang mas mataas na dosis. Matapos italaga ang mga gamot na ito, hindi agad kinansela ang insulin, at unti-unting bawasan ang dosis nito sa ilalim ng kontrol ng mga pagsusuri sa dugo at ihi sa nilalaman ng asukal.
May mga paghahanda sa insulin ng bawal na gamot, daluyan ng tagal at pangmatagalang pagkilos. Sa paggamot, dapat gamitin ang mga paghahanda ng matagal na pagkilos. Ang insulin ng maikling pagkilos ay nalalapat lamang sa pamamagitan ng mga espesyal na indications - na may malinaw na ketoacidosis, koma, operasyon ng emerhensiya at iba pang mga estado. Ang insulin ay pinangangasiwaan ng subcutaneously, na may diabetic coma at intravenously.
Ang pagkain sa paggamot ng insulin sa komposisyon ay dapat na puno. Ang kapuri-puri na nilalaman tungkol sa karbohydrate-rich docks: 250- 400 g ng itim na tinapay, 50-60 g ng siryal, maliban sa bigas at manna, 200-300 g patatas. Hindi kasama ang asukal. Sa paggamot ng mga pasyenteng insulin D. may. Sa labis na katabaan, ang caloric na nilalaman ng diyeta ay dapat mabawasan sa pamamagitan ng paglilimita ng mga carbohydrates at taba pati na rin sa paggamot ng mga pasyente na may isang diyeta.
Sa karamihan ng mga pasyente, ang Sugarponent effect ng aqueous ral solution ng mala-kristal na insulin sa subcutaneous administration ay ipinakita pagkatapos ng 15-20 minuto, umabot ito ng isang maximum na pagkatapos ng 2 oras, ang tagal ng pagkilos ay hindi hihigit sa 6 na oras. Minsan ang isang mas mahabang pagkilos ay minarkahan. Ang mga produkto na mayaman sa carbohydrates ay inireseta pagkatapos ng 1 at 3.5 oras pagkatapos ng pagpapakilala nito.
Ang pinakamahusay na modernong insulin insulin paghahanda ay suspensyon at droga ng insulin-protamine (CIP) ng insulin-zinc-suspension group (ICU). Ang epekto ng SIP ay umabot sa maximum sa 8-12 oras. At tumatagal ng 18-30 oras. Ang SIP ay malapit sa pagkilos ng mga dayuhang gamot - Neutral Protamin Hagedorn (NPH-insulin). Kung ang pagkilos ng SIP ay deployed medyo dahan-dahan at mayroong isang hyperglycemia sa unang oras pagkatapos ng pagpapakilala nito, pagkatapos ay simpleng insulin ay maaaring idagdag sa ito sa isang hiringgilya. Kung ang mga aksyon nito ay hindi sapat para sa isang araw, ito ay inilipat sa paggamot ng ICU, K-Paradium ay isang halo ng dalawang gamot - ICU walang hugis (ICS-A) at ang ICU Crystalline (ICU-k) sa ratio ng 3 : 7. Ito ay katulad ng dayuhang insulin na "lente".
ICS - A: Ang pagkilos ay nagsisimula pagkatapos ng 1 - 1.5 oras, tumatagal ng 10-12 oras., Ang maximum na epekto ay sinusunod sa 5-8 na oras. ICU-K: Ang pagkilos ay nagsisimula sa loob ng 6-8 na oras., Umabot sa maximum pagkatapos ng 16-20 oras., Ito ay tumatagal ng 30-36 na oras.
Protamin-zinc insulin (pts) - isang gamot na naglalaman ng mas maraming protamine kaysa sa mga nauna. Ang epekto nito ay nagsisimula sa loob ng 2-4 na oras, kumikilos ito hangga't maaari pagkatapos ng 6-12 oras., Ang tagal ng pagkilos ay 16-20 oras. Ito ay madalas na kinakailangan upang magdagdag ng simpleng insulin (ngunit sa isa pang syringe!). Ang gamot na ito ay madalas na inilalapat.
Ang matagal na paghahanda ng insulin ay pinangangasiwaan ng isang beses sa isang araw, sa umaga. Ang mga produkto na mayaman sa carbohydrates, kapag inilapat, ay ibinahagi nang pantay-pantay sa araw - bawat 4 na oras at kinakailangang bago ang oras ng pagtulog. Ang mga dosis ng insulin ay pinili sa ilalim ng kontrol ng mga pag-aaral ng asukal sa ihi sa 4 na bahagi (unang bahagi - pagkatapos ng insulin administration hanggang 17 oras., Ang ikalawang bahagi - mula 23 hanggang 7 na oras. Ika-apat - mula 7 hanggang 8 oras) kung ang insulin ay pinangangasiwaan sa 08:00., Gayunpaman, iba pang mga pagpipilian ang posible. Ang mas tumpak na pagpili ng mga dosis ng insulin ay isinasagawa sa ilalim ng kontrol ng mga pagbabagu-bago ng asukal sa dugo sa dugo.
Paghahanda ng insulin ng average na tagal ng pagkilos - ICS-A, globulin-insulin - ay ginagamit para sa D. may. Gitnang kalubhaan isang beses sa isang araw sa umaga, na may mas malubhang porma ng sakit, maaaring ilapat 2 beses sa isang araw.
Mga komplikasyon ng insulin therapy - hypoglycemia at allergic reactions sa pagpapakilala ng insulin.
D. s. Ito ay hindi isang contraindication para sa kirurhiko interventions, ngunit bago nakaplanong operasyon ito ay kinakailangan upang gumawa ng kabayaran ng mga paglabag sa palitan. Kung ginamit ang mga paghahanda ng sulfanylmoupe, hindi sila nakansela ng maliliit na interbensyon, at sa kaso ng decompensation D. s. Idagdag sa kanila ang insulin.
Malaking kirurhiko interbensyon sa lahat ng mga pasyente D. s. Dapat itong isagawa sa pagpapakilala ng insulin. Kung ang pasyente ay nakatanggap ng isang insulin ng isang pang-kumikilos, pagkatapos ay sa umaga ang operasyon ay pinangangasiwaan ng kalahati ng karaniwang dosis at 5% R-R glucose ay pinangangasiwaan ng drip intravenously. Sa hinaharap, sa ilalim ng kontrol ng mga muling pag-aaral ng ihi sa asukal at acetone at dugo, ang asukal ay nagpasiya sa karagdagang pagpapakilala ng simpleng insulin sa araw at ang bilang ng glucose na natutulak. Ang mga operasyon ng emerhensiya ay maaaring mangailangan ng paulit-ulit na karagdagang injection ng simpleng insulin sa araw. Ang diyeta ay inireseta alinsunod sa mga rekomendasyon ng siruhano; Payagan ang pagtanggap ng madaling natutunaw na carbohydrates. Ang paggamit ng Biguanids sa panahon ng kirurhiko interbensyon at sa postoperative panahon ay contraindicated.
Ang paggamot ng mga pasyente na may ketoacidosis at sa isang maingat na estado ay isinasagawa ng insulin, na imbento ng fractionally 3-4 beses sa isang araw o higit pa; Sa parehong oras, ang patuloy na pagsubaybay ng asukal sa dugo at acetoneuria ay kinakailangan. Kasabay nito, Isotonic sodium chloride isosotonic RR sa veined, bigyan alkaline drink. Ang diyeta sa mga kasong ito ay maaaring mapalawak dahil sa carbohydrates, ang mga taba ay limitado.
Sa neurol, disorder, ang paggamot ay dapat na ituro lalo na sa kabayaran para sa carbohydrate exchange. May focal lesions c. n. may., Bilang isang panuntunan, magreseta ng insulin; Kasabay nito, ang nilalaman ng asukal sa dugo ay dapat na hindi bababa sa 140-160 mg% (ayon sa Hagedorn - Yensen na paraan). Ang paggamit ng oxygen, droga ng anabolic hormones, cocarboxylase, glutamic k-you, routine, bitamina ng Group V. Sa diabetic polyneuropathy, physiotherapy (massage, ultrasound, novocaine electrophoresis) ay ipinapakita. Kapag ang hon, encephalopathy at paglabag sa cerebral circulation ay inireseta eufillin, depot-padotortu, aminal, clofibrate preparations.
Paggamot sa mga sakit sa isip: sa asthenic at depressive syndromes, tranquilizers ay ginagamit, na may talamak na psychotic states - Aminazine.
Integrated Examination (Neurol, Biochem, Urol., X-ray.) Pinapayagan ang pathogenetically makatwirang therapy ng abnormalities ng sekswal na function sa mga lalaki na may D. s. Ang maingat na pagwawasto ng karbohidrat metabolic disorder ay kinakailangan, bitamina therapy (B1? B12) at physiotherapy. Mababang plasma testosterone magbayad para sa appointment ng androgen. Sa isang normal na antas ng testosterone, ipinapakita ang chorionic gonadotropin. Inirerekomenda din ang gamot sa mga kaso ng kawalan ng katabaan dahil sa D. hypospermatogenesis, may kapansanan sa fructose exchange.
Sanatorium-resort paggamot ng mga pasyente D. s. Kasama sa isang kumplikadong mga therapeutic na kaganapan. Ang mga pasyente na tumatanggap ng insulin ay maipapayo sa mga lokal na sanatorium. Sa mga pasyenteng USSR d. s. Dalhin ang paggamot ng sanatorium sa Essentuki, Borjomi, Pyatigorsk, Truskavets, atbp. Contraindicated ang direksyon ng mga pasyente sa sanatorium sa isang estado ng decompensation, lalo na sa ketoacidosis.
Physiotherapy.
Espesyal na napiling Nat. Pagsasanay, na kinasasangkutan ng isang sistema ng suporta at kalamnan at sistema ng kalamnan, dagdagan ang mga proseso ng oxidative sa katawan, ay nakakatulong sa pagsipsip at pagkonsumo ng mga kalamnan ng glucose, mapahusay ang epekto ng insulin. Na may kumbinasyon ng insulin therapy na may pisikal. Magsanay sa mga pasyente D. s. May binibigkas na pagbabawas sa asukal sa dugo. PHYS. Ang pagsasanay, bilang karagdagan, ay may kapaki-pakinabang na epekto sa functional na estado ng C. n. mula. at cardiovascular system, dagdagan ang paglaban ng katawan, pagkaantala ng pag-unlad ng labis na katabaan at atherosclerosis.
Sa kaso ng klase. Pisikal na fiz. Ang pag-load ay dapat tumutugma sa estado ng cardiovascular system ng pasyente at ang subjective reaksyon (pagkapagod, pagbabawas ng kapasidad ng pagtatrabaho, atbp.) * Sa matinding form d. s. at pag-ubos upang tumalon. Ang pisikal na kultura ay kontraindikado.
Ang tagal ng aralin ay labis na pagpapahirap. Ang himnastiko ay karaniwang 25-30 minuto. PHYS. Ang load ay dapat dagdagan nang paunti-unti sa pamamagitan ng pagtaas ng bilang ng mga pagsasanay at ang kanilang repeatability, mga pagbabago sa mga paunang posisyon (mula sa posisyon na nakahiga sa sitwasyon na nakaupo at nakatayo). Sa kumplikadong pisikal Ang mga pagsasanay ay dapat magsama ng ilang mga pagsasanay sa paghinga.
Sa isang mataas na pisikal na aktibidad, maaaring bumuo ng isang hypoglycemic estado. Kapag lumitaw ang dyspnea, ang mga pagsasanay at 30- * 60 segundo ay dapat na magambala. dahan-dahan lumakad sa paligid ng kuwarto.
PHYS. Ang mga pagsasanay, lalo na sa mga nagsisimula, ay maaaring maging sanhi ng pakiramdam ng pagkapagod, sakit ng kalamnan, pagpapalakas ng pagpapawis, sakit sa puso. Sa ganitong mga kaso, ito ay kinakailangan upang mabawasan ang pag-load - bawat kilusan upang ulitin ang mas kaunting mga oras at kumuha ng mga break para sa libangan. Ang mga pagsasanay ay pinakamahusay na ginawa sa umaga at pagkatapos ng 1 - 1.5 oras pagkatapos ng hapon.
Ang mga taong nakikibahagi sa mental at mas malaking paggawa ay kapaki-pakinabang. Morning gig. Gymnastics, paglalakad upang gumana at pagkatapos nito, ang pisikal na edukasyon ay naghinto sa panahon ng trabaho, katamtamang pisikal. Ang paggawa sa hardin, sa bahay, sa hardin, naglalakad ng pedestrian.
Sa ilalim ng mga kondisyon ng Sanatorium at resort treatment, naglalakad sa pantay na lupain, mga pedestrian excursion, mga laro sa badminton, bayan, volleyball, ngunit hindi hihigit sa 30 minuto. Kaagad pagkatapos ng piz. Naglo-load upang madagdagan ang mga proseso ng oxidative, kung walang contraindications, maaari mong gamitin ang wiping, shower, maikling bathing. Pinapayagan ang massage at self-massage.
Katamtaman piz. Ang trabaho ay upang pagalingin. Aksyon - Pinipigilan ang akumulasyon ng labis na taba, nagpapanatili ng isang normal na mahalagang tono at pinatataas ang pangkalahatang paglaban ng katawan.
Forecast
Para sa buhay, ang forecast para sa D. s. Kanais-nais, lalo na sa maagang pagtuklas ng sakit. Gayunpaman, ang diyeta at, depende sa anyo ng sakit, ang iniresetang paggamot ng pasyente ay dapat na obserbahan ang buong buhay. Ang napapanahong tamang paggamot, pagsunod sa itinalagang rehimen ay humahantong sa kabayaran ng mga paglabag sa palitan, kahit na may malubhang sakit, nagpapabalik sa kapasidad. Sa mga indibidwal na pasyente, ang resistant remission ay nakamit na may normalisasyon ng glucose tolerance. Sa mga inilunsad na kaso, sa kawalan ng sapat na therapy, ang proseso ng decompensation ay nangyayari sa iba't ibang mga extreme estado, isang diabetic coma, malubhang pinsala sa bato ay maaaring bumuo; Sa uri ng nagdadalaga D. S.- Higoglycemic koma, malubhang pinsala sa cardiovascular system. Sa mga kasong ito, ang forecast para sa buhay ay hindi kanais-nais.
Prevention.
Ang pangunahing mga kadahilanan sa pag-iwas sa D. s. ay nakapangangatwiran nutrisyon, regular na pisikal. Pagsasanay, tamang organisasyon ng paggawa at libangan. Ang espesyal na pansin ay dapat na matugunan sa pagtukoy ng mga tao sa lugar ng panganib: pagkakaroon ng mga kamag-anak, mga pasyente na may D.., Pagdurusa mula sa labis na katabaan, atherosclerosis, hypertension, kababaihan na nagbigay ng kapanganakan sa mga bata na may timbang na higit sa 4.5 kg, na may mga stigners na may "dubious" pagsubok para sa glucose tolerance. Ang mga taong nasa lugar ng panganib ay kinakailangan upang magsagawa ng isang pagsubok para sa glucose tolerance 1 oras bawat taon o ako minsan sa bawat 2 taon.
Pagbubuntis at sekswal na panghihimasok sa mga kababaihan na may diyabetis
Bago ang paggamit ng insulin therapy, ang atrophic phenomena ay madalas na sinusunod sa sekswal na sistema, at samakatuwid, ayon sa A. M. Ginevich, ang kakayahang magbuntis lamang ng 5 ng 100 mga pasyente na may D. sa. Kababaihan. Sa ilalim ng kondisyon ng nakapangangatwiran insulin at diyeta therapy, ang napakalaki karamihan ng mga kababaihan, mga pasyente D. S., nagpapanatili ng isang function ng childbearing. Ang isang pagbubukod, ayon kay Knorre (G. v. Knorre), ay bumubuo ng isang bata at kabataan D. sa., Na kung saan ay kapansin-pansing nabawasan ang tagal ng panahon ng bata.
Ang mapagpasikat na pagbubuntis hormonal restructuring, na reinforcing ang epekto ng counterinsular hormones, nag-aambag sa paglipat ng mga nakatagong diyabetis ng asukal sa isang malinaw.
D. s. Sa unang kalahati ng pagbubuntis, hindi ito nagbabago nang malaki o may pagbaba sa pangangailangan para sa insulin. Simula sa 24-28 linggo. Karamihan sa mga buntis na kababaihan ay nagdaragdag ng likas na hilig sa ketoacidosis, ang pangangailangan para sa insulin ay malaki ang pagtaas. Sa pagtatapos ng pagbubuntis, ang bahagi ng mga pasyente ay nagbaba ng pagbawas sa asukal sa dugo at ihi.
D. s. Kapag ang panganganak ay dahil sa impluwensiya ng mga kadahilanan tulad ng emosyonal na stress, makabuluhang kalamnan sa trabaho, isang paglabag sa pagkain, pagkapagod. Samakatuwid, kasama ang pag-unlad ng acidization at hyperglycemia, ang lagnat ay maaari ring magkaroon ng isang drop sa mga antas ng asukal sa dugo.
Pagkatapos ng panganganak, lalo na matapos ang seksyon ng Cesarean, ang pangangailangan para sa insulin ay bumaba nang masakit, pagkatapos ay unti-unting tumataas sa unang antas sa pagbubuntis. Ang lahat ng ito ay nangangailangan ng maingat na kontrol sa mga buntis at sapat na insulin therapy.
Impluwensya D. s. Sa kurso ng pagbubuntis ay ipinakita sa pamamagitan ng isang pagtaas sa dalas ng huli na toxicosis ng mga buntis na kababaihan (tingnan), multi-way (tingnan), pyelonephritis (tingnan), na mahirap na gamutin at makabuluhang lumala ang forecast ng pagbubuntis.
Sa panahon ng panganganak sa d, p. Kadalasan mayroong isang late na impluwensya ng may langis na tubig, kahinaan ng mga generic na pwersa, ang pangsanggol na asphyxia, mahirap alisin ang balikat belt. Ang malalaking sukat ng mga bata ay kadalasang sanhi ng mas mataas na pinsala sa panganganak. Ang mortalidad ng ina sa panganganak ay hindi mataas; Ng mga komplikasyon ng panahon ng postpartum, ang Hygigalactium ay pinaka-karaniwan (tingnan ang lactation).
Sa kawalan ng sistematikong kontrol sa buntis at itinuturing ang D. sa. Rate ng mortalidad ng mga bata. Ayon sa mga obserbasyon ng dudie (H. Daweke), ang mortalidad ng perinatal sa malubhang diabetic nephropathy ay hanggang sa 40%, na may pyelonephritis sa mga buntis na kababaihan - hanggang sa 32.5%, at may mga multi-paraan, kasama ang mataas na mortalidad ng perinatal, malformations ay madalas sinusunod.
Sa mga bata na ipinanganak mula sa mga ina, mga pasyente na may D., kadalasan, mayroong isang paglihis sa pag-unlad; Ang mga bata ay nailalarawan sa pamamagitan ng isang malaking sukat at maaaring magkaroon ng isang katangian na pagtingin na kahawig ng mga pasyente na may isenko-cushing syndrome, binibigkas na kahabaan ng mga function. Ang ilang mga bata ay may mga pagkagambala ng protina, karbohidrat at taba palitan, bilirubinemia, hon, hypoxia ay natagpuan; Ang mga baga ay napansin, atelectatic pneumonia; Ang lahat ng ito ay maaaring isama sa mga sintomas ng intracranial injury. Ang mga bata ay karaniwang hypotonic, na may pinababang reflexes, mabilis na mawalan ng timbang at dahan-dahan makakuha nito. Ang mga ito ay makabuluhang nahuhulog sa likod ng mga mapagpasikat na pagkakataon mula sa malusog na mga bata ng parehong edad; Ang paglabag sa normal na dynamics ng mga phase ng pagtulog ay nagpapahiwatig ng functional na kahabaan ng nervous system.
Ang dalas ng pinsala sa pag-unlad ng mga bata na ipinanganak mula sa mga pasyente D. may. Ang mga ina, ay nagbabago sa loob ng 6.8-11%. Ang mga depekto ng puso ng katutubo ay kadalasang sinusunod, kawalan ng pag-unlad ng caudal spine, atbp.
Ang Organisasyon ng Specialized Obstetric Care para sa mga pasyente D. S., maingat na pagsubaybay ng mga buntis na kababaihan, mahigpit na kabayaran ng mga paglabag sa palitan ang posible upang mabawasan ang bilang ng mga komplikasyon ng pagbubuntis at mabawasan ang masamang epekto ng mga karamdaman na ito sa fetus, at makabuluhang bawasan mortalidad ng perinatal.
Ang mga pag-aaral ng Carlsson at Ciellmer (K. Karlsson, J. Kjellmer) ay nagpakita na ang minimum na mortalidad ng perinatal at ang saklaw ng mga bata ay sinusunod sa grupo ng mga ina, kung saan sa panahon ng pagbubuntis ay nagkaroon ng isang lumalaban na kabayaran para sa diyabetis at ang average na antas ng glucose sa Ang dugo ay hindi lumampas sa 100 mg%. T tungkol sa., Upang mapanatili ang pamantayan ng fetus para sa kabayaran d. s. Ang mga ina sa panahon ng pagbubuntis ay dapat na mas mahigpit kaysa sa walang laman.
Paggamot ng mga buntis na kababaihan, mga pasyente D., at ang pangangalaga ng buhay ng sanggol ay batay sa mga sumusunod na pangunahing mga prinsipyo: Maximum na kompensasyon D., pag-iwas at paggamot ng mga komplikasyon ng pagbubuntis, makatuwiran na pagpili ng oras at pamamaraan ng paghihiwalay ng ugat, maingat na bansa ng mga bagong silang.
Para sa paggamot ng mga pasyente D. may. Ang mga buntis na kababaihan ay gumagamit ng kumbinasyon ng mga high-speed na paghahanda ng insulin at prolonged insulin. Ang kinakailangang dosis ng insulin ay kinakalkula higit sa lahat ayon sa patotoo at sa araw, dahil ang mga tagapagpahiwatig ng glycosuric sa mga buntis na kababaihan dahil sa pagbabago sa threshold ng patency ng bato para sa glucose ay hindi laging nagpapakita ng tunay na glycemia. Ang paggamit ng mga paghahanda ng sulfanylmorate sa panahon ng pagbubuntis ay kontraindikado. Diyeta na may D. s. Dapat magkaroon ng isang matatag na nilalaman ng karbohidrat. Tinatayang araw-araw na layout: carbohydrates - 200-250 g, protina - 1.5-2.0 g, taba - hanggang sa 70 g bawat 1 kg ng timbang na may pinakamataas na saturation na may bitamina at lipotropic na sangkap. Sapat na insulin therapy, batay sa posible sa pamamagitan ng isang mas madalas na pag-aaral ng glycemic at glycisuric indicator; Ang pag-iwas sa mga komplikasyon sa pagbubuntis ay nagpapahiwatig ng pangangailangan para sa patuloy na pagsubaybay ng may sakit ng obstetrician at endocrinologist sa buong pagbubuntis. Kinakailangan ang ospital sa maagang pagbubuntis at 2-3 na linggo. bago manganak; Ang ambulatory control sa 1st half ng pagbubuntis ay kinakailangan tuwing 2 linggo, at sa 2nd - lingguhan.
Ang tanong ng termino at paraan ng panganganak ay malulutas depende sa estado ng ina, ang sanggol at ang obstetric sitwasyon. Ang pagtaas ng dalas ng mga komplikasyon at ang pagbabanta ng antenatal na kamatayan ng sanggol, na nagdaragdag sa pagtatapos ng pagbubuntis, sapilitang maraming mga obstetrician upang isakatuparan ang tiwala ng mga pasyente na may D. sa. sa 36 na linggo Sa ilalim ng kontrol ng mga pagsubok na tumutukoy sa functional na estado at kapanahunan ng sanggol, sa maraming klinika ay nagsisikap na dalhin ang nangungunang panahon sa isang napapanahong paraan kaysa sa pagbabawas ng saklaw at dami ng namamatay ng mga bata. Ang kagustuhan ay ibinibigay sa paghahatid sa pamamagitan ng natural na generic na landas, ngunit sa pagkakaroon ng mga komplikasyon ng obstetric, ang patotoo ay lumalawak sa seksyon ng Cesarean Cross.
Ang mga indikasyon para sa maagang paghahatid sa pamamagitan ng pagpapasigla ng mga generic na gawain o caesarean section ay ang pag-unlad o weightlifting ng diabetic retinopathy at diabetic glomerosclerosis, malubhang toxicosis ng ikalawang kalahati ng pagbubuntis, mga palatandaan ng paglabag sa buhay na pangsanggol. Ang isang indikasyon para sa maagang paghahatid) ay ang paglitaw ng decompensation D. sa., Non-matitiwis, mabilis na pag-unlad ng diabetes retinopathy, glomerosclerosis.
Ang paggamot ng mga bagong silang ay isinasagawa sa mga prinsipyo ng mga sanggol na wala sa panahon. Depende sa mga tagapagpahiwatig ng hemodynamic at ang likas na katangian ng metabolic disorder, ang mga epektibong hakbang sa resuscitation ay ginagamit, ang pagpapakilala ng glucose sa kritikal na oras, permanenteng oxygenation na kumbinasyon ng pagpapakilala ng mga enzymes na nagpapabuti sa respirasyon ng tissue. Ayon sa patotoo, ang dehydration therapy ay isinasagawa (tingnan), pagwawasto ng mga disorder ng electrolyte exchange, anticonvulsant at sedative treatment, atbp.
Nadagdagang mga kinakailangan para sa pagsusuri at paggamot ng mga pasyente D. may. Ang mga kababaihan at ang kanilang mga anak ay maaaring ganap na ipatupad lamang sa isang malinaw na organisasyon ng espesyal na tulong.
Ang mga espesyal na departamento ng obstetric ay mga sentro na nakatuon sa lahat ng therapeutic, advisory, methodological at research work na naglalayong pagbuo ng mga epektibong hakbang upang protektahan ang kalusugan ng ina ng pasyente at ng kanyang anak.
Kapag nag-aaplay ng mga mag-asawa sa isang doktor na may tanong tungkol sa posibilidad ng pagbubuntis, dapat silang pigilan ang isang mataas na antas ng panganib para sa bata (patay na pagsilang, malformations) at ang mga panganib ng namamana na paghahatid ng sakit. Kung ninanais, ang pasyente D. may. Maaari itong matakpan ang pagbubuntis, ngunit kung nais niyang mapanatili ang pagbubuntis at walang contraindications dito, ang lahat ay dapat ipagkaloob. Mga gawain para sa pangangalaga ng buhay at kalusugan ng bata.
Diyabetis ng asukal sa mga bata
Ang asukal sa diyabetis sa mga bata ay matatagpuan sa lahat ng mga panahon ng pagkabata, kabilang ang sa edad ng puso at sa panahon ng bagong panganak, gayunpaman, sa pinakadakilang dalas, ang diyabetis ay sinusunod sa pre-sumusunod na edad. Kabilang sa lahat ng sakit sa mga bata D. s. Ito ay, ayon kay M. M. Bubnov, M. I. Martynov (1963), mula 3.8 hanggang 8%.
Etiology at Pathogenesis.
Sa karamihan ng mga kaso, D. s. Ito ay isang genetically determined disease. Ang pagtatasa ng genetic depekto ay kumplikado sa pamamagitan ng pagbabagu-bago ng wedge, manifestations ng sakit. Ang mutant gay ay malawak na ipinamamahagi, mayroong approx. 4-5% homozygotes na may isang gene penetrant para sa mga kababaihan approx. 90% at para sa mga lalaki- 70%. Gene D. s. (d) Mayroong 20-25% ng mga tao sa populasyon, ang kabuuang dalas ng predisposed sa D. S.- OK. limang%. Ok. 20% ng mga tao ay heterozygotes (dd) sa diabetic gene, 5% - homozygotes (dd), 75% - malusog (dd). Kabilang sa mga homozygotes ng 0.9% ay may sakit ng tahasang D. sa., 0.8% - Nakatagong D. S., Sa 3.3% "ang kahandaan ng diabetic" (predisposition) ay hindi naaangkop sa modernong diagnosis. Sa mga bata, mas madalas D. s. Ito ay matatagpuan sa mga pamilya na naghihirap mula sa labis na katabaan, glycogenosis, diyabetis ng bato, fibrosis. Minsan d. s. Maaaring bumuo ito bilang isang resulta ng pancreatitis, pinsala, hemorrhages, pati na rin ang mga depekto ng pag-unlad ng tissue - Gaymuta (tingnan).
Manheritance d. s. Bilang isang wedge, ang syndrome ay maaaring isang autosomal-recessive, polygenic; May isang pseudomination ng tampok. May d. s. Mayroong namamana na paghahatid ng kababaan sa DNA o pinsala sa kakayahan ng impormasyon sa mekanismo ng Coding DNA.
Ang pag-unlad ng sakit ay dahil sa impluwensiya ng ilang mga gene sa iba't ibang mga loci at hindi palaging "tiyak" na may kaugnayan sa diyabetis, ngunit ang kanilang mga epekto sa ilalim ng impluwensiya ng isang bilang ng mga kadahilanan ay maaaring summed up at pinananatili sa hitsura ng diabetic wedge, syndrome. Ang mga genetic defects na humahantong sa pag-unlad ng D. p., Ay maaaring naiiba. Ang mga ito ay mga karamdaman ng synthesis at paghihiwalay ng insulin (mutasyon ng estruktural gene; mutation ng gene-regulator na humahantong sa isang pinababang insulin synthesis; isang depekto ng gene na nagiging sanhi ng pagbubuo ng anomalous insulin; mga depekto na tumutukoy sa abnormal na istraktura ng beta cell membranes o kanilang mga depekto sa enerhiya), genetic defects na humahantong sa kawalan ng pakiramdam ng mga peripheral tissues sa insulin, neutralization ng insulin dahil sa mutation ng isang regulator gene, na nagiging sanhi ng isang mataas na nilalaman ng insulin antagonists, at iba pang namamana paghahatid ng gene defects ay nangyayari sa iba't ibang paraan .
Ang mga kadahilanan ay nagpapahiwatig sa simula ng D. s. Sa mga bata, nakakahawang sakit, pagkalasing, pagbabakuna, pisikal at mental na pinsala, labis na paggamit ng mga taba at carbohydrates na may pagkain.
Ang kakulangan o kamag-anak na kakulangan ng insulin (tingnan) ay gumaganap ng isang nangungunang papel sa pathogenesis D. sa. sa mga bata. May isang palagay na kapag D. may. Sa mga bata, ang mga salik na salik ng adenogipophysis ay may tiyak na kahalagahan, bukod sa kung saan ang unang lugar ay ibinibigay sa isang somatotropic hormone. Ito, tila, ay nagpapaliwanag ng pagpabilis ng paglago sa mga bata sa panahon ng panahon bago ang paglitaw ng sakit.
Klinikal na larawan
Makilala ang mga potensyal, nakatago at tahasang D. s. Ang sakit ay madalas na napansin nang masakit, kadalasang bigla (mula sa isang diabetic coma), at kung minsan ay hindi aktibo (na may tiyan sindrom o hypoglycemia). Ang anorexia sa mga bata ay mas madalas kaysa sa polyphagia. Night incontinence ng ihi (tingnan) ay isa sa mga pinaka-madalas na sintomas ng simula ng sakit.
Ang sakit ay nailalarawan sa pamamagitan ng isang kakaibang progresibong kurso, na kung saan ay dahil sa isang unti-unting pagbawas sa mga produkto ng insulin sa pamamagitan ng pancreas at ang impluwensiya ng contrining mga kadahilanan sa panahon ng pang-matagalang kurso ng sakit. Ang espesyal na lability ng metabolic processes ay nailalarawan sa mga makabuluhang pagbabago sa antas ng glycemia (mula sa hypoglycemia hanggang labis na mataas na hyperglycemia) na may mabilis na pagbuo ng decompensation mula sa mga menor de edad na kagalit na mga kadahilanan. Ang sanhi ng naturang lability ay labis na sensitivity sa endogenous insulin, nabawasan ang glycogen sa atay at kalamnan (kahilada ng nervy control mekanismo ng carbohydrate metabolism at mataas na antas ng enerhiya ng mga proseso sa pagbuo ng katawan ng mga bata). Ang mga karagdagang kadahilanan na nag-aambag sa lability ng asukal sa dugo sa mga bata ay insulin therapy, kalamnan trabaho, iba't ibang mga sitwasyon ng stress, kasamang sakit, hon, impeksiyon, atbp.
Itinatag ang antas ng decompensation ng metabolic disorder at determinasyon ng pamantayan ng kabayaran para sa D. may. Ang mga bata ay pangunahing kinakailangan upang matugunan ang mga isyu ng therapeutic taktika. Nagsasalita tungkol sa decompensation o kabayaran D. may. Sa mga bata, kinakailangan upang tandaan ang kumbinasyon ng wedge, manifestations ng sakit at metabolic disorder.
Ang kompensasyon ng mga proseso ay isang kumpletong wedge, ang kagalingan ng isang may sakit na bata sa kawalan ng glycosuria o ang pagkakaroon ng mga bakas ng asukal sa ihi, ang normal na antas ng ketone bodies at asukal sa dugo at ang kawalan ng acetone-ury. Laban sa background ng isang ordinaryong motor at pandiyeta rehimen, isang napiling dosis ng insulin sa compensation phase ay hindi dapat hypoglycemic estado at matalim pagbabagu-bago sa glycemia sa panahon ng araw. Ang anumang mga deviations mula sa ipinahiwatig na pamantayan ay dapat isaalang-alang bilang decompensation.
Alinsunod dito, ang kalubhaan ng pathophysiol. Ang shift ay nakikilala ang tatlong antas ng decompensation.
Degree Decompensation (D1) ay nailalarawan sa pamamagitan ng absoluteness ng glycemia (periodic pagtaas sa asukal sa dugo sa isang walang laman na tiyan sa 200 mg%) at glycosuria (higit sa 30 g bawat araw), ang hitsura sa mga bahagi ng umaga ng ihi bakas ng acetone , isang katamtamang pagtaas sa gabi diurea, maliit na uhaw. Sa yugtong ito ng decompensation, nagsisimula ang pag-activate ng sympathetic system; Ang pagpapataas ng paglabas ng mga sangkap ng corticoid, na maaaring isaalang-alang bilang isang pagpapakita ng pangkalahatang pagbagay syndrome. Ang aktibidad ng insulin ng dugo na may paunang diyabetis na may unti-unti na pag-unlad ng decompensation ay bahagyang nabawasan o nananatiling normal. Ako degree d. s. Madaling alisin ang pagwawasto ng diyeta o dosis ng insulin.
Decompensation II degree (D2): lumalaban hyperglycemia, makabuluhang glycosuria, acetoneuria, acetonemia, polyuria, polydipsy, polyphagia, incremental excocose syndrome. Bayad na metabolic acidosis. Kasama ang pagbawas sa aktibidad ng insulin ng dugo, ang impluwensya ng mga conjunral endocrine glands ay nagdaragdag, na ang mga hormone ay nagpapalalim ng metabolic disorder at nag-aambag sa pagbuo ng insulin inhibitors at enzymes, pagtaas, kaya., Kakulangan sa insulin. Ang mga compensatory adaptive mechanism ay nagsisimulang lumaki sa pathological.
Degree III Decompensation (D3) ay nailalarawan sa pamamagitan ng isang pagtaas sa hyperglycemia, glycosuria, acetonemia, isang pagbaba sa karaniwang bikarbonate (blood pH shifts sa 7.3 ay maaaring sundin; Ang binibigkas na acetonaria, ang amoy ng acetone mula sa bibig, polyuria, uhaw, ay nagpahayag ng mga sintomas ng pag-aalis ng tubig, hepatomegaly. Laban sa background ng metabolic acidosis at pangalawang respiratory alkalosis, mayroong isang makabuluhang pagtaas sa bentilasyon ng baga dahil sa kargamento at pagbibitiw.
Ang aktibidad ng insulin ng dugo ay bumaba sa mga bakas, excretion na may ihi ng 17-oxycorticosteroids ay nagdaragdag, may mga makabuluhang pagbabago sa spectrum ng catecholamins excreted na may ihi. Ang isang binibigkas na hyperdosteroneururia ay sinusunod, ang nilalaman ng 11-hydroxycorticosteroids ay lumalaki sa dugo. Rhythms ng excretion na may ihi electrolyte, glucocorticoids, prominocorticoids, aldosterone, catecholamines ay perverted.
Ang decompensation ng III degree ay madaling pumunta sa diabetic kung kanino at samakatuwid ay nangangailangan ng emerhensiyang pangangalaga.
Coma i degree (QC1): kamalayan ng mga oras darkened, hypotiment, maingay paghinga, tachycardia, matalim amoy ng acetone mula sa bibig, ipinahayag excicosis, hyperglycemia, acetaremia, matalim decompensated metabolic acidosis at pangalawang respiratory alkalosis. Ang Polyuria ay pinalitan ng Oliginia, samakatuwid ang kamag-anak pagbawas sa glycosuria ay sinusunod na may isang pagtaas sa porsyento ng glucose sa ihi. Paulit-ulit na pagsusuka. Acetonuria Lumalim sila at naging mga mekanismo ng paradoxical para sa regulasyon ng mga pangunahing pag-andar ng homeostatic, pagtaas ng translunerinery.
Sa isang pagkawala ng malay-tao (QC2), ang mga sintomas sa itaas at metabolic disorder ay nagiging mas malinaw: ang mabilis na decompensated acidosis, cellular excaciosis, potassium deficiency, pangalawang respiratory alkalosis at circulatory hemodynamic disorder, at wlexia at kumpletong pagkawala ng kamalayan. Ang tanging kagyat na therapy ay maaaring i-save ang bata.
Ang ilang mga biochemical, tagapagpahiwatig ng dinamika ng decompensation at pagkawala ng malay ay iniharap sa Table 2.
Table 2. Ang ilang mga biochemical indicator para sa decompensation ng diabetes at diabetic coma sa mga bata
|
Biochemical Indicators. |
Decompensation |
|||||
|
Degrees ako |
II degree. |
III degree. |
Degrees ako |
II degree. |
||
|
Glycemia (mg%) |
||||||
|
Glucosuria (G / 24 na oras) |
||||||
|
Acetionalia (mg%) |
||||||
|
Libreng taba koin (mk eq / l) |
394, 9 ± 32, 0. |
|||||
|
Pangkalahatang lipids (mg%) |
677, 7 ± 86, 2. |
|||||
|
Standard Bicarbonate (MEKV / L) |
||||||
|
pCO 2 (MM HG. Art.) |
||||||
|
Alkaline Reserve (Tungkol sa% CO 2) |
||||||
|
Dugo saturation oxygen (%) |
||||||
|
Sodium serum (mg%) |
||||||
|
Sosa erythrocytes (mg%) |
||||||
|
Potassium serum (mg%) |
||||||
|
Potassium erythrocytes (mg%) |
||||||
Hypoglycemic; Ang mga estado ay dapat isaalang-alang bilang decompensation D. may. Ang hypoglycemia ay mas karaniwan sa paunang, labile na panahon ng diyabetis, sa pagpili ng diyeta at insulin therapy, habang nadaragdagan ang dosis ng insulin, pagkatapos ng gutom o pisikal. Boltahe. Kung ang mga unang halaga ng asukal sa dugo sa bata ay napakataas at mahuhusay na mahulog, ang malubhang sintomas ng hypoglycemic ay maaaring lumitaw kahit na sa normal na antas ng asukal sa dugo. Mahaba, madalas na paulit-ulit na mga estado ng hypoglycemic sa mga bata ay maaaring maging sanhi ng mga sakit sa tserebral.
D. s. Ang mga bata ay nagpapatuloy, ang mga light shape at remissions ay bihirang sinusunod. Sa ilalim ng pag-unlad na paggamot, ang mga proseso ng paglago at pag-unlad ng bata ay bumagal, may pagtaas sa atay dahil sa akumulasyon ng taba at glycogen sa atay. Sa ganitong mga kaso, ang pagkahilig sa ketosis ay lalong mas malaki, at ang paggamot ng naturang mga pasyente ay mahirap. Sa mga bata, ang mga pasyente D. S., ang mga ngipin ng ngipin ay mas madalas na nakakatugon, at ang periodontalosis ay mas madalas kaysa sa karaniwan sa mga bata "
Lipoid necrobiasis ng balat sa pagkabata ay sinusunod na lubhang bihira. Ang mga pagbabago sa likod ng mga retinal vessel sa mga bata ay maaaring baligtarin sa mga bata. Ang lead sa pag-unlad at pag-unlad ng mga pagbabago sa vascular ay nilalaro ng kalubhaan ng daloy ng D., ang lalim ng mga disorder ng palitan. Ang impluwensiya ng tagal ng sakit sa pagpapaunlad ng mga vascular lesyon ay ipinahayag nang walang itinatangi at marahil ay dahil sa ang katunayan na, habang ang sakit ay nagdaragdag, ang sakit ay umuunlad sa kalubhaan nito.
Sa maagang mga termino, pagkatapos ng simula ng sakit, binabago ng mga bata ang functional na estado ng mga bato: isang pagtaas sa glomerular filtration at tubular reabsorption. Ang mga pagbabago sa functional sa mga bato ay lumilitaw nang maaga sa mga vessel ng mata.
Pangkalahatang atherosclerosis sa mga bata na may D. s. Ito ay napakabihirang. Ang hitsura ng arteriolosclerosis ay depende sa tagal ng pagkakaroon ng D. may. At samakatuwid ay maaaring mangyari sa pagkabata.
Kadalasan, ang diabetic polyneuropathy ay sinusunod. Ang daloy ng polyneurite, ang mga karamdaman ng nervous system ay medyo matigas ang ulo, at tanging sa simula ng sekswal na kapanahunan madalas ang patuloy na pagpapatawad ay nangyayari.
Diagnosis
Pag-diagnose D. s. Sa pagkabata ay hindi naiiba mula sa mga nasa matatanda. Kung ang bata ay pumupunta sa klinika sa isang estado ng pagkawala ng malay, pagkatapos ay sa pagsasaayos ng diagnosis ito ay kinakailangan upang makilala ang diabetic na kung saan sa encephalitis, pagdurugo sa utak, hypoglycemia, mabigat na excicosis, na may kakulangan ng sirkulasyon ng dugo, uremic room. Ang mapagpasyahan ay ang pananaliksik ng ihi at dugo sa nilalaman ng asukal.
Paggamot
Ang pangunahing layunin ng paggamot ay upang makamit ang prolonged compensation gamit ang diyeta, insulin at kalesa. mode. Upang matiyak ang tamang Fiz. Ang pag-unlad ng mga pasyente ay nagrereseta ng isang ganap na diyeta, ayon sa pagkakabanggit, edad. Ang tanging asukal at mga produkto na inihanda sa Sahara ay limitado (ang pangangailangan para sa kanila ay sakop ng asukal na nakapaloob sa gatas at prutas). Ang kabuuang pang-araw-araw na caloric na nilalaman ng pagkain ay ipinamamahagi tulad ng sumusunod: 60% KCAL ay carbohydrates, 16% na protina, 24% - taba. Ang almusal ay 30% araw-araw na diyeta, tanghalian - 40%, hapon - 10%, hapunan - 20%. Sa binibigkas na acetionuria, limitahan ang halaga ng taba at dagdagan ang halaga ng carbohydrates, lipotropic sangkap at mga produkto na naglalaman ng mga ito (non-malaking cottage cheese, oat at porridge ng bigas, atbp.), Alkaline mineral waters, atbp.), Alkaline mineral waters, atbp.), Alkaline mineral waters, atbp.
Ang insulin therapy ay inireseta kung ang pang-araw-araw na excretion ng anak na babae na may ihi ay lumampas sa 5% ng halaga ng asukal ng pagkain (ang nilalaman sa pagkain ng lahat ng carbohydrates at 50% na protina). Ang isang indikasyon para sa insulin therapy ay din ang antas ng asukal sa dugo, na lumalampas sa 200 mg%, hindi naitama ng isang diyeta, ang pagkakaroon ng ketosis, dystrophy at mga kaugnay na sakit.
Ang mga bata na may nakatagong diyabetis alinman sa isang dahan-dahan na pagbuo ng sakit na may mababang kalubhaan ng wedge, sintomas, pati na rin ang mga bata sa isang estado ng pagpapatawad pagkatapos ng unang kurso ng paggamot sa insulin sa ilalim ng masusing wedge, at ang kontrol ng laboratoryo ay maaaring inirerekomenda ng pagtanggap ng reception saccharicing drugs at biguenides.
Ang mga pangunahing patakaran para sa pagtatalaga ng mga bata sa insulin therapy ay tumutugma sa mga nasa matatanda (kontrol sa glycemia at glycosuria). Sa mga bata na may kaunting kurso ng diyabetis, ang mahusay na kompensasyon para sa mga proseso ng metabolic ay maaaring makamit ng isang solong pag-iniksyon ng mala-kristal na insulin. Sa mga bata na may pangmatagalang kurso ng sakit, isang kumbinasyon ay nakuha sa: maginoo insulin at prolonged insulin. Na may malubhang kurso ng diyabetis (lalo na sa panahon ng Pubertal), bilang karagdagan sa pinaghalong mga nabanggit na gamot, para sa oras ng ugnayan ng may kapansanan na metabolismo ay inireseta (sa gabi o sa alas-6 ng umaga) isang maliit na dosis ng ordinaryong insulin.
Ang paggamot ng diabetic coma at ang Ketoacidotic State ay naglalayong alisin ang acidosis, toxicosis at ang excocosis, na dulot ng kakulangan ng insulin at shift ng metabolic process. Ang mga therapeutic na kaganapan sa isang pagkawala ng malay ay dapat na mabilis. Sa estado ng ketoacidosis at pagkawala ng malay sa bata ay dapat agad magsimula ng insulin therapy). Ang unang dosis ng insulin sa mga bata na hindi pa natanggap na insulin ay 0.45-0.5 mga yunit bawat 1 kg ng timbang, na may QC1 - 0.6 yunit bawat 1 kg ng timbang, na may KK2 - 0.7-0.8 mga yunit ng bawat 1 kg timbang. Sa isang dosis ng coma g / s na pinangangasiwaan ang intravenously, ang natitirang bahagi ng iniresetang dosis ay intravenously drip sa loob ng 2-3 oras. Ang mga bata, na dati ay nakatanggap ng insulin, anuman ang mga species nito, ay nasa isang estado ng pagkawala ng koma na nagpapakilala ng simpleng insulin, isinasaalang-alang ang dati na ipinakilala dosis ng insulin at ang oras na lumipas mula sa iniksyon.
Upang labanan ang pag-aalis ng tubig, ketoacidosis at circulatory disorder, ipinag-uutos na fluid administration (intravenously at enteral). Intravenously ipinakilala sodium chloride isotonic RR bawat 1 kg ng timbang sa pagdaragdag ng 100-200 mg ng Caocarboxylase, 2 ML ng 5% R-RA ascorbic sa-mo. Ang intravenous drip injection ng fluid ay nababagay sa komposisyon: Isotonic P-P Sodium Chloride, RR Ringer - Locke, 5% R-P glucose sa isang ratio ng 1: 1: 1 (para sa unang 6 na oras); Sa hinaharap, ang komposisyon ng likido ay binago sa direksyon ng pagtaas ng nilalaman ng glucose at p-mards na naglalaman ng potasa. Ang pang-araw-araw na pangangailangan ng isang intravenous likido na pinangangasiwaan ng 1 kg ng timbang ay dapat na 45-50 ML na may antas ng decompensation, na may K hanggang J - 50-60 ML, na may KG - 60-70 ML. Ang tagal ng intravenous iniksyon ng likido ay dapat na may III degree ng decompensation sa 35 oras., Sa QC1 - hanggang sa 37 oras, na may QK2 - 38-40 oras.
Sa unang 3-6 na oras. Kailangan ng mga pasyente na ipakilala ang 4% RR bikarbonate sodium. Ang halaga ng bikarbonate ay kinakalkula ng Mellellard - Siggard Formula - Andersen: 0.3 X Base kakulangan (sa MEKV / L) X Katawan timbang (sa kg). Sa napakahirap na mga kaso, kinakailangan upang kontrolin ang mga resulta ng paggamot ng ilang beses sa isang araw sa pamamagitan ng pagtukoy sa pH, ang deficit ng batayan, karaniwang bikarbonate. Upang madagdagan ang nilalaman ng bikarbonate sa plasma, sumusunod ito kapag decompensing III degree sa unang 3-6 na oras. Ipakilala ang 140-130 ML, na may KK1 - 180-200 ML, na may QC2 - 210-250 ML ng 4% ng sodium bikarbonate.
Ang rate ng iniksyon ng mga likido ay ang mga sumusunod: Sa unang 6 na oras. - 50% araw-araw na dami, para sa susunod na 6 na oras. - 25%, sa natitirang oras - 25%.
Ang ikalawang iniksyon ng insulin sa halaga ng paunang dosis ng X / 2-2 / s ay ginawa pagkatapos ng 2-3 oras, sa hinaharap, ang insulin ay ibinibigay pagkatapos ng 3-4 na oras. Panimula insulin pagkatapos ng 6 na oras. Mula sa simula ng paggamot, dapat itong ipagkaloob sa isang sapat na halaga ng glucose (2 g ng glucose bawat yunit ng insulin) para sa hypoglycemia prophylaxis. Ang pangangailangan para sa glucose bawat araw sa D3 - 170-200 g, na may QC1 - 165-175 g, na may QK2 - 155 - 165
Upang maiwasan ang hypokalemia sa proseso ng pag-alis ng isang pasyente mula sa estado ng pagkawala ng malay at III degrees ng decompensation, drip pangangasiwa ng likido at insulin ito ay kinakailangan upang simulan ang paggamot sa potassium paghahanda hindi lalampas sa 2 oras mula sa simula ng therapy, at 80% ng kinakailangang potasa ay dapat ipakilala sa unang 12-15 na oras. Paggamot. Ang pang-araw-araw na pangangailangan para sa mga paghahanda ng potasa ay nagdaragdag habang ang kalubhaan ng kondisyon ng mga pasyente ay nagdaragdag. Sa III degree ng decompensation, ito ay 3.0-3.2 g, sa KK1, - 3.5-3.8 g, sa KK2 - 3.8-4.5 g.
Upang alisin ang hypokalemia (tingnan), 1% R-P ng potassium chloride at enteral 5-10% RR acetate o potassium chloride ay ipinakilala sa intravenously. Ang pagpapakilala ng potassium pospeyt, dahil ang pagkawala ng phosphate cell ay mas malakas kaysa sa pagkawala ng chloride, maaari ring irekomenda.
Dahil sa mga makabuluhang sakit sa sirkulasyon sa isang pagkawala ng malay, ang pagpapakilala ng 0.05% ng R-RA Stanfantine (sa kawalan ng Anouria) sa dosis ng edad sa 10% ng glucose (ang pagpapakilala ng mabagal) ay inirerekomenda.
Sa isang kailangang-kailangan pagsusuka sa intravenous iniksyon ng mga likido, ito ay kinakailangan upang hugasan ang tiyan at ang paglilinis enema.
Para sa pag-iwas sa pangalawang impeksiyon (pneumonia, phleafit, atbp.), Antibiotics ay inireseta mula sa estado ng coma (parenteral).
Sa unang araw, ang pagkain ay hindi nagbibigay sa bata. Matapos ang pagtigil ng pagsusuka at sa pagpapabuti ng kondisyon, matamis na tsaa, halik, compote, alkalina mineral na tubig, orange, lemon, carrot juice ay inirerekomenda. Sa ikalawang araw, ang pagkain ay lumalawak dahil sa pagpapakilala ng sinigang manna, karne ng karne na may breadcrumbs, patatas na mashed patatas, kakila-kilabot na karne, mababang taba ng curd, sa mga sumusunod na taba ng mga araw.
Ang kumplikadong therapy ng Ketoacidosis at pagkawala ng malay ay kinabibilangan ng appointment ng glutamine K-you (1.5-3.0 g bawat araw) upang magbigkis sa ketone bodies at bawasan ang acidosis, lipotropic agent at polyvitamins.
Ang isa sa mga komplikasyon para sa hindi tamang therapy ng ketoacidosis at pagkawala ng malay ay ang huli na hypokalemic syndrome, na sinusunod pagkatapos ng 3-4-6 na oras. Pagkatapos ng simula ng insulin therapy. Ito ay nailalarawan sa pamamagitan ng isang kulay-abo na pallor, makabuluhang kalamnan hypotension, respiratory disorder, isang pagbabago sa ECG (Hypokalemic Uri), sakit sa puso disorder (cyanosis, tachycardia, mababang presyon ng dugo, hindi mahahalata pulse), bituka parison at ihi bubble (pag-iwas at paggamot ng syndrome - tingnan sa itaas).
Mga bata, mga pasyente D. S., nangangailangan ng pare-pareho ang pag-obserba ng dispensaryo. Ang pagsusuri sa medisina ng pagbabahagi ay isinasagawa nang hindi bababa sa isang beses sa 1 - 2 buwan. Sa pag-aaral ng kontrol ng asukal sa dugo at mga katawan ng ketone. Ang mga pag-aaral ng ihi sa mga katawan ng asukal at ketone ay dapat isagawa araw-araw, ang pangkalahatang pagsusuri ng ihi ay hindi bababa sa 1 oras bawat buwan. Manood ng karaniwan, pisikal na pag-unlad, araw, diyeta, insulin therapy. Konsultasyon ng Okulist Doctor - isang beses sa 3-6 na buwan, konsultasyon ng otolaryngologist at iba pang mga espesyalista - ayon sa patotoo. Lahat ng mga bata na may D. s. Suriin sa tuberculosis.
Mga bata na may D. s. dapat gamitin ng isang karagdagang weekend bawat linggo o abbreviated araw ng pagsasanay; Sila ay exempted mula sa piz. Magtrabaho sa paaralan at, ayon sa patotoo, mula sa mga pagsusulit sa paaralan.
May sakit. Sumasailalim sa sapilitan na ospital upang humirang ng tamang paggamot. Sa isang kasiya-siyang pangkalahatang kondisyon, ang ospital ng mga bata ay isinasagawa nang 1-2 beses sa isang taon para sa muling pagsusuri at pagwawasto ng dosis ng insulin. Ang lahat ng mga bata na may diabetic at hypoglycemic coma, na ipinahayag ang mga sintomas ng decompensation ay napapailalim sa sapilitang ospital.
Forecast Depende sa pagiging maagap ng diagnosis. Kapag ang pag-obserba ng dispensaryo, maingat na paggamot, pagsunod sa mode ng pag-aaral at libangan, ang pisikal at mental na pag-unlad ng bata ay normal. Sa matinding form na may decompensation at koma, pati na rin sa mga komplikasyon ng bato at mga nakakahawang sakit, ang forecast ay mas kanais-nais.
Prevention. D. s. Nakikipag-ugnayan sa dispensaryong pagmamasid ng mga bata mula sa mga pamilya kung saan may mga pasyente na may D. may. Nagsasagawa sila ng isang pag-aaral ng ihi at dugo sa asukal, sa ilang mga kaso - isang pagsubok para sa glucose tolerance. Kapag tinutukoy ang mga bata na may predisposition sa D. s. Ito ay kinakailangan upang bigyang-pansin ang mode ng kapangyarihan, maiwasan ang flipping, lalo na carbohydrates (kendi, mga produkto ng harina, atbp.).
Bibliograpiya: V. G. Baranov sa tanong ng patotoo para sa paggamot ng diabetes insulin at ang paraan ng paggamit nito, doktor, pahayagan, No. 19, sining. 937, 1926, Bibliogr.; Baranov V. G., Becker S. M. at Kornieva S. V. Sugar Diabetes at Pagbubuntis, Problema, Endocrinol., Vol. 21, n 2, p. 3, 1 975; Becker S. M. Pathology ng Pagbubuntis, L., 1975; Bubnova M. M. at Martynova M. I. Sugar Diyabetis sa mga bata, M., 1963; Vikhert A. M. at Sokolova R. I. Diabetic Glomeroloscleroz, Arch. Patol., Vol. 34, Hindi. 2, p. 3, 1972, Bibliogr.; Geller L. I. Patolohiya ng mga panloob na organo na may diyabetis, M., 1975, Bibliogr.; Doban T. Mga tanong ng panloob na patolohiya sa may sakit sa isip, mga balahibo. mula sa Polish., M., 1973, Bibliogr.; Bladjan a.k. Mental at neurophysiological disorder sa endocrine diseases, M., 1973, Bibliogr.; Efimov A.S. Diabetic Angiopathy, Kiev, 1973, Bibliogr.; Martynov 10. S. at suchkova I. A. Mga Tampok ng daloy ng mga paglabag sa sirkulasyon ng tserebral sa diyabetis, journal, neuropath, at mental., Vol. 68, c. 7, p. 972, 1968, Bibliogr.; Mehdiyeva 3. x. Mga pagbabago sa nervous system na may diabetes mellitus, Baku, 1973, Bibliogr.; Multi-volume manual para sa mga panloob na sakit, ed. E. M. ta-reeva, t. 7, L.G 1966; V. M. V. M. Ang pagkatalo ng nervous system sa panahon ng diyabetis, M., 1973, Bibliogr.; Gabay sa clinical endocrinology, ed. V. G. BARANOVA, p. 44, L., 1977; Diyabetis ng asukal, ed. V. R. KLYACHKO, M., 1974, BIBLIOGR.; Diyabetis ng asukal, ulat ng komite ng eksperto, ser. Tehn. Dokl. № 310, Geneva, na, 1966; Diyabetis ng asukal sa mga bata, ed. Yu. A. Knyazeva, M., 1976; Serov v.v. at iba pa. Diabetic microangiopathy ayon sa klinika at biopsy (bato at katad), arko. Patol., Vol. 34, №2, p. 15, 1972; Somomonevro-lohikal syndromes, ed. Yu. S. Martynova, M., 1976; Well E. T. Diabetes Mellitus, Springfield, 1960, Bibliogr.; Bleuler M. Endokrinologische Psychiatrie, In Kn.: Psychiatrie der Gentwart, HRSG. v. H. W. Gruhle, BD 1/1 B, S. 161, B. U. a., 1964, Bibliogr.; Conn J. W. a. Fajans S. S. Ang Prediabetic State, Amer. J. Med., V. 31, p. 839, 1961; Diabetes mellitus, hrsg. v. H. Bibergeil U. W. Bruns, Jena, 1974; Ditscherlein G. Nierenverbanderen Bei Diabetikern, Jena, 1969, Bibliogr.; Maagang diyabetis, ed. Ni A. A. Camerini-da-valos a. H. S. Cole, N. Y.-l., 1970; Handbook ng Physiology, Ed. Ni R. O. Greep a. E. B. ASTWOOD, SICT. 7, V. 1, Washington, 1972; H e s i g n. diabetes und schwan-gerschaft, stuttgart, 1975; Pomett a la microangiopathie diabetique, Copenhagen, 1971; Spiro R. G. Biochemistry of the Renal glomerular basement membrane at mga pagbabago sa diyabetis mellitus, New Engl. J. Med., V. 288, p. 1337, 1973, Bibliogr.; Warren S., Le Compte P. M. a. Legg M. A. Ang patolohiya ng diabetes mellitus, Philadelphia, 1966.
V. G. BARANOV; K. A. Velikanov (YP), V. G. Reselle (Gin.), T. B. Zhuravleva (Pat. An.), V. P. Illarionov (malibog na tao. Piz.), Yu. A. Knyazev, L. F. Marchenko (ped.), Yu. S . Martynov (NEBR.), TA Nevzorova (Psychiatics).
Mga Keyword
Diabetes / Simple herpes virus. / Diabetes mellitus / herpes simplex virus type I.anotasyon pang-agham na artikulo sa klinikal na gamot, ang may-akda ng pang-agham na gawain - Zubritsky M. G., Dissowance M. K.
Ang Layunin ng Pag-aaral: Pagkakakilanlan ng mga palatandaan ng morphological ng pamamaga sa pancreas na may iba't ibang uri asukal sa diyabetis (SD). Sa 50 patay, sa huling clinical diagnosis, na exhibited diyabetis bilang isang pangunahing o kasamang sakit, nag-aral sakit ng sakit, pagpipinta ng pancreatic piraso mula ulo, katawan, hematoxylin-eosin, van Gizon, Congo-bibig, chic at ginagamit din Ang pamamaraan ng immunofluorescence na may monoclonal antibodies to. ang virus ay isang simpleng herpes (HSV) Uri I. Ang hyperglycemic syndrome sa pancreatitis, pancreaticosis ay madalas na itinuturing na "para sa unang pagkakataon na nakilala ang" diabetes mellitus. Ang isang tiyak na papel sa pagpapakita ng hyperglycemic syndrome, pati na rin sa paglitaw ng SD I at II naglalaro ng HPV. Sa mga pasyente na may diagnosis ng diagnosis i, uri II, kadalasan ang kalubhaan ng nagpapaalab na proseso ay masyadong malaki, lalo na sa unang nakilala hyperglycemic syndrome, mayroong data sa isang tiyak na papel ng WSI sa paglitaw ng SD, na nagpapahiwatig ng Kailangan para sa isang mas matulungin na pag-uugali ng isang kaugalian diagnosis sa hyperglycemic syndrome.
Katulad na mga paksa pang-agham na trabaho sa klinikal na gamot, ang may-akda ng pang-agham na gawain - Zubritsky M. G., Dissowance M. K.
-
Morphological pagbabago sa pancreas sa talamak herpetic meningoencephalitis
2006 / Zubritsky M. G. -
Ang epekto ng mga negatibong exogenous na mga kadahilanan sa morphofunctional estado ng pancreas ng mga buntis na daga
2014 / Nikolaev O. V., Kovaltsova M. V., Tatarko S. V. -
Talamak herpes meningoencephalitis, kumplikado sa pamamagitan ng generalisasyon ng proseso sa pagkatalo ng mga panloob na organo
2006 / Zubritsky M. G. -
Sa isyu ng standardisasyon ng pathogistological diagnosis ng diyabetis
2010 / Snigur Grigory Leonidovich, Smirnov A. V. -
PancreaTogenic Diabetes / Diabetes Mellitus ng Uri 3c: Modern Condition
2018 / Ryutykina L.A., Ryutkin D.S. -
Pancreatic STEATOSIS - "White Spot" Pancreatology
2014 / Pimanov S.i. -
Klinikal at morphological katangian ng metabolic disorder sa panahon ng diyabetis
2007 / N. M. Turchenko, O. A. Golubev. -
Diyabetis ng asukal, na nagreresulta mula sa Biliary Recurrent Pancreatitis
2011 / Harlaskina Elena Alexandrovna, Kononenko Irina Vladimirovna, Smirnova Olga Mikhailovna, Majorov Alexander Yuryevich -
Klinikal at morphological manifestations ng pangkalahatan herpetic impeksiyon na may pinsala sa mga panloob na organo
2007 / Zubritsky M. G., Lazarevich N. A., Silaeva N. F., Basinsky V. A. -
Circulation ng cytomegalovirus antibodies sa mga bata na may uri ng diyabetis
2014 / Sagoyan Garik Barisovich.
Morphological signs ng pamamaga proseso ng pancreas sa uri I at II dibetis mellitus
Layunin: Upang ihayag ang mga palatandaan ng morphological ng pamamaga sa pancreas na may iba't ibang uri ng diabetes mellitus (DM). Mayroong In The Final Pagsusuri ng 50 kaso ng Kamatayan Ay Dm Bilang Ang Main o Secondary Disease. Ang mga kaso ng mga disass ay pinag-aralan, ang mga piraso ng ulo, katawan, kuwento ng pancreas ay marumi sa pamamagitan ng hematoxylin at eosin, van-gison, congo-red, immunofluorescence na may monoclonal antibodies sa 1 st type of herpes simplex virus (HSV-i). Ang syndrome ng hyperglycemia sa panahon ng pancreatitis, pancreonecrosis, ay karaniwang nakilala bilang unang inihayag na DM. HSV-Ako ay naglalaro ng ilang papel sa pagbuo ng hyperglycemic syndrome at DM. Ang mga pasyente na may diagnosis na DM I at II ay kadalasang may mga palatandaan ng nagpapaalab na proseso, lalo na sa unang ipinahayag na DM. Mayroong ilang data na nagpapatunay sa papel ng HSV-i sa pagbuo ng DM. Mahalaga ito sa paggawa ng tumpak na kaugalian diagnosis sa hyperglycemic syndrome.
Teksto ng pang-agham na gawain sa paksa "morphological signs ng nagpapaalab na proseso sa pancreas na may diabetes mellitus i at ii uri"
UDC 616.379-008.64: 616.523-022.6.
Morphological signs ng nagpapaalab na proseso sa pancreas sa asukal
Diabetes I at II Type.
M.g.zubitsky, M.K. Account, D.N., Propesor Grodno Regional Pathological Bureau, Belarusian State Medical University
Ang layunin ng pag-aaral: ang pagtuklas ng mga palatandaan ng morphological ng pamamaga sa pancreas na may iba't ibang uri ng diyabetis (SD).
Sa 50 patay, sa huling clinical diagnosis, na exhibited diyabetis bilang isang pangunahing o kasamang sakit, nag-aral sakit ng sakit, pagpipinta ng pancreatic piraso mula ulo, katawan, hematoxylin-eosin, van Gizon, Congo-bibig, chic ginagamit din ang Paraan ng immunofluorescence sa monoclonal antibodies sa isang simpleng herpes virus (HSV) uri I uri.
Ang hyperglycemic syndrome sa pancreatitis, pancreaticosis ay madalas na itinuturing na "para sa unang pagkakataon na nakilala ang" diabetes mellitus. Ang isang tiyak na papel sa pagpapakita ng hyperglycemic syndrome, pati na rin sa paglitaw ng SD I at II naglalaro ng HPV.
Sa mga pasyente na may diagnosis ng diagnosis i, uri II, kadalasan ang kalubhaan ng nagpapaalab na proseso ay masyadong malaki, lalo na sa unang nakilala hyperglycemic syndrome, mayroong data sa isang tiyak na papel ng WSI sa paglitaw ng SD, na nagpapahiwatig ng Kailangan para sa isang mas matulungin na pag-uugali ng isang kaugalian diagnosis sa hyperglycemic syndrome.
Mga keyword: diabetes mellitus, east herpes virus.
Layunin: Upang ihayag ang mga palatandaan ng morphological ng pamamaga sa pancreas na may iba't ibang uri ng diabetes mellitus (DM).
Sa huling pagsusuri ng 50 kaso ng kamatayan ay may DM bilang pangunahing o pangalawang sakit. Ang mga kaso ng mga disa ay pinag-aralan, ang mga piraso ng ulo, katawan, kuwento ng pancreas ay marumi sa pamamagitan ng hematoxylin at eosin, van-gison, congo-red, immunofluorescence na may monoclonal antibodies sa 1st type of herpes simplex virus (HSV-i).
Ang syndrome ng hyperglycemia sa panahon ng pancreatitis, pancreonecrosis, ay karaniwang nakilala bilang unang inihayag na DM. HSV-Ako ay naglalaro ng ilang papel sa pagbuo ng hyperglycemic syndrome at DM.
Ang mga pasyente na may diagnosis na DM I at II ay kadalasang may mga palatandaan ng nagpapaalab na proseso, lalo na sa unang ipinahayag na DM. May Sigurado Ang ilang mga Data Proving Ang Role ng HSV-ako sa Pagbuo ng DM. Mahalaga ito sa paggawa ng tumpak na kaugalian diagnosis sa hyperglycemic syndrome.
Mga pangunahing salita: Diabetes mellitus, herpes simplex virus type I.
Ang Diyabetis ng Sugar ay isang talamak na hyperglycemia syndrome, na bumubuo bilang resulta ng epekto ng genetic at exogenous factors. Ang mga manifestations ng diabetes mellitus dahil sa kumplikado at pabagu-bago ng kalikasan ay kadalasang nagiging sanhi ng malaking paghihirap sa pagtukoy ng iba't ibang mga pagpipilian para sa sakit na ito. Sa katunayan, ito ay hindi isang solong sakit, ngunit isang sindrom na maaaring sanhi ng iba't ibang mga kadahilanan. Maaaring ito ang resulta ng isang extra -pactic patolohiya, tulad ng hyperplasia o anterior pituitary tumor, hyperthyroidism. Sa ilang mga kaso, ang diyabetis ay maaaring bumuo bilang isang resulta ng kirurhiko pagtanggal ng pancreas o lumitaw dahil sa pagkawasak ng pancreatic cells na may tulad na sakit ng pancreas, bilang ge-mohromatosis, pancreatitis, pancreatolithiasis, tumor
gawin ang pancreas. Tulad ng ipinakita ng mga resulta ng kanilang sariling klinikal at morphological research, ang mga nagpapaalab na pagbabago sa pancreas ay madalas na matatagpuan sa iba't ibang anyo ng hyperglycemic syndrome, na kadalasang hindi tumutugma sa diagnosis na ipinasok sa panahon ng buhay. Bilang karagdagan, ang isang malaking bilang ng mga kaso ay ipinahayag, kung saan sa pancreas ay natagpuan ang mga palatandaan ng pagkatalo ng isang simpleng herpes virus (WSV).
Materyal at pamamaraan. Ang papel ay gumawa ng klinikal at morphological analysis batay sa pag-aaral ng mga sakit ng sakit, systemic morphological studies ng pancreas gamit ang reaksyon ng immunofluorescence. Isang materyal na autopsy, ang kasaysayan ng mga sakit at mga protocol ng pagbubukas sa 50 pagkamatay ng kamatayan, kung saan ang pangunahing 8 -
o isang kasabay na sakit sa huling diagnosis ng klinika ay binigyan ng diabetes mellitus ako o uri II, ayon sa data ng Grodno Regional Pathoanatomy Bureau para sa 20012002.
Para sa histological pagsusuri, ang mga piraso ng ulo, katawan, pancreatic buntot ay kinuha. Pagkatapos ng pag-aayos sa isang 10% na solusyon ng neutral formalin, ang pagpipinta ay isinasagawa ng hematoxylin-eosin, van-gizon, congo-mouth, chic, at paraan ng immunofluorescence na may monoclonal antibodies sa WSV-t staining ay isinasagawa ayon sa pangkalahatan tinanggap na mga parameter. Ang mga bloke ng paraffin para sa immo-nomorphological research ay pinili na isinasaalang-alang ang mga resulta ng isang paunang pananaliksik na histological.
Resulta at diskusyon. Ang diabetes na umaasa sa insulin ay itinuturing na isang genetically programmed autoimmune disease, ang mga virus ay may malaking papel sa paglitaw ng mga virus na nilalaro. Matagal nang napansin na sa isang mas bata sa unang pagkakataon, i-type ang diabetes na si Mellitus, mas maraming pagkakataon na ang pancreas ay tumutugon sa isang kapansin-pansin na pagbaba sa cellular mass sa mga isla, nilalaman at pagbuo ng insulin sa kanila. Kadalasan, ang uri ng diyabetis na si Mellitus ay umuunlad sa ilalim ng 20 taong gulang, ngunit kadalasang nagpapakita ng sarili at hanggang 40 taon. Ang grupong ito ay pumasok sa 10-15% ng lahat ng diyabetis. Tulad ng maraming mga pag-aaral na ipinakita, ang saklaw ng uri ng diyabetis ng ilang buwan pagkatapos ng paglipat ng mga impeksiyon na dulot ng mga virus ng rubella, encephalomiocarditis, epidemya singaw
si Tito, Coksaki, na nakinig (h.zoster), reovirus, ay mas madalas na mapagkakatiwalaan. Gayundin, sa pabor sa impluwensiya ng mga impeksiyon sa pagpapakita ng uri ng diabetes mellitus, mayroong isang pana-panahong likas na katangian ng sakit na may taglagas at taglamig bihirang-mami sa parehong hemispheres ng lupa. Maaari itong ipagpalagay na sa ganitong mga kaso sa pancreas may mga palatandaan ng inilipat o kasalukuyang nagpapaalab na proseso. Ang materyal ng pag-aaral ay 9 obserbasyon ng kamatayan (4 lalaki at 5 babae na may edad na 40 hanggang 78 taong gulang), kung saan ang pangunahing o kasamang diagnosis ay inilapat sa uri ng diyabetis. Sa isang kaso, ang sakit ay unang inihayag, sa natitirang tagal ng kurso ng sakit na ranged mula 5 hanggang 28 taon.
Sa kaso ng unang natukoy na diabetes mellitus ako pasyente 64 taong gulang ay pumasok sa ospital na may mga reklamo ng kahinaan, tuyo bibig. Ang naturang estado na nabanggit sa huling tatlong araw, kapag lumitaw ang pag-aantok, pagsugpo, hindi sapat na pag-uugali. Sa pagtanggap, ang kalagayan ay malubha, ang kritisismo sa estado nito ay nabawasan, AD 145/90 mm Hg. Art., Nilalaman ng asukal sa dugo 38.85 mmol / l. Sa ospital, nanirahan siya ng mas mababa sa 1 araw, sa panahong ito ang asukal ay unti-unti na nabawasan sa 8.32 mmol / l. Sa mga seksyon ng namatay, ang edema ng utak ay natuklasan na may depinge sa isang malaking butas ng occipital at ischemic-cue stroke sa kaliwang hemisphere ng cerebellum. Mass ng lapay 80 g, makabuluhang mga lugar papalitan ng mga mataba tissue. Na may histological examination sa pancreas, isang matalim pagbawas sa bilang at sukat ng
%< * >. .V h! J K - G J.
Larawan. 1. Edema, lipomatosis, diffuse inflammatory infiltration. Pangkulay hematoxylin at eosin. X 400.
Larawan. 2. Ang diffuser lymphoid infiltration sa endo at exocrine bahagi ng pancreas parenchyma ay kapansin-pansin din sa fibrous at adipose tissue. Pangkulay hematoxylin at eosin. X200.
Larawan. 3. Pokus ng Pagtuturo ng malinaw inter- at intradolla
fibrosis, bukod sa kung saan posible na makita ang "sarado" sa nag-uugnay na tisyu ng mga isla ng Langerhans, din sa binibigkas na nagpapasiklab na paglusot. Pangkulay hematoxylin at eosin. X 200.
langerhansov, hyaline sa nakapalibot na nag-uugnay tissue capsule. Sa mga selula ng aparatong isla, isang napakalaking bilang ng mga herpetic intrainuclear inclusions ng uri II na minarkahan.
Sa 4 na kaso (4.44%), kung saan ang uri ng diyabetis ay ang pangunahing diyagnosis, ang nakamamatay na exodo ay nagaganap bilang resulta ng pag-unlad ng ketoacidosis, uremia, pati na rin ang purulent complications. Sa pamamagitan ng isang morphological pag-aaral, isang makabuluhang pagbawas sa masa ng pancreas (60-70 g), ang pamamaga ng mga tisyu nito ay nabanggit, ang pagkakaroon ng isang mahina binibigkas na nagpapasiklab na proseso nakararami sa taba at fibrous tissue (Larawan 1, 2, 3). Sa isa sa mga kasong ito, sa mga fibroblast, pati na rin sa mga selula ng mga kagawaran ng EXO- at Endocrine, natagpuan ang panloob na mag-aaral ng herpetic inclusions ng uri II. Sa utak sa Astrocytes at mga selula ng Oligodendrogelia, may mga panloob na pag-aaral ng uri II, at sa magkakahiwalay na neuron ng pagsasama na i-type ko (Larawan 4). Sa mga kaso kung saan ang sakit ay nagpatuloy nang matagal, sa pancreas, bilang panuntunan, may mga internalized inclusions ng Uri I.
Mga kaso kung saan ang uri ng diyabetis ay isang kasabay na sakit ay umabot sa 6 na obserbasyon (6.66%). Ang kamatayan ay naganap mula sa malalang sakit sa puso sa talamak na ischemic heart disease, mula sa kabiguan ng paghinga na may matinding pangkalahatang miliar-mr. Tuberculosis, mula sa pagdurugo mula sa mga varicosely extended veins ng pagkain
Larawan. 4. Entry island ng Langerhans na may panloob na uri 1 uri (mga arrow).
Pangkulay hematoxylin at eosin. X 100.
oo, na may isang maliit na cirrhosis sa atay, pati na rin mula sa ischemic infarction ng utak trunk laban sa background ng isang masakit na binibigkas atherosclerosis ng mga arteries ng utak.
Ang mga resulta ng morphological pag-aaral ay iniharap sa Table 1 at 2.
Sa karamihan ng mga kaso, nagkaroon ng pagbaba sa bilang at sukat ng mga isla ng Langerhans. Sa lahat ng mga pinag-aralan kaso, ang mga nagpapaalab na pagbabago sa pancreas ay natuklasan pangunahin sa anyo ng lymphoid, plasma at macrophageal infiltration. Ang antas ng pagpapahayag ng pamamaga ay mula sa mahina - 3 kaso (33.33%), sa katamtaman - sa 4 na kaso (44.44%) at binibigkas sa - 2 kaso (22.22%). Ang mga palatandaan ng pamamaga ay natagpuan pareho sa parenchyma gland at sa taba at fibrous tissue.
Table 1. Morphological pagbabago sa pancreas na may uri ng diyabetis (pangunahing clinical diagnosis).
Endokrarya sa kanya
Fibro-fibros fibros excrine bahagi part-petty.
raste- Bahagi bumaba sa PLAS.
islands -
call-to / sa pagitan ng cystosis ng panloob
levy-dol dolzhel - la ditch tar-
nia to.
unang produksyon
mas malawak - sa mga pelikula
stroma
prottocation
20 22 taong gulang + + - + ++ + + -
F 43 28 taon +++ ++ - +++++ ++ +
M 64 para sa- +++ ++ ++ ++ +++ +++ ++++
M 65 ++ ++ ++ ++ ++ -
Tandaan: -
kakulangan ng isang katangian; indikasyon ng isang tanda;
Isang mahinang kalubhaan ng tanda; ++ i-moderate mo - +++ matalim antas ng kalubhaan ng isang sign.
Talaan 2. Morphological pagbabago ng pancreas na may uri ng diyabetis (diabetes na may kaugnayan sa diagnosis).
Phict brozdibrosis exocrinter endokrina limf-
pallet bahagi ng plasma petit-
ngunit isang pagbaba sa pagbibisikleta
lumipad Islands Inc.
call-to- / sa correspondence.
lUVA-LERKO DOL POSIMELLES LA.
ang bagong
lokasyon
M 43 5 taon +++ +++ - - +++ +++ ++ + +
M 53 dala - +++ +++ - - - +++ +++ ++ ++
G 64 Dinala- + - - - + + + +
20 22 ++ +++ + - ++ ++ Hemorah- ++
taon ng gygic.
G 78\u003e 10 + + + - +++ ++ Hemorah- -
gheal Years.
Ang ganap na kakulangan sa insulin sa mga obserbasyon na ito ay nauugnay sa pagbawas sa dami ng bahagi ng endocrine. Ang pagbawas na ito ay mas malinaw sa mga malalang kaso. Sa ilang mga kaso, ang mga isla ay karaniwang mahirap. Sa mga kaso kung saan ang sakit nagpatuloy medyo mahaba, ang mga pulo ng mga malalaking sukat nakamit. Sa histological examination, pagkasayang at degranulation ng mga selula ng acode-in-lalamunan ay nabanggit. Para sa malalaking panahon ng daloy ng diyabetis, ang mga selula sa ganap na karamihan ng mga kaso ay natagpuan sa napakaliit na dami, mas madalas ang halaga ay nabawasan nang katamtaman, sa ilang mga kaso ang mga selula ay hindi natukoy. Ang iba pang mga uri ng mga uri ng cell (rr cells, glucagon at somatostatin-producting) ay naka-imbak sa conventional dami. Nakilala ang insulit (3 kaso - 33.3%). Ang dahilan nito ay itinuturing ng karamihan sa mga may-akda ang mga impeksyon sa viral, pagpapakita ng mga reaksiyon ng autoimmune o isang kumbinasyon ng mga salik na ito. Ang Fibrosis Islands ay naobserbahan sa 100% ng mga kaso, malamang na ang kanyang dahilan ay ang pagbagsak ng reticuline network, ang mga sumusunod na pamamaga sa mga isla at pagkasira ng mga selula ng P. Ang amorphous hyaline ay madalas na nakita sa pagitan ng mga pulo at capillary cell.
Matapos ang isang detalyadong pathological at lohikal na pag-aaral sa 2 kaso, ang hemorrhagic pancreonenecosis ay diagnosed (22.22%). Sa isang kaso, ang mga palatandaan ng generalisation ng herpetic impeksiyon ay natagpuan, na natagpuan sa pagtuklas sa pancreas, atay, iba't ibang bahagi ng utak ng isang malaking halaga ng mga herpetic inclusions ng uri I at II, at nakumpirma rin ng immuno-ilaw pamamaraan, kung saan ang HPV antigen ay nakita sa lahat 3- x Detalye ng lapay. Sa pangkalahatan, ang mga herpetic inclusions ay natuklasan sa 6 na kaso na pinag-aralan (66.66%), habang nasa 3 kaso (33.33%) ang tampok na ito ay ipinahayag na moderately at kahit na masakit.
I-type 2 diabetes mellitus ay nasa katanghaliang-gulang na sakit. Kadalasan, ito ay unang nasuri ng pananaliksik sa laboratoryo. Sa pamamagitan nito, bihira itong bumubuo ng ketoacidosis, ang mga babae ay nanaig sa mga pasyente. Ang sakit ay nauugnay sa labis na katabaan, paglaban ng insulin. Type 2 diabetes mellitus ay 10 beses na mas malamang kaysa sa type 1 na diyabetis, at 85% ng lahat ng kaso ng diabetes. Ang etiology nito ay hindi ganap na itinatag. Kasabay nito, na may pangkalahatang impeksiyon ng viral, ang hypergli-kemic syndrome ay madalas na sinusunod, batay sa kung saan ang isang klinikal na pagsusuri ng mga bagong natukoy na diyabetis ay itinaas.
Ang isang morphological study ng 41 na obserbahan ang pagkamatay ng mga pasyente na may pangunahing o kasamang sakit sa huling klinikal na pagsusuri ng uri 2 diabetes mellitus.
Kabilang sa mga pinag-aralan ay 18 lalaki at 23 kababaihan na may edad na 39-85 taon na may tagal ng kurso ng sakit mula 6 na buwan. hanggang 15 taon.
Ang mga resulta ng morphological pag-aaral ay iniharap sa Table 3 at 4.
Sa karamihan ng mga kaso, ang isang matalim na pagbaba sa bilang at sukat ng Langerhans Islands ay nabanggit. Sa 20 na obserbasyon (48.8%) pagkatapos ng isang detalyadong pag-aaral ng morphological, ang pathological analytical diagnosis ay binago sa talamak na pancreatitis.
Table 3. Morphological pagbabago sa pancreas na may uri 2 diabetes mellitus.
paul edad ng fibrosis pagbabawas ng bilang ng mga islets pagbabawas ng laki ng mga isla sa nagpapaalab na mga pagbabago herpetic inclusions
20 ++ +++ +++ + -
G 49 ++ +++ ++ + +.
M 56 ++ +++ +++ + -
M 60 ++ ++ ++ + + +.
20 ++ - - + -
W 65 ++ +++ +++ + +.
M 69 ++ +++ +++ - - -
M 71 ++ ++ ++ + -
M 71 ++ ++ + + +.
M 73 ++ ++ + -
M 75 ++ +++ +++ + +.
M 75 ++ ++ ++ +
X 75 ++ ++ ++ + -
M 76 ++ - - ++ +
M 76 +++ +++ +++ + + +.
X 77 ++ +++ +++ + -
X 78 ++ +++ +++ + -
M 81 +++ + + -
M 81 ++ +++ +++ + -
Tandaan: - Kakulangan ng isang tanda; + mahina ang kalubhaan ng tanda; ++ katamtaman ang kalubhaan ng tanda; +++ Ang isang matalim na antas ng kalubhaan ng tampok.
Talahanayan 4. Morphological pagbabago sa pancreas na may isang hyperg ng likido syndrome na may pangingibabaw ng mga nagpapaalab na pagbabago sa katawan.
Paul edad ng fibrosis pagbabawas ng bilang ng mga islets pagbabawas ng laki ng islet nagpapaalab na mga pagbabago herpetic inclusions
M 39 + + +++ +.
M 51 ++ +++ ++++ + +
Z 53 ++ +++ +++ +++ -
W 54 ++ ++ ++ ++ -
Z 57 +++ +++ +++ ++ +
M 62 ++ ++ ++ + + +.
M 65 +++ + - ++ +
F 69 + + +++ -
20 + - - - +++ -
X 71 ++ +++ +++ + -
X 73 +++ ++ +++ -
X 73 +++ ++ ++ ++ +
G 74 +++ +++ +++ + +.
G 76 + ++++++
X 78 ++ ++ ++ ++ -
Z 78 ++ + ++ + +.
M 80 ++++ +++ + +.
G 81 ++ +++ +++ ++ +.
W 84 +++ ++ ++ +++ +.
W 85 ++ ++ ++ ++ +
Tandaan: - Kakulangan ng isang tanda; + mahina ang kalubhaan ng tanda; ++ katamtaman ang kalubhaan ng tanda; +++ Biglang antas ng kalubhaan
Sa mga obserbasyon na ito sa pancreas, ang diffuse at focal inflammatory infiltration ay natagpuan, nakararami lymphoid cells, madalas sa pagkakaroon ng plasma moocytes at macrophages.
Tulad ng mga sumusunod mula sa Table 4, sa mga kaso ng talamak na pancreatitis, ang mga kababaihan ay nanaig - 15
lovek mula 20 (75%), lalaki ay 5 (25%). Ang edad ng mga patay ay mula 39 hanggang 85 taon. Ang pag-unlad ng intra at interdol-car fibrosis ay nabanggit sa lahat ng mga kaso. Sa 5 obserbasyon (25%), ito ay hindi maganda ang binibigkas, sa 9 na kaso (45%) -Mimally ipinahayag, at sa 6 na obserbasyon (30%) - binibigkas. Ang bilang ng mga isla ng Langerhans ay napanatili sa 1 kaso (5%), sa 5 mga kaso ito ay nabawasan nang bahagya, sa 7 kaso (35%) isang pagbaba sa halaga ay ipinahayag moderately, at sa 7 mga kaso
Nang masakit na ipinahayag. Ang laki ng mga isla ay napanatili sa 2 kaso (10%), sa 6 na kaso (30%) ay bumaba nang bahagya, sa 6 - moderately, sa 6-pagbabala ay ipinahayag nang masakit. Ang pamamaga ay mahina na binibigkas sa 4 na kaso (20%), moderately ipinahayag sa 9 na kaso (45%), at sa 7 kaso (35%) ay ipinahayag. Ang mga herpetic inclusion ay nabanggit sa 13 kaso (65%) (Larawan 5).
Tulad ng makikita mula sa Table 3, ang edad ng namatay na may isang na-verify na diagnosis ng uri ng 2 diabetes mellitus mula 47 hanggang 81, 8 sa 21 (38.1%) ay mga kababaihan. Ang mga lalaki ay 13 (61.9%). Ang fibrosis ay higit sa lahat ay nagpahayag ng moderately - sa 14 (6.66%), sa 6 na kaso ito ay hindi mahusay na ipinahayag (28.57%), at sa 1 kaso (4.76%)
Binibigkas. Ang pagbaba sa bilang ng mga Langerhans islets sa 2 kaso (9.52%) ay hindi minarkahan, kahit na sa 2 - mahina ipinahayag, sa 6 patay (28.57%)
Ang moderately binibigkas, at 11 tao (52.38%) ay ipinahayag. Ang pagbaba sa laki ng mga isla ng Langerhans sa 2 kaso (9.52%) ay wala, 3 (14.29%) ay mahina na ipinahayag, sa 7 (33.33%) -Mimally ipinahayag, at sa 9 namatay (45.86%) - ang pag-sign ay malinaw na ipinahayag. Mahina ang binibigkas na nagpapasiklab na paglusot ay minarkahan sa 19 na kaso
Larawan. 5. Herpety inclusions ng Uri 1 sa Langerhans Islands at sa Exocrine Pancreas Department (mga arrow). Pangkulay hematoxylin at eosin. X 400.
(90.48%), sa 1 kaso (4.76%), ang mga pagbabago sa nagpapasiklab ay katamtaman, at din sa 1 namatay na sila ay ganap na wala. Ang mga pagsasama ng herpetiko ay natagpuan sa 10 tao (47.62%).
Sa 13 ng 20 (65%) mga kaso ng talamak na pancreatitis, mga panloob na herpetic inclusions ng 1 at 2 uri ay natuklasan, ang kababalaghan ng taway berries, na natagpuan sa fibroblasts, ang mga cell ng EXO- at Endocrine pancreatic departamento at madalas kahit na sa lymphocytes. Ang pagkakaroon ng isang virus ng isang simpleng herpes 1 ay nakumpirma ng paraan ng immunofluorescence, kung saan sa lahat ng 3 bahagi ng pancreas ay ipinahayag ng HPV antigen. Ang parehong mga pagbabago, ngunit mas malinaw, ay nabanggit sa 10 mga kaso (47.62%) ng uri 2 diabetes mellitus. Tulad ng makikita sa Figure 6, na may uri ng diyabetis na mellitus, mas madalas kaysa sa uri ng diabetes na si Mellitus, ang mga vessel ng vascular sleverity ay natagpuan.
Kaya, ang isang tiyak na papel sa paglitaw ng uri ng 2 diabetes mellitus ay nilalaro ng isang simpleng herpes virus, na ipinakita sa pagkakaroon ng mga palatandaan ng isang talamak na nagpapaalab na proseso sa pancreas at panloob na dialer virus inclusions sa mga cell ng organ na ito.
1. Ang diagnosis ng "diabetes", na nakalantad sa pinaka detalyadong pag-aaral ng morphological, ay madalas na maging isang pagpapakita ng hy-perglycmic syndrome na dulot ng talamak na pancreatitis, pancreatic.
2. Ang isang tiyak na papel sa paglitaw ng mga uri ng Diyabetis Mellitus I at II ay nilalaro ng isang simpleng herpes virus, na ipinakita sa pamamagitan ng pagkakaroon ng mga palatandaan ng isang talamak na nagpapaalab na proseso sa Pancology
Larawan. 6. Hyalos ng arteriole sa uri ng diyabetis II. Pangkulay van gizon. X 200.
madaling glands at intraityater virus inclusions sa mga cell ng organ na ito.
Literatura
1. balabolkin m.i. Diabetes. - M., 1994. - P. 12-49.
2. Geller L I., G. M.V., Pashko M.M., Differential diagnosis ng pangunahin at pangalawang diyabetis sa mga pasyente na may pancreatitis. (Medikal na kaso) 1991; 1. - Kiev: Kalusugan. - P. 5-7.
3.nedsevn M.K., Rogov Yu.i., Friedman M.V. Clinico-morphological diagnosis ng generalized herpetic infection. Paraan. ilog. - mn, Belgow. - 1989. - 20 s.
4.Protas I.I., Kolomiec A.G., Kolomiets, N.D., Nedzhaved M.K., Drazhina S.A., Dubai G.P., Gasich E.L., Shantko L.V., Guzom S.A. Mga impeksyon sa Herpese (diagnosis at paggamot) // sb. Pang-agham Sining. - M., 1990. - P. 23-28.
5.De Fronzo R. A. Pathogenesis ng Uri 2 (Non-Insulin Dependent) Diyabetis Mellitus: Isang Balansed Pangkalahatang-ideya // Diabetologia. - 1991. -Vol. 34. - R. 607-619.
6. Ang diabetic pancreas. Na-edit ni Bruno W. Volk at Klaus F.Welmann. 1977. Plenum Press. N. York. Kabanata 9: Idiopatic diabetes. P. 231-261.
7. Hadish R., Hofmann W., Waldhezz R. Myokarditis at Insulitus Nach Coxsackie-Virus-Infection // Z. Kardiol. - 1976. - Vol. 65. -P. 849-855.
8. Handwerger BS, Fernandes G., Brown DM. Immune at autoimmune.
mga aspeto ng diabetes mellitus // Hum pathol. - 1980. - Vol. 11. - P. 338-352.
9. Lernimark A. Diabet cell antibodies // diabetic med. - 1987. - Vol. 4. - P. 285-292.
10.0lefsky J.M. Pathogenesis ng insulin resistance at hyperglykemia sa di-insulin-dependent diabetes mellitus // am. J. med. - 1985.
Vol. 79. - P. 1-7.
11.Rayfield EJ, Yoon JW. Tungkulin ng mga virus sa diyabetis. Sa: Cooperstein SJ, Watkins D, Eds. Ang mga pulo ng Langerhans. New York // Academic Press. - 1981. - P. 427-451. 12.Susunod na diyabetis. Ang spectrum ng diabetic syndromes. Na-edit ni Stephen Podolsky; M.vismapathan; 1980, New York. P. 58-63.
13.Spratt LJ. Pana-panahong pagtaas ng dibetes mellitus // n. Engl. J. med.
1983. - Vol. 308. - P. 775-776.
14.Yoon jw, tustin m, onodera t, notkins aj. Virus-indduced diabetes mellitus: isoliation ng virus mula sa pancreas ng bata na may ecephalomyocardisis virus // N. Engl. J. med. - 1979. - Vol. 300.