Гъбичките по ноктите или онихомикозата могат да бъдат причинени от различни патогени. Всеки вид гъбична инфекция има свои собствени характеристики на проявление и съответно схеми на лечение. Ето защо е важно да се определи вида на гъбичките за избора на необходимите лекарства.
Дерматофитите са едни от най-честите причинители на онихомикоза и други гъбични заболявания при хората. Повечето от микозите на ноктите са причинени от този конкретен вид инфекция. Важно е да се знае как може да се прояви при хората.
Дерматофити на ноктите: какво е това
Дерматофитите са плесени, които засягат животни и хора, които могат да причинят заболявания на кожата, ноктите и скалпа. Основната характеристика на този вид инфекция е ограниченото развитие на гъбичната колония в тъканите на кожата или ноктите. По този начин дерматофитите рядко засягат по-дълбоките структури на нокътната плоча, за да улеснят лечението.
Според статистиката 70-90% от всички онихомикозни заболявания възникват, когато са заразени с гъбични дерматофити. Честотата на онихомикозата като цяло не е намаляла от доста време, около десет процента от градското население на планетата е изложено на нея.
Когато е засегната от дерматофити, инфекцията се разпространява по-близо до вътрешния ръб на нокътната плочка. Има три форми на развитие на това заболяване:
- дистално-лотрално;
- проксимален;
- повърхностен.

При различните форми има различна дълбочина на гъбична инфекция. Най-често може да се открие дисталната форма. Също така си струва да се отбележи, че онихомикозата най-често засяга възрастните хора, при които растежът на ноктите се забавя.
Основните симптоми на дерматофитни гъбички по ноктите са следните:
- промяна в цвета на нокътя, загуба на прозрачност;
- появата на цветни петна и ивици по ноктите, обикновено бели или жълти;
- удебеляване на нокътя, неговият растеж;
- възпаление на нокътната гънка в по-късни етапи.
Тези симптоми трябва да ви накарат да посетите специалист. Дерматолог участва в лечението на дерматофити, в някои случаи е необходима помощта на миколог. За да се постави правилната диагноза, обикновено се извършва анализ: те вземат малко парче от засегнатия нокът и го изпращат за изследване.
Важно! Подходящо лечениегъбички, причинени от дерматофити, се предписват само след преглед от лекар.
Дерматофити на ноктите: лечение
При лечението на лезии, причинени от дерматофити, се използват същите средства, както при други видове гъбични инфекции като цяло. Използват се различни местни препарати: мехлеми, лакове, кремове, лекарства за перорално приложение и някои домашно приготвени и народни средства.
Най-често при това заболяване се предписват следните лекарства:
- Гризеофулвин. Лекарство, насочено към лечение на лезии, причинени от дерматофити. Той има най-малко противопоказания, но има по-ефективни аналози.
- Тербинафин. Също така често е показан за лечение на заболявания, причинени от дерматофити. Въз основа на това активно веществоима кремове, мехлеми, други локални препарати и перорални средства.
- Итрокозанол. Това лекарствоизползва се за системна терапия на гъбички по ноктите. Системната терапия е показана само в случаите, когато инфекцията е толкова обширна, че е възможно да се справи местни лекарствастава невъзможно.

Тези лекарства имат аналози, но си струва да се помни, че аналоговите лекарства могат да имат по-ниска ефикасност и по-активни странични ефекти. Ако по време на употребата на лекарството се появи алергия, трябва да се избере друго средство.
Лечението на гъбични заболявания обикновено отнема много време: от няколко месеца до една година, в зависимост от степента на увреждане. Въпреки това, ако лечението е избрано правилно, основните симптоми на заболяването ще започнат да изчезват след няколко седмици постоянно използване на средствата.
Важно! Всяка терапия срещу гъбички е ефективна само при спазване на всички хигиенни правила.
Лечение с народни средства
В допълнение към консервативните противогъбични лекарства е допустимо използването на народни и домашни средства. Обикновено те се използват като спомагателно лечение, особено ефективни са при ранни стадииинфекция.
- йод. Йодният разтвор има изразен фунгициден ефект, което го прави възможно да се използва срещу гъбички по ноктите. Разтворът трябва да се нанесе на тънък слой върху нокътната плоча, засегната от гъбичките, или да се направи вана на негова основа, като се добавят няколко капки в малък леген с топла вода.
- Морска сол. Дезинфекциращите вани се правят с морска сол, като се подготвят за използване на местни препарати. За малка сума топла водатрябва да вземете една супена лъжица сол.
- Целандин. Това растение се използва за лечение на много заболявания на кожата и ноктите, помага при дерматофити. Използвайте пресен сок от растения, масло от жълтурчета, отвари и настойки на негова основа за компреси и вани.
- Водороден пероксид. Има цели методи за лечение на гъбични заболявания с помощта на този разтвор. Най-често срещаният метод на приложение е компрес, памучен тампон трябва да се напои с водороден прекис и да се приложи върху засегнатия нокът за 10-15 минути.

Независимо от избрания метод на лечение, не забравяйте за правилата за хигиена. При гъбички, преди да приложите лекарства и да използвате народни средства, трябва да почистите ноктите си, да отрежете засегнатите части. Ако се появи дерматофит на краката, трябва да сменяте чорапите по-често, след като носите обувките, ги третирайте с антисептик.
Като цяло дерматофитът е често срещано заболяване и има много ефективни средства за неговото лечение. При правилно подбран терапевтичен режим и спазване на всички указания на лекаря, това заболяване ще премине възможно най-бързо и без усложнения.
за цитиране:Сергеев А.Ю., Сергеев Ю.В. Дерматофитоза // BC. 2003. бр.15. стр. 845
ММА на името на I.M. Сеченов, Национална академия по микология, Москва
Причинители Плесенните гъби се наричат дерматофити - аскомицети от семейството Arthodermataceae(поръчка Онигеналес) принадлежащи към три рода - Епидермофитон, Микроспоруми Трихофитон... Общо са известни 43 вида дерматофити, от които 30 са патогени на дерматофитоза.
Основните причинители на микозите в Русия, според нашите данни, са по реда на възникване: T. rubrum(Фиг. 1), T. mentagrophytes(фиг. 2), M. canis(фиг. 3).
Ориз. 1. Микроморфология на T. rubrum

Ориз. 2. Микроморфология на T. mentagrophytes var. interdigitale

Ориз. 3. Микроморфология на M. canis
Дерматофитите се наричат геофилни, зоофилни или антропофилни, в зависимост от обичайното им местообитание - почва, животно или човек. Представителите и на трите групи могат да причинят заболявания при хората, но техните различни естествени резервоари определят епидемиологичните характеристики – източник на патогена, разпространение и география на районите (Таблица 1).

Въпреки че много геофилни дерматофити могат да причинят инфекция както при животни, така и при хора, най-често срещаното естествено местообитание за тези гъби е почвата. Смята се, че членовете на зоофилните и антропофилните групи са еволюирали от тези и други сапрофити, обитаващи почвата, способни да унищожават кератина. Зоофилните организми могат спорадично да се предават на хората, ако имат афинитет към човешкия кератин. Предаването става чрез директен контакт със заразено животно или чрез предмети, които получават люспите на вълната и кожата на тези животни. Инфекциите често се случват в селските райони, но в момента ролята на домашните животни е особено важна (особено при инфекция M. canis). Много членове на зоофилната група са кръстени на своите животински гостоприемници. Общата епидемиологична характеристика на зоонозната и антропонната дерматофитоза е високата контагиозност. Дерматофитозата е може би единствената заразна инфекция сред всички човешки микози.
Въпреки че много геофилни дерматофити могат да причинят инфекция както при животни, така и при хора, най-често срещаното естествено местообитание за тези гъби е почвата. Смята се, че членовете на зоофилните и антропофилните групи са еволюирали от тези и други сапрофити, обитаващи почвата, способни да унищожават кератина. Зоофилните организми могат спорадично да се предават на хората, ако имат афинитет към човешкия кератин. Предаването става чрез директен контакт със заразено животно или чрез предмети, които получават вълнени и кожни люспи на тези животни. Инфекциите често се случват в селските райони, но в момента ролята на домашните животни е особено важна (особено при инфекция). Много членове на зоофилната група са кръстени на своите животински гостоприемници. Общата епидемиологична характеристика на зоонозната и антропонната дерматофитоза е високата контагиозност. Дерматофитозата е може би единствената заразна инфекция сред всички човешки микози.Природата на инфекциите, причинени от антропофилни дерматофити, по правило е епидемична. Основното увеличение на заболеваемостта се осигурява от антропофилни видове. В момента антропофилните дерматофити могат да бъдат открити при 20% от общото население, а инфекциите, които причиняват, са най-честите микози. Според нашето епидемиологично проучване се наблюдава нарастване на заболеваемостта от дерматофитоза.
Патогенни свойства и патогенеза Всички дерматофити имат кератинолитична активност, т.е. способни да разграждат животински и/или човешки кератин. Активността на кератиназите и протеолитичните ензими като цяло се счита за основа на патогенните свойства на дерматофитите. Самите кератинази са способни да разграждат не само кератина, но и други животински протеини, включително колаген и еластин. Активността на кератиназите не е еднаква при различните дерматофити. Най-активният е T. mentagrophytes, много умерено - T. rubrum... Способността за разлагане различни видовекератинът като цяло съответства на локализацията на дерматофитна инфекция. Така, E. floccosum- вид с ниска кератинолитична активност - не засяга косата.
Въвеждането на колонията на патогена в епидермиса се осигурява както от кератинолитична активност, така и от растежа на хифите. Подобно на плесените, дерматофитите имат специализиран апарат за насочен растеж на хифите. Той е насочен към точките на най-малко съпротивление, обикновено в ставите между съседни клетки. Проникващите хифи на дерматофити традиционно се считат за специални перфориращи органи. Все още не е ясно чия роля в инвазивния процес е по-важна – кератинази или насочен растежен натиск.
Дълбочината на напредване на гъбичната колония в епидермиса е ограничена. При кожни инфекции дерматофитите рядко проникват по-дълбоко от зърнестия слой, където се срещат от естествени и специфични защитни фактори. По този начин, дерматофитната инфекция обхваща само неодушевени, кератинизирани тъкани.
Наличните данни за факторите на защита на макроорганизма при дерматофитоза поставят под съмнение гледната точка на някои автори, че при тази инфекция има лимфохематогенно разпространение на патогена или появата му в некератинизирани тъкани, измити с кръв. Описани са дълбоки форми на дерматофитоза при пациенти с тежък дефицит на един или повече резистентни фактори.
Класификация Международната класификация на микозите, приета в ICD-10, се основава на принципа на локализация (Таблица 2). Тази класификация е удобна от практическа гледна точка, но не отчита етиологичните особености на дерматофитозата в някои локализации. В същото време вариантите на етиологията определят епидемиологичните характеристики и необходимостта от подходящи мерки, както и характеристиките на лабораторната диагностика и лечение. По-специално, представители на родовете Microsporum и Trichophyton имат неравна чувствителност към някои антимикотици.

Дълго време общоприетата класификация в Русия беше тази, предложена от Н.Д. Шеклаков през 1976 г. Според нас разумен и приемлив компромис е използването на класификацията по МКБ с изясняване, ако е необходимо, на етиологията на патогена или неговия еквивалент. Например: дерматофития на гладка кожа ( tinea corporis B35.4) причинено от T. rubrum(син. руброфитоза на гладка кожа). Или: дерматофитоза на скалпа (B35.0 favus/микроспория/трихофитоза).
Терминът "дерматомикоза", с който понякога се опитват да заменят често използваното наименование дерматофитоза, според нас е неуместен и не може да бъде еквивалент на дерматофитоза. Дерматомикозата е гъбична инфекция на кожата като цяло, т.е. и кандидоза, и versicolor versicolor, и много плесенни микози.
Дерматофитоза на скалпа В чужбина се разграничават следните клинични и етиологични форми tinea capitis: 1) ектотриксна инфекция. Наречен Microsporum spp.(антропозоонозна микроспория на скалпа); 2) инфекция на ендотрикса. Наречен Trichophyton spp.(антропонна трихофитоза на скалпа); 3) фавус (краста). Наречен T. shoenleinii; 4) керион (инфилтративно-гнойна дерматофития).
Най-честата от изброените инфекции в Русия е микроспория ... Основният причинител на дерматофитоза на скалпа в Русия и Източна Европа е Microsporum canis... Броят на регистрираните случаи на микроспория на последните годинибеше до 100 хиляди годишно. Честотата на патогени на антропонозна микроспория ( M. ferrugineum) и трихофитоза ( T. violaceum) разширено до Далеч на изтока в Централна Азия трябва да се признае като спорадично.
Класическата картина на микроспорията обикновено се представя от едно или повече заоблени огнища с доста ясни граници, от 2 до 5 см в диаметър. Космите от огнища са матови, чупливи, светлосиви, облечени в бяла обвивка в основата. Загубата на коса над повърхността на кожата обяснява защо лезиите изглеждат подстригани, в съответствие с името трихофития. Кожата във фокуса е леко хиперемирана и едематозна, покрита с малки сивкави люспи. Посоченото клинична картинасъответства на наименованието "многоцветен цвят на сиви петна".
За трихофитоза на скалпа характерни са множество изолирани малки (до 2 см) огнища. Характерно е откъсването на косата на нивото на кожата, оставяйки пънче под формата на черна точка, стърчаща от отвора на фоликула („лишай на черните точки“).
Класическа живопис favusa характеризиращ се с наличието на скутула ( скутула, лат. щит) - кора от мръсно сиво или жълт цвят... Образуваната скутула представлява суха коричка, подобна на чинийка, от центъра на която излиза косъм. Всяка скутула се състои от маса от хифи, залепени заедно с ексудат, т.е. по същество е колония от гъбички. В напреднали случаи скутулата се слива, покривайки по-голямата част от главата. Плътната кора с фавус наподобява пчелна пита, която дължи латинско имезаболяване. При широко разпространения фавус от корите се излъчва неприятна, „мишка“ (плевня, котка) миризма. В момента фавус практически не се среща в Русия.
Инфилтративно-гнойната форма на микроспория и трихофития се характеризира с изразено възпаление с преобладаване на пустули и образуване на големи образувания - кериони. Керион - болезнено гъсто огнище на еритема и инфилтрация - има изпъкнала форма, изглежда ярко червено или цианотично, с ясни граници и неравна повърхност, покрита с множество пустули и ерозии, често скрити под гнойни хеморагични корички. Характеризира се с разширени фоликуларни отвори, от които при натискане се отделя жълта гной. Подобна картина се сравнява с пчелни пити ( керион). Керион често се придружава от често срещани явления- треска, неразположение, главоболие. Развива се болезнен регионален лимфаденит (обикновено задните шийни или задните възли).
Дерматофитоза на ноктите Онихомикозата засяга най-малко 5-10% от населението на Русия, а през последните 10 години заболеваемостта се е увеличила 2,5 пъти. Онихомикоза на краката се среща от три до седем пъти по-често, отколкото на ръцете. Дерматофитите се считат за основните причинители на онихомикоза като цяло. Те представляват до 70-90% от всички гъбични инфекции на ноктите. Причинителят на онихомикоза може да бъде всеки от дерматофитите, но най-често има два вида: T. rubrumи T. mentagrophytes var. interdigitale. T. rubrum- основният причинител на онихомикоза като цяло.
Разпределете три основни клинични форми на онихомикоза: дистално-латерално, проксимално и повърхностно, в зависимост от мястото на въвеждане на патогена. Най-често срещаната е дисталната форма. В този случай елементите на гъбичките проникват в нокътя от засегнатата кожа в областта на счупената връзка на дисталния (свободен) край на нокътя и кожата. Инфекцията се разпространява в корена на нокътя и за нейното напредване скоростта на растеж на гъбичките трябва да надвишава скоростта на естествения растеж на нокътя в обратна посока. Растежът на ноктите се забавя с възрастта (до 50% след 65-70 години) и следователно при възрастните хора преобладава онихомикоза. Клиничните прояви на дисталната форма са загуба на прозрачност на нокътната плочка (онихолиза), проявяваща се като белезникави или жълти петна в дебелината на нокътя и субунгвална хиперкератоза, при която нокътът изглежда удебелен. При рядка проксимална форма гъбичките проникват в проксималната гънка на ноктите. В дебелината на нокътя в корена се появяват бели или жълти петна. При повърхностна форма онихомикозата е представена от петна по повърхността на нокътната плоча.
Няма да се спираме на особеностите на клиничната оценка на тежестта и протичането на онихомикозата, на която са посветени няколко наши книги и десетки статии. Тук отбелязваме, че онихомикозата е най-трудната за лечение форма на дерматофитоза и до голяма степен поради грешки при лечението на онихомикоза, населението запазва дълго съществуващ източник на дерматофитна инфекция. Нашето епидемиологично проучване показа, че средната прогнозна продължителност на заболяването в момента (при наличието на десетки ефективни антимикотици) е 20 години, а според резултатите от проучване на пациенти на средна възраст - около 10 години. Доста за заразна болест.
Дерматофитоза на ръцете и краката Микозите на краката са широко разпространени и се срещат по-често от всички други микози на кожата. Основният причинител на микозата на краката е T. rubrum, много по-рядко причиняват микоза на краката T. mentagrophytes var. interdigitale, още по-рядко - други дерматофити. Микози на краката, причинени от T. rubrumи T. mentagrophytes, имат характеристики на епидемиология и клинична картина. В същото време са възможни варианти на микоза на краката, типични за един патоген, но причинени от друг.
Инфекция с микоза на краката, причинена от T. rubrum(руброфитни крака), по-често се проявява в семейството, при директен контакт с пациента, както и чрез обувки, дрехи или общи предмети от бита. Инфекцията се характеризира с хронично протичане, засягане на двата крака, често разпространение на гладка кожаи нокътни плочи. При дълъг ход засягането на кожата на дланите е характерно, като правило, за дясната (работеща) ръка - синдромът на "два крака и една ръка" ( tinea pedum et manuum). обикновено T. rubrumпричинява хронична сквамозно-хиперкератотична форма на микоза на ходилата, т. нар. „тип мокасини“. При тази форма е засегната плантарната повърхност на стъпалото. В засегнатата област има лека еритема, умерена или тежка десквамация, а в някои случаи и дебел слой хиперкератоза. Хиперкератозата е най-силно изразена в точките, които носят най-голямо натоварване. В случаите, когато лезията е твърда и покрива цялата повърхност на подметката, стъпалото става сякаш облечено в слой от еритема и хиперкератоза, като мокасин. Заболяването обикновено не е придружено от субективни чувства... Понякога проявите на руброфитоза на краката са минимални, представени от леко лющене и пукнатини по подметката - така наречената изтрита форма.
Инфекция с микоза на краката, причинена от T. mentagrophytes(микоза), по-често се среща на обществени места - фитнес зали, бани, сауни, басейни. При епидермофитоза на краката обикновено се наблюдава интердигитална форма. В 3-та, 4-та, понякога в 1-ва интердигитална гънка се появява пукнатина, оградена по краищата с бели ивици мацериран епидермис, на фона на заобикалящата еритема. Тези явления могат да бъдат придружени от неприятна миризма(особено когато е прикрепена вторична бактериална инфекция) и като правило са болезнени. В някои случаи се засягат околната кожа и ноктите на най-близките пръсти (I и V). T. mentagrophytesе силен сенсибилизатор и понякога причинява везикуларна форма на микоза на краката. В този случай се образуват малки мехурчета върху пръстите на краката, в междупръстовите гънки, по свода и страничните повърхности на стъпалото. В редки случаи те се сливат и образуват мехури (булозна форма).
Дерматофитоза на гладка кожа и големи гънки
Дерматофитозите на гладката кожа са по-рядко срещани от микозите на краката или онихомикоза. Всички дерматофити могат да причинят лезии върху гладка кожа. По правило в Русия те се наричат T. rubrum(руброфитоза на гладка кожа) или M. canis(микроспория на гладка кожа). Съществуват и зоонозни микози на гладка кожа, причинени от по-редки видове дерматофити.
Има огнища на микоза на гладка кожа характеристики- пръстеновиден ексцентричен растеж и фестонни очертания. Поради факта, че фазите на въвеждане на гъбичките в нови области, възпалителната реакция и нейното разрешаване постепенно се променят в заразената кожа, растежът на огнища от центъра към периферията изглежда като разширяващ се пръстен. Пръстенът се образува от ролка на еритема и инфилтрация, в центъра му се отбелязва пилинг. При сливане на няколко пръстеновидни огнища се образува едно голямо огнище с полициклични извити очертания. За руброфитоза, като правило, засягаща възрастни, са характерни широко разпространени огнища с умерени прояви на еритема, докато при пациента може да се открие и микоза на краката или ръцете, онихомикоза. Микроспорията, която засяга предимно деца, заразени от домашни животни, се характеризира с малки монетообразни огнища в затворени области на кожата, често - огнища на микроспория на скалпа.
В някои случаи лекарите, без да разпознават микозата на гладката кожа, предписват кортикостероидни мехлеми на фокуса на еритема и инфилтрация. В същото време възпалителните явления отшумяват, а микозата придобива изтрита форма (т.нар. tinea инкогнито).
Микозите на големи гънки, причинени от дерматофити, също запазват характерните черти: периферен хребет, разделителна способност в центъра и полициклични очертания. Най-типичната локализация е ингвинални гънкии вътрешната страна на бедрото. Основният причинител на ингвиналната дерматофитоза в момента е T. rubrum(ингвинална руброфитоза). Традиционното обозначение на tinea cruris в домашната литература е епидермофитоза ингвинална в съответствие с името на патогена - E. floccosum(старо име - E. inguinale).
Какви форми на дерматофития преобладават в Русия? Проучихме разпространението на дерматофитоза според Медицинския център на Административния отдел на президента на Руската федерация, където през 80-90-те години на миналия век. въведена е система за непрекъснат годишен клиничен преглед на контингента (средно 28 000 пациенти годишно). Разпространението и честотата на дерматофитоза, в зависимост от местоположението, е проучена чрез анализ на историите на случаите за период от две години. Изследвани са общото разпространение (брой регистрирани случаи), заболеваемостта (брой новодиагностицирани случаи за една година) и заболеваемостта, установена по време на клиничния преглед. Показателите са изчислени в абсолютни стойности и на 1000 ЧВК контингент.
Средният брой на пациентите с дерматофитоза за 10 години (1990-99) е 63,92 на 1000 контингента на PMC. За 10-годишен период се наблюдава вълнообразна промяна в броя на съобщените случаи на дерматофитоза. От 1997 до 1999 г. се наблюдава увеличение на броя на регистрираните случаи на дерматофитоза.
Делът на дерматофитозата на ноктите в общ бройсъобщените случаи на дерматофитоза са около 77%. Поради това, онихомикоза (дерматофития на ноктите) е преобладаваща сред всички диагнози на дерматофитоза ... На второ място по честота е микозата на краката, а на трето място е микозата на гладката кожа. Дерматофитозата на ноктите е регистрирана повече от 3 пъти по-често от дерматофитозата на всички останали локализации, взети заедно (фиг. 4). В същото време, с едновременното откриване на дерматофитоза на кожата на краката и ноктите, е регистрирана дерматофитоза на ноктите.

Ориз. 4. Броят на регистрираните случаи на дерматофитоза в зависимост от местоположението за 1 година от изследването (обработено 33529 IB)
Дерматофитозата, включително онихомикозата, представлява значителен дял в дерматологичната патология (31%), а делът на собствената онихомикоза е 24%. Дерматофитозата (включително дерматофитоза на ноктите) и собствената онихомикоза по отношение на поява са на второ място, на второ място след всички негъбични и неонкологични кожни заболявания, взети заедно (фиг. 5).

Ориз. 5. Дерматофитоза в структурата на дерматологичната патология
По този начин, поне по отношение на възрастното население, онихомикозата и микозата на краката, обикновено комбинирани с нея, трябва да бъдат признати за основна форма на дерматофитоза в Русия и съвременните "лидери" на дерматологичната заболеваемост.
Лабораторна диагностика на дерматофития Основният принциплабораторна диагностика на дерматофития - откриване на мицела на патогена в патологичния материал
... Това е достатъчно, за да се потвърди диагнозата и да се започне лечение. Патологичен материал: кожни люспи, косми, фрагменти от нокътната плоча, преди микроскопията се подлагат на "просветление", т.е. обработка с алкален разтвор. Това ви позволява да разтворите роговите структури и да оставите само масите на гъбичките в зрителното поле. Диагнозата се потвърждава, ако в препарата се виждат нишки от мицел или вериги от конидии. V лабораторна диагностикадерматофитоза на скалпа също взема предвид местоположението на елементите на гъбичките по отношение на косъма. Ако спорите са разположени отвън (типично за видовете Microsporum), този тип лезия се нарича ектотрикс, а ако е вътре, тогава ендотрикс (типичен за видовете Trichophyton). Определянето на етиологията и идентифицирането на дерматофити се извършва по морфологични признаци след изолирането на културата. При необходимост се извършват допълнителни изследвания (активност на уреаза, образуване на пигмент върху специални среди, необходимост от хранителни добавки и др.). За бърза диагностикаизползва се и микроспория Флуоресцентна лампаДърво, в чиито лъчи елементите на гъбата в огнищата на микроспория дават светлозелен блясък.
Лечение При лечението на дерматофитоза могат да се използват всички системни противогъбични средства за перорално приложение и почти всички локални антимикотици и антисептици.
От системните лекарства те действат само върху дерматофити или са разрешени за употреба само при дерматофитоза гризеофулвин и тербинафин ... Препарати с повече широк обхватдействия принадлежат към класа на азоли (имидазоли - кетоконазол, триазоли - флуконазол, итраконазол). Списъкът на локалните антимикотици включва десетки различни съединения и дозирани формии непрекъснато расте.
Сред съвременните антимикотици тербинафин има най-висока активност срещу патогени на дерматофитоза ... Минималните инхибиторни концентрации на тербинафин са средно около 0,005 mg / l, което е с порядък по-ниско от концентрациите на други антимикотици, по-специално азоли. Поради това в продължение на много години тербинафинът се счита за стандарт и лекарство на избор при лечението на дерматофитоза.
Натрупан е значителен опит в употребата на тербинафин в Русия, разработени са нови схеми за системна и комбинирана терапия, по-специално за дерматофитоза на ноктите.
Локалното лечение на повечето форми на дерматофитоза на скалпа е неефективно. Ето защо, преди появата на перорални системни антимикотици, болните деца бяха изолирани, за да не заразят останалата част от детския екип, и те използваха различни методиепилация. Основното лечение на дерматофитоза на скалпа е системната терапия. Лечението може да включва гризеофулвин, тербинафин, итраконазол и флуконазол. Гризеофулвин все още е стандартното лечение за дерматофитоза на скалпа в Русия.
Тербинафинът е по-ефективен от гризеофулвин като цяло, но също така по-малко активен срещу M. canis. Това се проявява в несъответствието между вътрешните и чуждестранните препоръки, тъй като в Западна Европа и САЩ под tinea capitisпо-често означават трихофития, а в Русия - микроспория. По-специално, местни автори отбелязват необходимостта от увеличаване на дозата за микроспория с 50% от препоръчителната доза. Според техните наблюдения ефективните дневни дози тербинафин за микроспория са: при деца с тегло до 20 kg - 94 mg / ден (3/4 таблетки от 125 mg); до 40 kg - 187 mg / ден (1,5 таблетки от 125 mg); повече от 40 kg - 250 mg / ден. На възрастни се предписват дози от 7 mg / kg, не повече от 500 mg / ден. Продължителността на лечението е 6-12 седмици. ...
При лечението на дерматофитоза на ноктите се прилага и локална и системна терапия или тяхната комбинирана - комбинирана терапия. Локалната терапия е приложима главно само за повърхностна форма, начални прояви на дистална форма или лезии на единични нокти. В други случаи системната терапия е по-ефективна. Съвременните локални лечения за онихомикоза включват противогъбични лакове за нокти. Системната терапия включва тербинафин, итраконазол и флуконазол (Таблица 3).
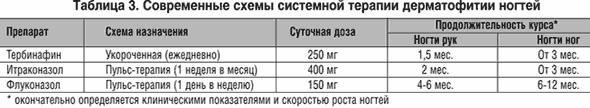
Продължителността на лечението с всяко лекарство зависи от клиничната форма на онихомикоза, степента на лезията, степента на субунгвална хиперкератоза, засегнатия нокът и възрастта на пациента. За да изчислим продължителността, в момента използваме предложения от нас специален индекс на KYOTOS. Комбинираната терапия може да бъде предписана в случаите, когато самото системно лечение е недостатъчно или е продължително. Нашият опит с комбинираната терапия с тербинафин включва използването му на кратки курсове и в интермитентен режим, в комбинация с противогъбични лакове за нокти.
При лечението на дерматофития на краката и ръцете се използват както локални, така и системни противогъбични средства. Външната терапия е най-ефективна при изтрити и интердигитални форми на микоза на краката ... Съвременните локални антимикотици включват кремове, аерозоли, мехлеми. Ако тези средства не са налични, се използват местни антисептици. Продължителността на лечението е от две седмици при използване на съвременни лекарства до четири - при използване традиционни средства... При хронична сквамозно-хиперкератотична форма на микоза на краката, засягане на ръцете или гладката кожа, увреждане на ноктите, локалната терапия често е обречена на неуспех. В тези случаи се предписват системни лекарства - тербинафин - 250 mg на ден в продължение на най-малко две седмици, итраконазол - 200 mg два пъти дневно в продължение на една седмица. При увреждане на ноктите продължителността на терапията се удължава. Системната терапия е показана и при остри възпалителни явления, везикуло-булозни форми на инфекция. Външно в тези случаи се използват лосиони, антисептични разтвори, аерозоли, както и комбинирани средства, които комбинират кортикостероидни хормони и антимикотици. Показана е десенсибилизираща терапия.
Външната терапия за лезии на гладка кожа е показана за изолирани лезии на гладка кожа. При поражение на велус косата, дълбока и инфилтративно-гнойна дерматофитоза, tinea incognito, е показана системна терапия. Препоръчваме го и за локализиране на огнища по лицето и при широко разпространена руброфитоза (въпреки че, като правило, ноктите също са засегнати).
Противогъбичните лекарства за локално приложение се използват под формата на кремове или мехлеми; е възможно използването на аерозол. Използват се същите лекарства като за лечение на микоза на краката. Продължителността на външната терапия е 2-4 седмици. или до изчезване на клиничните прояви и още 1 седмица. след това. Лекарствата трябва да се прилагат върху лезията и още 2-3 см навън от краищата му.
При едновременно увреждане на скалпа или ноктите се провежда системна терапия по подходящи схеми. В други случаи, при системна терапия, тербинафин се предписва по 250 mg / ден в продължение на 2-4 седмици. (в зависимост от патогена) или итраконазол с 1 цикъл пулсова терапия (200 mg два пъти дневно в продължение на 1 седмица). Подобни схеми се използват при ингвинална дерматофитоза.
Перспективи за борба с дерматофитозата в Русия В момента има почти непрекъснато нарастване на заболеваемостта от дерматофитоза. Повечето от случаите на заболяването днес се дължат на микози на краката и онихомикоза. В същото време официалната статистическа картина на заболеваемостта може да се различава от реалната, тъй като значителна част от пациентите избягват да посещават медицински центрове.
Това показаха нашите проучвания на етиологията, епидемиологията и клиничните особености на дерматофитозата преобладава в Русия хронична инфекцияпричинено от T. rubrum (т.нар. rubrophytosis) ... По този начин повечето от случаите на дерматофитоза, поне при възрастни, е антропонна инфекция и единственият източник за нея са самите пациенти с дерматофитоза. В същото време руброфитозата, както показват съвременните изследвания, включително и нашите, е заболяване с продължително протичане, ниска тежест на симптомите и често вътрешносемейно предаване.
Това повдига въпроса за осъществимостта на пълна победа над руброфит. Основната цел на лечебно-профилактичните мерки трябва да бъде идентифицирането и лечението на пациенти с руброфитоза. Според поставената цел формулираме следните задачи:
- Активно търсене на пациенти с руброфитоза ... Тази задача може да се осъществи както в рамките на профилактични програми за медицински прегледи, така и с помощта на масови лечебно-профилактични кампании от типа „гореща линия“. Такива методи обаче са скъпи и не могат да бъдат приложени на федерално ниво. По-съвършен подход за решаване на този проблем може да бъде ефективна санитарно-образователна работа, фокусирана върху постоянен поток от пациенти към специализирани лечебни центрове... Обещаващо е въвеждането на програми за самодиагностика на онихомикоза и микоза на краката, които повишават мотивацията за лечение.
- Подобряване на терапиите
... Необходимо е да се достигне приемливо нисък процент на рецидиви след лечение на онихомикоза, да се подобрят и опростят режимите на лечение, като се направят достъпни не само за дерматолозите, но и за общопрактикуващите лекари. От наша гледна точка, индексът KYOTOS, вече въведен в клиничната практика, е подходящ за решаване на последния проблем, което дава възможност за избор на адекватен режим на лечение на онихомикоза и в същото време не изисква значителен клиничен опит от лекуващият лекар. За успешна борба с руброфитозата от силите на общопрактикуващите лекари е необходимо също така да се опростят и унифицират подходите към тяхната лабораторна диагностика, достатъчни за потвърждаване на диагнозата. За това могат да се използват директни PCR сонди за откриване T. rubrumв клиничен материал и вече се работи в тази посока.
Също така е необходимо да се намери компромис между цената и ефективността на лечението, за което може да се използва комбинирана терапия с кератолитици, за да се избегнат продължителни курсове на системна терапия.
- Разработване на принципно нови средства за превенция ... Непосредствената задача е насочена санитарно-просветна работа ранна превенцияи предотвратяване на руброфитоза преди развитието на онихомикоза, чието лечение е свързано с големи трудности и разходи. Необходими са допълнителни изследвания за изясняване на някои аспекти от предложената стратегия за борба с дерматофитозата, работа в съществуващите направления. И още повече, че е необходимо да се обединят усилията на специалисти и учени, практикуващи лекари и организатори на здравни грижи от различни профили.
1. Ново в таксономията и номенклатурата на гъбите. Под. изд. Ю. Т. Дякова и Ю. В. Сергеева. М.: 2003.164-192.
2. Сергеев А. Ю., Сергеев Ю. В. Гъбични инфекции. Ръководство за лекари. М .: БИНОМ-Прес, 2003. 440 стр.
3. Сергеев А. Ю., Иванов О. Л., Сергеев Ю. В., Вахлаков А. Н., Седова Т. Н., Дудник В. С. Изследване на съвременната епидемиология на онихомикоза. Бюлетин по дерматология и венерология. - 2002 г.; 3: 31-35
4. Сергеев А. Ю. Съвременни възгледиза патогенезата на онихомикоза. Имунопатология, алергология, инфекционология. 2000 г.; 1: 101-110.
5. Potekaev NN Микроспория. Руски медицински журнал. 2000 г.; 8 (4): 189-196.
6. Сергеев Ю. В., Сергеев А. Ю. Онихомикоза. Гъбични инфекции на ноктите. М .: Геотарна медицина. 1998, 126 с.
7. Сергеев А. Ю. Гъбични заболявания на ноктите. М .: Национална академия по микология - Медицина за всички. 2001.- 164 с.
8. Сергеев Ю. В., Сергеев А. Ю., Мокина Е. В., Бучински О. И. Гореща линия: Първата масова кампания за идентифициране и лечение на пациенти с онихомикоза. В книгата: напредък в клиничната имунология и алергология. (под редакцията на А. В. Караулов). М.: 2002.- С. 355-363.
9. Насоки за лабораторна диагностика на онихомикоза. Изд. А. Ю. Сергеева. М .: Геотарна медицина. 2000, 154 стр.
10. Сергеев Ю.В., Потекаев Н.С., Лещенко В.М., Ларионова В.Н.. Ламизил: подобряване на терапията на онихомикоза, причинена от дерматофити // Бюлетин по дерматология и венерология. 1995 г.; 5: 54-56.
11. Potekaev NS Kurdina MI, Potekaev NN Lamisil с микроспория. Вестн. дерматол. 1997 г.; 5: 69.
12. Сергеев Ю. В., Сергеев А. Ю., Лещенко В. М. Съвременна програма за борба с дерматомикоза в Русия. В книгата: Напредък в медицинската микология. (под редакцията на Ю. В. Сергеев) М.: 2002. Том 2. С. 160-162.
Излишната топлина и влага създават благоприятна среда за растеж на гъбите.
Дерматофитите се разпространяват при контакт със заразени животни или хора, както и със заразени предмети от бита.
Дерматофитозата на гладката кожа е често срещана повърхностна гъбична инфекция на гладка кожа, характеризираща се с добре дефинирани пръстеновидни лезии с централно разделяне, еритема и периферна десквамация.
Дерматофити: Trichophyton, Microspornm и Epidermophyton spp.
Диагностика на дерматофитоза на гладка кожа
Диагнозаустановява се въз основа на анамнеза, изследване и микроскопия.
Морфология: добре дефинирана пръстеновидна лезия с централно разделяне, еритема и десквамация по периферията. Концентричните лезии са силно специфични (80%) за дерматофитни инфекции.
Други характерни признаци: сърбеж в засегнатата област.
Лезиите могат да бъдат разположени навсякъде по тялото, включително лицето и подмишниците.
Неразпозната или tinea incognito е дерматофитна инфекция, която преди това не е била разпозната от лекаря/пациента и за лечение на лезията са използвани локални стероиди. Когато се използват стероиди, дерматофитът продължава да расте, създавайки козметични проблеми. В някои случаи инфекцията причинява хиперпигментация.
Дерматофитозата на гладката кожа може да нахлуе в големи участъци от тялото.
КОН микроскопията е полезна за потвърждаване на клиничните находки или когато диагнозата е неясна. За тази цел се взема остъргване от периферната и еритематозна област на лезията, като се използва ръба на предметно стъкло или скалпел. За да се получи достатъчно количество от роговия слой без да се причинява кървене, процедурата трябва да се извърши с натиск. При неправилно вземане на проби, както и в случаите, когато пациентът използва местни противогъбични лекарства или микроскопията се извършва от неопитен специалист, можете да получите фалшиво отрицателен резултат.
За по-бързо разтваряне на епителни клетки без нагряване се използва KOH с диметилсулфоксид (DMSO). Може да се използва гъбична боя.
Изстъргването на кожата с анализ на културата е златен стандарт, но е по-скъпо и може да отнеме около две седмици, за да расте.
Ако КОН тестът и културата са отрицателни, а клиничната картина все още показва гъбична инфекция, трябва да се направи биопсия чрез изпращане на получения материал във формалин в лаборатория за оцветяване по Шиф.
Диференциална диагноза на кожна дерматофитоза
Granuloma annularis е възпалителна доброкачествена дерматоза с неизвестен произход, която се характеризира както с дермални, така и с пръстеновидни папули.
Псориазисът се характеризира с плаки с люспи по разтегливите повърхности на багажника. Понякога плаките са пръстеновидни. Инверсният псориазис в интертригинозните зони може също да имитира гладка кожна дерматофитоза.
При пръстеновиден центробежен еритем се появяват лющещи се червени пръстени с участък от нормална кожа в центъра, като десквамацията следва еритема при разширяване на пръстена, докато при дерматофитоза десквамацията върви преди еритема.
При заразяване с кожна мигрираща ларва се наблюдават серпигинозни пасажи, заложени от ларвата на изкривената глава, които могат да имат пръстеновиден модел и да се сбъркат с дерматофитоза на гладка кожа.
Нумуларната екзема се характеризира със заоблени, монетообразни, червени, люспести плаки без разрешение в центъра.
Еритразмата е локализирана в аксиларната и слабинната област, няма пръстеновидна конфигурация и няма разделителна способност в центъра. Коралово червено под лампата на Ууд.

Лечение на дерматофития на кожата
При дерматофитоза в ограничени участъци от гладка кожа се използват локални противогъбични лекарства.
Въпреки че почти всички локални противогъбични лекарства са ефективни при лечението на дерматофития на краката и гладката кожа, клиничните данни показват по-добра ефективносталиламини (тербинафин) срещу скъпи азоли.
Изследванията показват, че 1% крем или разтвор на тербинафин (веднъж дневно в продължение на седем дни) е много ефективен при дерматофитоза на гладка кожа и дерматофитоза на слабините. При 1% крем (известен в търговската мрежа като Lamisil) микологичната ефикасност е 84,2% в сравнение с 23,3% при плацебо.
Средният брой курсове, необходими за лечение, е 1,6.
Ако дерматофитозата на гладка кожа заема големи участъци от тялото, системните противогъбични лекарства се считат за терапия от първа линия. Ако обаче размерът на засегнатата област е ограничен, няма да е грешка да опитате локална терапия. Пациент с неразпозната дерматофитоза се нуждае от системна терапия за разрешаване на инфекцията. За съжаление, пост-възпалителната хиперпигментация не е напълно разрешена.
В рандомизирано контролирано проучване итраконазол 200 mg перорално дневно в продължение на една седмица е толкова ефективен, безопасен и добре поносим, колкото итраконазол 100 mg за две седмици при лечението на дерматофитоза на гладка кожа и дерматофитоза на слабините.
В едно проучване пациентите с лабораторна диагноза дерматофитоза на гладка кожа и ингвинална дерматофитоза са разделени на случаен принцип в две групи, които получават или 250 mg тербинафия веднъж дневно, или 500 mg гризеофулвин веднъж дневно в продължение на две седмици. Ефикасността на тербинафия е по-висока на шестата седмица.
Така че, ако е необходимо системно лекарство, клиничните данни подкрепят използването на
- Тербинафия в доза от 250 mg дневно в продължение на две седмици,
- Итракоиазол 200 mg дневно в продължение на една седмица,
- Итракоиазол 100 mg дневно в продължение на две седмици.
Препоръчва се на пациента да поддържа кожата суха и чиста. Заразените домашни любимци трябва да бъдат лекувани.
При трудно лечимо и широко разпространено заболяване се назначава второ посещение при лекар след 4-6 седмици. Ако има вероятност от бактериална суперинфекция, контролният преглед трябва да се извърши по-рано.
Клиничен пример за дерматофитоза на гладка кожа... Шестгодишно момиченце беше доведено на лекар заради кръгла, сърбяща лезия по тялото. Обривът беше открит за първи път преди две седмици. Имайте домашна коткаса наблюдавани няколко области на оплешивяване. Забележете концентричните кръгове с лющене, еритема и разделителна способност в центъра. Огнището светеше под лампата на Ууд в зелено, по време на анализа с КОН се разкриват разклонени и септирани хифи. На детето е предписан локален противогъбичен крем два пъти дневно и след 3-4 седмици дерматофитозата отшумява.
Това са гъбични кожни лезии, причинени от дерматофити от рода. Тези гъбички синтезират кератиназа, която разгражда кератина и по този начин насърчава техния растеж и възпроизвеждане в кератинозните кератиноцити.
Клиниката на дерматофитозата се определя от нейната локализация и вида на патогена. Причини за възникване дерматофитозасе състоят в инфекция със специфични гъбички, което е възможно:
- чрез контакт със заразени животни и тяхното местообитание (по-специално заразено сено и слама);
- чрез контакт със заразени домашни любимци;
- чрез предмети, дрехи (например шапки), спално бельо и лични вещи;
- директен близък контакт с пациенти чрез предмети (ръкавици, кърпи и др.), вани, измиване във вана.
Инфилтративнасе развива по-често при деца. Първо има единични, а след това множество инфилтрати ( възпалителни възли), ясно разделени, плътни, болезнени, множество фоликуларни пустули на повърхността. Те са склонни към периферен растеж, сливане и образуване на масивни инфилтрати, покрити с гнойни корички. Засегнати космени фоликулиса подложени на гнойно сливане и по този начин се срутват, космите падат, на тези места никога не расте, тъй като там се образува белег. Следователно, след възстановяване в лезиите, има значително изтъняване на косата. Характерен симптом на пчелната пита (Celsus kerion): когато инфилтратите се компресират или разтягат в противоположни посоки на кожата около тях, капки гной се отделят на повърхността, като от сито (сито симптом). Пациентите често развиват регионален болезнен лимфаденит, при значителни лезии, нерационална локална терапия е възможно повишаване на телесната температура, както и поява на алергичен сърбящ обрив по тялото и крайниците.
Повърхностен е рядко, децата в предучилищна възраст са по-склонни да се разболеят. Разпределете малки и големи фокусни разновидности. На главата те показват различни размери, кръгли или неправилна формаогнища с неясни граници, слаба еритема, десквамация. Броят на огнища е различен и зависи от продължителността на процеса. Косата в огнището е отчупена, като куки, запетаи или други подобни. Диагнозата се потвърждава от откриването на гъбични спори в косата, мицелни люспи.
Микроспорияскалпразвива се главно при деца след контакт с котки с микроспория, по-рядко кучета.
В 80-85% от случаите инфекцията става чрез директен контакт с болни животни или вещи, замърсени с вълна, кожни люспи на болни животни. Заразността на заболяването е високо оценена. От болни деца рядко се заразяват (3-5%). Инкубационният период е 3-7 дни. Върху скалпа се образуват 1-2 огнища на начупена коса и лющене под формата на кръг с ясни граници, склонни към периферен растеж. Огнища нарастват сравнително бързо, достигайки 4-5 сантиметра или повече в диаметър, наподобяващи участъци от окосена трева. Във фокусите възпалението почти не е изразено, настъпва пилинг и косата се отчупва на ниво 3-5 мм. По периферията на основните огнища се появяват малки, с размери 1-1,5 см. Много рядко се срещат инфилтративно-гнойни форми.
Антропонната форма на микроспория се среща рядко и е предимно сред деца. Характерната локализация на обрива е по ръба на скалпа, където има малки петна с лека еритема, лющене, начупена коса на височина 6-8 мм, лезиите са склонни да се сливат и образуват зони с полициклични очертания.
Руброфитозата на ръцете се проявява с поражение на палмарната и дорзалната повърхност на ръцете:
- длани
- типичен вариант: отначало огнища са малки с ясни граници, заобиколени от ексфолиран епидермис, склонни към периферен растеж, сливане и увреждане на цялата длан, където се наблюдава пръстеновидно лющене на фона на почти нормална кожа или цианотична еритема; кожата е суха, гънките сякаш са поръсени с брашно;
- хиперкератотичен вариант: кожата на дланите е удебелена, множество болезнени пукнатини, лющене;
- версия като пергамент: кожата е удебелена под формата на пергамент, почти незабележимо лющене, рядко се напуква, жълтеникав цвят;
- гръбнака на ръцете и пръстите
- кръгли или овални възпалителни огнища с различни размери, предразположени към периферен растеж, сливане и образуване на огнища с извити ръбове; пилинг по повърхността, по ръбовете на непрекъснат или периодичен възпалителен инфилтриран валяк, върху който може да има папули, по-рядко везикули, корички; придружено от сърбеж.
Инфилтративнагнойна трихофитоза на ръцетесе простира главно до гърба на ръцете. Източникът на инфекция става голям говеда, по-често телета, а по пътищата на заразяване - пряк контакт с болни животни, чрез предмети, дрехи, слама, сено, замърсени с болни животни.
Характерна клиника:
- възпалителни, червени, отоци, кръгли петна с ясни граници, предразположени към периферен растеж и образуване на огнища с фестонни очертания;
- по периферията, възпалителен валяк, на повърхността на който има пустули, корички;
- повърхността на фокуса е покрита с люспи, появяват се везикули, пустули и корички.
Като цяло възпалението е по-изразено, отколкото при други дерматофитози.
Повърхностентрихофития на ръцетесе случва много рядко, задните повърхности на ръцете са засегнати. Източникът на инфекция са изключително тези, които са болни от същата гъбичка.
Характерна клиника:
- възпалителни, червени, кръгли петна с инфилтрация, едематозна ролка по периферията, по която има папули, пустули, корички, с лющене в центъра (като уплътнение);
- петна са склонни към периферен растеж, сливане, образуване на огнища с неправилни очертания.
Възпалителните явления са много по-слабо изразени, отколкото при инфилтративно-гнойна трихофитоза.
Микроспориячеткилокализиран по гръбната им повърхност и се развива в резултат на контакт с болни котки с микроспори, с предмети, съдържащи тяхната вълна, кератинизиран епител, изпражнения. Празник на значителна заразност, инфекцията от болни деца е рядка. Инкубационният период за микроспория е 3-7 дни. Развиват се червени петна с кръгла форма с ясни граници, склонни към периферно разрастване, сливане и образуване на огнища с изпъкнали ръбове, заобиколени от изразен възпалителен валяк, по повърхността на петната - лющене, отделни пустули.
Микроспория на багажникасъщо се развива поради контакт със заразени котки или котенца, предмети, съдържащи частици от косата или кожата им. Боледуват предимно деца, инкубационен периодпродължава 3-7 дни. Появяват се червени възпалителни кръгли петна, склонни към периферен растеж, сливане и образуване на фигури с различни конфигурации с ясни ръбове, заобиколени от запалителна граница, на повърхността на петната се наблюдава лющене, отделни пустули (вид отпечатък).
Инфекция дерматофитоза на стъпалотопротича чрез обувки, замърсени с гъбички, кърпи, килими и др., както и в сауни, душове, фитнес зали, където излющен епидермис и частици от нокти, засегнати от гъбички, попадат върху мократа кожа на краката и бързо се вкореняват. Допринасящи фактори:
- хиперхидроза,
- интертриго,
- мацерация,
- тесни обувки,
- микротравми,
- износване,
- неадекватно хигиенни грижизад краката.
Има следните клинични форми на дерматофития на краката:
- сквамозна форма - на фона на лека еритема или без нея в областта на свода на стъпалата, в гънките между пръстите и под тях се появява леко лющене, склонно към разпространение на странични повърхностикрака; в дълбините на интердигиталните гънки понякога има сърбящи пукнатини; на стъпалата огнища на пилинг могат да имат ясни граници с ексфолиран епидермис по периферията, кожата е суха, сякаш гънките са поръсени с брашно;
- сквамозно-хиперкератотична форма - на фона на сухота се развива лющене на кожата на стъпалата, в местата на натиск, особено в областта на петите, има области на дифузно удебеляване на кожата, подобни на мазоли на жълтеникав цвят, на повърхността на който има различни дълбочини на пукнатини, гънки на кожата, сякаш поръсени с брашно;
- интертригинозна форма - образува се еритема в интердигиталните гънки и под пръстите, мацерация с ексфолиране на белезникавия рогов слой на епидермиса, пукнатини, везикули, пустули, ерозия, сърбеж, парене, болезненост;
- дисхидротична форма - на свода на стъпалата, страничните повърхности, пръстите на ръцете на фона на еритема, оток, се появяват групирани везикули с груба кора, които могат да се слеят, образувайки булозни елементи; често везикулите се гнойят, превръщайки се в пустули, повишена еритема, оток, болезненост, елементите на кухината се разрушават, ерозията се образува с валяк от ексфолиран епидермис по периферията; възможно развитие на лимфангит, регионален лимфаденит в зона на слабините, повишена телесна температура, нарушение на общото състояние.
Тези форми на дерматофития на краката могат да се комбинират.
Дерматофитозата е ингвиналнаили граничеща екзема се локализира в ингвиналните, ингвинално-феморалните гънки; междуглутеална гънка, гънки под млечни жлези, рядко аксиларна кожа, тялото и крайниците. В тези области се появяват остри възпалителни, червени, едематозни, кръгли, ясно отделени петна, които са способни на периферен растеж, сливане, образуване на огнища с полициклични очертания, на повърхността се наблюдава лющене. По периферията на огнища е добре изразена непрекъсната подута валяк, върху която се образуват везикули, милиарни пустули, ерозии, корички, люспи, понякога секреция на ихор, изразен сърбеж, наподобяващ екзематозен процес. По-късно, в центъра на лезиите, настъпва обратното развитие на процеса - кожата побледнява, наблюдава се само пилинг. Протичането е хронично, прогресивно, с обостряния през лятото.
Дерматофитоза на багажникапредава се главно чрез предмети и дрехи, които са били използвани от пациенти с руброфития, кожата на багажника също е засегната в резултат на пренасянето на гъбички от засегнатите крака и нокти, особено по време на измиване. Според клиничните характеристики се разграничават следните форми на руброфитоза на багажника:
- руброфитоза на гладка кожа може да се локализира във всяка част на тялото, където се появяват леко възпалени червени петна с ясни ръбове и лющене по повърхността, заобиколени от възпалителен венец, склонен към периферен растеж, сливане и образуване на огнища с различни конфигурации с ясни ръбове, характерен сърбеж, възможно е екскориация;
- руброфитни гънки на големи гънки (ингвинално-феморални, междуглутеални, аксиларни, под млечните жлези при жените) - огнища се образуват под формата на мека еритема, понякога с кафяв или синкав оттенък и ясни, често извити ръбове; склонен към периферен растеж, заобиколен по периферията от периодичен или непрекъснат инфилтриран възпалителен валяк; на повърхността - лющене, понякога екскориация, отделни папули, силен сърбеж;
- руброфия на лицето може да бъде в няколко варианта:
- първично - образуват се същите лезии като по кожата на багажника, в гънките, понякога наподобява дискоиден лупус еритематозус или себореен дерматит;
- вторично - на фона на лека еритема се образуват розови папули, които на места могат да се слеят в инфилтрирани плаки, покрити с люспи, телеангиектазии, има отделни пустули, корички; процесът може да наподобява розацея;
- фоликуларно-нодуларни - образуват се огнища, склонни към периферен растеж, на повърхността на които се образува дълбок фоликулит, отделни възли; това се улеснява от самолечение с помощта на флуорирани глюкокортикостероидни мехлеми, което значително променя клиниката и усложнява диагнозата.
Фоликуларно-нодуларната руброфитоза може да засегне кожата на тялото, задните части, краката, където се образуват отначало единични, а след това множество фоликуларни и нодуларни елементи възпалителна природасъс синкав оттенък, които са групирани в лезии, придружени от сърбеж и болезненост, могат да наподобяват еритема нодозуми нодуларен васкулит. Протичането е хронично с периодични екзацербации.
Дисеминирана (генерализирана) руброфитозаразпространява се върху кожата на багажника, гънките, крайниците, лицето, шията, като в същото време се засягат стъпалата и ръцете, наблюдават се множество лезии на ноктите. Има полиморфизъм на клиничните прояви, които могат да наподобяват екзема, лихен симплекс, псориазис, дискоиден лупус еритематозус, парапсориазис, ануларен гранулом и други заболявания. Въпросът окончателно се решава с помощта на микроскопски данни на люспи, нокти, коса за наличие на гъбични елементи.
Как да се лекува дерматофитоза?
Лечение на дерматофитиянапълно се определя от нейното разнообразие и вид гъбички. Извършва се в резултат на лична консултация със специалист, под негово ръководство.
Инфилтративнагнойна трихофитоза на скалпав началните етапи, при наличие на отделни огнища, се поддава на локална терапия; желателно е ръчно обезкосмяване (отстраняване на косми във фокуса и няколко милиметра наоколо), което ускорява възстановяването. Първият етап на лечение е елиминирането на остри възпалителни явления, почистването на огнища от оборски тор се постига чрез предписване на дезинфекционни лосиони, апликации на настъргани картофи (настъргани картофи се изстискват и се нанасят върху лезиите, като се сменят на всеки 2-3 часа). След почистване на огнищата от оборски тор, използвайте винилин, обикновен сярен мехлем или официални противогъбични мехлеми - например йодидесерин. Показани са пациенти с множество лезии със значителни инфилтрати в областта обща терапия(гризеофулвин, низорал, орунгал, ламизил). При значително нагнояване се използват сулфонамиди или антибиотици, с изключение на пеницилин, който е опасен за развитието на алергичен обрив.
Повърхностентрихофитоза на скалпасе лекува с употребата на противогъбични лекарства през устата, противогъбични мехлеми локално, препоръчително е бръснене на главата.
Микроспорияскалплекува се с комплексния ефект на противогъбични лекарства вътре (гризеофулвин, флуконазол, орунгал, ламизил) под лабораторен контрол, както и използването на противогъбични мехлеми за смазване на обръснатата глава веднъж седмично.
Лечение микроспория на ръцете и багажникасъщо така изисква използването на противогъбични мехлеми (например йодидесерин), в случаи на разпространение - противогъбични лекарства през устата
С руброфитозав случаи на тежка хиперкератоза първо се предписват кератолитични средства за отстраняване на кератинизирани маси (Karboderm), по-късно - противогъбични мехлеми, съгласно инструкциите.
Лечение инфилтративенгнойна и повърхностна трихофития на ръцетепроизведени от противогъбични мехлеми (йодидезерин), лезиите регресират в рамките на 2-3 седмици.
Лечение дерматофития на кракатазависи от клиничната форма:
- при сквамозна форма е показано триене в противогъбични мехлеми за 1-2 месеца;
- в случай на интертригинозна форма при наличие на остри възпалителни явления - студени дезинфекционни лосиони за 1-3 дни, по-късно - противогъбични мехлеми, за предпочитане комбинирани с кортикостероиди за премахване на възпаление, сърбеж (микозолон, травокорт); впоследствие те трябва да бъдат заменени с противогъбични мехлеми без стероиди;
- с дисхидротична форма, пиърсинг на булозни елементи, дезинфекционни вани, лосиони, по-късно комбинирани (с кортикостероиди) противогъбични мехлеми; в случаите, придружени от значителен оток, силно възпаление, но без нагнояване, е подходящ кратък курс (6-7 дни) на кортикостероиди вътре в умерени дози; в случай на нагнояване, добавете сулфонамиди, антибиотици, с изключение на пеницилин; лечение с противогъбични мехлеми за 1,5-2 месеца;
- хиперкератотична форма - първо, кератолитични мехлеми се прилагат върху засегнатите области под найлоново фолио през нощта (за предпочитане след топли вани), предпазвайки околните здрава кожа цинкова пастаот химически изгаряния, с цел омекване и механично отстраняванекератинизирани маси чрез изстъргване, тъй като поради значителни рогови слоеве, мехлемите няма да проникнат и следователно няма да имат терапевтичен ефект; след почистване на повърхността от рогови маси се използват противогъбични мехлеми.
Трябва да се отбележи, че в случаите на дифузни лезии на подметките, комбинация с лезии на ръцете, ноктите, багажника, едно от противогъбичните лекарства се предписва през устата без локална терапия. Терапията трябва да бъде удължена до пълното изчезване на обективни и субективни симптоми, повторена отрицателни тестовеза наличие на гъбен мицел.
Лечение ингвинална дерматофитозавключва смазване с противогъбични мехлеми, при наличие на остро възпаление и силен сърбеж се препоръчват комбинирани мехлеми, съдържащи противогъбично лекарство и GCS, които премахват острото възпаление и сърбеж. Смазвайте огнища на дерматофитоза два пъти на ден, докато симптомите бъдат напълно елиминирани, след това веднъж дневно в продължение на още 10-15 дни, за да предотвратите рецидиви.
С какви заболявания може да се свърже
Фактори за развитието на дерматофитоза могат да бъдат повишено изпотяване, метаболитни и хормонални нарушения, обаче, гъбичната инфекция остава предпоставка.
При дерматофитоза на краката може да се развие регионално в областта на слабините, повишаване на телесната температура и смущения в общото състояние.
При генерализирана дерматофитоза се развива полиморфизъм на клиничните прояви, който може да се възприеме като хроничен лишей, парапсориазис или пръстеновиден гранулом.
Лечение на дерматофития у дома
Лечение на дерматофитиясе случва у дома, но това не означава самолечение. Необходима е консултация със специалист, задълбочена диагностиказаболявания, диференциалното му разграничение с подобни кожни заболявания.
Случаите на трихофитоза и микроспория подлежат на задължителна регистрация и отчитане. В колективи (училища, детски градини), когато се открият тези микози, те извършват профилактични прегледидеца, те изследват и семейните контакти с цел идентифициране на пациентите и тяхното навременно лечение. Говеда, котки, кучета и други подобни подлежат на ветеринарен преглед.
Какви лекарства за лечение на дерматофития?
Орални препарати за повечето видове дерматофития:
Препарати за локално и системно приложение при дерматофития на краката:
- карбодерма,
- (в минимални дози - 25-30 mg),
При ингвинална дерматофитоза са подходящи следните:
Лечение на дерматофитоза с алтернативни методи
Народните средства за лечение на дерматофитоза могат да се прилагат, ако лекуващият лекар няма възражения срещу това. Предпочитание се дава на вани и компреси от отвари и настойки с противогъбично действие. Най-ефективно е да комбинирате народните средства с фармацевтични продукти... Можете да вземете под внимание следните рецепти:
- комбинирайте в равни пропорции дъбова кора, листа от орех и черен орех, елхови игли, цветя аптечна лайкаи невен, билка жълтурчета, бял равнец и градински чай; 1 супена лъжица запарете колекцията в 2 чаши вряща вода, прецедете след 30 минути, използвайте за вани и избърсвания на повърхности, повредени от гъбички;
- Поставете 100 грама изсушена млечка в термос, залейте с 2-3 литра вряла вода и оставете да се влеят за 2-3 часа; прецедете, използвайте топло за вани за 30-40 минути, повторете веднъж на всеки два дни, елиминира кератинизираните огнища и корички;
- Поставете 10 грама люлякови цветя в бутилка или буркан, налейте ½ чаша алкохол, оставете за 14 дни на тъмно място и след това използвайте за избърсване на местата, засегнати от дерматофитоза.
Лечение на дерматофития по време на бременност
Развитието на огнища на дерматофитоза при бременни жени трябва да бъде причина да се свържете с лекар за профилна диагностика. Той (ако е необходимо) ще предпише най-ефективните лекарства, които са безвредни за жената и плода.
Дерматофитозата не се отнася за тези заболявания, които се развиват спонтанно, при каквито и да било обстоятелства или само на фона на хормонални промени и / или намаляване на имунитета при бременна жена. Това, разбира се, са фактори, допринасящи за заболяването, но за него е необходим контакт с патогенната гъбичка, която се препоръчва категорично да се избягва от бъдещата майка.
Мерките за предотвратяване на дерматофитоза включват:
- идентифициране и лечение на болни животни;
- извършване на превантивни ваксинации на животни;
- избягване на контакт с болни животни и неща, които са замърсени с гъбички;
- луминесцентна диагностика;
- културна диагностика.
Материал за микроскопско изследване се взема от периферията на огнища, където има интензивно размножаване на гъбички.
Диагнозата на руброфитоза се потвърждава от идентифицирането на мицел в люспите.
Диференциалната диагноза е показана с екзема и дерматит. Диференциална диагноза на инфилтративно-гнойна трихофития на скалпа
извършва се с фурункул и карбункул. Диференциалната диагноза на повърхностната трихофитоза на скалпа се извършва със себорея, псориазис на скалпа, микроспория. Диференциалната диагноза на инфилтративно-гнойна и повърхностна трихофития на ръцете е показана с дерматит, екзема, руброфитоза. Диференциалната диагноза на микроспорията на скалпа се извършва с дерматит, руброфитоза, инфилтративна трихофитоза. Диференциалната диагноза на микроспорията на багажника се извършва с трихофитоза, фиксирана лекарствена еритема, розова питириаза. Необходима е диференциална диагноза на дерматофитоза на краката с дерматит и екзема. Диагнозата на ингвиналната дерматофитоза се основава на:
- наличието на остър възпалителен валяк по периферията с полиморфен обрив;
- типична локализация;
- характерен сърбеж;
- микроскопски открити филаменти от мицел.
Диференциалната диагноза се провежда с руброфитни гънки, кандидоза на гънките, еритразма, обрив на пелена.
Генерализираната руброфитоза трябва да се диференцира от други дерматофитози, себореен дерматит, дискоиден лупус еритематозус, кандидоза.
Лечение на други заболявания с буква - d
| Лечение на дисеминирана интраваскуларна коагулация |
| Лечение на дерматит |
| Лечение на дерматомиозит |
Дерматофитите са може би основната причина за гъбички по ноктите, симптомикоито ще разгледаме.
Това заболяване се състои в инфекция на нокътните плочи, мухъл и, разбира се, дерматофити.
Днес разпространението на тази инфекция в света достига най-малко 10%, а според други източници тази цифра достига 50%.
Това е така, защото за модерни времена(което е странно за 21-ви век) броят на заразените се е увеличил поне два пъти и половина.
Освен това заболяването на краката се наблюдава по-често 2-7 пъти, отколкото на ръцете (ръцете).
Вероятността от гъбична инфекция по краката директно зависи от климатичната зона на човешкото обитаване, социалните фактори, пола, възрастова категорияи специалности.
Е, разбира се, от наличието на други заболявания при заразените.
И поради високата си инфекциозност и способността да се разваля значително ежедневиепациент, тази инфекция изисква своевременно откриване и.

В медицината има 3 основни конфигурации:
- повърхност;
- Проксимален;
- Дистално-странично.
Тези форми зависят от местата на проникване на патогени, т.е.
когато имате гъбички по ноктите, симптомите са както следва:

- Повърхностната форма е придружена от точки по цялата външна част на нокътните плочи.
- По-рядката проксимална форма е придружена от проникване на гъбички през нокътната гънка. В дълбините на ноктите в корените се появяват жълтеникави или бели петна.
- Най-често срещаната е дисталната конфигурация. Това е, когато гъбични спори се промъкват от заразената дерма към увредените стави на дисталния (на руски свободен) ръб на ноктите и епидермиса.
- Инфекцията се придвижва към корена на нокътя, докато разпространението й изисква увеличаване на скоростта на растеж на гъбичките спрямо скоростта на естествения растеж на ноктите в полярна посока.

С възрастта темпът на растеж на нокътните плочи се инхибира (след 60-70 години с 50%). Ето защо това заболяване преобладава сред населението.
И така, какви са симптомите (клинични) в дисталната фаза за гъбички по ноктите?
По правило това е онихолиза (загуба на прозрачност на нокътните плочи). Проявява се и като белезникави или жълти петна по ноктите.
Има и наличие на хиперкератоза под нокътя. Това е, когато ноктите изглеждат необичайно удебелени.

Тази класификация е типична в западната медицина, но ние използваме малко по-различна.
Зависи от това какви симптоми се появяват на гъбички по ноктите.
Обикновено това са 3 основни категории:
- нормотрофичен;
- атрофичен;
- хипертрофичен.
При нормотрофна форма върху ноктите се появяват петна и ивици с жълто-бели цветове. Но нокътните плочи запазват своята дебелина, форма и външен вид.
В атрофичната фаза нокътните плочи се отделят от нокътните легла, губят блясъка си и стават сиво-кафяви. Откритите зони на дермата са обвити с порести хиперкератотични слоеве.
Хипертрофичната форма е придружена от ясна деформация и удебеляване на ноктите, загубата им на блясък и проявление на ефекта на "ядене" по ръбовете. Всичко това понякога се допълва от проявата на аномалия, когато ноктите приемат формата на нокти, като при птиците. Тази патология се нарича онихогрифоза.
Симптомите на гъбички по ноктите с дерматофити имат точно такива.